Чем опасна диарея и способы ее лечения
Каждый человек хоть раз сталкивался с этим недугом. Как правило, отношение к поносу, как к проблеме, несерьезное. Из организма выводится соль и вода, что грозит его обезвоживанием.
Причины возникновения
Часто главные «виновники» поноса — вирусные или бактериальные инфекции, изменения в питании, смена климата. Проблема возникает иногда во время приема антибиотиков.
Методы лечения
Устраняют причину появления недуга и убирают симптоматику. При этом сохранение здоровой микрофлоры кишечника— не менее важная задача.
Хорошим средством от поноса является Энтерол — противодиарейное и противомикробное средство, содержащее сахаромицеты буларди. Пробиотик назначают для лечения и профилактики диареи различной этиологии.
Присутствие сахаромицетов буларди в составе позволяет препарату устранять симптомы и причину его возникновения. Энтерол нормализует микрофлору кишечника, оказывая противовоспалительное действие. Средство назначают взрослым и детям старше 1 года.

Также не стоит забывать и о противопоказаниях. Внимательно ознакомьтесь с инструкцией перед применением. Энтерол не рекомендуется людям с индивидуальной повышенной чувствительностью к компонентам препарата.
Изменения в организме при беременности на уровне физиологии
Беременность предусматривает ряд физиологических изменений в организме беременной. А начинаются они уже с самых первых дней оплодотворения.
Для чего происходят физиологические изменения
Главной задачей физиологических изменений на протяжении всего периода вынашивания является создание благотворных условий для здоровья как матери, так и будущего ребенка. К ним относятся:
- обеспечение плода достаточным количеством кислорода и питательных элементов;
- нормальное выделение из женского организма элементов жизнедеятельности будущего ребенка;
- подготовка систем организма матери к рождению крохи и его вскармливанию.
Самые первые признаки беременности до задержки месячных связаны с выработкой гормона, отвечающего за ее поддержание. Формирование плаценты, пуповины, сердечно-сосудистой системы плода стимулируют интенсивный кровоток к матке и серьезную гормональную перестройку.
Причем изменения происходят во всех системах организма.

Лечение диареи у беременных на разных сроках
Избавиться от поноса на ранних сроках беременности при условии, что инфекции нет, несложно. Для этого нужно пересмотреть режим питания и рацион. После консультации врача допускается применение некоторых народных средств. Медикаментозное лечение назначают беременным в случае длительной диареи и присоединения инфекции.

Медикаментозная терапия
Во время беременности многие медикаменты запрещены, поэтому особенно важно предварительно проконсультироваться с врачом. Он помогает за короткое время устранить понос, очистить организм от шлаков и токсинов
Если жидкий стул во время беременности связан с инфекцией ЖКТ, то лечение зависит от вида возбудителя, спровоцировавшего проблемы со стулом. Иногда назначают антибактериальные препараты
Он помогает за короткое время устранить понос, очистить организм от шлаков и токсинов. Если жидкий стул во время беременности связан с инфекцией ЖКТ, то лечение зависит от вида возбудителя, спровоцировавшего проблемы со стулом. Иногда назначают антибактериальные препараты.
Применение народных рецептов
Несложные народные рецепты помогут закрепить стул и предупредить обезвоживание организма. Безопасными, но действенными средствами против жидкого стула во время беременности являются:
- запеченная в духовке груша;
- кисель из овсяных хлопьев;
- отвар из стручковой фасоли;
- отварной рис без добавления молока и сахара;
- картофельный крахмал (ложка на стакан воды до двух раз в день);
- отвар из сушеной груши – до трех раз в день.
Питание
Для того чтобы избавиться от диареи на любом сроке беременности, следует придерживаться простых рекомендаций:
- исключить блюда со специфическим вкусом и запахом;
- на время отказаться от соли;
- не употреблять фрукты и овощи в свежем виде, отдать предпочтение термической обработке продуктов;
- ограничить употребление наваристых бульонов и супов, способствующих размягчению стула.
Важно нормализовать питание и исключить из рациона вредные продукты. Большинство беременных при соблюдении этого условия отмечают улучшение состояния, неприятные симптомы исчезают
https://www.youtube.com/watch?v=IkuQ0ZZ4cYo?t=8s
Опасен ли понос на ранних сроках беременности
Небольшое расстройство желудка, которое сопровождается незначительным мягким стулом, не представляет опасности для беременной женщины. Этот процесс вполне естественен, и через непродолжительное время он перестанет беспокоить женщину. Понос может быть вызван такими причинами:
- Нарушения функционирования системы пищеварения;
- Несбалансированное питание;
- Отсутствие ферментов, активизирующих работу кишечника;
- Регулярное питание «всухомятку», прием блюд быстрого приготовления;
- Патологические изменения в мочеполовой сфере;
- Дегустация новых продуктов питания, которые не ели ранее;
- Кишечные или бактериальные инфекции.
Кишечные инфекции провоцируют нарушения микрофлоры органа, что вызывает понос. Такое состояние крайне опасно для будущей мамочки и ее малыша.
Женщине нужно как можно быстрее обратиться к врачу, если диарея сопровождается хотя бы одним из симптомов:
- Дефекация происходит чаще 3 раз в сутки;
- Консистенция кала очень жидкая и водянистая;
- Испражнения имеют резкий зловонный запах;
- В каловых массах присутствует гной, слизь, кровяные прожилки или кусочки пищи;
- Повышенные показатели температуры тела;
- Тошнота, сопровождающаяся рвотой;
- Сильные боли в низу живота, которые усиливаются в процессе дефекации;
- Понос продолжается более 3 суток.
Данные симптомы – признаки кишечных заболеваний, поэтому нужно обратиться к врачу, так как в этом случае плод может пострадать.
Рвота, тошнота и диарея приводят к сильному обезвоживанию организма, ведь он теряет много жидкости. Более того, из крови «вымываются» полезные вещества и микроэлементы, которые так необходимы развивающемуся эмбриону. Из-за регулярной и значительной потери жидкости изменяется состав компонентов крови и иных биологических значимых жидкостей.
Если понос связан с кишечными заболеваниями, бактериальной, вирусной или иной инфекцией, организм получит дополнительное отравление токсинами, которые вырабатываются в процессе их жизнедеятельности. А учитывая то, что некоторые из патологических микроорганизмов имеют способность проникать в плаценту, ситуация для плода будет еще более печальной.
Впрочем, на самых ранних сроках, до формирования плаценты, плод существует автономно, поэтому при быстром купировании инфекции ребенку ничего не угрожает.
Не стоит забывать и о том, что частые спазматические позывы к испражнениям воздействуют на тонус матки. На самых ранних сроках это может привести к прерыванию беременности, когда из-за сильного сокращения маточных мышц организм отторгнет плод.
Симптомы дисфункции билиарного тракта
Клинические проявления дисфункциональных расстройств билиарного тракта достаточно широки и могут носить неспецифический характер. Жалобы многосимптомны, как правило, связаны с психосоциальными факторами. Их можно условно разделить на три группы.
Абдоминальные боли
Для гипертонической формы дисфункции желчного пузыря характерны острые приступообразные, колющие, сжимающие кратковременные боли в правом подреберье или вокруг пупка, сопровождающиеся, как правило, тошнотой, отрыжкой или даже рвотой, но без подъема температуры.
Для гипотонической формы характерны ноющие, давящие, тупые боли, приобретающие постоянный характер и связанные с приемом пищи, физической нагрузкой или эмоциональным напряжением. Отмечается горечь во рту, тошнота.
Для спазма сфинктера Одди в сочетании со сниженным тонусом желчного пузыря характерны тупые, ноющие боли в животе. При недостаточности сфинктера Одди, характерны ранние боли после приема жирной пищи, они могут быть и острыми и ноющими, в сочетании с проявлениями диспепсии.
Диспептические расстройства
Наблюдаются тошнота, рвота, отрыжка, изжога, горечь во рту, чувство тяжести в эпигастрии, изменение характера и частоты стула. Все это связано с несвоевременным выделением желчи в двенадцатиперстную кишку и нарушением переваривания жиров, с дуоденогастральным и гастроэзофагальными рефлюксами.
Неврологические и вегетативные нарушения
Головная боль, чувство кома в горле, потливость, сонливость, быстрая утомляемость, кардиалгия, похолодание конечностей, изменение поведения, тревожность, истерия, снижение способности к обучению и работоспособности.
Первые признаки беременности на 1 месяце
Женщин, планирующих ребенка, интересует множество вопросов, и основными из них являются: через сколько проявляется беременность после зачатия, можно ли определить ее самостоятельно до задержки, какие есть народные признаки и медицинские симптомы на ранних сроках в первом триместре? К классическим симптомам зарождения новой жизни в первый месяц относятся:
- повышение уровня ХГЧ в крови на 1-2 неделе, а на 3-4 и в моче;
- рост базальной температуры (37 градусов);
- появление первых недомоганий, спровоцированных началом гормональных изменений.
На первых неделях практически не проявляются никакие изменения, отсутствуют явные признаки или симптомы беременности. На 27 день цикла женщина отмечает появление первых новых ощущений, которые могут свидетельствовать о зачатии. К таковым возможно отнести утреннюю тошноту, частое мочеиспускание, изменения базальной температуры, иногда тянет живот и наблюдается легкое головокружение при резком подъеме.
В первые дни
Для того чтобы знать, когда появляются первые признаки успешного зачатия, женщины должны понимать, что время считается по-разному: от первого дня последних месячных или от даты овуляции и точного времени оплодотворения (если оно точно известно). Ни врач, ни сама женщина на столь ранних этапах не ощутит наступление беременности. В редких случаях на 3 день после зачатия начинается слабое проявление токсикоза (как правило, это происходит при многоплодной или второй беременности при ГВ, кормлении грудью), но будущие мамы путают его с классическим отравлением продуктами.
Часто на 1 неделе наблюдается проявление неприятных признаков, которые беременные редко сопоставляют с протекающим процессом зарождения ребенка. К таковым относится: изжога, понос, вздутие, расстройство, запор, боли в желудке, пояснице и низу живота. Еще наблюдается общая слабость, сонливость и упадок сил. Это косвенные симптомы, проявление которых наблюдается крайне редко, как правило, начало беременности протекает без признаков, и даже ранний тест может показать отрицательный результат.
На 2 неделе
На второй неделе беременности плод прикрепляется к стенкам матки и начинается активное формирование ребенка. У женщин с повышенной чувствительностью могут проявляться первые симптомы, к примеру, изменение пристрастий в еде, повышение аппетита или полное отвращение к пище; неприятные ощущения, приступы тошноты могут вызывать ранее любимые запахи. Начало гормональной перестройки также значительно сказывается на психоэмоциональном состоянии женщины, проявляется плаксивость, раздражительность, нервозность, вспыльчивость (как при предменструальном синдроме).

На 2 неделе могут появиться выделения из влагалища, при нормальной микрофлоре и здоровье женщины они молочного цвета. Если же они имеют коричневый оттенок, следует обратиться к врачу, поскольку это может быть свидетельством воспалительных процессов в организме. Белые выделения могут свидетельствовать о молочнице, которую следует обязательно пролечить, чтобы не заразить ребенка. Кроме того, наблюдается насморк, заложенность носа или другие признаки простуды, которые на самом деле свидетельствуют о другом физиологическом процессе в организме женщины.
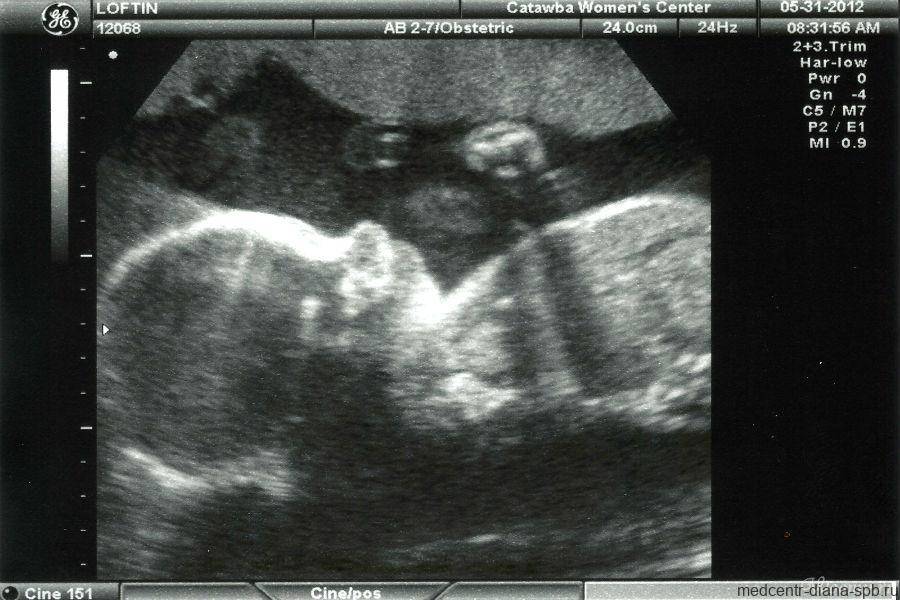
Точно подтвердить наличие беременности на этом сроке сможет проведение процедуры УЗИ внутриматочным датчиком. С помощью данного исследования возможно определить месторасположение плода (это поможет исключить внематочную беременность), прослушать сердцебиение. Подтверждением зачатия станет и значительно повышенный уровень ХГЧ в крови и моче.
На 3 неделе

Третья неделя характеризуется появлением первых ощутимых признаков наступившей беременности: набухают молочные железы, все чаще проявляется токсикоз и негативная реакция на некоторые продукты питания или ароматы, ощущается легкое покалывание в пояснице, тянущие боли внизу живота. На 20 день цикла на смену раздражительности и чрезмерной возбудимости приходит спокойствие, умиротворение, которое необходимо для вынашивания здорового ребенка.
Симптомы беременности на 4 неделе
К явным признакам благоприятного оплодотворения яйцеклетки относится задержка менструации, заветные две полоски на тесте. Еще и повышение уровня ХГЧ, который возможно определить по анализу крови. Эти все признаки явно проявляются к 4 неделе, но в тоже время этот период является весьма опасным, поскольку совпадает со временем начала менструации и отрегулированный цикл может нарушиться. Гормональные перестройки могут спровоцировать повышенный тонус матки, может быть беременность с месячными (скудными кровянистыми выделениями).
Ранние признаки беременности связанные с эндокринной и нервной системой
Перемены в ЦНС заметны уже на раннем этапе вынашивания ребенка. Так, первые признаки беременности до задержки месячных проявляются в:
- повышенной раздражительности, усталости и сонливости;
- непереносимости ряда запахов, изменении вкуса, тошноте и головокружении.
В первом случае ЦНС включает защитные механизмы, не допускающие чрезмерное утомление беременной. Вторая группа признаков связана с перестройкой тонуса блуждающего нерва.
Эндокринная система включается в процесс беременности еще до оплодотворения.
Корректная работа гипоталамуса, гипофиза и яичников оказывают влияние на подготовку половой сферы женщины к оплодотворению и отвечают за развитие яйцеклетки. Визуально гормональная перестройка может проявляться в пигментации кожи или изменению очертаний лица будущей мамочки.

Опасность обезвоживания
Нарушение водного баланса в результате диареи и рвоты может быть чревато необратимыми изменениями. Клетки организма состоят на 75−80 % из воды, поэтому все важные процессы протекают в водной среде. Недостаток жидкой составляющей часто становится причиной тяжелых нарушений функций систем и органов.
Исследователи Ющук и Бродов отмечают, что при дегидратации «происходит потеря не только воды, но и электролитов Na+, K+, Cl-» (Ющук Н. Д., Бродов Л. Е., 2001, с. 679). Это связано с тем, что вместе с жидкостью из организма выводятся минеральные соли. Наступает нарушение водно-электролитного баланса, следствием которого могут быть заторможенность и спутанность сознания, шок, угрожающие жизни брадикардии или редкое сердцебиение.
На менее тяжелых стадиях обезвоживания последствия тоже не столь безобидны. Наиболее распространенными из них являются:
- замедление обмена веществ;
- кислородное голодание, в том числе мозга;
- утяжеление интоксикации;
- нарушение терморегуляции, перегрев организма и др.
Особенно чувствительны к нехватке воды клетки мозга, поскольку их нормальная работа возможна при уровне влаги не менее 90 %.
Степени обезвоживания
Обезвоживание при диарее развивается последовательно. Скорость прогрессирования состояния зависит от тяжести интоксикации, частоты стула, эпизодов рвоты, возраста и исходного состояния здоровья человека. Существует четыре степени обезвоживания, каждую из которых легко распознать по характерным симптомам.
Стоит отметить, что в самом начале типичных проявлений может не быть. Осадчук и Урюпин указывают на то, что раннее обезвоживание «не имеет признаков или симптомов» (Осадчук М. А., Урюпин А. А., Осадчук М. М., Бурдина В. О., 2014, с. 1112)
Но важно учесть, что жажда возникает еще до начала водного дисбаланса, поэтому этот симптом может присутствовать.
Первая степень
Легкая степень обезвоживания наблюдается в большинстве случаев диареи у взрослых и не представляет серьезной угрозы. При эпизодах жидкого стула каждые пять часов и отсутствии рвоты этой степенью может ограничиться
Важно знать, что первая степень дегидратации характеризуется потерей 3 % массы тела.
Вторая степень
Для второй степени обезвоживания организма при диарее симптомы более типичны:
- сильная жажда;
- повышение вязкости слюны;
- снижение эластичности кожи;
- раздражительность, беспокойство;
- темная моча;
- слабость;
- сонливость.
Глазные яблоки становятся менее увлажненными, возможно их западание. Потеря массы тела достигает 4−6 %. Вторая степень требует быстрой коррекции.
Третья степень
Жидкий стул более шести раз в сутки приводит к потере до 9 % массы тела. Состояние сопровождается следующими симптомами обезвоживания при поносе:
- бледность и прохладность кожных покровов;
- головная боль;
- головокружение;
- редкое мочеиспускание;
- тахикардия, одышка;
- судороги.
При острых кишечных инфекциях (бактериальных и вирусных) повышается температура тела. При этом механизмы терморегуляции нарушаются из-за отсутствия нужного объема воды. Это может быть опасно, поэтому требуются срочные меры по восполнению жидкости.
Четвертая степень
Развивается на фоне десяти и более эпизодов жидкого стула и рвоты в сутки. Симптомы утяжеляются, а потеря массы тела достигает 10 % и более
Важно понимать, что при потере 25 % наступает смерть взрослого человека, поэтому терапия в этом случае требуется безотлагательно.
К проявлениям обезвоживания добавляются серьезные симптомы и последствия:
- шок;
- спутанность сознания;
- полное отсутствие выделения мочи (мочеиспускания нет восемь часов и более);
- холодные, влажные на ощупь конечности;
- слабый пульс;
- критически низкое артериальное давление.

Черты лица человека могут заостряться, появляется учащенное дыхание, развивается нарушение зрительного и слухового восприятия и др. В этом случае вызов скорой помощи — жизненная необходимость.
7 ДПП пятидневок
В случае экстракорпорального оплодотворения наблюдается поздняя имплантация бластомеров, так как эмбрион попадает в непривычные условия и ему требуется какое-то время на адаптацию. Окончательное внедрение диплоидных клеток в эндометрий наблюдается на 5-й день после ЭКО.
Согласно статистике, вероятность успешной имплантации эмбрионов-трехдневок ниже, чем при использовании более зрелых бластомеров. Однако в условиях искусственного культивирования до пятидневного срока доживает не более 45% зародышей. Из них отбираются только самые качественные эмбрионы, которые впоследствии подсаживаются в матку.
Мамино здоровье — под угрозой!
В организме будущей мамы происходят изменения, направленные на вынашивание беременности. Одновременно создаются предпосылки для развития заболеваний органов брюшной полости.
Что меняется?
Под воздействием гормонов снижается двигательная активность кишечника, протоков желчного пузыря и поджелудочной железы. Содержимое этих органов застаивается.
Несколько подавлена работа иммунной системы — необходимое условие для вынашивания беременности, чтобы мамин организм не отторгал плод.
Застой и сниженный иммунитет способствуют развитию воспаления и размножению условно-патогенных микроорганизмов (постоянно живут в нашем организме, не нанося вреда в обычных условиях).
Где таится опасность?
Вместе с внутренними органами смещается и большой сальник, призванный ограничивать воспаление в брюшной полости. Возникший воспалительный процесс может быстро распространиться на близлежащие органы. Развивается перитонит/воспаление брюшины — тонкой пленки, покрывающей все внутренние органы и стенки брюшной полости.
При смещении внутренних органов месторасположение болей может меняться по сравнению с типичными проявлениями заболеваний.
Из-за нехватки времени у докторов, либо в силу каких-то других причин определенные моменты все же остаются не до конца выясненными. Постараемся осветить некоторые вопросы, ответы на которые вас могут интересовать. |
Острый аппендицит — воспаление червеобразного отростка
Аппендикс находится в правой нижней части живота, но с увеличением срока беременности он постепенно смещается в верхние отделы живота.
Заболевание начинается с внезапной и резкой боли в животе, но затем боль становится ноющей и перемещается туда, где находится аппендикс. В положении на правом боку боль усиливается — вследствие давления беременной матки на воспаленный червеобразный отросток.
Часто боль сопровождается тошнотой и рвотой, повышением температуры тела.
При неоказании своевременной медицинской помощи развивается перитонит: температура тела нарастает, боль в животе усиливается, рвота не приносит облечения.
Холецистит — воспаление желчного пузыря
Характерны боли и чувство тяжести справа под ребром. При шевелениях плода боли могут усиливаться.
Часто возникает горечь во рту, изжога, тошнота и/или рвота, отрыжка воздухом, вздутие живота.
При остром холецистите (приступе) боли схваткообразные. Приступ может быть спровоцирован тряской во время езды или погрешностями в питании (употребление жирной, жареной и/или жирной пищи).
При хроническом холецистите боли тупые и ноющие, периодически усиливающиеся и утихающие.
Панкреатит — воспаление поджелудочной железы
Боль располагается в верхней части живота (подложечной области, правом или левом подреберье). Может быть опоясывающей, охватывая не только живот, но область спины. Нередко сопровождается тошнотой/рвотой, нарушением стула (чаще поносом).
Острый панкреатит: боль сильная, резкая схваткообразная или пульсирующая.
Хронический панкреатит: боль ноющая, усиливающаяся при погрешностях в питании.
Цистит — воспаление мочевого пузыря
Острый цистит
Боль режущая, сочетающаяся с учащенным мочеиспусканием и выделением мочи небольшими порциями. Часто возникают ложные позывы на мочеиспускание.
Хронический цистит
Боль тянущая, усиливающаяся при наполнении мочевого пузыря и достигающая наибольшей интенсивности в конце мочеиспускания. Характерна тяжесть внизу живота — прямо над лобком.
Вместе с радостным ожиданием немало беспокойства будущей маме может принести неожиданное появление кровянистых выделений из влагалища. И тогда она, не на шутку встревожившись, задает себе вопросы: не опасно ли кровотечение, бежать к доктору на прием или сразу вызвать скорую помощь? |
Пищевые отравления
Вызываются болезнетворными микроорганизмами, попадающими в организм с некачественной пищей, загрязнённой водой или через грязные руки.
Появляются тянущие или схваткообразные боли в животе, обычно располагающиеся вокруг пупка. Нередко они сопровождаются жидким стулом, тошнотой/рвотой, повышением температуры тела.
Что делать?
При любых болях в животе всегда обращаться к врачу!
Для диагностики заболеваний выполняется УЗИ внутренних органов, общие анализы крови и мочи, а также другие исследования в зависимости от беспокоящих симптомов.
Опасные ситуации с болями в животе во время беременности встречаются нечасто, но почти все они несут угрозу для мамы и малыша. Чтобы избежать беды, своевременно обращайтесь к докторам. Даже если тревога окажется ложной, дополнительная консультация не помешает. Лучше перебдеть, чем недобдеть.
педиатр, врач-ординатор детского отделения
Кратко об имплантации и раннем развитии эмбриона
В постимплантационный период многие женщины хотят убедиться в успешности ЭКО и поэтому прибегают к использованию «домашних» тестов на беременность. Врачи рекомендуют сдавать анализы на ХГЧ не ранее, чем через 2 недели после оплодотворения.
Чтобы понять, чем обусловлены рекомендации репродуктологов, следует разобраться в том, что происходит с организмом женщины сразу после трансфера зародыша в полость матки:
- Имплантация – занимает 40 часов после подсадки диплоидной клетки в полость репродуктивного органа. В фазе гаструляции зародыш внедряется в разрыхленный эндометрий в два этапа: первый – прилипание (адгезия), второй – погружение (инвазия). Во второй фазе эмбрион разрушает клеточную структуру слизистой матки до тех пор, пока не вступит в контакт с кровеносными капиллярами;
- Формирование двухслойного зародыша – длится не более 3 суток, начиная с 7-го дня после переноса эмбриона. В процессе активного развития происходит образование двух зародышевых лепестков – эктодерма и эндодерма. Они представляют собой щит, из которого впоследствии развивается тело плода;
- Сворачивание энтодермы – внезародышевые ткани образуют мешок, а полости между клетками мезенхимы заполняются жидкостью. В процессе их слияния вокруг плода образуется экзоцелом.
Окончательное внедрение зародыша в эндометрий происходит на 7-е сутки после трансфера. И только в этот период зародышевые лепестки начинают продуцировать ХГЧ – хорионический гонадотропин человека. Однако в первую неделю беременности его сывороточная концентрация слишком маленькая, поэтому тест чаще всего дает отрицательный результат.
Как отличить беременность от недомогания
Диарея при беременности в третьем триместре Не всегда классические признаки беременности могут указывать на саму беременность. По этой причине при малейшем подозрении необходимо провериться у врача. Помогаем отличить беременность от возможной болезни.
- Спазмы в нижней части живота.
Проявляют себя через 6-12 дней с момента зачатия при наступившей беременности. Эти ощущения возникают и нарастают постепенно за счет увеличенного притока крови к матке. Обычно длятся не более двух суток. Также подобные спазмы могут являться признаками предстоящих месячных. Если менструация не возникла, стоит обратиться к врачу.
- Повышение базальной температуры.
Базальная температура, которую регулярно измеряют при планируемой беременности, повышается. Повышение наблюдается после 5-6 недели с момента начала последней менструации. Также базальная температура имеет тенденцию повышаться при овуляции. Задержка в таком случае не гарантирует стопроцентное наступление беременности. Чтобы беременность подтвердить или опровергнуть, необходимо сдать кровь на ХГЧ в медицинском учреждении.
- Вздутие живота, возникновение запоров.
Возникает на 4-5 неделе с начала последней менструации. При беременности эти явления возможны потому, что гормон прогестерон вызывает расслабление мускулатуры кишечника. Но вздутие и запор — не самые очевидные признаки беременности.
- Перепады настроения (6-я неделя с начала последней менструации)
Вызываются гормональными изменениями при наступившей беременности. Изменения настроения становятся ярко выраженными после задержки менструации. Если эти явления возникают раньше, то, скорее всего, они являются показателем перенесенного стресса, либо ПМС (предменструальный синдром)
- Гиперчувствительность к запахам
Спустя 14 дней после зачатия возникает повышенная чувствительность к запахам. Это явление спровоцировано происходящими гормональными изменениями в организме беременной женщины. Может начать тошнить даже от ранее любимых запахов.
- Токсикоз на раннем сроке
Возникает приблизительно спустя пару недель после зачатия. Если тошнит на первой неделе с момента последнего полового акта, то, вероятнее всего, у вас наблюдается банальное расстройство пищеварения.
- Повышенная утомляемость
Может проявить себя на 4-5 неделе с момента начала последней менструации. Так показывает себя гормон прогестерон, который, в принципе, обладает расслабляющим эффектом на все системы организма. Это явление при беременности быстро проходит. Немотивированная слабость также может проявить себя при ОРВИ, переутомлении и различных заболеваниях.
- Увеличение объема молочных желез на 4-5 неделе
Молочные железы увеличиваются в объеме и становятся очень чувствительным — это один из явных признаков беременности. При приближающихся менструациях могут наблюдаться похожие явления.
- Частые позывы к мочеиспусканию
Особенно характерны в вечернее и ночное время. Происходят из-за увеличения притока крови к органам малого таза. Увеличивает приток активно вырабатывающийся хорионический гонадотропин человека(ХГЧ). При беременности это явление начинается на 14-21 день после зачатия.
- Учащение пульса
Во время беременности сердце подвергается большим нагрузкам, ведь ему приходится перекачивать больше крови, что необходимо для обеспечения полноценного питания растущей матки и плода. Повышенный пульс и сердечные аритмии — часто встречающийся симптом у беременных, но возникает он уже на более поздних сроках, когда беременность очевидна.
Симптомы беременности на ранних сроках: прислушивайтесь к себе и своему телу, чтобы вовремя заметить изменения.
Не стоит доверять следующим признакам:
- Диарея. Она может возникнуть из-за проникновения в организм ротавируса или после употребления продуктов, которые вам не подходят или испортились.
- Изменение вкусовых пристрастий может быть вызвано банальной нехваткой содержащихся в продуктах питательных элементов. Поэтому к некоторым продуктам может появиться внезапный, повышенный интерес. Но не стоит игнорировать подобный сигнал. Организм сам подсказывает, что ему необходимо в данный момент.
- Аптечные тесты. Тесты хорошего качества могут показать беременность, если она произошла, на 10-12 день после зачатия. С большей вероятностью подтвердить или опровергнуть беременность вам поможет тест на ХГЧ посредством забора крови из вены. Но повышенный показатель хорионического гонадотропина может свидетельствовать о злокачественных опухолях. Для того, чтобы развеять сомнения окончательно, следует сделать УЗИ.
Действительно ли понос – признак беременности
Во время беременности на ранних сроках у женщины начинает проявляться ряд симптомов. Среди первых проявлений, порой даже на 1 неделе могут появляться такие признаки:
- резкая смена настроения, эмоциональные перепады;
- утренняя тошнота и рвота;
- головокружение;
- вялость, упадок сил;
- тянущие боли в области живота или поясницы;
- болезненность молочных желез.
Может ли понос быть признаком беременности? Этот вопрос волнует многих женщин. У некоторых на самом деле жидкий стул появляется как первый симптом «интересного положения». Понос – признак беременности лишь в том случае, если состояние сопровождается задержкой менструации от 5 дней и более, а также другими вышеперечисленными симптомами. Если присутствуют нескольких факторов, вероятность зачатия равна 50%.
Иногда признаки беременности до задержки могут проявляться не только в виде поноса. Возможны и другие отклонения в работе пищеварительного тракта. Некоторые женщины жаловались на развитие запора, появление усиленного метеоризма и газообразования.

Любые неприятные симптомы, будь то запор, понос или общая слабость требуют консультации у гинеколога. При беременности многие препараты принимать нельзя. Чтобы поддержать здоровье женщины и её будущего ребёнка, следует принимать витаминные комплексы, но только те, что пропишет врач.
Понос на ранних сроках беременности нельзя считать безоговорочным признаком зачатия. Если женщина ведёт активную половую жизнь, не пользуется контрацептивами, пытаться определить беременность лишь по признакам может быть очень нецелесообразно. Лучше приобрести в аптеке экспресс-тест или посетить гинеколога, чтобы пройти ультразвуковое исследование.
Что можно сделать?
Если есть подозрение на беременность, не стоит принимать медикаменты для снятия поноса. Это может навредить плоду и порой даже вызвать выкидыш. Допустимо применять народные методы облегчения состояния.
Важно следить за количеством воды, которое употребляет женщина. Так как при беременности плод должен получать достаточно питания, без достаточного объёма жидкости это становится невозможным
Вовремя диареи женщина теряет много воды, что может привести к уменьшению объёма околоплодных вод, а это способно привести к травмам плода.
Чтобы скрепить кишечник, следует изменить рацион. При подозрении на развитие беременности, от пищи нельзя отказываться полностью. Можно отказаться от жидких первых блюд, которые стимулируют моторику кишечника и способны вызывать повторный понос.
Из медицинских препаратов беременная женщина может принять только активированный уголь или другие мягкие сорбенты. Использование медицинских средств может принести вред.
Видео: Признаки и симптомы беременности на ранних сроках
Если бережно относиться к своему здоровью и при подозрении на беременность обращаться к специалистам, от многих проблем можно защититься и родить здорового малыша.
Диарея как признак беременности.
Долгое время врачи спорили, относить ли к первым признакам беременности понос или нет. По сей день, не смотря на большое количество семинаров и работ, проведённых в этой области, однозначный ответ на этот вопрос так и не получен.
Чаще всего диарея у будущих мам возникает на фоне других патологий ЖКТ (желчного пузыря, поджелудочной железы). Также спровоцировать диарею может нарушение белкового, углеводного или жирового баланса, однако обычно это происходит не в первые недели после зачатия, а значительно позже, ближе к 14-16 неделе.
Кроме того, во многих случаях диарея возникает как форма токсикоза, при этом рвота может дополняться поносом, а может и заменять его (женщину тошнит, но рвоты нет, а вот стул становится жидким). Такие формы токсикоза являются вполне нормальными и не должны вызывать беспокойство. Однако если на фоне описанных признаков её состояние ухудшается, то это может быть симптомом какой-то болезни, и следует немедленно обратиться к врачу.
ВАЖНО: Будущие мамы не должны пытаться самостоятельно лечить диарею! Если она возникла вследствие изменений, произошедших после зачатия, то приём препаратов не поможет избавиться от неё, а плоду можно нанести непоправимый вред
Всегда ли понос является признаком беременности?
При первой беременности всё, что происходит до и после задержки, женщина обычно списывает за норму, однако во многих случаях симптомы, которые проявляются, не связаны с жизнедеятельностью плода и гормональной перестройкой организма матери. Так, например, жидкий стул может быть вызван кишечной инфекцией, которая весьма опасна для развития малыша
Лечение кишечной инфекции при беременности тоже несёт в себе определённые риски, поэтому важно своевременно проконсультироваться со специалистом при малейших подозрениях на инфекцию
Кроме того, вызвать жидкий стул могут экзотические продукты или недостаток пищеварительных ферментов, что препятствует должной обработки организмом поступающей пищи.
Как бороться с жидким стулом?
Врачи в таких случаях рекомендуют:
- записаться на консультацию при первых симптомах нарушения;
- следить за личной гигиеной;
- больше пить;
- не заниматься самолечением;
- выполнять все рекомендации доктора.