Натуральные методы уменьшения размера груди
Можно уменьшить размер груди с помощью упражнений и смены диеты.
Есть несколько естественных вариантов, которые могут уменьшить размер груди без операции. Груди содержат в основном жиры, поэтому стратегии, которые снижают общее количество жира в организме, могут хорошо работать.
Правильный метод уменьшения размера груди зависит от общего состояния здоровья человека и причины большой груди, которая может включать гормональные заболевания или ожирение.
Женщины, обеспокоенные здоровьем молочной железы, должны обратиться к своему врачу, прежде чем вносить существенные изменения в образ жизни.
1. Диета
Грудь в основном состоит из жировой ткани или жира. Потеря жира в организме может уменьшить размер груди женщины.
Низкокалорийная, очень питательная диета может косвенно помочь уменьшить ткани молочной железы.
Сосредоточьтесь на том, чтобы есть питательные продукты с низким содержанием калорий. Фрукты, овощи, жирная рыба, такая как лосось, и постное мясо, такое как жареная курица, могут помочь Вам чувствовать себя сытыми, поддерживая здоровую потерю веса.
Если Вы кормите грудью или беременны, должны поговорить с врачом или акушеркой, прежде чем пытаться сбросить вес.
2. Упражнения
Как и диета, физические упражнения могут помочь избавиться от жира, что также может помочь уменьшить размер груди с течением времени.
Многие ошибочно полагают, что целевые упражнения могут сжигать жир в определенной области. В то время как отжимания и другие упражнения для груди будут тонизировать мышцы рук и груди, они не будут непосредственно удалять жир из груди. Ключом является тот факт, что необходимо сжигать жир по всему телу.
Упражнения для укрепления сердечно-сосудистой системы, очень эффективны при сжигании жира. В зависимости от состояния здоровья и физической подготовки люди могут пробовать бегать, плавать или быстро гулять.
3. Уменьшите эстроген
Льняное семя может помочь снизить уровень эстрогена.
Эстроген играет ключевую роль в развитии тканей молочной железы. Таким образом, борьба с избытком эстрогена может уменьшить размер груди, особенно у людей с гормональным дисбалансом.
Гормональные контрацептивы содержат эстроген и прогестерон и могут увеличить грудь. Эффект обычно проходит, как только Вы прекращаете принимать лекарства.
Некоторые исследования показывают, что Вы можете снизить уровень эстрогена в организме за счет изменения рациона.
Например, исследования на животных показывают, что добавки льняного семени могут помочь регулировать уровень эстрогена, уменьшая экспрессию эстрогена в яичниках. Льняное семя может также защитить сердце, снизить риск развития рака и предотвратить увеличение груди.
Существует, однако, мало данных о природных средствах для снижения уровня эстрогена в организме. Поговорите со Вашим врачом о препаратах, снижающих уровень эстрогена.
4. Оборачивание
Оборачивание включает в себя плотную обвязку вокруг груди, чтобы сплющить ее. Это не сократит ткани молочной железы и не предотвратит рост груди, но связывание может помочь груди выглядеть меньше и может помочь Вам чувствовать себя более комфортно. Поговорите с врачом о наиболее безопасном способе использования оборачивания.
5. Смена бюстгальтера
Бюстгальтер не может навсегда изменить размер груди, но мини-бюстгальтеры могут создать иллюзию меньшей груди. Эти бюстгальтеры изменяют форму груди, чтобы грудь выглядела более плоской и выше.
Некоторые мини-бюстгальтеры также могут уменьшить боль в спине и шее.
Поиск поддерживающего, хорошо облегающего бюстгальтера может значительно улучшить уровень Вашего комфорта. Многие магазины предлагают бесплатные услуги по подгонке бюстгальтера. Простая смена бюстгальтера может уменьшить боль, связанную с большой грудью.
Уменьшение размера груди после беременности
Грудь, как правило, увеличивается во время беременности и остается большой, пока Вы кормите грудью. Увеличение размера особенно заметно в первые несколько недель после родов.
Наряду с выработкой молока и гормональными эффектами, женщины также накапливают жир во время беременности, часть которого откладывается в тканях молочной железы.
Многие женщины считают, что их грудь медленно сжимается, когда они теряют вес во время беременности, а другие считают, что их грудь остается немного больше после рождения ребенка.
Вы можете попробовать вышеуказанные методы, чтобы уменьшить размер груди во время беременности и кормления грудью. Поговорите с врачом о любых проблемах, которые возникают.
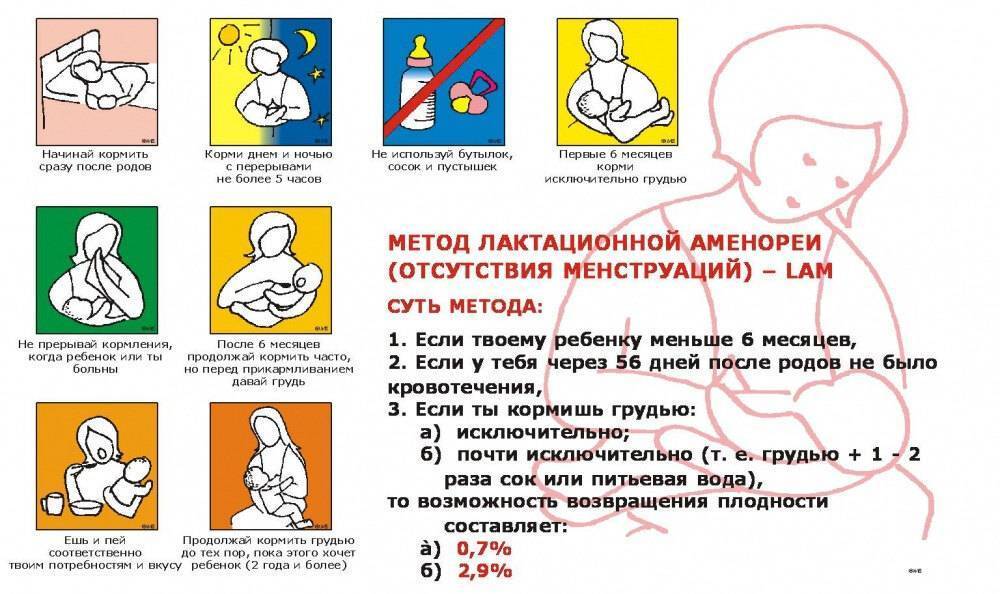
Почему не работает «бабушкин» метод?

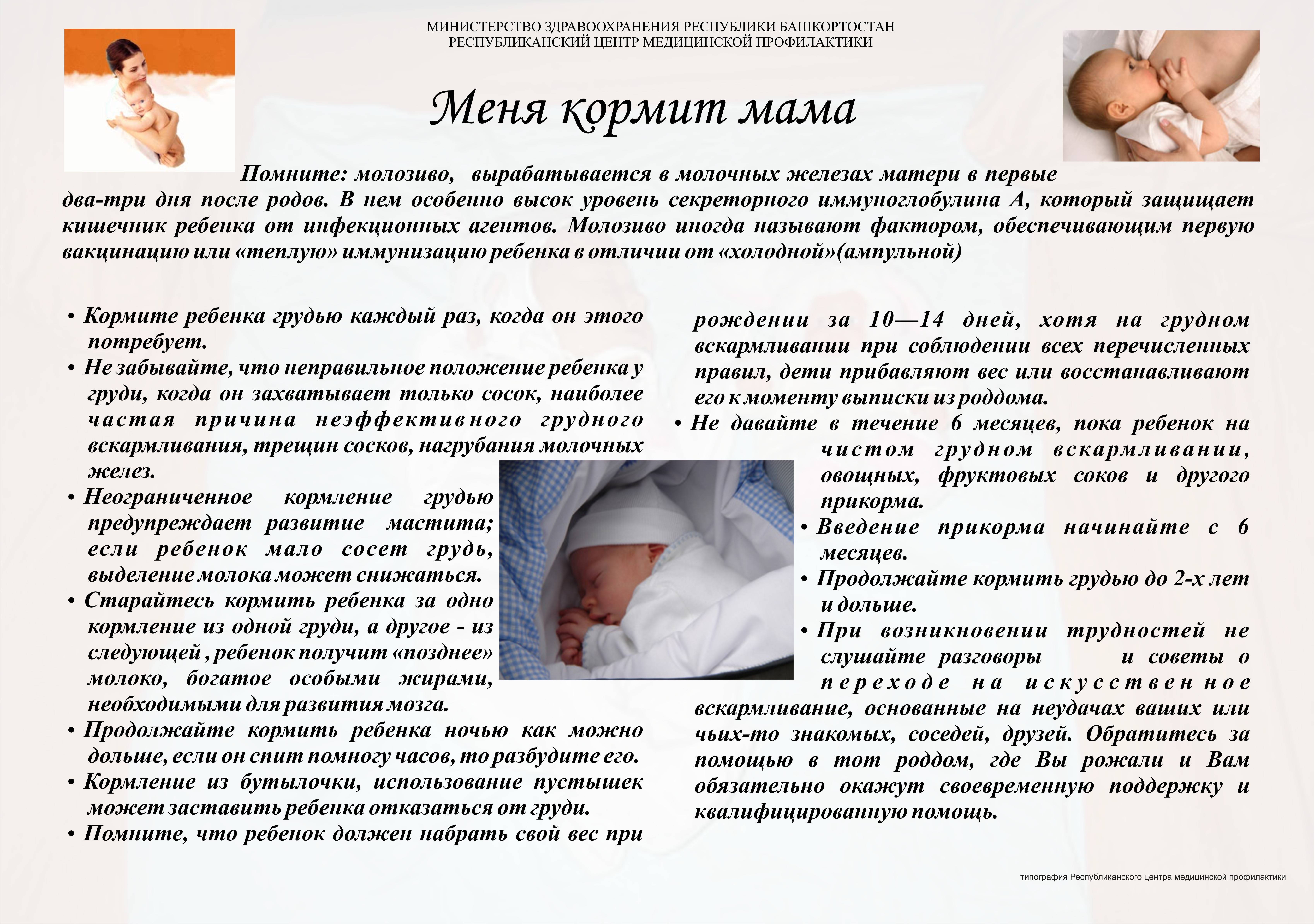
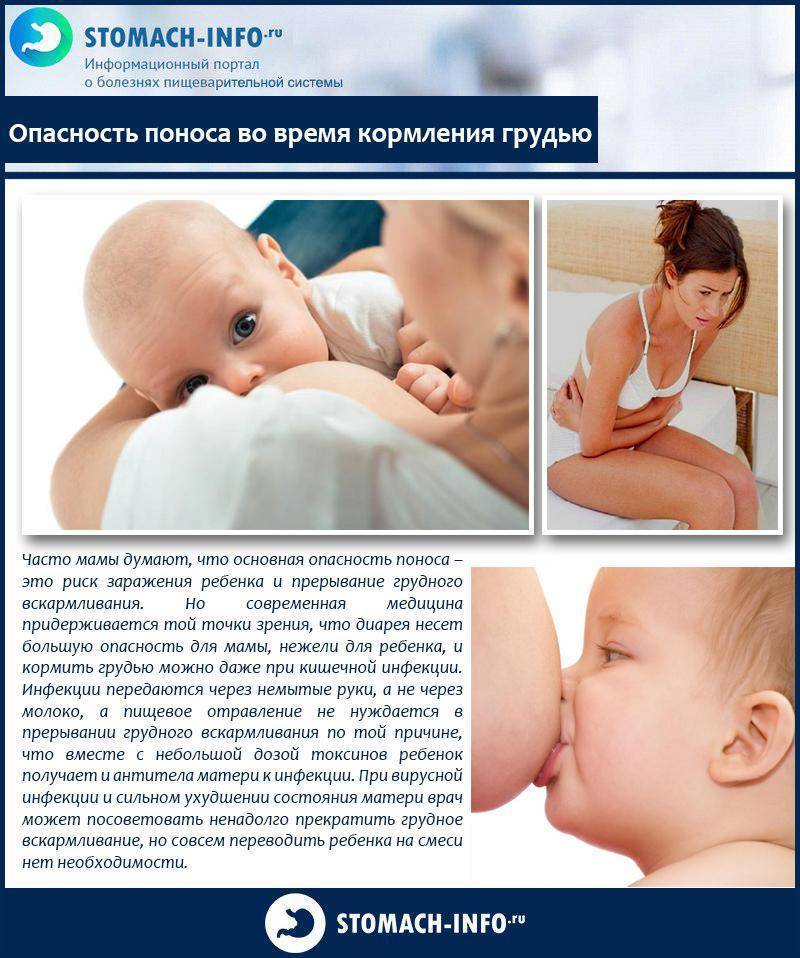
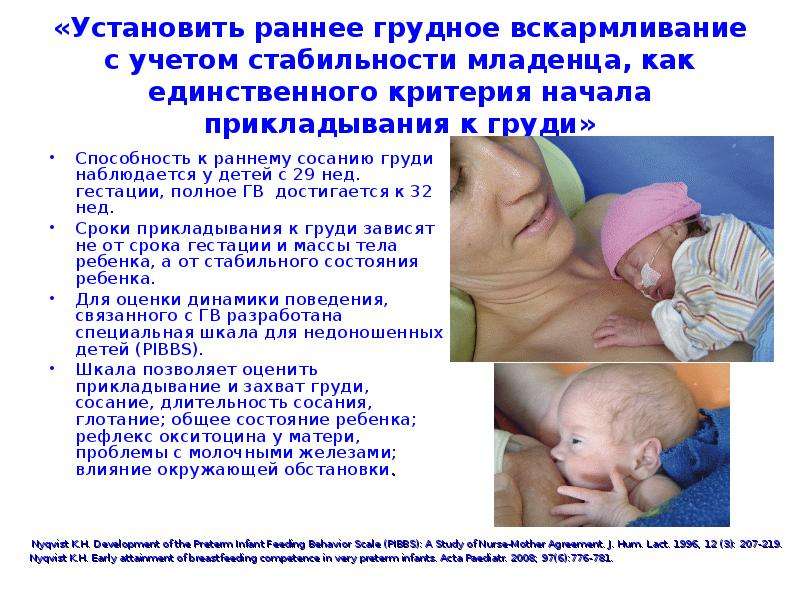
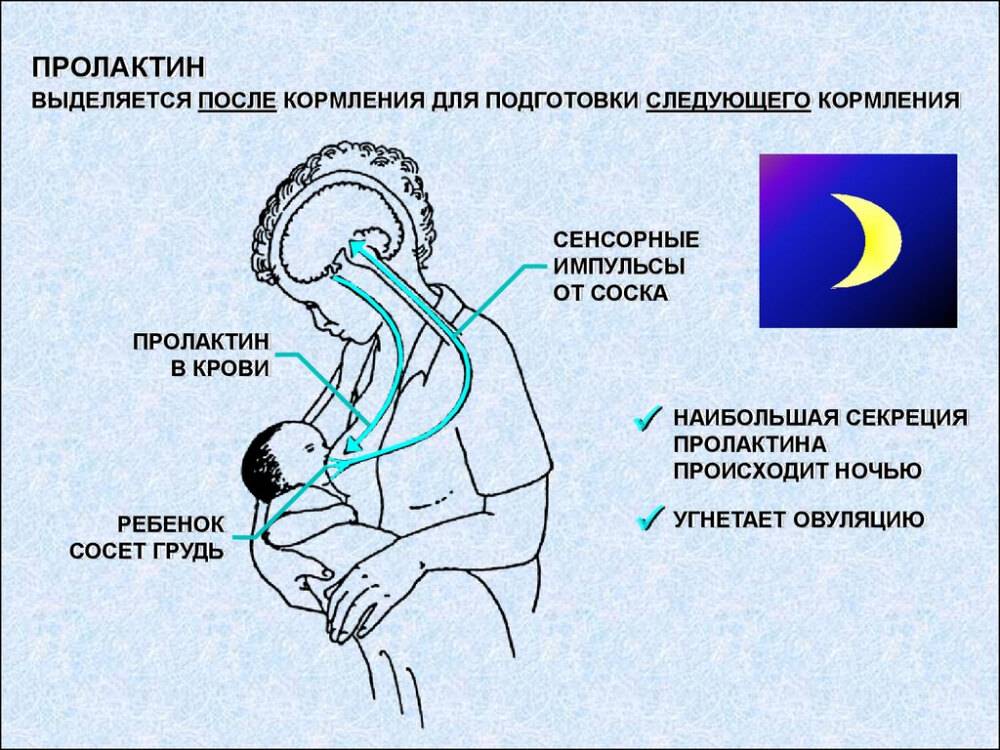
До сих пор в народе бытует мнение, что после каждого кормления нужно сцеживать железы до последней капли. Необходимо это для профилактики мастита. Источником данной информации чаще всего являются «бывалые» бабушки, знающие как надо и как лучше. Действительно, они так делали и им помогало. Это объясняется тем, что в тот период, когда кормили детей строго по часам, каждая грудь опорожнялась раз в 6 часов. Это очень редко, и было сложно избежать застоев молока при таком жестком режиме питания крохи. Плюс, сцеживание стимулировало и без того не большую лактацию.
При кормлении по требованию железы опорожняются гораздо чаще, лактация стимулируется естественным образом. Сцеживание становится ненужным и потенциально опасным. Чем больше мама будет сцеживать, тем больше молока прильет в следующий раз. То есть ситуация еще больше усугубится. В некоторых случаях сцеживание оправдано (разлука с ребенком, некоторые заболевания у матери или малыша, недоношенность и др.). Такие случаи оговариваются с врачами, и мама обучается технике сцеживания.
Умеренное и тяжелое обезвоживание. Симптомы
Самый главный признак, который свидетельствует о дефиците воды в организме (а при легкой степени обезвоживания зачастую единственный) – жажда. Но чем больше потери воды, тем сильнее жажда. Врач-гастроэнтеролог, к.м.н. Елена Адаменко перечислила, какие симптомы могут свидетельствовать о дегидратации, которая потребует специальных усилий для ее предотвращения.
При умеренной степени обезвоживания к чувству жажды добавляются следующие симптомы:
- сухость, ощущение «липкости» во рту;
- головная боль, легкое головокружение;
- ощущение стянутости и сухости кожи;
- сокращение объема мочи;
- моча приобретает темно-желтый цвет;
- могут появиться мышечные судороги.
О тяжелой степени дегидратации свидетельствуют:
- изменение в поведении (экстремальные суетливость или наоборот сонливость);
- сухость слизистых оболочек рта и глаз;
- выраженная сухость кожи. Зажатая двумя пальцами кожная складка расправляется крайне медленно;
- отсутствие потоотделения;
- уменьшение объема или полное отсутствие мочи;
- запавшие глаза;
- снижение тургора кожи;
- низкое кровяное давление;
- учащенное сердцебиение;
- лихорадка;
- обморок;
- потеря 10% массы тела и более за короткий промежуток времени;
- в наиболее тяжелых случаях – бред или сопор.
Симптомы обезвоживания у младенцев и детей младшего возраста могут несколько отличаться от симптомов у взрослых. Заподозрить обезвоживание у малыша можно по следующим признакам:
- пересохшие губы, сухой язык;
- отсутствие слез при плаче;
- сухой подгузник в течение 3 и более часов;
- запавшие глаза, щеки;
- мягкий, впавший родничок;
- чрезмерная сонливость, раздражительность.
Наличие и степень дегидратации можно также определить лабораторными методами, среди которых анализы крови и мочи и некоторые другие.
Что такое мастит?

Лактостаз нередко путают с маститом, или же считают эти понятия синонимами. Мастит — более серьезная проблема при ГВ. Маститом называется воспалительный процесс в ткани молочной железы, обусловленный ее инфицированием. Микроорганизмы в ткань чаще всего попадают по молочным протокам через трещины в сосках. Мастит может возникнуть на фоне неразрешенного лактостаза. Существуют разные формы мастита. Самая тяжелая форма — абсцесс молочной железы, который лечится хирургическим путем.
При мастите женщину тоже беспокоят боль, покраснение, отек тканей молочной железы. Выражены симптомы интоксикации, повышенная температура тела, озноб. Могут быть гнойные выделения из соска.
Причины мигрени
Точная причина мигрени не известна, однако считается, что приступы возникают под влиянием изменений мозговой активности, которые связаны с нервными сигналами, выделением особых химических веществ и расширением кровеносных сосудов оболочки мозга. Вероятно, существует генетическая предрасположенность к заболеванию, а также известных триггеры — факторы, провоцирующие мигрень.
Существует множество вероятных триггеров мигрени, в том числе гормональные, эмоциональные, физические, связанные с питанием, окружающей средой и медицинскими факторами.
Гормональные триггеры мигрени. Некоторые женщины испытывают приступы мигрени примерно в одно время с месячными. Это так называемая менструальная мигрень, приступы которой случаются в период от 2 дней до начала месячных до 3 дней после их окончания. Иногда менструальная мигрень случается и в другое время. Возможно, это происходит в результате изменения уровней гормонов, например, эстрогена.
С наступлением менопаузы, напротив, в ряде случаев отмечается облегчение мигрени, приступы случаются реже. Хотя бывают и исключения с ухудшением течения мигрени после наступления климакса.
Эмоциональные триггеры мигрени:
- стресс,
- тревога,
- напряжение,
- испуг,
- депрессия,
- возбуждение.
Физиологические триггеры мигрени:
- усталость,
- плохой сон,
- посменная работа,
- неправильная осанка,
- напряжение в шее или плечах,
- нарушение суточного ритма,
- низкий уровень сахара в крови (гипогликемия),
- непривычно высокая физическая нагрузка.
Триггеры мигрени, связанные с питанием:
- нерегулярное питание, пропуск приема пищи, поздний прием пищи,
- обезвоживание,
- алкоголь,
- пищевая добавка тирамин,
- кофеиносодержащие продукты, такие как чай и кофе,
- определенные продукты, например, шоколад, цитрусовые фрукты и сыр.
Триггеры мигрени, связанные с окружающей средой:
- яркий свет,
- мерцающий экран, например, телевизор или монитор компьютера,
- курение (или задымленное помещение),
- громкие звуки,
- смена климата, например, изменение уровня влажности или очень низкая температура,
- сильные запахи,
- душная атмосфера.
Лекарственные препараты, вызывающие мигрень:
Внимание!
Для простоты восприятия информации, данная инструкция по применению препарата “Антибиотики при мастите у женщин: при кормлении, нелактационном, гнойном” переведена и изложена в особой форме на основании официальной инструкции по медицинскому применению препарата. Перед применением ознакомьтесь с аннотацией, прилагающейся непосредственно к медицинскому препарату.
Описание предоставлено с ознакомительной целью и не является руководством к самолечению. Необходимость применения данного препарата, назначение схемы лечения, способов и дозы применения препарата определяется исключительно Лечащим врачом. Самолечение опасно для Вашего здоровья.
Причины тремора (дрожания)
Одной из причин тремора является наследственная предрасположенность. Результаты исследований позволяют предположить, что мутация в одном из генов приводит к поражению определенных отделов головного мозга, что нарушает проведение нервных импульсов от мозга к мышцам. Такой тремор называют эссенциальным, первичным, то есть его появление непосредственно не связано с другими болезнями, влиянием окружающей среды и прочими факторами. Однако некоторые виды деятельности могут усиливать его симптомы, например:
- кропотливая работа, требующая мелкой моторики, например, вышивание или письмо от руки;
- прием пищи;
- нанесение макияжа;
- бритье.
Если вы устали, беспокоитесь, вам жарко или холодно, это также может обострить симптомы.
Эссенциальный тремор с наследственной предрасположенностью встречается по меньшей мере в половине случаев дрожания тела. Если у одного из ваших родителей есть патологический ген, вызывающий тремор, вероятность, что у вас будет это заболевание, составляет 50%. Однако возраст, в котором развивается тремор, а также степень его выраженности у членов семьи могут различаться. Можно быть носителем мутантного гена, но оставаться здоровым, так как мутировавший ген не всегда проявляется. Кроме того, у некоторых людей эта мутация может развиться спонтанно, а не передаться от родителей.
В остальных случаях тремор развивается вторично, то есть причинами его являются существующие болезни или состояния, например:
Причины озноба
Как правило, чувство озноба в лактационном периоде возникает на фоне повышения температуры тела. Этот характерный симптомокомплекс формируется при таких состояниях:
- Общая интоксикация организма, возникающая на фоне попадания в организм токсических компонентов или при употреблении некачественных пищевых продуктов;
- Если молодой маме ранее выполнялось кесарево сечение, то чувство озноба и повышенная температура в лактационном периоде могут указывать на инфекционно-воспалительные осложнения данной операции;
- Послеродовой эндометрит;
- Застой грудного молока (лактостаз) или мастит;
- Респираторные вирусные инфекции.
Если у женщины в послеродовом периоде возникло чувство озноба, повысилась температура тела, и появились выделения из половых путей гнойного или кровянистого характера, то ей следует в срочном порядке обратиться к врачу гинекологу, так как в полости матки могли остаться частицы плаценты или другие ткани, спровоцировавшие гнойно-воспалительные осложнения.

После выполненного кесарева сечения женщине стоит обратить внимание на состояние послеоперационного шва. Если молодую маму беспокоит тянущая боль в области послеоперационного рубца, то речь идет об инфицировании раневой зоны с последующим нагноением
Как показывает практика, самой распространенной причиной появления озноба во время лактации является застой грудного молока (лактостаз). Это состояние именуется молочной лихорадкой кормящих женщин.
Такая клиническая ситуация развивается в период становления естественного вскармливания, когда организм женщины вырабатывает большие объемы молока, которые превосходят потребности грудного ребенка. Молочная лихорадка характеризуется резким повышением температуры тела до высоких показателей (39 и выше), сильным ознобом, сменяемым чувством жара.
Кроме того, изменения наблюдаются в самих молочных железах. Женская грудь становится плотной, визуально напряжённой, а сама женщина ощущает болезненность и чувство распирания. Минимальное прикосновение к такой молочной железе сопровождается дискомфортом и болью. При несвоевременном лечении лактостаза женщина рискует столкнуться с развитием мастита.
Нагрубание молочных желез

С нагрубанием молочных желез сталкиваются практически все мамы и не раз. Особенно часто это бывает в первый месяц после рождения крохи, когда лактация только устанавливается. То есть, молоко начинает вырабатываться в том количестве, которое запрашивает малыш. Нагрубание молочных желез может сопровождать сильный прилив молока. Это встречается часто на 3-4 день после родов («приходит» молоко) и на 2-3 неделе после появления малыша на свет (смена переходного молока на зрелое). Кроме того, нагрубание бывает в ситуациях, когда не прикладывали ребенка к груди дольше обычного (долго спал, много гуляли), когда малыш очень много сосал накануне, при нарушении питьевого режима матери.
При нагрубании молочные железы (или одна) становятся припухшими, твердыми, тяжелыми, иногда горячими и болезненными. Изменения затрагивают всю железу, а не определенный ее участок. Может подтекать молоко из соска. Температура тела чаще всего остается нормальной или незначительно повышается. Нагрубание молочных желез может быть препятствием тому, чтобы малыш правильно присосался.
Что делать при нагрубании молочных желез?
- Сцедить немного переднего молока пред прикладыванием, если малыш не может присосаться к груди.
- Чаще прикладывать ребенка к груди.
- Не сцеживать грудь после кормления, если железы мягкие.
- Не пить лишнюю жидкость (особенно на ночь).
Классификация
По характеру протекания мастит бывает острым и хроническим:
Известно несколько видов мастита:
Лактационный
Развивается преимущественно у кормящих женщин в 1й месяц после родов или на последних неделях беременности, провоцируется застоем молока и проникновением бактерий в ткань железы через дефекты кожных покровов и млечные протоки при нарушении правил личной гигиены. Переходит в гнойный мастит через 3-4 дня при отсутствии лечения.
Нелактационный
Возникает у женщин на фоне: травмы молочной железы; гнойных процессов в коже и подкожно-жировой клетчатке молочной железы (фурункулы, карбункулы, атеромы); инородного тела (пирсинг); наличия мастопатии (преимущественно кистозной, с кистами более 1,5см в диаметре).
Мастит новорожденных
Развивается после физиологической мастопатии новорожденных при неправильном уходе за младенцем, чаще к концу 1го месяца жизни
Наиболее часто встречающийся вид – лактационный мастит, им болеют до 85% всех обратившихся женщин. Это всегда острый процесс, который требует немедленного обращения за медицинской помощью.
В ЦЭЛТ вы можете получить консультацию специалиста-маммолога.
- Первичная консультация – 2 700
- Повторная консультация – 1 800
Записаться на прием
Симптомы тремора (дрожания)
Единственный симптом тремора — характерное дрожание частей тела. Примерно в 9 из 10 случаев это выглядит как частые движения кистей рук вверх и вниз с маленькой амплитудой. Также могут быть поражены другие части тела:
- голова;
- челюсть;
- губы;
- язык;
- мышцы и связки гортани (в том числе, голосовые);
- ноги.
Тремор может появиться в любом возрасте, даже у детей. Чем позже возникла дрожь в теле, тем лучше прогноз заболевания, легче его проявления.
Чаще тремор охватывает обе стороны тела в равной степени и усиливается при напряжении мышц: когда вы пытаетесь удержать тело в определенном положении или что-то делать руками, например, писать. В состоянии покоя дрожь, как правило, слабая или отсутствует. Дрожь в руках и теле могут усиливать: