Лечение
Лечение зависит от течения заболевания. Начинается с консервативной медикаментозной терапии, которая включает специфические противовоспалительные, гормональные препараты, иммуномодуляторы и др. Об эффективности выбранной схемы лечения свидетельствуют отсутствие симптомов (например, исчезновение крови в кале), улучшение эндоскопической картины и лабораторных показателей.
Хирургическое лечение показано при осложнениях неспецифического язвенного колита. Наиболее грозные из них – токсическая дилятация толстой кишки, перфорация органа, кровотечения, рак толстой кишки. По статистике, оперативное лечение требуется в среднем 20% пациентов с неспецифическим язвенным колитом.
Как определить группу крови
Существующие на сегодняшний день способы установления группы крови далеки от совершенства. Все они подразумевают доставку образцов в лабораторию и занимают не менее 20 минут, что может быть весьма критично в определенных условиях. Три года назад в Китае разработали экспресс-тест, способный определить группу вашей крови всего за 30 секунд даже в полевых условиях, но пока он широко не применяется в медицине, поскольку имеет сильную погрешность.
Для определения группы кровь берут из вены
Скорость тестов на группу крови является одной из главных проблем. Попади человек в аварию, случись с ним несчастный случай – его группу крови необходимо будет установить, чтобы спасти ему жизнь. В случае же, если данных по пострадавшему нет, придётся ждать еще 20 минут, и это при условии, что лаборатория находится под рукой.
Поэтому врачи настоятельно рекомендуют либо запомнить свою группу крови (такой тест как минимум делают в детстве, в больницах и даже на призывной комиссии в армию), либо записать ее. Вон на айфоне есть приложение «Здоровье», куда можно внести информацию о себе, включая рост, вес и группу крови. На случай, если вы окажетесь без сознания в больнице.
Раздел «Медкарта» в приложении «Здоровье»
На сегодняшний день в мире используют 35 систем определения группы крови. Наибольшее распространение, в том числе в России, получила система ABO. По ней кровь делится на четыре группы: А, В, О и АВ. В России им для удобства использования и запоминания присвоены номера — I, II, III и IV. Между собой группы крови отличаются содержанием в плазме крови и эритроцитах особенных белков. Эти белки не всегда совместимы между собой, и если несовместимые белки соединить, они могут склеивать эритроциты и разрушать их. Поэтому существуют правила переливания крови, чтобы переливать кровь только с совместимым типом белков.
Для определения группы крови ее смешивают с реагентом, содержащим известные антитела. На основу наносят три капли крови человека: к первой капле добавляют реагент анти-А, к другой капле — реагент анти-В, к третьей – реагент анти-D. Первые две капли используются, чтобы определить группу крови, а третья — для выявления резус-фактора. Если эритроциты не склеились в ходе опыта, значит, группа крови человека совпадает с типом анти-реагента, который в нее добавили. Например, если в капле, куда добавили реагент анти-А, частички крови не слиплись, значит у человека группа крови А (II).
1 группа крови
Первая (I) группа крови, она же группа O. Это самая распространенная группа крови, она выявлена у 42% населения. Ее особенность в том, что на поверхности кровяных телец (эритроцитов) нет антигена A или антигена B.
Поскольку в I группе нет антигенов, долгое время считалось, что человек с I группой крови «универсальный донор» – мол, она подойдет к любой группе и «приспособится» к антигенам на новом месте. Сейчас медицина отказалась от этого понятия, поскольку были выявлены случаи, когда организмы с другой группой крови все равно отвергали I группу. Поэтому переливания производятся почти исключительно «группа в группу», т. е. у донора (от кого переливают) должна быть та же группа крови, что и у реципиента (кому ее переливают).
Человека с I группой крови ранее считали «универсальным донором»
2 группа крови
Вторая (II) группа крови, она же группа A, означает, что на поверхности эритроцитов находится только антиген А. Это вторая по степени распространения группа крови, она есть у 37% населения. Если у Вас группа крови А, то вам нельзя, например, переливать кровь группы В (третья группа), ибо в таком случае в вашей крови имеются антитела, которые борются против антигенов В.
3 группа крови
Третья (III) группа крови — группа B, которая противоположна второй группе, так как на кровяных тельцах присутствуют исключительно антигены B. Она присутствует у 13% людей. Соответственно, если перелить человеку с такой группой антигены типа A, они будут отторгнуты организмом.
4 группа крови
Четвертая (IV) группа крови в международной классификации называется группа AB. Это означает, что в крови есть как антигены A, так и антигены B. Считалось, что если у человека такая группа, ему можно переливать кровь любой группы. Из-за наличия обоих антигенов в IV группе крови нет белка, который склеивает эритроциты — это главная особенность данной группы. Поэтому эритроциты крови человека, которому делают переливание, не отталкивают четвертую группу крови. И носителя группы крови АВ можно назвать универсальным реципиентом. По факту медики стараются редко прибегать к этому и переливать только ту же самую группу крови.
На самом деле для четвертой группы в этом нет ничего критичного — главное перелить кровь с тем же резус-фактором.
Наглядное отличие групп крови
Виды детского поноса
Понос со слизью у малышей не всегда указывает на серьезную патологию. Прозрачная слизь в жидком кале в небольшом объеме обычно указывает на переходные физиологические процессы и не таит угрозы. Однако при наличии обильного выделения (даже прозрачных) слизей следует обратиться к специалисту. Такое явление может быть вызвано серьезным дисбактериозом с преобладанием патогенных микроорганизмов. Еще более настораживает присоединение пенистой составляющей в каловой массе.
Зеленая слизь всегда указывает на риск опасной патологии и требует обследования у врача. Чаще всего виной такого проявления становятся стафилококки. Инфицирование сопровождается явной интоксикацией организма, а лечение требует госпитализации с проведением терапии инфузионного и антибактериального характера. Наличие зеленой слизи в кале более густой консистенции указывает на то, что организм способен сам бороться с инфекцией, и ему надо только помочь введением пробиотических препаратов с полезными микроорганизмами.
Особую опасность вызывает появление крови в поносе или коричневых примесей в более густом кале.
В этом случае воспалительный процесс приводит к отторжению тканей слизистой оболочки, а понос приобретает непрерывный характер. Необходима быстрая госпитализация и принятие экстренных мер. Опасность развития кровяного поноса у младенцев заключается в его стремительности, обезвоживании, нарастании электролитического дефицита, потере крови. В результате такой патологии появляется анемия, ускоряется интоксикация с риском дыхательной и сердечной недостаточности. Появление крови в кале в любом объеме указывает на высокую вероятность опасной патологии.
Кровь из ануса: причины
Причины могут быть самыми различными. Определить их точно бывает непросто без обследования. Спровоцировать кровотечение из заднего прохода могут следующие факторы:
колоректальные полипы;
геморрой;
трещина заднего прохода;
травмы;
инфекционные заболевания;
дивертикулез;
опухоли в кишечнике;
язвенный колит.
Чаще всего для выявления причины нужно пройти обследование. Ставить себе диагноз самостоятельно не рекомендуется. Вызывать кровотечение в кишечнике могут паразиты, непереваренные остатки пищи, поврежденная слизистая.
Например, некоторые препараты агрессивно воздействуют на слизистую кишечника и вызывают ее повреждение. Не нужно впадать в панику при появлении крови. Опытный врач поможет справиться с неприятным симптомом и его причиной.
После анального секса
Анальный секс сам по себе довольно травматичен. Неаккуратное введение члена, отсутствие смазки могут привести к повреждению сфинктера и прямой кишки. Образуются небольшие трещинки или даже разрывы. Как правило, один из партнеров замечается кровь уже во время полового акта или сразу после него. Анальный секс в данном случае становится болезненным.
При беременности, после родов
Во время беременности из-за гормональных сбоев женщины часто страдают запорами, что приводит к геморрою. Геморроидальные шишки (особенно внутренние) могут повреждаться и кровоточить. Также последствием запоров может стать анальная трещина, которая вызывать боль и появление алой крови при дефекации. После родов нередки разрывы или появление геморроя из-за потуг.
При испражнении (после дефекации)
 Чаще всего кровь появляется в стуле сразу после или во время дефекации, так как стенки слизистой повреждаются из-за прохождения каловых масс по кишечнику. Алая кровь в небольшом количестве говорит о повреждении геморроя или самого ануса.
Чаще всего кровь появляется в стуле сразу после или во время дефекации, так как стенки слизистой повреждаются из-за прохождения каловых масс по кишечнику. Алая кровь в небольшом количестве говорит о повреждении геморроя или самого ануса.
Черные сгустки – признак внутреннего кровотечения из язвы желудка (желудочный сок превращает кровь в субстанцию черного цвета). Также во время дефекации может появляться боль, спазмы, тенезмы
При таком явлении важно подмываться после испражнения и не затягивать с обращением в клинику.
Симптомы и диагностика
Диагностика проводится различными способами. В первую очередь проводится визуальный осмотр, пациента опрашивают, что его беспокоит и как давно это началось. Чтобы определить, что делать при появлении крови из ануса, нужно поставить диагноз.
Врач может порекомендовать ирригоскопию или колоноскопию при подозрении на повреждение не только прямой кишки, но и других отделов кишечника.
Большое значение имеет цвет крови и другие сопровождающие выделения симптомы:
Алая кровь говорит о повреждении самого ануса или прямой кишки рядом с анусом.
Темные сгустки указывают на повреждение слизистой желудка или двенадцатиперстной кишки.
Гнойные вкрапления говорят о наличии бактериальной инфекции.
Очень важно, чтобы пациент подробно описал вид и характер кровотечения, в каком объеме и как долго течет кровь, что при этом испытывает организм.
О чем может говорить цвет и характер кровотечения?
- Выделение капель яркой, алой крови из заднего прохода во время и сразу после дефекации – характерный признак таких заболеваний, как анальная трещина и геморрой. Более обильное спонтанное кровотечение может свидетельствовать о некрозе геморроидального узла или прорыве острого парапроктита.
- Если из заднего прохода идет кровь красного цвета, причем регулярно и обильно, у больного можно предположить наличие полипов или раковой опухоли.
- Более темная и густая кровь говорит о развитии опухолей дистальных отделов толстого кишечника и дивертикулезе.
- Когда кровь из заднего прохода имеет вид темно-вишневыхпрожилок в кале, речь может идти об онкологии ободочной кишки.
- Вкрапления черной или бурой запекшейся крови в каловых массах появляются при язвенной болезни желудка, раковых опухолях и повреждениях двенадцатиперстной и тонкой кишки. Кроме того, черный стул или даже кровавый понос вызывают такие серьезные недуги, как болезнь Крона и неспецифический язвенный колит.
Кроме того, выделение крови из заднего прохода могут вызвать такие заболевания, как цирроз печени, криптит, ангиодисплазия, целый ряд кишечных инфекций и даже некоторые глистные инвазии. Определить истинную причину появления пугающих симптомов и назначить адекватное лечение при появлении крови из заднего прохода может только компетентный врач-колопроктолог.
При появлении крови из заднего прохода не затягивайте с визитом к врачу – запишитесь на консультацию к проктологу в «Клинику Андрологии»!
Причины и симптомы неспецифического язвенного колита
Как и при Болезни Крона, до сих пор не существует однозначной теории возникновения неспецифического язвенного колита. Однако аутоиммунная теория возникновения заболевания является ведущей и представляется как возникновение патологического ответа организма на различные неблагоприятные факторы (чаще всего экзогенные, например, инфекционные). Существует также и генетическая теория, в основе которой рассматривается роль наследственного фактора.
В зависимости от формы заболевания (острая, молниеносная, хроническая и др.), различаются симптомы заболевания, но в любом случае они разделяются на кишечные проявления неспецифического язвенного колита и общие.
Причины крови в кале
Причины крови в кале могут быть самыми разнообразными.
Различные повреждения
- трещина анального отверстия;
- геморрой;
- разрыв тканей в результате образования после запора камнеобразного твердого кала;
- инородное тело в кишечнике.
Многочисленные инфекции кишечного тракта:
- дизентерия (вызывается бактериями Shigella, поражает нижние отделы толстой кишки, нарушая слизистую оболочку, ведет к появлению жидкого стула с примесью крови в кале);
- амебиаз (вызывается амебой, повреждает толстый кишечник, проявляется жидким стулом с кровью);
- Полипы в кишечнике (могут привести к частому стулу с вкраплениями крови в кале).
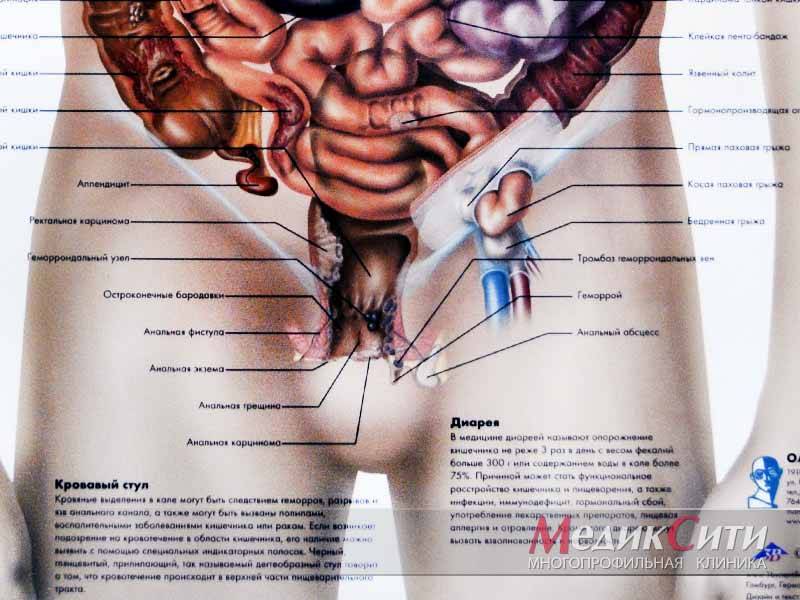
1
Заболевания кишечника
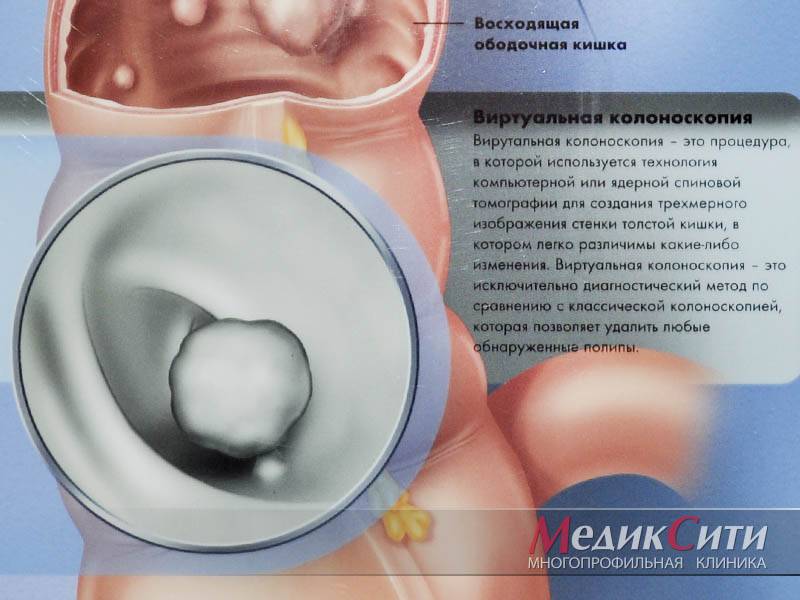
2
Полипы в кишечнике

3
Обследование у проктолога в МедикСити
Непроходимость кишечника
Возникает при попадании кишечной петли в одну из частей кишечника, что тоже может привести к образованию крови в кале.
Различные заболевания:
- воспаление и выпячивание стенок прямой кишки;
- язва и различные другие заболевания желудка;
- болезнь Крона.
К счастью, стул красноватого оттенка – это не всегда кровотечение из ануса. Это может быть результатом употребления в пищу овощей, окрашенных в красный цвет (свекла, напр.).
Гастроэнтериты, вызванные паразитами
Значительное количество паразитов может стать причиной диареи, поэтому необходим тщательный анализ кала больного
Важно отметить, что при оценке кала на наличие паразитов нужно брать несколько повторных образцов. Но даже в этом случае отрицательные результаты анализов еще не исключают возможность паразитарной инвазии
Из многих причин паразитарной диареи рассмотрим два заболевания, вызываемых простейшими.
Амебиаз – патологический процесс, с характерной диареей, лихорадкой и кровью в кале. Возбудитель – E. histolytica. Типична картина при ректороманоскопии, а при тщательном анализе слизи можно выявить подвижных трофозоитов.
Лямблиоз – возбудитель Giardia lamblia, способный вызвать заболевание различной степени тяжести: от асимптоматической колонизации до хронической диареи с тошнотой, нарушением абсорбции и кахексии.
Виды парапроктита
Это заболевание может протекать по-разному. На данный момент выделяют 3 вида парапроктита:
- Подкожный. В области заднего прохода под кожей образуется гнойник, который хорошо заметен при осмотре.
- Подслизистый. Абсцесс располагается глубже, в слизистых оболочках и не всегда быстро диагностируется.
- Глубокий. Самая сложная форма парапроктита, при которой гнойник располагается глубоко в жировой ткани малого таза.
Лечение подкожного парапроктита, как правило, проходит быстрее, так как он относится к простым формам. Лечение глубокой разновидности может длиться долго.
Симптомы
В первую очередь это резкие боли нарастающие при ходьбе, кашле и т.д. Общее состояние ухудшается, особенно при глубоких (ишиоректальных, тазово-прямокишечных) гнойниках, при этом внешних признаков – покраснения кожи, флюктуации практически нет. При глубоком (высоком) ишиоректальном и др. остром парапроктите состояние пациента может быть тяжелым – высокая температура, признаки интоксикации, боли в глубине таза.
Диагностика острого парапроктита в Клинике Андрологии проводится при первом обращении пациента. Успешное лечение острого парапроктита во многом зависит от стадии заболевания, высоты внутреннего отверстия абсцесса, опыта врача. Выбор метода лечения проводится в зависимости от локализации абсцесса, стадии развития, индивидуальных показаний. Неправильное и несвоевременное лечение острого парапроктита приводит к значительным осложнениям – незарастающим гнойным свищам и воспалениям.
Хронический парапроктит часто возникает при самопроизвольном или неправильном вскрытии (лечении) острого парапроктита. Внутренне отверстие абсцесса в анальном канале не заживает и остается свищ. Заживление может произойти непрочным рубцом, который при незначительном травмировании – езда на велосипеде, запор, и пр. – вновь возникает абсцесс, воспаление не том же месте анального канала, при этом локализация абсцесса может быть в другом месте промежности. После неправильного вскрытия и лечения рана на промежности не зарастает – прямокишечный свищ остается, при этом происходит повторное заражение кишечной флорой через внутреннее отверстие свища. Тактика диагностики и лечения хронического парапроктита практически такая же, как и при первичном остром парапроктите. Выбор метода лечения проводится в зависимости от локализации, стадии развития, индивидуальных показаний. Неправильное и несвоевременное лечение хронического парапроктита приводит к значительным осложнениям – незарастающим гнойным свищам и воспалениям.
Обследование в Клинике Андрологии опытными проктологами позволяет точно определить локализацию внутреннего отверстия свища и выбрать правильную тактику лечения.
Когда можно избежать операции?
В большинстве случаев это заболевание требует хирургического вмешательства. Лечение парапроктита без операции возможно, но только на самой начальной стадии. При возникновении рецидива все равно понадобится операция.
Также хирургическое лечение не всегда возможно, если имеются другие воспалительные заболевания кишечника. Вероятность полного излечения без операции мала, поскольку болезнь часто возвращается. Консервативное лечение парапроктита эффективно при нетяжелых и незапущенных формах заболевания. Для получения хорошего результата нужно следовать рекомендациям врача.
Откуда появляется кровь в детском кале?
В целом, кровянистые выделения в стуле ребенка могут появляться из двух основных источников желудочно-кишечного тракта (ЖКТ): из верхних отделов (представленных желудком и тонким кишечником) и области нижних отделов органов ЖКТ, куда входит ободочная кишка, а также прямая кишка и непосредственно анус.
В том случае, если источник кровотечения расположен в верхних участках органов ЖКТ, родители могут обнаружить стул черной окраски и дегтеобразной консистенции. Подобное изменение цвета — это реакция на естественную трансформацию железа гемоглобина. На него влияет соляная кислота, поэтому гемоглобин становится солянокислым гематином. А это вещество окрашено в черный цвет.
Если же кровотечение возникло в нижних отделах органов ЖКТ, то в этой ситуации в стуле будет наблюдаться некоторое количество свежей крови, имеющей естественную красную окраску. Она может выглядеть, как прожилки либо перемешиваться с испражнениями.
Стоит отметить, что определенные продукты питания и медикаменты способны менять окраску стула, будто бы в нем содержится кровь (делая его красноватым либо черным). Такие вещества представлены антибактериальными препаратами, обыкновенным активированным углем, медикаментами, в составе которых присутствуют красители, и средствами, содержащими железо. Цвет испражнений может меняться из-за потребления блюд со свеклой и шоколада. Также такое явление может объясняться приемом в пищу темно-зеленых продуктов либо самых разных напитков и продуктов с красителями.
Также нужно помнить, что далеко не всегда можно в точности определить, где же возникло кровотечение, ориентируясь лишь на окраску кала. Без опроса, осмотра и ряда исследований не обойтись.
Лечение детской диареи
Прежде всего надо всегда помнить, что самостоятельное лечение детского поноса с кровью и слизью чревато осложнениями, а при появлении опасных симптомов необходимо вызвать лечащего педиатра (при высокой температуре и рвоте – скорую помощь). До приезда врачей можно оказать следующую помощь:
- восполнение потери жидкости: младенцу рекомендуется 15-25 мл через каждые 4-6 минут, но одновременное обильное питье малышу давать не следует (вызовет рвоту);
- жидкость для питья: теплая вода с солью и сахаром (по 1 чайной ложке на 1 л воды) или из специального порошка Регидрон и Оралит;
- при высокой температуре жаропонижающие лекарства с учетом возраста;
- после каждой дефекации подмывание области ануса для исключения раздражения;
- временно исключить прием пищи.
//www.youtube.com/watch?v=NbaiUE2Uh-w
Непосредственное лечение проводится только по назначению врача. В схему лечения входят следующие мероприятия:
- оптимизация кормления: правильный подбор смеси и рациональное питание кормящей матери;
- прием детского чая на базе аптечной ромашки и фенхеля;
- назначение пробиотиков: Лактовит, Биогая, Лактомун, Бифиформ, Энтерол;
- прием ферментированных средств: Креон;
- введение кишечных антисептиков и антибиотиков строго по назначению врача: Нифуроксазид;
- прием сорбентов: Атоксил, Смекта;
- обильный питьевой режим: Регидрон, вода, детский чай, а при отказе от приема жидкости инъекции глюкозно-солевых растворов.
Для ускорения лечения детей старше 3 лет можно рекомендовать препараты Аттапульгит, Каопектат или Неоинтестопан. Если при усиленной терапии у ребенка появляется дисбактериоз, то для нормализации микрофлоры следует давать детям морковь, чернику, малину, смородину, шиповник и кисломолочные продукты. Не следует пугаться рвоты и поноса: так организм защищается и очищается от токсинов. Поэтому, начиная лечение, в течение суток не принимайте лекарства от рвоты и поноса.
//www.youtube.com/watch?v=QiLSpa2Myyg
Понос у ребенка с кровью и слизью является очень опасным симптомом. В случае его обнаружения необходимо сразу обратиться к врачу, а не пытаться лечить самостоятельно. Все препараты следует принимать только по назначению специалиста.