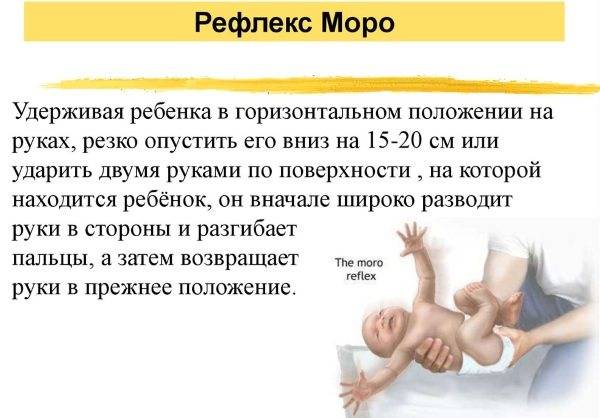
Можно ли кормить грудью при наступлении беременности
При проявлении специфических признаков целесообразно сделать тест на беременность во время грудного вскармливания. Современные медики высказывают мнение об опасности, которое представляет лактация для развивающегося плода. В этот период в организме женщины высокое содержание окситоцина. Этот гормон стимулирует сокращения матки. Во время кормления происходит рефлекторный выброс окситоцина в кровь, что может спровоцировать преждевременные роды.
Этому способствуют физиологические особенности ее организма:
- Структура матки меняется до беременности, во время развития плода и после родов. По мере приближения к моменту появления ребенка в оболочках органа увеличивается количество рецепторов окситоцина. При нормальном течении беременности большое количество этих структур появляется к концу второго триместра. В это время стимуляция сосков крайне нежелательна. До этого времени грудное вскармливание можно продолжать.
- Прогестерон – главный гормон беременности. В период вынашивания ребенка его концентрация высока. Вещество расслабляет мышцы матки. Родовую деятельность запускает повышенная концентрация эстрогенов. Их выброс происходит ближе к дате появления ребенка на свет. Выработка пролактина и окситоцина при беременности снижается и сходит на «нет» к моменту родов. В ситуации, когда у кормящей женщины наступает беременность, при стимуляции сосков гормоны лактации продолжают вырабатываться в небольшом количестве и опасности не представляют.
- Концентрация окситоцина после родов высока. Она постепенно снижается, когда женщина кормит младенца грудью. Организм вырабатывает этот гормон в количестве, необходимом для поддержания лактации. При наступлении беременности через 6 месяцев после родов концентрация окситоцина уже не опасна для мышечного слоя матки.
Как поддержать лактацию беременной женщине
Решать вопрос о прекращении грудного вскармливания целесообразно после оценки рисков для новорожденного и организма матери. Поддерживать лактацию помогут следующие рекомендации:
- продолжать грудное вскармливание, пока малышу не исполнится полгода (идеальный вариант – до года);
- следить за физическим развитием ребенка, рос и вес – показатели питательной ценности его рациона;
- не отлучать ребенка от груди в первом триместре беременности, чтобы избежать гормонального сбоя и выкидыша;
- следить питанием, соблюдать баланс «белки-жиры-углеводы», контролировать суточную калорийность, принимать витаминные комплексы;
- пить побольше чистой воды или другой полезной жидкости (зеленый чай, компот из сухофруктов и др).
Когда прекращать грудное вскармливание
Самочувствие женщины – главный показатель необходимости отлучения младенца от груди. Возникновение болей внизу живота, тонуса матки во время кормления – тревожные симптомы. Об этих проявлениях нужно сообщить гинекологу и решать вопрос о прерывании грудного вскармливания.
При отсутствии дискомфорта кормление можно продолжать, если новорожденному еще нет года. Завершать процесс следует к концу второго триместра, действуя постепенно. Если малыш старше, врачи настоятельно рекомендуют в случае наступления беременности прекратить кормление.
3.Симптомы и диагностика
Первым проявлением болезни Педжета обычно становится покрасневший участок с тенденцией к образованию чешуек
Это место на соске или ареоле может быть практически бессимптомным или немного раздраженным; поскольку высока вероятность спонтанной псевдоремиссии (периода, когда онкопроцесс продолжает развиваться в латентной форме), мало кто из пациентов обращает внимание на измененный очаг и, тем более, обращается на этом этапе к врачу
В дальнейшем заболевание принимает экземоподобный характер и дает о себе знать ощущениями жжения, болезненно повышенной тактильной чувствительности, зуда, боли. Встречаются гормон-зависимые опухоли Педжета, при которых из соска могут появляться заметные выделения. Иногда экземоподобная сыпь распространяется с соска на окружающие участки. Примерно в половине случаев при маммологическом обследовании обнаруживаются уплотнения в груди.
Предварительный диагноз устанавливают клинически, подтверждают гистологически, – при появлении на соске или ареоле описанных выше экземоподобных очагов обязательно должна назначаться биопсия. Из методов дополнительной инструментальной диагностики наиболее информативными являются маммография, УЗИ и МРТ.
Лечение мастита
Лечение мастита зависит от вида и стадии течения воспаления. В стадии серозного воспаления наилучший результат дает регулярное частое и полное опорожнение железы, которое выполняется ручным или механическим способом. Ликвидация лактостаза на ранней стадии позволяет сохранить полноценное грудное вскармливание.
На более поздних стадиях воспаления лечение несовместимо с грудным вскармливанием. Лекарства, которые необходимы больной женщине, попадают в грудное молоко и могут нарушить естественные пищеварительные процессы ребенка. После выздоровления женщины грудное вскармливание может быть продолжено.
Если образовался гнойник, то его приходится санировать хирургическим путем. Гнойник вскрывают, удаляют патологическое содержимое, при необходимости устанавливают дренаж, объем лечения напрямую зависит от того, как быстро после возникновения первых симптомов пациентка обратилась за лечением.
Лечение более сложных видов нелактационного мастита требует полного клинического обследования и установления причин, приведших к болезни, с последующим лечением и наблюдением у специалиста.
Какие методы диагностики может назначить врач?
Обычно врач в первую очередь назначает ультразвуковое исследование как самый простой, быстрый, неинвазивный и в то же время достаточно информативный метод диагностики. Если во время УЗИ обнаруживается патологическое образование, которое может быть злокачественной опухолью, проводят биопсию. С помощью иглы получают фрагмент подозрительной ткани и отправляют в лабораторию для гистологического, цитологического исследования. Также можно провести анализ выделений на предмет наличия раковых клеток.
| Наименование услуги | Цена, руб. |
| Первичная консультация маммолога | 2000 |
| УЗИ молочных желёз | 2450 |
| Пункционная биопсия новообразования молочной железы под контролем УЗИ, с гистологией | 6750 |
| Маммография | 2400 |
Запишитесь на прием в «ПрофМедЛаб» к Эвелине Агасевне Бадикян. УЗИ молочных желез и маммография проводятся маммологом прямо во время приёма. Звоните: +7 (495) 308-39-92.
Лечение мастита: вопрос для эксперта
Уход за молочной железой
Вопрос ухода за молочной железой окутан массой ложных стереотипов, которые передаются из поколения в поколение. Хотя на самом деле ничего сложного тут нет.
- Не нужно специально готовить грудь к кормлению. Ни одно животное в природе не натирает соски жесткой тряпочкой перед родами.
- Достаточно однократного мытья желез с мылом во время принятия ежедневного душа.
- Перед кормлением и после него стоит выдавить капельку молока и обработать сосок (особенно в первый месяц кормления).
- Лучшее средство для профилактики и лечения трещин — это собственно молоко.
- Существуют лекарственные препараты, разрешенные для профилактики и лечения трещин сосков (их не нужно смывать перед кормлением), при необходимости название их подскажет врач или консультант по ГВ.
Комментарий эксперта
Хряков Евгений Владимирович, врач-хирург высшей квалификационной категории сервиса DocDoc.ru и сети «Открытая клиника»
Послеродовый мастит – это патологический процесс, который возникает после родов в период кормления грудью. Важнейшим моментом в развитии мастита считается лактостаз – то есть застой грудного молока в разных отделах молочных желез. Существует 3 формы мастита в зависимости от стадийности процесса: серозная, инфильтративная и гнойная.
При первых двух формах заболевания проводится консервативная терапия и воспаление может регрессировать. При развитии гнойных осложнений показана срочная операция.
Современное консервативное лечение включает в себя ликвидацию лактостаза (сцеживание груди руками либо с помощью молокоотсосов), прием антибиотиков. При хороших результатах на фоне консервативного лечения возможно возобновление грудного кормления через 2-3 дня после отмены лекарств.
При появлении признаков гнойного воспаления показано срочное оперативное лечение. В послеоперационном периоде чаще всего лактацию приходится медикаментозно прекращать и переходить на искусственное вскармливание.
Пройдите тестТест на оценку вашего самочувствияДанный тест рассчитан ТОЛЬКО ДЛЯ ЖЕНЩИН. Как вы чувствуете себя физически? Давайте проверим это тестом, предложенным португальскими специалистами. Он поможет Вам определить уровень Вашего самочувствия.
Симптомы
Острый панкреатит имеет характерные симптомы:
- Боль. Очаг боли может находиться под ложечкой (в эпигастральной области) в левом подреберье или в правом подреберье. Боль обычно отдает в левую лопатку, усиливается в положении лежа. При обширном воспалении поджелудочной железы боль может иметь опоясывающий характер. Боль при остром панкреатите нестерпимая, мучительная, настолько сильная, что может вызвать болевой шок с потерей сознания. Острый болевой приступ часто бывает спровоцирован жирной, жареной пищей, особенно в сочетании с алкоголем.
- Тошнота, рвота. Боль сопровождается тошнотой и неукротимой рвотой с желчью, которая не приносит облегчения.
- Высокая температура, озноб. Острое воспаление вызывает резкое повышение температуры тела до 38 градусов и выше.
- Пожелтение кожи (желтуха). Умеренное пожелтение кожи и склер глаз (желтуха) означает нарушение эвакуации желчи и участие желчевыводящих путей в развитии заболевания.
- Изменение цвета кожи. Характерные симптомы, указывающие на острый панкреатит — синюшные пятна в области пупка, на боках тела, лице, шее. Цвет лица становится сначала бледным, затем серым, землистым. Внизу живота, в области паха кожа приобретает зеленовато-синий оттенок.
- Потеря аппетита. Отвращение к еде объясняется отсутствием панкреатических ферментов в пищеварительном тракте. Вместо этого они остаются в поджелудочной железе, переваривая ее, или поступают в кровь, вызывая интоксикацию организма.
- Учащение пульса и дыхания.
- Повышенное потоотделение. Кожа становится влажной, покрывается липким, холодным потом.
- Снижение артериального давления. Из-за неукротимой рвоты происходит обезвоживание организма, артериальное давление резко снижается на фоне учащенного пульса.
- Вздутие живота. При остром приступе панкреатита происходит вздутие и распирание верхней части живота, напряжение мышц брюшной стенки в левом подреберье.
- Диарея. Из-за нарушения пищеварения происходит частый, жидкий, пенистый стул (поносы).
Мальдигестия и мальабсорбция
Из-за того что панкреатические ферменты не поступают в пищеварительный тракт, развиваются синдромы мальдигестии и мальабсорбции.
Первый связан с нарушением переваривания пищи, а второй — с нарушением всасывания в тонком кишечнике.
При остром панкреатите они проявляются такими симптомами, как:
- обильный, жидкий, зловонный стул,
- сильная, постоянная жажда,
- дрожь в теле,
- холодный пот,
- психическое возбуждение,
- зуд, сухость кожи,
- анемия,
- кровоточивость десен,
- ухудшение зрения,
- судороги,
- боль в костях.
Причины появления трещин сосков у кормящей матери

Врачи всех специальностей, медицинские сестры, а также педагоги не устают говорить об исключительной ценности грудного молока для здоровья и гармоничного развития всех детей
Большинство мам осознают важность грудного вскармливания. Но возникающие трудности способны изменить их отношение к кормлению ребенка грудью
Особенно обидно, когда грудное вскармливание обрывается, так и не успев по-хорошему начаться. Нередко это случается еще на этапе родильного дома или вскоре после выписки.
Одной из ведущих проблем грудного вскармливания на этапе его становления являются трещины сосков. Возникают они очень часто. Считается, что основной причиной появления трещин является неправильное прикладывание младенца к груди. Ребенок при кормлении сосет сам сосок, из-за чего он повреждается. Правильно: сосок находится глубоко во рту, располагается на спинке языка. В самом соске молока нет, в нем расположены лишь выводные протоки долек железы, поэтому сосать его нет необходимости. Трещины при стабильном неправильном прикладывании бывают очень выраженными, а сами матери испытывают невыносимые боли при кормлении малыша.
Однако неправильное прикладывание влечет за собой и неэффективное сосание груди. Из-за неэффективного сосания ребенок не наедается и не прибывает в весе. Но иногда трещины возникают и у тех женщин, которые прикладывают малыша к груди правильно, о чем свидетельствуют его стабильные весовые прибавки. Отчего же они возникают? Скорее всего, у некоторых женщин отмечается индивидуальная чувствительность сосков к механическому воздействию на них в самом начале грудного вскармливания. Другими словами, груди нужно «привыкнуть» к кормлению. Такие трещины, как правило, невыраженные, проходят быстро.
Есть и другие факторы, способствующие появлению трещин:
- Неправильный уход за железой;
- Использование сосок и пустышек;
- Короткая уздечка языка у ребенка;
- Резкое отнятие ребенка от груди при кормлении;
Из-за сильной болезненности в сосках при кормлении женщины стараются кормить малыша недолго по времени, прикладывать реже к груди. Это влечет за собой снижение лактации, недокорм ребенка, проблемы со здоровьем у малыша.
УЗИ лимфатических узлов при раке молочной железы
Когда делают УЗИ при раке молочной железы и смотрят лимфатические узлы – недостаточно их просто посчитать, померить и оценить на предмет сохранена ли их структура. Они должны сравниваться с противоположной стороной (той железы, где нет опухоли) на предмет их увеличения в сравнении!
УЗИ лимфоузлов молочной железы
Лимфатические узлы, расположенные рядом с молочной железой:
- Подмышечные
- Подлопаточные
- Подключичные
- Межпекторальные (между большой и малой грудными мышцами)
Если все эти узлы не увеличены (по сравнению с другой стороной) и структура их не изменена – пациент «подходит» для операции с биопсией сторожевых узлов. Если узлы увеличены или с изменённой структурой (за счёт поражения их метастазами) – их необходимо удалять.
Если они значительно увеличены, бесструктурные или спаяны в конгломерат – лечение необходимо начинать не с операции, а с химиотерапии или гормонотерапии (системного лечения).
Когда делают УЗИ молочной железы при раке и находят увеличенные и бесструктурные лимфатические узлы:
- Надключичные
- Шейные
- Парастернальные (при расположении опухоли кнутри от соска – на уровне хрящей в межреберье)
- Контралатеральные
Это означает, что пациенту необходимо нехирургическое лечение: химиотерапия, гормонотерапия, лучевая терапия.
По сравнению с УЗИ – компьютерная томография (КТ) грудной клетки является более точным и достоверным методом диагностики состояния лимфатических узлов при раке молочной железы, также как МРТ и ПЭТ.
| ПРАВИЛЬНОЕ ОБСЛЕДОВАНИЕ при раке | |
| ПРОГНОЗЫ при раке молочной железы |
Диагностика причин деформации молочной железы, втяжения соска
- Консультация маммолога. Маммолог Клинического госпиталя на Яузе проведет визуальный осмотр молочной железы, пальпацию, расспросит пациента о симптомах, истории развития заболевания и др., примет решение о необходимости консультации других специалистов нашей клиники.
- 2. Инструментальные исследования:
- УЗИ молочных желез;
- дуктография;
- цифровая и МР-маммография.
- Лабораторные исследования:
- биопсия тканей молочной железы с гистологическим исследованием;
- цитологическое исследование мазка отделяемого из груди;
- исследование гормонального фона;
- генетическое исследование (риска развития рака молочной железы).
- 4. Составление индивидуальной программы лечения.
Последствия
По окончании процедуры обязательны прием антибиотиков, ежедневные перевязки (5 дней). Врач наблюдает за спецификой выделений из раны, формированием рубца. Через 6-7 дней, после рассасывания швов, при условии хорошего самочувствия пациентку выписывают из стационара. В течение месяца она должна появиться у лечащего специалиста для контроля.
Какие рекомендации дает врач:
- тщательное соблюдение личной гигиены;
- ополаскивания груди по несколько раз в день и аккуратное ее промокание полотенцем;
- ношение чистого белья из натуральных тканей;
- использование антисептиков и смягчающих кремов;
- своевременное сцеживание молока;
- соблюдение режима питания и отдыха.
Профилактика абсцессов груди при кормлении грудью
Чтобы предупредить абсцессы груди, необходимо:
- правильно прикладывать младенца к груди;
- чередовать грудь, которая предлагается ребенку первой при каждом кормлении, причем продолжать кормление, пока первая грудь не опустошается, если во второй остается молоко – обязательно сцеживать вручную или молокоотсосом;
- следить за чистотой груди, ежедневно мыть водой с мягким мылом и вытирать насухо индивидуальным полотенцем только для груди;
- после кормления грудью протирать соски и ареолы стерильной ватой, смоченной кипяченой охлажденной водой или небольшим количеством грудного молока;
- в конце кормления дать груди высохнуть естественным путем на воздухе;
- ежедневно наносить крем с ланолином на соски и ареолы, чтобы они не растрескивались;
- носить специальный бюстгальтер для кормящих;
- при появлении любых тревожных симптомов (покраснение, боль, уплотнение в молочной железе) своевременно обращаться к маммологу.
Почему возникает болезнь?
Острый панкреатит занимает третье место среди болезней ЖКТ, требующих экстренной госпитализации и неотложного хирургического лечения (после аппендицита и холецистита). Этим заболеванием чаще страдают мужчины.
Он имеет два пика заболеваемости. Первый приходится на 40 лет, второй — на 70 лет. Первый связан с употреблением алкоголя, второй (билиарный) — с желчекаменной болезнью.
Непосредственные причины развития острого панкреатита бывают разными, но суть заболевания во всех случаях одна — это самопереваривание поджелудочной железы.
Этот орган вырабатывает сильные ферменты, которые выводятся в 12-перстную кишку в «недозревшем» виде. В 12-перстной кишке и тонком кишечнике они дозревают, входят в полную силу и активно переваривают жиры и белки.
Это защитный механизм, созданный природой для сохранения поджелудочной железы. В силу разных факторов он блокируется.
Это может быть ранняя активизация и преждевременное созревание ферментов, когда они становятся агрессивными до того, как покинут место своего образования.
Или это может быть блокировка панкреатического сока при желчекаменной болезни, дискинезии желчевыводящих путей (билиарный панкреатит). В этом случае желчь поступает в 12-перстную кишку в виде резких выбросов. Это может стать причиной обратного заброса панкреатического сока и самопереваривания поджелудочной железы.
Застой или ранняя активация ферментов приводит к тому, что поджелудочная железа начинает переваривать сама себя.
Самопереваривание поджелудочной железы вызывает воспаление, некроз тканей и разрушение островков Лангерганса (это может стать причиной развития сахарного диабета).
До тех пор, пока воспалительный процесс развивается без присоединения инфекции, он остается асептическим. С присоединением инфекции ситуация резко усугубляется. Заболевание переходит в гнойную форму.
Симптомы ушиба и гематомы молочных желез
В результате полученных закрытых травм грудных желез появляются следующие симптомы:
- Боль в груди. Молочная железа хорошо иннервируется, причем, даже при незначительных на нее воздействиях импульсы проводятся быстро. Боль может быть тупая, ноющая, усиливающаяся во время сна на боку или острая, выраженная. Если удар был сильным, возможно развитие болевого шока с потерей сознания, что требует неотложной медицинской помощи со стимуляцией сердечно-сосудистой и дыхательной систем;
- Гематома. Кровоподтек и гематома сопровождаются изменением цвета кожи груди. При кровоподтеке вначале поврежденный участок приобретает красный или багровый цвет, затем сменяется на сине-фиолетовый и, наконец, на зеленый. Потом синяк желтеет и проходит. Такое изменение цвета обусловлено окислением, распадом форменных элементов крови и превращениями гемоглобина. В отличие от незначительного ушиба и синяка, “цветение” гематомы начинается позднее и более длительное. Гематома сопровождается припухлостью и болью в груди;
- Повышение температуры, ухудшение общего самочувствия. Развиваются в результате реакции организма на полученную травму. Часто также возникают: слабость и снижение АД, головная боль головокружение, тошнота и рвота;
- Выделения из сосков. Развиваются в не сразу, в более поздних сроках после травмы груди в результате омертвения тканей (серозные выделения), повреждения протоков (кровянистые выделения) или присоединения вторичной инфекции (гнойные выделения желто-зеленого цвета).

Боль в груди

Выделения из сосков
Выраженность симптоматики зависит от степени повреждений. Если травма груди незначительная, в основном развиваются боль, отек и синяки. При более серьезных – боль, гематома, ухудшение общего состояния. При серьезных сочетанных травмах груди с переломами, ушибами грудной клетки симптомы нарастают бурно с развитием гипотонии, тошноты и других неврологических расстройств.
Осложненные формы
При отсутствии быстрой медицинской помощи острый панкреатит может дать множество осложнений, в том числе тяжелых, угрожающих жизни человека.
Вот почему при симптомах острого воспаления требуется быстрая госпитализация больного в хирургическое отделение или в отделение реанимации и интенсивной терапии.
Клиника «Медицина 24/7» осуществляет срочную транспортировку больных с немедленным оказанием первой медицинской помощи.
Осложненные формы острого панкреатита бывают связаны с двумя факторами — попаданием ферментов поджелудочной железы в кровь и присоединением инфекции.
Наиболее частые осложнения, при которых проводится хирургическое лечение — образование участков некроза тканей, скопление воспалительной жидкости (экссудата), гнойное воспаление (абсцесс), перитонит.
Жидкость может скапливаться как внутри самой поджелудочной железы, так и вокруг нее, образуя асцит — водянку.
- Полиорганная недостаточность.Из-за острого воспаления, попадания панкреатических ферментов в кровь и токсического воздействия развивается полиорганная недостаточность.
- Дыхательная недостаточность.На фоне острого воспаления поджелудочной железы возможно развитие синдрома, который называется «шоковым легким» — быстрое развитие экссудативного плеврита, дыхательной недостаточности, спадение легкого.
- Почечная, печеночная недостаточность.Эти осложнения развиваются из-за токсического воздействия ферментов, попавших в кровь.
- Сердечно-сосудистая недостаточность.Поражение сердца при остром панкреатите имеет общую причину с развитием почечной, печеночной недостаточности — токсическое действие ферментов, попавших в кровь.
- Перитонит.Одно из частых осложнений, которые дает острый панкреатит — воспаление брюшной полости, которое бывает гнойным (инфекционным) или асептическим (без инфекции).
- Расстройства психики.Токсическое воздействие панкреатических ферментов на мозг вызывает изменение психоэмоционального состояния вплоть до развития психоза.
- Сепсис.Развитие гнойного процесса на фоне острого панкреатита может вызвать заражение крови (сепсис), которое требует экстренных мер. В противном случае сепсис может привести к смерти.
- Абсцессы.Присоединение инфекции вызывает образование гнойников в брюшной полости.
- Парапанкреатит.Гнойное воспаление может распространиться на окружающие органы — сальник, забрюшинную клетчатку, брюшину, связки печени, 12-перстной кишки.
- Псевдокисты.Вокруг некротических очагов в поджелудочной железе могут образоваться капсулы из соединительной ткани — так возникают псевдокисты, наполненные жидкостью или гноем.
- Опухоли.Острое воспаление может спровоцировать перерождение клеток и развитие онкологического заболевания поджелудочной железы.
Как готовиться к биопсии?
Специальная подготовка к процедуре не требуется. Но есть некоторые рекомендации, которые помогут перенести исследование без дополнительных неудобств:
- Прекратить за несколько дней до процедуры прием антикоагулянтов и аспирина, так как эти препараты могут усилить кровотечение.
- Сообщить врачу о возможных аллергических реакциях, беременности, наличии кардиостимулятора.
- В день проведения процедуры воздержаться от использования дезодорантов, косметических лосьонов и других средств, которые наносятся на подмышечную впадину.
- В день проведения исследования надеть бюстгальтер для удержания льда на месте прокола.
После биопсии возможны кровоподтеки на груди и незначительное покраснение в месте прокола. Эти последствия процедуры проходят в течение нескольких дней. Если поднялась температура, появился обширный отек и кровоточивость или грудь изменила форму, это повод обратиться к врачу.