Основные правила употребления оральных контрацептивов (ОК) при грудном вскармливании
Для верного использования препаратов следует придерживаться определенных рекомендаций:
Применение ОК нужно начинать не раньше 21–28 дней после родов, а лучше через 6–7 недель.
Необходимо пить таблетки раз в день в одно и то же время.
Важно строго следовать инструкции и назначениям гинеколога. Не стоит увеличивать или уменьшать дозировку лекарственного средства
Высокая концентрация препарата способна вызвать побочные эффекты, а ее недостаток может стать причиной наступления беременности.
В течение первых двух недель приема желательно пользоваться дополнительными средствами защиты от беременности.
Принимать таблетки лучше непосредственно перед сном, во избежание головокружения, тошноты и слабости.
При возникновении побочных эффектов следует прекратить прием и обратиться к доктору.
При подозрении новой беременности необходимо срочно отменить прием препарата и пройти осмотр гинеколога.
После отмены употребления ОК овуляция восстанавливается в течение 2–3 месяцев. При этом существует высокая вероятность нового зачатия.
Кормление грудью как метод контрацепции после родов
Контрацепция после родов имеет ряд особенностей. Грудное вскармливание обеспечивает ребенка наиболее полноценным питанием и в то же время может быть методом природной контрацепции (метод лактационной аменореи).Пролактин — гормон, который участвует в процессе образования молока в молочных железах, а также блокирует процессы созревания и выхода яйцеклетки из яичника. А без этого невозможно наступление беременности. Наибольшее количество этого гормона вырабатывается ночью, поэтому кормление ребенка грудью в ночные часы обязательно, даже если он спит. Это позволит сохранить лактацию как можно дольше.
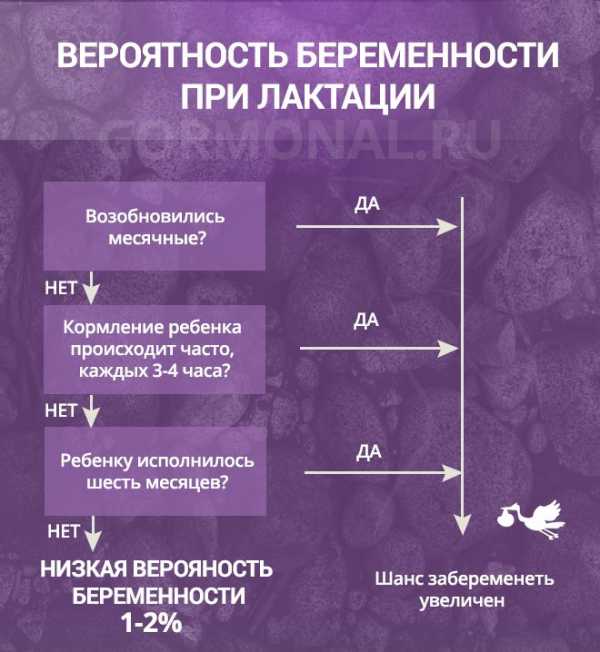
Кормление грудью может являться методом контрацепции, но только в том случае, если одновременно присутствуют следующие факторы:- не возобновились менструации (кровянистые выделения из половых путей, возникшие в первые 42 дня после родов не считаются менструацией, а рассматриваются как процесс послеродового восстановления;- ребенок находится на полном грудном вскармливании;- ребенку меньше 6 месяцев, так как для полноценного развития после 6 месяцев в питание малыша необходимо вводить прикорм и потребность в грудном молоке снижается.При одновременном наличии этих факторов вероятность наступления беременности менее 2%.
Полное грудное вскармливание — это, когда ребёнок не получает ничего, кроме материнского молока в течение дня и ночью. Интервалы между кормлениями должны быть менее 4 часов днём и менее 6 часов ночью. Иными словами, мама кормит малыша «по требованию», прикладывает его к обеим молочным железам и с обязательным ночным кормлением. Количество кормлений в сутки — не менее 6-10 раз. Если ваш малыш не просыпается ночью или иногда днём проходит более 4 часов между двумя кормлениями, в этом случае грудное вскармливание не может обеспечить надёжную защиту от беременности. Соблюдение всех этих условий не всегда зависит от женщины. В силу различных причин (болезнь ребёнка, болезнь мамы, отказ ребёнка от грудного кормления на некоторое время, стрессовые ситуации) изменяется уровень пролактина. В любой момент периода лактации в организме может быть «запущен» процесс созревания яйцеклетки, в любой момент может произойти выход яйцеклетки из яичника (овуляция) и как следствие — восстановление менструаций. Отследить этот процесс невозможно, и часто незапланированная беременность наступает в первые месяцы после родов. Вот почему через 4-6 недель после родов женщине необходимо посетить врача и выбрать более надёжный метод контрацепции с учётом сохранения лактации. Если вдруг наступит беременность, то от кормления грудью придётся отказаться.
Если женщина не кормит ребёнка грудью, то менструации возобновляются в среднем через 6-8 недель.У кормящих грудью менструация может возобновиться на 2-18 месяце после родов. Довольно часто, пока женщина кормит грудью, менструации не приходят.
Первые несколько менструальных циклов после родов могут отличаться от того, к чему вы привыкли до беременности. Менструации могут быть более скудными и/или более продолжительными. Интервалы между ними могут быть нерегулярными и, как правило, более продолжительными, чем до беременности.
Контрацептивные методы, используемые кормящими матерями, не должны оказывать вредного воздействия на кормление или здоровье ребёнка. Поэтому существуют специальные рекомендации в послеродовой период.
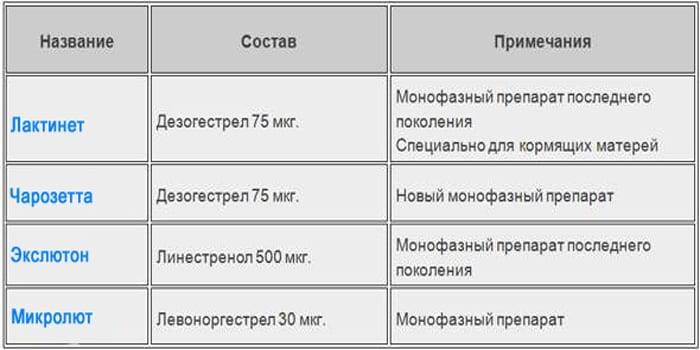
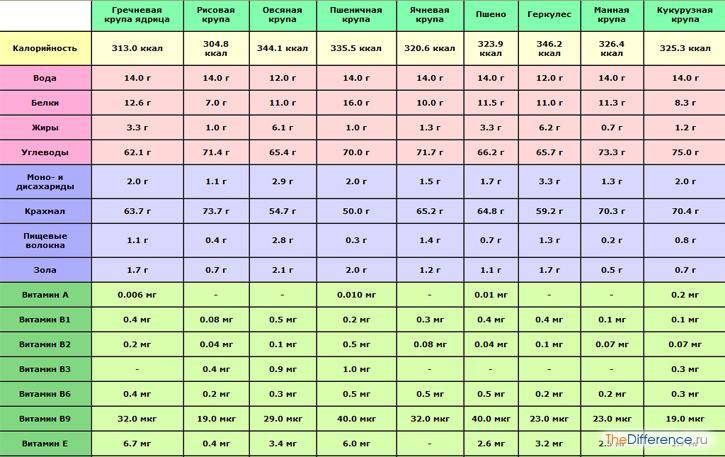
Экслютон
Грудное вскармливание не является противопоказанием для применения этого препарата. Его действие характеризуется торможением овуляции, преобразованием эндометрия и невозможностью прикрепления к нему яйцеклетки, повышением вязкости слизи цервикального канала. Действующее вещество — линестренол. Прием начинают с первого дня менструального кровотечения с дальнейшим приемом в одно и то же время по 1 таблетке 1 раз в сутки. Интервал между приемом предыдущей и следующей упаковки не требуется. Частые побочные эффекты:
- нерегулярность менструального цикла;
- болезненность молочных желез;
- тошнота;
- перепады настроения.
Половые инфекции во время беременности, видео
Микробиоценоз половых путей женщин репродуктивного возраста. Сидорова И. С., Воробьев Д. А. Боровкова Е. И. // Акушерство и гинекология, -2005,- № 2.-С.7-10.
Особенности течения беременности и исходы родов при высоком риске перинатальной патологии. Урванцева Г.Г., Т. А. Обоскалова, В. С. Иванова, Ж. К. Егорова // Урал. мед. журн. – 2005. – № 4. С. 23-27.
Характеристика микрофлоры влагалища женщин в норме и патологии. Соловьева И. В. // Дис. канд. мед. наук. — Горький. – 1986. – С. 148.
- https://cyberleninka.ru/article/n/sovremennye-metody-diagnostiki-i-lecheniya-infektsiy-peredayuschih…
- https://cyberleninka.ru/article/n/genitalnyy-gerpes-i-beremennost
- https://cyberleninka.ru/article/n/podgotovka-k-beremennosti-zhenschin-s-retsidiviruyuschey-gerpetich…
- https://cyberleninka.ru/article/n/rol-tsitomegalovirusov-v-akusherskoy-patologii-i-neonatologii
Популярные вопросы
Здравствуйте! У меня инфекции половых путей, можно ли лечить это и каким образом?
Здравствуйте! Прежде всего, Вам необходимо обратиться к врачу и провести обследование на выявление инфекционного фактора. Это позволит грамотно назначить основную терапию. В дополнение для улучшения и закрепления эффекта лечения можно будет в схему подключить гель Гинокомфорт с маслом чайного дерева по 1 дозе 1 раз в день 7-10 дней.
Здравствуйте, скажите пожалуйста по всем инфекциям написано: не выявлено, а уреаплазма: 10*2.7. Норма ли это?
Здравствуйте! Уреаплазмы относятся к инфекциям, передающимся половым путем. Микробное число может меняться при снижении иммунитета, а также инфицировать партнёра. Выявленная инфекция требует проведения лечения.
Здравствуйте. Я сдавала анализы на инфекции. Обнаружены: хламидия трахоматис, биовар u.urealyticum T960, биовар ureaplasma parvum, гарднерелла вагиналис, ВПЧ 16 генотип. За первый прием заплатила 3500 рублей. Чтобы назначили лечение, надо заново заплатить за прием около 2000. Возможности нет заново пойти на прием. Посоветуйте, пожалуйста, какое-нибудь лечение
Спасибо заранее.
Здравствуйте! Вам необходимо повторно обратиться на прием к врачу для назначения лечения, потому что при составлении схемы и этапов терапии принимаются во внимание не только результаты анализов, но и данные осмотра с оценкой жалоб, распространенности и длительности заболевания.
Здравствуйте, я сдала мазок на впч и он оказался положительным, по типам 16 18 31 33 35 39 45 51 52 56 58 59 66 68. У меня есть эрозия, я ещё не рожала
Я очень переживаю теперь, скажите на сколько это опасно, это часто вызывает рак у женщин? Я сдавала мазок на онкоцитологию, он показал, что все в норме
Здравствуйте! При наличии эрозии и ВПЧ онкотипов тактика зависит от ряда факторов: возраст, кольпоскопическая картина эрозии шейки матки, репродуктивные планы. Для уточнения рациональной тактики ведения Вам следует повторно обратиться к лечащему врачу. Риск перерождения эрозии при наличии ВПЧ высокий.
Прогноз и профилактика
Если субинволюция не осложняется инфекцией, то она неплохо поддается лечению. Уже через несколько недель размеры матки приходят в норму, потому прогноз при таком типе патологии довольно благоприятный. При эндометриозе на фоне субинволюции и других воспалительных заболеваниях терапия более сложная, а последствия могут быть тяжелыми. Есть риск развития сепсиса, перитонита, инфицирования других органов малого таза. Профилактику субинволюции необходимо проводить у пациенток с патологиями беременности (поздний гестоз, многоводие), при вынашивании крупного плода, двух и более детей. Таким роженицам в обязательном порядке колют окситоцин или его аналоги, вне зависимости от протекания родового процесса и сокращения матки в первые дни.
Проявления субинволюции матки
Одно из первых проявлений субинволюции матки – обильные лохии (кровянистые выделения) бурого оттенка. Такое кровотечение может длиться на протяжении 3-4 недель после родов. Еще один симптом, который косвенно свидетельствует о нарушении сокращения матки, отсутствие схваткообразных болей во время кормления младенца грудью. В некоторых случаях пациентки жалуются на тянущую боль в нижней половине живота, которая не связана с прикладыванием ребенка к груди. Если на фоне этой симптоматики есть еще и предрасполагающие факторы, вероятность диагноза субинволюции очень высока.
Об инфицировании и развитии эндометрита свидетельствует лихорадка с ознобом. Температура может быть субфебрильной или подниматься до высоких цифр – 39-40 градусов. Если в кровянистых выделениях появляется гной, это говорит о тяжелом течении заболевания. В таких случаях боли в области матки сильные, постоянные, к ним присоединяются симптомы интоксикации – резкая слабость, боль головы, головокружение, потеря аппетита, тошнота. Насколько выраженными будут проявления болезни зависит от вида возбудителя, особенностей состояния организма женщины.
Барьерная контрацепция
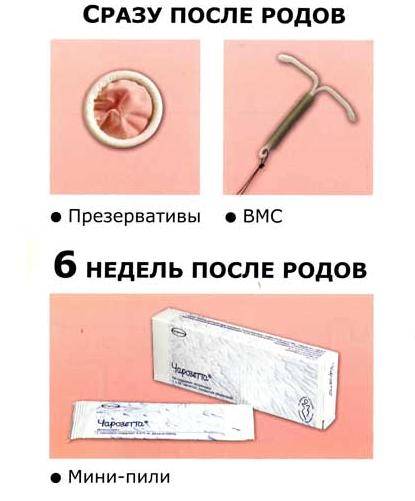
Применение диафрагмы или колпачкатоже не мешает лактации (выработке молока) и не отражается на здоровье ребенка. Если вы использовали диафрагму и колпачок до родов, то теперь следует уточнить их размер, поскольку может потребоваться больший. Желательно подождать окончания послеродового периода (6 недель после родов), прежде чем примерять диафрагму. Подбор и введение диафрагмы в первый раз должен провести врач.
Можно предохраняться с помощью презервативов. Однако их использование может быть временно затруднено, так как в период грудного вскармливания у женщин вырабатывается меньше смазки во влагалище. Эту проблему помогут решить спермицидные средства («Фарматекс», «Контрацептин», «Патентекс овал»), которые не только обездвиживают и убивают сперматозоиды, но попутно действуют и на большинство возбудителей инфекций, передающихся половым путем. Надежность данного метода без использования презерватива — 80-95%, а с презервативом — 99,9%.
Постановка диагноза
Уже при наблюдении беременной у акушера-гинеколога в дородовом периоде можно с большой вероятностью сказать, относится ли она к группе риска по возникновению субинволюции матки. Особого внимания требуют женщины с многоплодием, многоводием, большими размерами плода, воспалительными заболеваниями мочеполовых органов, гестозами. В послеродовом периоде их тщательно обследуют, чтобы вовремя выявить первые признаки патологии и начать ее лечение. Пациенткам дополнительно назначают:
Регулярные осмотрыакушера-гинеколога. Врач расспрашивает роженицу о характере и количестве выделений, обращает внимание на субъективные признаки (болезненность в животе тянущего характера, отсутствие схваток во время кормления грудью). При необходимости проводится осмотр в гинекологическом кресле и назначаются другие обследования.
Осмотр на кресле. При бимануальном осмотре обнаруживают, что размеры матки не соответствуют послеродовому сроку, они увеличены, орган имеет грушевидно-шаровидную форму
Если консистенция матки эластично-мягкая, значит внутри находятся части плаценты, плодных оболочек либо кровь. В зеркалах заметен отек и багровый оттенок шейки, цервикальный канал расширенный, пропускает 1-2 пальца, в просвете можно увидеть сгущенную кровь.
УЗИ. Чтобы вовремя выявить осложнение используют два типа ультразвукового исследования – трансабдоминальное и трансвагинальное, а также трехмерную эхографию. На УЗИ заметно, что маточное дно расположено слишком высоко, не соответствует срокам после родов, стенки органа утолщены. На эхографии с большой достоверностью выявляют остатки последа и кровяные сгустки.
Гистероскопия. Во внутреннюю полость матки вводят специальный волоконно-оптический аппарат, чтобы детальнее изучить ее состояние. Таким образом выявляют симптомы субинволюции, эндометрита, при необходимости есть возможность взять образцы тканей, выделений для исследования и более точной постановки диагноза.
Если причиной патологии является инфекция, дополнительно назначаютобщие анализы крови и мочи,биохимию. Выявить возбудитель можно после бактериоскопии и посева содержимого полости матки, вагинальных мазков. Кровь при инфекционном типе субинволюции имеет типичные воспалительные изменения – высокой СОЭ, лейкоцитоз, после длительного кровотечения выявляют анемию. В трудных случаях делают МРТ области малого таза, методика позволяет точнее изучить размеры матки, особенности содержимого ее полости, изменения окружающих органов.
Контрацепция после беременности — почему это важно?

Беременность вскоре после родов нежелательна по многим причинам. Женский организм не готов к вынашиванию плода, ведь запасы организма истощены, и он еще не полностью восстановлен. Кроме того, часто женщины оказываются морально не готовы к повторной беременности, ведь на руках новорожденный, который требует максимального внимания, а новая беременность может оказаться препятствием.
Даже доктора говорят о том, что беременность сразу после родов возможна, но крайне нежелательна. Если сохранить беременность, то существенно возрастает риск фетоплацентарной недостаточности, гипотрофии плода, выкидышей, преждевременных родов. Конечно, доктора будут принимать все необходимые меры и родить здорового малыша вполне возможно, но до этого момента придется понервничать, что нередко заканчивается лечением в стационаре. Для возникновения последующей беременности должно пройти определенное время, и чем больше этот интервал (в пределах разумного), тем лучше как для матери, так и для малыша.
Стоит помнить, что прерывание нежелательной беременности сразу после родов, скажется на работе женской половой сферы и возможности беременности в последующем, да и здоровье в целом окажется под угрозой. Именно этим можно объяснить необходимость контрацепции после родов.
Грудное вскармливание — это биологическая контрацепция, и эффективность метода была доказана не только личным примером многих женщин, но и научно.
Классификация
Субинволюцию матки пытались классифицировать многие специалисты, но большинство систем не прижилось. Это связано с разнообразием механизмов, которые ведут к нарушениям сократимости матки, влияние сопутствующих патологий (гестоза, инфекции) на протекание процесса. Большинство гинекологов сейчас пользуются классификацией, которая основана на этиологии заболевания. Субинволюцию разделяют на несколько типов:
1.Первичная или истинная. Этот тип субинволюции матки встречается редко. Диагностируют его в тех случаях, когда нет данных об инфицировании органа, но миометрий сокращается при этом плохо. Первичную патологию разделяют еще на три подтипа:
- Миогенный. Инволюция замедляется из-за сильного растяжения гладкой мускулатуры матки во время беременности. Основными факторами, которые приводят к развитию патологии, является вынашивание двойни или тройни, многоводие, крупный плод, стремительные роды.
- Микроциркуляторный. При этом подтипе нарушается микроциркуляция в тканях матки, долгое время сохраняется отек. Провоцируют состояние гестоз второй половины беременности, плохая очистка кишечника и мочевого пузыря накануне родов.
- Эндокринный. Связан с нарушениями нейроэндокринной регуляции в послеродовом периоде. Эта проблема обусловлена как первичной патологией нейроэндокринной системы, так и поздним началом вскармливания младенца грудью.
2.Инфекционный. Один из самых частых типов субинволюции матки, иногда рассматривается в качестве этапа развития эндометрита. В качестве возбудителей при этой патологии выступают вирусы либо бактерии, включая условно-патогенные. Вероятность возникновения субинволюции повышается у пациенток с хроническими воспалительными заболеваниями (кольпитами, циститами, пиелонефритами). Благоприятная среда для развития инфекции создается, если в матке остаются части последа или кровяные сгустки.
Патогенез
Основными звеньями патогенеза субинволюции матки являются: низкая активность мускулатуры матки, уменьшение ее сократительной способности; сильный и продолжительный послеродовый отек тканей; медленное рассасывание коллагеновых волокон в маточной стенке. Миометрий плохо сокращается, если во время беременности он был слишком сильно растянут (большой плод, многоводие, многоплодие) или нарушена нейрогуморальная регуляция гладкой мускулатуры матки. Этот механизм основной, когда осложнение первичное. Низкая сократительная способность матки влияет не только на восстановление после родов. В такой ситуации инфекция легче проникает в ее полость, вызывая воспаление, заканчивающееся эндометритом.
Второй механизм, который способствует быстрому уменьшению размеров матки, снижение отечности тканей. Сразу после родов внутренний слой матки напоминает сплошную рану. Но уже через 4-10 дней он заживает, просвет сосудов сужается, отек тканей проходит. Если в полости есть посторонние тела или она инфицирована, отечность сохраняется длительное время, нарушается кровоток в капиллярах, артериолах и мелких венах. Также отмечают замедленный лизис коллагена, но этот феномен объяснить до конца пока не удается.
Субинволюция матки – что это такое?
Слово «субинволюция» состоит из двух частей. Приставка переводится как «неполная» или «частичная», «инволюция» означает «восстановление». Патология довольно часто наблюдается в послеродовом периоде, ее диагностируют у 1-2% пациенток, а в общем числе осложнений она достигает 30-50%. Не все специалисты считают субинволицию самостоятельной нозологией. Некоторые ученые и врачи относят ее к первому проявлению воспалительного послеродового осложнения – эндометрита, который имеет инфекционную природу. Сторонники того, чтобы рассматривать субинволюцию как отдельную болезнь утверждают, что эндометрит является лишь продолжением развития бактериального либо вирусного инфекционного процесса в матке при этой патологии.
Когда нужна дополнительная контрацепция?

Далеко не всегда грудное вскармливание осуществляется по требованию, следовательно, риск наступления нежелательной беременности возрастает в разы. Если новоиспеченная мать вынуждена выйти на работу, перерывы между кормлениями составляют более чем 4 часа днем и 6 часов ночью, возникли сложности в самом кормлении, то необходимо обсудить с ведущим специалистом необходимость дополнительной контрацепции.
Контрацепция при грудном вскармливании может быть осуществлена различными способами. Это могут быть барьерные методы или же оральные контрацептивы. Именно противозачаточные таблетки пользуются наибольшей популярностью и некоторые из них оказываются совместимыми с грудным вскармливанием, но подбирать их может только квалифицированный специалист, ведь необходимо учитывать множество индивидуальных факторов.
Секс и контрацепция после родов
Всем известно, что начинать половую жизнь после родов желательно не раньше, чем через 4-6 недель. Тем не менее, многие супружеские пары начинают заниматься сексом практически сразу после рождения ребенка. В этом случае нужно быть особенно внимательными: ведь новая беременность может наступить раньше появления первой менструации.
Не дожидаясь неприятностей, начинайте предохраняться сразу, с самого первого полового акта. Подбирая противозачаточные средства, необходимо учитывать, что женщина сейчас является кормящей матерью. Контрацепция не должна сказываться на качестве и количестве грудного молока.
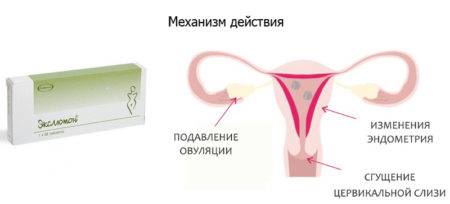
Направленность действия мини-пили и их недостатки
Принципами работы гестагенных средств являются:
- Изменение свойств слизи цервикального канала. Она становится густой и позволяет сперматозоидам проникать в полость матки.
- Снижение перистальтики маточных труб. Передвижение оплодотворенной яйцеклетки замедляется, что не позволяет ей достигнуть матки.
- Препятствие прикреплению яйцеклетки. Изменяется структура эндометрия и закрепление на нем оплодотворенного яйца становится невозможным.
Мягкость воздействия мини-пили на организм женщины не исключает возникновения побочных эффектов. К ним относятся:
- Незначительное проникновение гормонов в грудное молоко.
- Влияние на менструальный цикл, которое может выражаться в появлении межменструальных кровотечений, уменьшении длительности цикла или усилении выраженности его симптомов.
- Вероятность возникновения поликистоза яичников.
- Изменение состояния кожи, возможность появления акне.
Внутриматочные спирали: преимущества и недостатки
Внутриматочные спирали бывают:
- гормональные
- негормональные
Гормональные спирали обладают всеми преимуществами и недостатками негормональных спиралей и, кроме того, включают преимущества и недостатки гормональных средств контрацепции.
Гормональная внутриматочная спираль заслуживает отдельного рассмотрения.
В этой статье подробно рассмотрим принципы работы, преимущества и недостатки лишь негормональных спиралей.
Негормональные внутриматочные спирали: механизмы действия
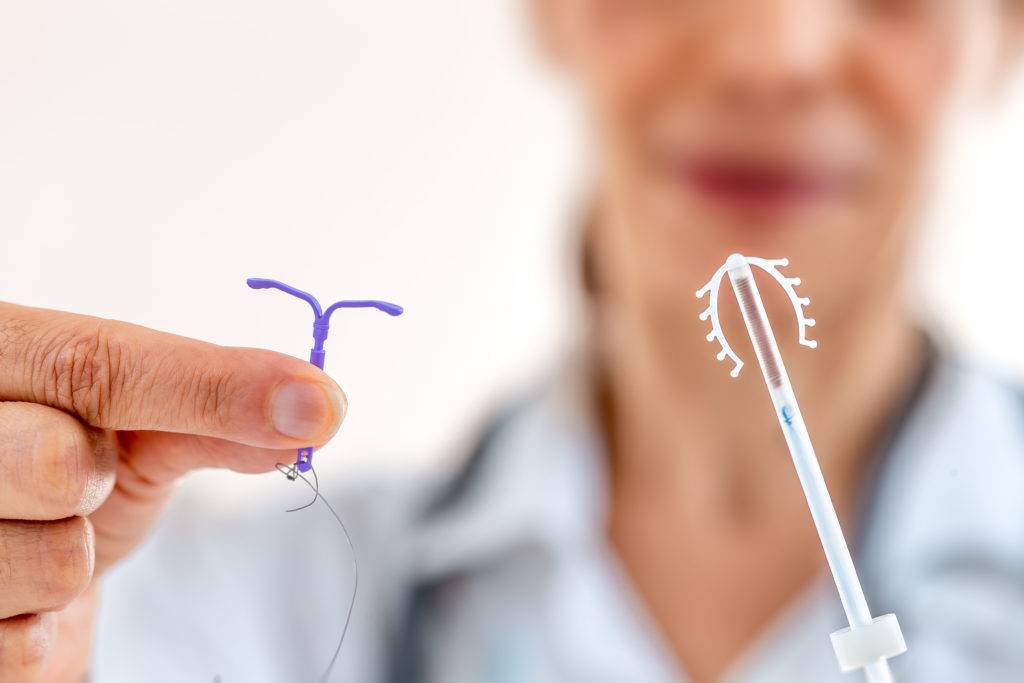
Механизмы действия спирали:
- спираль влияет на состав цервикальной слизи, делаю ее более густой, что затрудняет продвижение сперматозоидов внутрь матки
- воздействует на сами сперматозоиды, уменьшая их подвижность
- усиливает перистальтику маточных труб (т.е. ускоряет продвижение яйцеклетки по трубам), и при ускоренном продвижении яйцеклетка выходит в матку, не успевая созреть. Несозревшая яйцеклетка не способна имплантироваться (встроиться) в матку.
- если оплодотворение все же произошло, то препятствует оплодотворенной яйцеклетке прикрепиться к стенкам матки
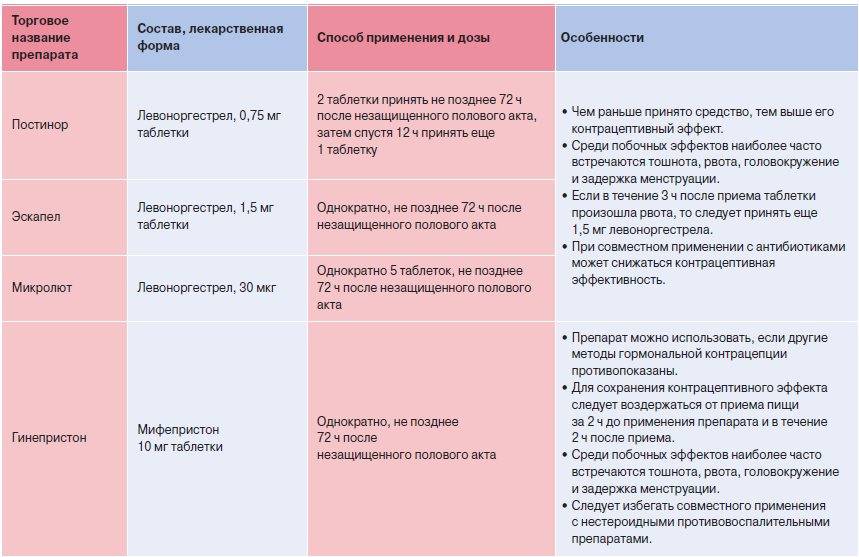
Последнее свойство позволяет использовать внутриматочную спираль, как средство экстренной контрацепции, что намного безопаснее для организма, чем применение специальных таблеток экстренной контрацепции, содержащих большие дозы гормонов.
Преимущества внутриматочных негормональных спиралей
- Высокая степень защиты – выше 95%
- Могут служить средством экстренной контрацепции (однако необходимо установить ее е позднее 120 часов (5 дней) после незащищенного полового акта)
- Долгий срок службы от 3 до 10 лет в зависимости от состава спирали
- Наступление беременности возможно сразу после удаления спирали
- Не влияет на гормональный фон женщины (отсутствуют такие проблемы, как снижение либидо, нарушение менструального цикла, аменорея, болезненность молочных желез, перемена настроения, депрессии, головная боль, тошнота, присущие гормональным препаратам)
- Подходит в период лактации (кормящим матерям)
- Мгновенная эффективность (начинает работать сразу после введения)
- Подходит женщинам при некоторых заболеваниях, когда противопоказаны гормональные контрацептивы
Недостатки внутриматочных негормональных спиралей
- Введение и извлечение возможно только гинекологом
- Необходимо проверять наличие нитей спирали во влагалище после каждой менструации, чтобы вовремя заметить самопроизвольное выпадение спирали (случается довольно редко)
- Более обильные и продолжительные месячные в первые несколько месяцев после установки спирали
- Возможно развитие эндометриоза органов малого таза (редко)
- Увеличение риска развития воспалительных заболеваний матки и придатков
- Установка спирали не рекомендуется нерожавшим женщинам
Противопоказания для установки спирали
- беременность
- воспалительные заболевания органов малого таза
- злокачественные образования в шейке матки или теле матки
- кровотечения неустановленной этиологии (не установлена причина возникновения)
- деформация полости матки по разным причинам
Чем можно объяснить эффект контрацепции?

Кормление грудничка, активное сосание груди будет способствовать выработке пролактина — гормона, который отвечает за выработку грудного молока. Этот же гормон, его повышенные концентрации будут способствовать подавлению роста и созревания яйцеклетки. Пока пролактина достаточно, менструация отсутствует и даже если появилась, то цикл ановуляторный — без овуляции, следовательно, контрацепция осуществляется.
Как только нарушается ритм грудного вскармливания, концентрация пролактина снижается, вероятность оплодотворения и беременности повышается, и женщине необходимо использовать дополнительную контрацепцию. Поэтому для профилактики нежелательной беременности кормящая мать должна соблюдать все правила кормления грудничка по требованию.
Грудное вскармливание как естественная контрацепция
Относительно недавно ученые пришли к выводу, что грудное вскармливание является наиболее приемлемым и безопасным методом профилактики нежелательной беременности. И речь идет о так называемом методе лактационной аменореи, основанный на использовании лактационного бесплодия. Его эффективность составляет около 96% (при условии соблюдения оптимальной частоты кормлений), и сохраняется на протяжении 4 — 6 месяцев после родоразрешения, но при строгом условии — кормление грудничка осуществляется по требованию. Кроме кормления грудничка по требованию, необходимо отказаться от введения дополнительного питания и даже воды.
Получается, чтобы добиться эффекта контрацепции, кормление грудничка должно осуществляться каждые 3 часа, нельзя допускать перерывов между кормлениями более чем на 4 часа днем и 6 часов ночью. Дело в том, что частое кормление грудничка будет способствовать подавлению фертильности — способности забеременеть, а докорм, изменение режима кормления значительно повысят риск наступления беременности.
Нельзя забывать, что метод эффективен не на 100%, и даже при соблюдении всех норм и требований, беременность может наступить в течение 4 — 6 месяцев после родов. Но все же, если у женщины отсутствует менструация, грудное вскармливание осуществляется по требованию и в полном объеме, а грудничку не более полугода, то риск нежелательной беременности минимален и сводится к 4%. Но если хоть один из этих критериев нарушается, нужны дополнительные методы контрацепции.
Гормональная контрацепция
Большинство противозачаточных таблеток(комбинированные) содержат два женских половых гормона — эстроген и гестаген. Однако давно известно, что эстрогены уменьшают количество грудного молока, сокращают продолжительность лактации и могут влиять на нормальный рост ребенка. Поэтому женщине, которая хочет кормить своего малыша грудью максимально долго, комбинированные гормональные таблетки не подойдут. В этом случае на помощь приходят мини-пили— таблетки, содержащие только гестагены.
В отличие от комбинированных средств мини-пили обладают меньшим контрацептивным «потенциалом» и требуют внимательности — их нужно принимать строго в одно и то же время суток. Прием таких таблеток можно начать через шесть недель после родов.
Гормональная инъекция («Депо-Провера») тоже не мешает лактации. Первый укол препарата необходимо сделать кормящим женщинам через 6 недель после родов, а некормящим — через 4 недели после родов. Одна инъекция препарата обеспечивает надежную защиту от развития нежелательной беременности на срок до трех месяцев. Однако восстановление менструального цикла после такой инъекции может быть достаточно долгим.
Свойства противозачаточных таблеток
Все оральные контрацептивы делятся на два вида:
- Комбинированные.
- Гестагенные.
Препараты первой группы содержат эстрогены, наличие которые негативно отражается на выработке молока. Они проникают в него и в больших количествах способны нанести вред ребенку. Кроме того, эти средства оказывают влияние на самочувствие матери, вызывают депрессивные состояния и провоцируют гормональные сбои. Они разрешены к применению не ранее, чем через шесть месяцев после родов под строгим контролем врача.
Гестагенные препараты или прогестагены являются однокомпонентными, содержат гестаген или прогестерон, которые не влияют на лактацию. В минимальных количествах они способны проникать в молоко, но не оказывают отрицательного воздействия на здоровье ребенка. Контрацептивы именно этой группы назначаются женщинам в период грудного вскармливания.
Микролют
Активное вещество препарата — левоноргестрел. Действие медикамента заключается в снижении проницаемости шеечной слизи, торможении овуляции, утолщении эндометрия и невозможности прикрепления к нему яйцеклетки. Побочные эффекты:
- болезненность молочных желез;
- аменорея;
- депрессия;
- аллергия;
- акне;
- трансформация веса;
- рвота и диарея;
- изменение секреции влагалища;
- головокружения.
Препарат показан для употребления в течение длительного времени. Прием начинают с первого дня менструального цикла. Пить таблетки следует 1 раз в сутки в одно время. Не нужно делать перерыв между следующей и предыдущей упаковкой. В отличие от других препаратов, Микролют способствует понижению веса.
Главным отличием оральных контрацептивов от других методов контрацепции является большая эффективность. Для кормящих мам существуют подходящие препараты, такие как мини-пили. Они не наносят ущерба здоровью женщины и ребенка и не влияют на качество и количество молока. Для этого необходимо следовать основным правилам приема соответствующих медикаментов и рекомендациям гинеколога.
Однако каждое лекарственное средство имеет определенные побочные действия, при появлении которых нужно отказаться от употребления препарата. Нельзя назначать ОК самостоятельно – этим должен заниматься квалифицированный специалист после осмотра и обследования пациентки.