Как мне сдвинуть период? Долгосрочная контрацепция
С некоторых пор в европейских аптеках можно купить уже популярные в США гормональные противозачаточные средства, которые принимают непрерывно в течение 91 дня. Благодаря им вместо двенадцати месячных в году у женщины сохраняется всего четыре. Каждая упаковка состоит из 84 таблеток розового цвета, которые содержат:
- небольшое количество двух женских гормонов: левоноргестрела и этинилэстрадиола;
- 7 белых таблеток, содержащих небольшое количество женского гормона этинилэстрадиола.
Менструальное кровотечение, возникающее при приеме 7 белых таблеток, вероятно, продлится в течение трех дней. Однако стоит помнить, что в начале применения препарата может возникнуть незапланированное кровотечение.
Таблетки для смены менструального цикла доступны только по рецепту гинеколога, так как не все женщины могут их использовать, т.е. требуется предварительное обследование Противопоказания включают:
- тромбы (тромбозы) в сосудах ног, легких (эмболия) или других органах;
- сердечный приступ или инсульт в анамнезе;
- ишемическая болезнь сердца;
- сахарный диабет;
- очень высокое кровяное давление;
- высокий уровень жира в крови;
- нарушения свертывания крови;
- мигрень с так называемыми очаговыми неврологическими симптомами;
- воспаление поджелудочной железы;
- болезнь, опухоль печени;
- рак груди, половых органов;
- необъяснимое вагинальное кровотечение;
- употребление растительных продуктов, содержащих зверобой.
Когда менструация сокращается до четырех раз в год, женщина должна учитывать появление некоторых безвредных, но неприятных побочных эффектов, таких как тошнота, головная боль или боль в груди. Вы также можете обнаружить, что кровотечение возникает внезапно – тогда, когда вы меньше всего этого ожидаете.
Нашим бабушкам не приходилось гадать, что делать, чтобы менструация прошла быстрее – у них было намного меньше менструаций, чем у современных женщин. У наших предков менструация была всего 100 раз за свою жизнь, а у нас – в четыре раза больше.
Откуда эта разница? По словам врачей, эволюция запрограммировала тело женщины так, что она была либо беременна, либо кормила ребенка грудью. Сотни лет назад, сразу после достижения половой зрелости, женщины многократно беременели, что продлевало периоды без менструального кровотечения. Современная женщина чаще всего имеет одного или двух детей и борется с ежемесячным кровотечением большую часть своей половозрелой жизни.
ОНЛАЙН-ЗАПИСЬ в клинику ДИАНА
Вы можете записаться по бесплатному номеру телефона 8-800-707-15-60 или заполнить контактную форму. В этом случае мы свяжемся с вами сами.
Обследование на повторы в гене FMR1 (синдром хрупкой Х-хромосомы)
При низком овариальном резерве (АМГ менее 1 нг/мл) у женщин до 35 лет и преждевременной недостаточности яичников (прекращение месячных до 40 лет), женщину обычно обследуют на повторы в гене FMR1 (это синдром ломкой (хрупкой) Х-хромосомы). Назвали этот синдром так, потому что при специальном окрашивании Х-хромосома выглядит нетипично, как будто один кусок от неё отделился, хотя физически она цельная.
При выявлении повторов в данном гене рекомендовано проведение ПГТ-А для переноса эмбрионов женского пола (у мальчиков почти в 3 раза выше риск развития синдрома Мартина-Белл, проявляющийся умственной отсталостью).
Меноррагии, метроррагии
Маточное кровотечение может возникнуть во время менструации или между менструациями.
В первом случае это означает избыточную кровопотерю. В норме объем менструальной крови составляет 30 — 40 мл. Если он превышает 100 м, это аномальное меноррагическое кровотечение, которое требует диагностики и лечения.
Если выделение крови не связано с менструальным циклом, оно называется метроррагией.
Полименорея означает сокращение интервалов между менструациями и приводит к частой потере крови (разновидность меноррагии).
Менометроррагия означает продолжительные и нерегулярные выделения крови (разновидность метроррагии).

Массаж стоп для беременных
Массаж стоп, по восточным представлениям, помогает восстановить работу внутренних органов и уменьшить боли в суставах и спине, так как на стопах расположено множество точек, связанных с различными органами нашего организма и позвоночником. Массаж стоп, обладая мощным расслабляющим действием, снимает синдром хронической усталости и улучшает общее самочувствие, в основе чего лежат такие явления, как улучшение кровообращения и питания кожи, выведение продуктов обмена и снятие напряжения мышц стопы в результате массажа стоп. Благодаря этому исчезает бессонница, боли и отеки в ногах, приходит ощущение внутреннего комфорта, а с ним и оздоровление.
Для массажа стоп ногу располагают поудобнее. Стопу начинают растирать с боков быстрыми движениями вверх и вниз с обеих сторон. Это расслабляет суставы и мышцы, устраняет застой крови и лимфы, готовит болезненные участки к более глубокому воздействию. При массаже стоп пятку и подушечки подошвы массируют сильно, а центр требует нежных прикосновений.
Кладут большие пальцы поверх стопы, остальные пальцы прижимают снизу к подошве. Сводят и разводят большие пальцы, растирая поверхность стопы. Начинают сверху, с подъема стопы, и доходят до основания пальцев
Особое внимание уделяют ложбинкам между сухожилиями пальцев.
Заканчивают массаж стопы расслабляющим и успокаивающим поглаживанием ладонями, по направлению к лодыжке и голени.
Рефлекторный массаж стоп и кистей рук – самый древний, безопасный и эффективный метод воздействия на организм. На стопах и кистях рук располагаются проекционные зоны всех органов и систем человеческого организма, и массаж способствует регуляции энергетического баланса в них
Особое внимание уделяется стопам ног. Свежая волна живой энергии, возникающая благодаря рефлекторному массажу, приносит в физическое тело бодрость, проясняет ум и помогает обрести гармонию с новой жизнью внутри Вас
Способствует тому, что энергия, питающая все живое, легко и беспрепятственно струится по всему телу. Как правило, целесообразно сочетание массажа стоп с массажем головы, что при грамотном выполнении усиливает выше описанные эффекты.
Итак, с помощью применения различных методик массажа мы можем помочь решить следующие проблемы: 1. нормализовать крово- и лимфообращение; 2. укрепить иммунную систему; справиться с хронической усталостью; 3. облегчить мышечные и головные боли; 4. справиться с нарушениями сна или стула; 5. снять общее напряжение; уменьшить проявления вегето-сосудистой дистонии; 6. предупредить или свести к минимуму появление варикоза, стрий (растяжек) на коже.
|
Получить консультацию и определить для себя удобное время для данного массажа вы можете в:
Центре медицинской эстетики “Отражение”
ул. Карла Маркса, 132, т. 211-95-59, 268-04-29, 211-96-05
Студии массажа “Отражение”
ул. Диктатуры пролетариата, 40, т. 211-02-94
Сайт: www.sk-o.ru
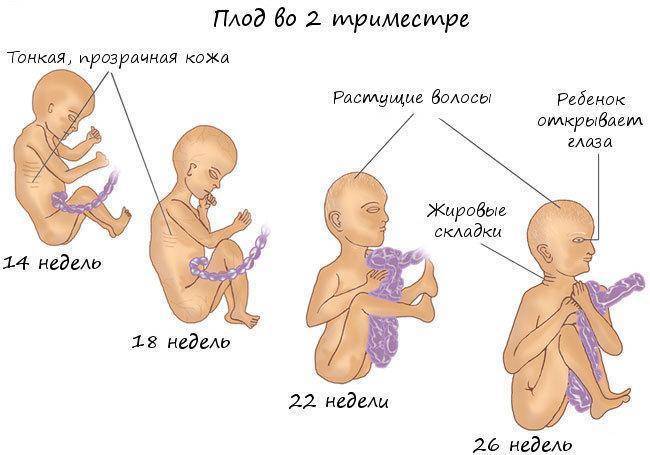
Второй триместр
С 14-16 недель начинается второй триместр. Его примечательность – завершение формирования плаценты и продолжение развития нервной и мышечной систем, появляются клетки крови. Обнаруживаются жизненные рефлексы: сосание, глотание, ребёнок начинает шевелиться.
Действует кишечник, начинают выделяться продукты жизнедеятельности, с которыми справляется уже сформированная плацента. И вот, если врач заподозрит что-то не то, он может назначить витаминный препарат.
Для укрепляющего действия на стенки капилляров и других сосудов, аскорутин подходит неплохо. Составляющие природные и естественные (витамин С – благоприятно действует на организм, витамин РР, он же никотиновая кислота, В3, ниацин – улучшает кровоснабжение и обмен веществ, особенно хорошо – в центральной нервной системе), противопоказания только индивидуальная непереносимость. Вопрос: у ребёнка как с переносимостью?
Во втором триместре у него уже в наличии все черты обычного человека. Даже иммунные клетки, некоторые из которых имеют срок жизни, равный отведённому времени для самого человека. Поэтому назначать и контролировать применение аскорутина при беременности должен исключительно врач.
Как снять зубную боль
Если при кариесе в беременность резко появляются болевые ощущения, важно как можно скорее посетить клинику. Когда сделать это незамедлительно не получается, стоит устранить или хотя бы облегчить неприятную симптоматику безопасными способами
Несколько эффективных домашних методов:
полоскание рта содовым или солевым раствором, травяными отварами;
прикладывание к запястьям завернутой в марлю чесночной кашицы;
удерживание за щекой со стороны больной единицы небольшого кусочка сала;
лист алоэ, приложенный к месту воспаления;
сок подорожника, нанесенный на мягкие ткани.
Со второго триместра допустимо использование аптечных препаратов. Например, высокую эффективность показывают Парацетамол, Калгель, Но-шпа (Дротаверин), Темпалгин.
Но перед приемом любого рода средств (в том числе народных) необходимо проконсультироваться с врачом. Специалисты «Дентики» сопоставят пользу и возможный вред от применения медикаментов, рассчитают точные дозировки, безопасные для будущей мамы и малыша и дадут другие советы, как предупредить негативные последствия.
Противопоказания при беременности: мнение врачей
По утверждению докторов, льняное масло способно принести вред человеку. Поэтому, если беременная женщина страдает хотя бы одним из нижеперечисленных диагнозов, принимать это средство ей не стоит. Льняное масло противопоказано:
При наличии аллергии на какой-либо из его компонентов. Может проявляться в виде: кожной сыпи, неприятных ощущений в ЖКТ, легкой тошноте.
При различных заболеваниях кишечника. Усиливает моторику кишечника, что может привести к сильному расстройству стула.
При пониженном артериальном давлении. Средство также не следует принимать одновременно с препаратами, понижающими давление, так как оно может значительно усилить действие лекарства.
При болезнях печени и отклонениях от нормы поджелудочной железы. Усиливает выработку желчи, что может привести к обострению заболевания.
При желчекаменной или мочекаменной болезни. Прием может вызвать спазм и болезненное защемление камня.
Внимание! Главная опасность льняного масла для беременных заключается в том, что одновременно с усилением перльстатики кишечника, оно способно привести в тонус матку. А это чревато началом преждевременных родов.
Причины развития гайморита во время беременности
Способствовать развитию воспаления в гайморовых пазухах могут самые разные причины: от инфекций дыхательных путей до больного зуба. В этот период иммунитет женщины ослаблен, и она особенно восприимчива к разного рода инфекциям. Даже банальный насморк может перерасти в сильнейшее воспаление.
Бактерии, проникая в пазухи, увеличивают своим присутствием образование слизи в пазухе, а поскольку соустье пазухи отекает, избыток слизи выйти наружу не может. В полости создаются отличные условия для размножения патогенной микрофлоры и развития гнойного воспалительного процесса.
Какие факторы провоцируют гайморит при беременности?
- инфекционные заболевания верхних дыхательных путей;
- кариозные зубы и другие стоматологические проблемы ротовой полости;
- хронические заболевания лор-органов (тонзиллит, ринит);
- аденоидит (воспаление аденоидов);
- искривлённая носовая перегородка;
- полипы в носу;
- склонность к аллергии;
- переохлаждение.
Поэтому очень важно во время беременности следить за своим здоровьем, и при малейших отклонениях от нормы обращаться к врачу, даже если вас беспокоит обычный насморк.
Когда следует вызвать скорую помощь?
Скорую помощь нужно незамедлительно вызвать при обильном выделении крови и массивной кровопотере:
- бледности, посинении (цианозе) кожи,
- головокружении,
- потере сознания,
- резком снижении артериального давления на фоне учащенного слабого пульса.
До прибытия бригады скорой помощи нужно уложить женщину на спину, поднять ноги, подложив под них подушку или валик. На низ живота нужно положить холодный компресс. Это может быть бутылка с холодной водой или полиэтиленовый мешок со льдом, завернутый в ткань. Ледовый компресс можно держать до 10 — 15 минут, после чего нужно делать пятиминутные перерывы.
Если женщина в сознании ее нужно усиленно поить теплой водой.
При маточном кровотечении ни в коем случае нельзя прикладывать теплый компресс, грелку к животу. Тепло в этом случае противопоказано.
Клиника «Медицина 24/7» осуществляет экстренную госпитализацию машинами скорой помощи при маточных кровотечениях, требующих неотложных мер.
Врачи отделения реанимации и интенсивной терапии нашей клиники имеют большой опыт лечения и стабилизации острых состояний, связанных с массивной кровопотерей.
Профилактика и лечение брадикардии плода
К брадикардии склонны женщины с хроническими заболеваниями сердечно-сосудистой, эндокринной, пищеварительной систем, ожирением, психическими расстройствами. Факторами риска также являются:
- Постоянный эмоциональный стресс – например, из-за напряженной работы, нездоровой обстановки в семье (в том числе физического и сексуального насилия);
- Физический дискомфорт – в частности, регулярное поднятие тяжестей, занятия спортом, работа или проживание в высокотоксичной среде, нарушения питания;
Лечение этого заболевания зависит от его интенсивности, риска для здоровья матери и плода, причин появления. Основная цель терапии заключается в устранении провоцирующего фактора, снижении опасности для женщины и будущего ребенка:
- При легкой брадикардии врач назначает профилактические меры – прогулки на свежем воздухе, малоинтенсивные физические упражнения, прием минерально-витаминных комплексов, диетическое питание и т. д. В этом случае будущая мать не остается на лечении в стационаре, лишь проходит регулярные обследования.
- Тяжелая брадикардия может привести к потере беременности, поэтому пациентка помещается на сохранение в больничный стационар. Врач назначает лечение основного заболевания матери, вызывающего патологию, параллельно стимулирует плацентарный кровоток, чтобы уменьшить или исключить гипоксию плода. Однако, даже если эти проблемы решены, женщина остается под наблюдением до конца беременности. Обычно в таких случаях назначается кесарево сечение, так как естественные роды ребенок может просто не пережить.
Выявление брадикардии плода на ранних сроках – залог успешного лечения этого заболевания. Поэтому всем беременным женщинам, даже если они не входят в группу риска и не имеют видимых симптомов патологии, рекомендуется регулярно посещать акушера-гинеколога и проходить медицинские обследования.
Симптомы
Признаки аномального маточного кровотечения бывают местными общими.
Местные симптомы:
- обильное выделение крови из влагалища,
- выделение из влагалища кровяных сгустков,
- продолжительность менструации более 7 — 8 дней,
- выделение крови из влагалища после полового акта,
- выделение крови из влагалища между менструациями.
Общие симптомы:
- слабость, высокая утомляемость,
- головокружения, обмороки,
- пониженное артериальное давление в сочетании со слабым, учащенным пульсом,
- тошнота,
- бледность.
Общие симптомы объясняются кровопотерей и развитием анемии.
Признаки аномальных маточных кровотечений различаются в зависимости от возраста.
Типичные симптомы ювенильных маточных кровотечений (12 — 18 лет):
- выделение крои из влагалища после задержки менструации,
- боль внизу живота,
- длительное (от 3 — 4 до 6 недель) выделение крови,
- слабость, головокружения, обмороки,
- бледность и сухость кожи.
Типичные симптомы репродуктивных маточных кровотечений (18 — 45 лет):
- нарушение менструального цикла,
- задержки менструаций до 1,5 — 2 месяцев,
- обильные менструальные выделения,
- продолжительные менструации (до 1 — 1,5 месяцев),
- слабость, высокая утомляемость, головокружения, обмороки, связанные с большой кровопотерей.
Типичные симптомы климактерических маточных кровотечений (после 45 лет):
- обильные выделения крови из влагалища,
- раздражительность,
- головная боль.

В период наступления менопаузы маточные кровотечения обычно сопровождают признаки климактерического синдрома:
- приливы жара,
- потливость (особенно ночью),
- покраснение лица,
- появление красных пятен на шее,
- нагрубание и болезненность молочных желез,
- бессонница,
- тревожность,
- беспокойство,
- плаксивость.
Использование препарата на ранних сроках
- В первом триместре беременности мамочке нужно быть особенно избирательной во всех препаратах, которые она употребляет. Это, конечно же, связано с тем, что в данный момент у плода активно формируются все органы и любое лекарство способно спровоцировать негативные последствия. Поэтому Аскорутин в первом триместре беременности употреблять не рекомендуется;
- Начиная со второго триместра, допускается его прием только по рекомендации лечащего врача;
- Если после принятия таблетки, вы заметили у себя любые негативные реакции, то его использование необходимо прекратить и проконсультироваться с врачом.
Так можно ли Аскорутин при беременности? Ответ на этот вопрос может дать только ваш лечащий врач, исходя из состояния организма и его индивидуальных особенностей.
Если у вас нет непереносимости компонентов таблеток, и имеются показания к их использованию, то нет ничего плохого в том, что вы будете принимать Аскорутин в профилактических целях или же вместе с другими препаратами при лечении некоторых заболеваний.
- Средство от изжоги при беременности
- Ромашка при беременности
- Линекс при беременности
Обязательные для прохождения специалисты

В процессе процедуры оформления и постановки на учет беременной, лечащий акушер-гинеколог дает направления на прохождение медицинского осмотра у различных специалистов, таких как: офтальмолог, кардиолог, отоларинголог, невропатолог, стоматолог, терапевт, педиатр, эндокринолог
То, что педиатр попал в этот ряд обусловлено тем, что именно этот специалист может выявить предрасположенность к генетическим заболеваниям плода на ранних стадиях. Также консультация педиатра необходима для составления полного анамнеза всей семьи, включая и предыдущих детей. К нему будущую маму направляют из женской консультации. Этот список может быть дополнен в случае обнаружения у женщины каких-либо патологий или хронических заболеваний.
Лечение
Для восполнения массивной кровопотери, устранения симптомов острой анемии применяется срочное переливание крови, эритроцитарной массы, плазмы. В клинике «Медицина 24/7» всегда есть достаточный запас донорской крови, замороженной плазмы. Это дает возможность быстро восполнить объем крови при большой кровопотере.
При экстренной госпитализации в отделение реанимации и интенсивной терапии клиники «Медицина 24/7» врачи принимают быстрые меры для остановки кровотечения, такие как внутривенное введение кристаллоидных растворов или тампонада матки. После стабилизации состояния проводится комплексная диагностика и лечение.
Медикаментозное лечение
После установления причины маточного кровотечения в клинике «Медицина 24/7» назначается медикаментозное лечение по показаниям, которое может включать:
- Гемостатические препараты.
- Гормональные препараты (для нормализации менструального цикла)
- Препараты железы (для лечения анемии).
- Витаминно-минеральные комплексы.
- Окситоцин (для сокращения матки).
- Нестероидные противовоспалительные препараты (НПВП).
- Антифибринолитики.
- Антибиотики.
Состояние пациентки находится под постоянным наблюдением врача, который отслеживает динамику лечения.
Это дает возможность своевременно скорректировать курс, если это нужно, отменить, заменить или добавить те или иные препараты.
Хирургическое лечение
Если при диагностике были обнаружены новообразования, они удаляются. Хирургическое лечение в клинике «Медицина 24/7» проводится преимущественно малоинвазивными, гистероскопическими методами.
Малоинвазивные операции не требуют широкого разреза и его заживления, не оставляют внешних следов. Восстановление после таких хирургических вмешательств происходит намного быстрее.
Гистероскопическая полипэктомия, миомэктомия
Удаление полипов, миомы матки выполняется с помощью миниатюрного прибора, который вводится в матку через влагалище.
Гистероскоп оснащен видеокамерой с высоким разрешением, изображение с которой поступает на монитор компьютера. Благодаря этому хирург с высокой точностью контролирует свои действия при удалении полипов, миомы, гнойных очагов, остатков эндометрия или иных образований.
Абляция эндометрия
Один из эффективных методов лечения — разрушение поверхностного слоя эндометрия с помощью радиочастотного излучения, лазера или иным способом.
Абляция эндометрия применяется при климактерических кровотечениях, поскольку ее побочным эффектом является бесплодие.
Гистерэктомия
Если гистологическое исследование показало злокачественный характер опухоли, проводится комплексное лечение, которое включает хирургическую операцию, химиотерапию и другие методы (таргетную, иммунную, лучевую терапию).
В наиболее серьезных случаях принимается решение о хирургическом удалении матки — гистерэктомии с сохранением или удалением маточных придатков.
Материал подготовлен врачом-гинекологом, онкологом клиники «Медицина 24/7», кандидатом медицинских наук Алимардоновым Мурадом Бекмуротовичем.
Форма выпуска и свойства препарата
Аскорутин выпускают в форме таблеток, в каждой из которых имеется по 50 мг рутина и аскорбиновой кислоты. Внешне они имеют желто-зеленый цвет.
Согласно инструкции по применению Аскорутина во время беременности, его используют во время лечения целого ряда заболеваний и для поддержки основных функций организма. Препарат способен помочь работе сердечно-сосудистой системы, снижает отечность и служит профилактикой венозной недостаточности.
Аскорутин во время беременности способствует укреплению сосудов и снижает риск гипоксии плода. Ведь кровеносная система малыша еще не полностью сформирована, поэтому подвержена различным повреждениям.
Варикоз
Мы перечислили частые причины отечности ног после родов, но не упомянули об одной из самых распространённых – варикозе.
Примерно 25% женщин во время беременности сталкиваются с патологией вен. Этому способствуют несколько факторов, сопровождающих беременность:
- изменение гормонального фона
- повышение массы тела
- давление увеличившейся в размерах матки на нижнюю полую вену и, как следствие, нарушение циркуляции крови
- увеличение общего объёма циркулирующей крови во время вынашивании малыша
Эти факторы в совокупности приводят к повышению нагрузки на вены, растяжению их стенок и ослаблению клапанного аппарата. В итоге правильный ток крови по венам нарушается, кровь застаивается, что ещё больше растягивает стенки сосуда. Варикоз прогрессирует.
После родов все факторы, способствующие формированию варикоза, ослабевают или исчезают. Однако особенность строения стенок вен такова, что они не возвращаются в исходное состояние: ведь в них нет мышечных волокон, которые могли бы это обеспечить. Именно поэтому варикоз надо обязательно лечить, а также регулярно проходить профилактику рецидивов.
Обратите внимание на то, что врачи Центра Флебологии рекомендуют беременным регулярно наблюдаться у флеболога, чтобы избежать отечности ног, в том числе и после родов. На приеме будущей маме подбирается подходящий компрессионный трикотаж, а также даются рекомендации непосредственно на период родов
Ведь в это время вены испытывают колоссальную нагрузку. Также беременным рекомендуется носить бандаж, который снижает давление матки на сосуды и тоже помогает предотвратить развитие варикоза.
Вовремя принятые профилактические меры помогут женщине заметно снизить вероятность отеков ног после родов. Правильный образ жизни, внимательное отношение к своему здоровью и регулярные консультации с врачом позволят вам наслаждаться гармонией с собой и своим ребёнком, не думая о неприятных отеках.
Можно ли использовать рентген и обезболивание
Влияет ли излучение на беременность при кариесе, как защитить малыша в утробе от вредного воздействия? Иногда в процессе терапии без данного метода не обойтись, однако во время вынашивания плода он противопоказан. В редких случаях возможны исключения, но врачи все равно стараются к ним не обращаться.
Современная аппаратура, используемая в клинике «Дентика» дает минимальные дозы облучения при использовании особых датчиков. Если стоматолог все-таки принял решение о проведении процедуры, на беременную надевается специальный свинцовый фартук, защищающий маленького человека внутри. И даже при таких защитных мерах подобная диагностика категорически не рекомендуется.
Что касается анестезии, здесь все более лояльно. В гестационном периоде приветствуются средства местного действия (наружные гели и мази, инъекции в десну). Они показаны не ранее чем с 14 недели, то есть по завершении процесса формирования плаценты, которая защищает ребенка от внешних факторов.
Ведение осложненной беременности
Беременность не всегда проходит гладко и может осложниться многими патологическими состояниями. Ведение сложной беременности требует особого внимания.Хороший врач сможет вовремя диагностировать эти изменения и значительно снизить риск осложнений.
К серьезным осложнениям беременности относят выкидыши, преждевременные роды, разрыв плодных оболочек, мертворождение. Осложнения могут возникнуть на любой стадии беременности, во время родов или после родов.
Примерно у 2-5% беременных женщин развивается гестационный диабет. Это одна из форм диабета, при которой организм не вырабатывает достаточное количество инсулина и в крови уровень глюкозы значительно повышается, что ведет к возникновению серьезных проблем со здоровьем. Скрининг этого заболевания обычно проводится во втором триместре между 24 и 28 неделями.
Если гестационный диабет вовремя диагностируется и лечится, риск осложнений невелик.
Высокое артериальное давление при беременности
Во время беременности высокое артериальное давление – частое явление. Гипертонические кризы чрезвычайно опасны для женщины и ребенка и могут привести к таким серьезным осложнениям, как гестозы, отслойке плаценты, самопроизвольному аборту и задержке внутриутробного развития плода.
Преэклампсия является серьезным заболеванием, которое, по статистике, встречается у 5% беременных женщин. Высокое кровяное давление и нарушение функции почек являются общими показателями риска преэклампсии. Учитывая серьезные последствия этого осложнения, скрининг начинает проводиться с самого начала беременности и ведение беременности осуществляется в условиях стационара.
Статистика рождения детей
Бессимптомная бактериурия осложняет от 2% до 7% беременностей.
Все беременные женщины должны проходить скрининг и лечение в период между 11 и 16 неделями беременности, чтобы снизить риск рецидива инфекции мочевыводящих путей, пиелонефрита и преждевременных родов.
Мнение эксперта
Нередко во время беременности диагностируются специфические и неспецифические инфекционно-воспалительные заболевания. Эти заболевания могут передаваться от матери к ребенку трансплацентарно или во время самих родов. Осложняются мертворождением, низким весом при рождении, преждевременными родами. Симптомы и течение зависят от возбудителя инфекции.
Врач акушер-гинеколог высшей категории
Оксана Анатольевна Гартлеб
Часто наблюдается бессимптомное течение инфекции, поэтому скрининг на ИППП важен. Одно из средств, рекомендуемых для комплексной терапии при инфекциях, передающихся половым путем – это интимный гель “Гинокомфорт”. Гель прошел ряд клинических испытаний, в ходе которых была доказана их абсолютная безопасность во время беременности. Гель “Гинокомфорт” поможет нормализовать микрофлору влагалища и устранить неприятные ощущения (зуд, выделения из влагалища).
Выкидыш
Выкидыш – самопроизвольное, не зависящее от воли женщины, прерывание беременности на сроке до 22 недель. Явление достаточно частое. Каждая пятая беременность у женщин может заканчиваться самопроизвольным выкидышем.
Симптоматика выкидыша на ранних сроках (6-8 недель) может быть не очень заметной. Возможна задержка месячных, изменение характера кровяных выделений при менструации, умеренные боли в пояснице. По статистике, около 80% всех выкидышей происходит на сроке до 12 недель.
Выкидыш на поздних сроках беременности сопровождается такими симптомами, как тянущие боли в пояснице, животе и области крестца, коричневые или алые мажущие выделения из влагалища. Если лечение не проводится, то начинается отсоединение плодового тела от стенки матки и его изгнание. В этом случае может усиливаться кровотечение, возникают интенсивные схваткообразные боли. Выкидыш может закончиться выходом всего плодового тела или застреванием его частей в матке (в подобном случае понадобится медицинское вмешательство).
Привычный выкидыш – это самопроизвольное прерывание беременности (на сроке до 22 недель), которое повторяется при каждой беременности.
Если у женщины произошло 2 и более самопроизвольных выкидыша, то врачи могут поставить диагноз «привычное невынашивание беременности».

1
Диагностика осложнений при беременности
2
Диагностика осложнений при беременности
3
Диагностика осложнений при беременности
Причины отеков во время беременности
Ожидание ребенка – это период, когда многие системы организма перестраивают свою работу. Меняется не только тело женщины, меняется нагрузка на органы и системы и особенности их функционирования. Эти факторы влияют на скопление жидкости в тканях будущей мамы и формирование отеков.
Изменение рациона. Известно, что вкусы беременных меняются: многие начинают употреблять соленую и острую пищу. Соль задерживает воду, поэтому за рационом нужно внимательно следить.
Увеличение веса. Матка растет в размерах и давит на сосуды, что приводит к задержке жидкости.
Варикоз. Это частая причина отеков нижних конечностей при беременности. Будущие мамы, к сожалению, нередко сталкиваются с проблемами вен. Виной тому может быть увеличение веса, увеличение объема кровотока, гормональные изменения, влияющие на сосуды, и т.д. Беременным рекомендуется регулярно проходить осмотры у флеболога, который даст рекомендации не только на время вынашивания малыша, но и на период родов, когда вены испытывают повышенные нагрузки.
Изменение работы почек. Часто они могут не справляться с ростом объема жидкости, циркулирующей в организме. Чтобы проверить работу почек, обязательно обратитесь к врачу.
Обратите внимание: причиной отеков во время беременности могут быть нарушения в работе различных органов и систем. В частности, сердечно-сосудистой системы и щитовидной железы
Поэтому, если будущая мама обратила внимание на скопление жидкости, ей необходимо сообщить об этом лечащему врачу, чтобы исключить серьезные патологии.


 Важный совет. Заведение, оказывающее такие услуги, обязано иметь медицинскую лицензию. Очень большое значение имеет профессионализм и опыт работы специалиста, как в сфере массажа, так и, в частности, с беременными, так как существует определенная специфика выполнения массажа будущим мамам. Обязательно массажист должен иметь медицинское образование и пройти специализацию по массажу.
Важный совет. Заведение, оказывающее такие услуги, обязано иметь медицинскую лицензию. Очень большое значение имеет профессионализм и опыт работы специалиста, как в сфере массажа, так и, в частности, с беременными, так как существует определенная специфика выполнения массажа будущим мамам. Обязательно массажист должен иметь медицинское образование и пройти специализацию по массажу.