Лечение
В большинстве случаев симптомы исчезают через 24-72 часа, но иногда они могут длиться до 90 часов. Маловероятно, что человеку с кериореей потребуется лечение или госпитализация. Человек, страдающий кериореей, может предпринять следующие шаги для выздоровления:
- Отдых: необходимо оставаться дома. Если нужно выйти, то необходимо знать, что испражнения могут быть неожиданными и срочными.
- Употребление большого количества жидкости: существует риск того, что у человека с кериореей может развиться обезвоживание. Необходимо пить больше жидкости, и избегать алкоголя и кофеина.
- Употребление небольших порций пищи: существует мало исследований, изучающих, какие продукты человек должен есть при кериорее. Однако, основываясь на стандартных рекомендациях, следует избегать тяжелой пищи и потреблять небольшие порции пресной пищи.
Описание
Тест назначается, преимущественно, для диагностики лактазной недостаточности (нарушения всасывания лактозы и плохой переносимости продуктов питания, содержащих молочный сахар) у детей первого года жизни.Лактазная недостаточность (ЛН)
Лактазная недостаточность (ЛН) — врождённое или приобретённое состояние, характеризующееся снижением активности фермента лактазы. Непереносимость лактозы — это клинически проявляющаяся врождённая или приобретённая неспособность организма расщеплять ее. Такое состояние довольно распространено не только среди младенцев, но и среди взрослых.
Подтвердить или опровергнуть непереносимость лактозы можно, определяя содержание углеводов в кале. Этот тест покажет общую картину организма на способность усваивать углеводы. В основе данного метода лежит реакция, позволяющая выявлять присутствие сахаров, обладающих редуцирующей активностью. К таким сахарам относятся: глюкоза, галактоза, лактоза, фруктоза, мальтоза. Сахароза такой способностью не обладает. У здорового человека содержание сахаров, которые могут обладать редуцирующей активностью, в кале незначительное количество. Повышенный показатель при таком исследовании может говорить о нарушении расщепления и всасывания сахаров. При обследовании детей первого года жизни результат отражает, преимущественно, остаточное содержание в кале молочного сахара — лактозы и продуктов расщепления остаточной лактозы (глюкоза и галактоза) микрофлорой толстого кишечника и фекалий.
Метод не способен различить виды дисахаридазной недостаточности между собой, но, вместе с этим, учитывая клинические данные его можно считать главным аргументом при скрининге и контроле правильности подбора диеты.Показания:
- клинические симптомы лактазной недостаточности: повышенное газообразование в кишечнике (метеоризм, вздутие кишечника, боли в животе), у детей грудного возраста могут быть срыгивания, связанные с повышением внутрибрюшного давления;
- осмотическая («бродильная») диарея после приёма молока или содержащих лактозу молочных продуктов (частый, жидкий, жёлтый, пенистый с кислым запахом стул, боли в животе, беспокойство ребёнка после приёма молока, сохранение хорошего аппетита);
- развитие симптомов дегидратации и/или недостаточная прибавка массы тела у детей грудного возраста;
- дисбиотические изменения микрофлоры кишечника.
Подготовка
Материалом для исследования служит кал. Если кал плотный, то исследование не требуется. Обычно обследуют детей, у которых наблюдается жидкий стул. Кал собирается после самопроизвольной дефекации в одноразовый пластиковый контейнер с герметичной крышкой и ложечкой-шпателем для отбора пробы. Следует избегать примеси мочи и отделяемого половых органов.
Количество материала — не менее объёма чайной ложки! При проведении исследования пациент должен получать обычное количество молочных продуктов в питании, иначе результат теста может оказаться ложноотрицательным.
Собирают кал на чистую поверхность, в качестве которой может быть использован чистый новый лист (пакет) из полиэтилена, или клеенка, недопустимо собирать кал с тканевой поверхности. Материал нельзя собирать с памперсов, поскольку жидкость уходит в памперс.
Интерпретация результатов
Единицы измерения: %.
Референсные значения: < 1 года–< 0,25%.
- незначительные: 0,3–0,5%;
- средние: 0,6–1,0%;
- существенные: более 1%.
Повышение значений:
Не исключено изменение толерантности к другим сахарам (в особенности, для пациентов иных групп, кроме детей на грудном вскармливании). Интерферирующие вещества, которые могут влиять на реакцию, вызывая ложноположительный результат: большие дозы салицилатов, пеницилламина, аскорбиновая кислота, цефалоспорины, пробеницид, налидиксовая кислота.Ложноотрицательный результат:
- сниженное поступление лактозы с пищей перед исследованием (низколактозные смеси, диета с исключением молочных продуктов);
- присутствие компонентов рентгеноконтрастной среды Гипак (может также снижать активность реакции).
Остальные качества кала у детей
Детский кал может иметь различные текстуры и другие особенности. Прежде чем ребенок начнет есть твердую пищу, его стул обычно мягкий. Грудные дети могут иметь жидкий или тягучий кал, в то время как дети, вскармливаемые смесью, имеют более твердый стул. Слизь в стуле ребенка также распространена и редко является признаком каких-либо проблем со здоровьем. Если ребенок проявляет признаки необычного поведения или болезни, необходимо обратиться к врачу. Сухой или твердый кал означает, что ребенок не пьет достаточно жидкости, или он болен.
После того, как ребенок начинает есть твердую пищу, твердый кал может быть признаком запора. У младенца может быть запор, когда ему дают продукты, которые организм еще не может переварить.
Очень водянистый стул может быть результатом диареи. У ребенка с диареей стул чаще, чем обычно, и у него может быть высокая температура. Диарея может вызвать обезвоживание, что потенциально серьезно для детей.
Каждый ребенок отличается, у некоторых детей стул чаще, у других реже. У многих новорожденных стул бывает после каждого кормления. Здоровая частота стула для детей, вскармливаемых молочными смесями, — один раз в день.
Где пройти обследование?
При появлении подобных признаков следует безотлагательно посетить клинику, которая предлагает услуги проктолога. Для пациентов, которым это достаточно сложно, к примеру, пожилых людей, во многих частных медицинских учреждениях предусмотрен вызов проктолога на дом для проведения первичного осмотра, а также забора некоторых видов анализов.
Узнать же подробнее о предоставляемых услугах можно с помощью сайта «Ваш Доктор». Этот универсальный сервис для сбора информации о различных частных клиниках также дает возможность оформить запись на прием в любой из них.
Данная статья размещена исключительно в познавательных целях и не является научным материалом или профессиональным медицинским советом.
Назад в раздел
Симптомы диспепсии
Симптомы диспепсии могут проявляться по-разному, что зависит от конкретного вида расстройства, однако существуют признаки, которые одновременно характерны для всех видов заболевания.
Диспепсия, которая вызвана недостатком пищеварительного фермента, имеет следующие признаки:
- тошнота;
- неприятный привкус во рту;
- переливание и урчание в животе, недомогание, слабость;
Иногда пациенты испытывают головные боли и бессонницу. В кале часто содержится большое количество пищи, которая плохо переварена.
Функциональная диспепсия проявляется такими неприятными симптомами как боль, дискомфорт в области поджелудочной железы после принятия пищи, сопровождающийся тяжестью, переполнением, ранним насыщением.
Бродильная диспепсия. Основными симптомами бродильной диспепсии являются вздутие кишечника с выделением большого количества газов, частый жидкий пенистый стул с кислым запахом. Боли в животе терпимые или отсутствуют. Весьма типичным признаком бродильной диспепсии является характер испражнений. Они слабо окрашены, содержат мало пузырьков газа, большое количество крахмальных зёрен, клетчатки, йодофильных микробов и органических кислот.
Гнилостная диспепсия во многом напоминает интоксикацию: больной ощущает слабость и общее недомогание, чувствует тошноту и сильную головную боль. Кал темный и жидкий, имеет неприятный и довольно резкий запах, стул при этом учащенный.
Жировая диспепсия, в отличие от других видов диспепсии, не характеризуется частым поносам. Пациенты, страдающие жировой диспепсией, испытывают чувство переполнения и тяжести в животе, жалуются на метеоризм и отрыжку, а также сильные боли, которые начинаются через полчаса после приема пищи. Кал имеет белесый цвет и жирный блеск: это остатки жира, который не успевает перевариться. Стул при этом обильный.
Диспепсия у маленьких детей проявляется в срыгивании и вздутии живота. Стул частый, более шести раз за сутки, кал имеет зеленый цвет, попадаются белесые хлопья. Ребенок при этом капризничает, плохо спит и ест.
Другие причины жирного стула
Стеаторея может развиться от употребления продуктов с высоким содержанием жира, калия и клетчатки. Они могут включать в себя:
- орехи
- жирные сорта рыбы
- продукты с высоким содержанием транс — жиров
Некоторые заболевания могут негативно влиять на усвоение ЖКТ питательных веществ. Плохое усвоение жиров может вызвать стеаторею. Некоторые примеры состояний, которые могут вызвать стеаторею, включают:
- Целиакия: при употреблении глютена запускается иммунный ответ, при котором организм атакует свои собственные ткани в пищеварительном тракте и желудке. Поскольку эта реакция может повлиять на усвоение питательных веществ, она может вызвать стеаторею.
- Хронический панкреатит: поджелудочная железа — это орган, который помогает пищеварению. Иногда орган может воспалиться и перестать нормально работать. Эта дисфункция может сопровождаться плохим пищеварением и проблемами с поглощением жиров, вызывая стеаторею.
- Болезнь Крона: это хроническое заболевание вызывает воспаление кишечника, которое может повлиять на механизмы всасывания и привести к стеаторее.
Механизм формирования слизистых выделений в кишечнике
 Стенки прямой кишки состоят из нескольких слоев, основные из которых – мускульный и слизистый. Первый отвечает за механическое продвижение масс по кишечнику. Слизистый же выделяет своеобразную «смазку» – слизь, которая облегчает этот процесс. Если её будет слишком много, то развивается склонность к запору, в противном случае может быть затрудненная дефекация или даже запор.
Стенки прямой кишки состоят из нескольких слоев, основные из которых – мускульный и слизистый. Первый отвечает за механическое продвижение масс по кишечнику. Слизистый же выделяет своеобразную «смазку» – слизь, которая облегчает этот процесс. Если её будет слишком много, то развивается склонность к запору, в противном случае может быть затрудненная дефекация или даже запор.
Количество и состав вырабатываемой слизи может частично различаться, в зависимости от индивидуальных особенностей организма, образа жизни, типа питания, состояния здоровья, а также вида продуктов. В то же время, её не должно быть настолько много, чтобы это было заметно.
В противном случае, если на туалетной бумаге, нижнем белье или во время туалета вы заметили выделение слизи из прямой кишки, это говорит о нарушении механизма.
Особую обеспокоенность должны вызвать следующие факторы:
- Появление в выделениях слизи, гноя, зеленый оттенок.
- Боли в области прямой кишки.
- Длительные запоры или поносы.
- Общее ухудшение самочувствия, повышение температуры, слабость.
Перечисленные факторы явно свидетельствуют о развитии заболевания кишечника, которое требует немедленной диагностики и подбора соответствующего лечения.
Лечение диспепсии
Перед началом лечения кишечной диспепсии определяют вид заболевания, для того чтобы подобрать нужную диету в первые сутки терапии. При алиментарной диспепсии больному в течение двух дней рекомендуется полностью воздерживаться от приёма пищи. Переход к привычному рациону должен быть постепенным и последовательным. В случае с бродильной диспепсией пациенту следует воздерживаться от продуктов, богатых углеводами. При жировой диспепсии назначается диета с низким содержанием жиров, при гнилостной диспепсии больному необходимо ограничить поступление в организм белковой пищи. Лечение ферментативной диспепсии требует приема лекарственных препаратов, содержащих пищеварительные ферменты.
Лечение функциональной диспепсии
Очень большую роль в лечение функциональной диспепсии играют диетотерапия и отказ от вредных привычек. Никотин, алкоголь, кофе, нарушая моторику ЖКТ, могут провоцировать рецидивы заболевания. Сбалансированная диета для пациентов в данном случае подразумевает частое и дробное питание, причем содержание насыщенных жирных кислот в их пищевом рационе рекомендуется заметно сократить.
При дискинетической форме патологии основными препаратами для лечения диспепсии считаются прокинетики (метоклопрамид и домперидон), которые оказывают благотворное действие на двигательную функцию ЖКТ. Следует помнить, что у 20-30 % больных метоклопрамид, особенно при длительном приеме, вызывает нежелательные побочные эффекты со стороны ЦНС в виде сонливости, усталости и беспокойства, поэтому препаратом выбора при лечении функциональной диспепсии является домперидон, не вызывающий подобных побочных эффектов.
Лечение кишечной диспепсии
Лечение бродильной диспепсии состоит в ограничении, а лучше в полном исключении из пищевого рациона углеводов на 3-4 дня. Общее состояние больных этой формой диспепсии страдает незначительно. Бродильная диспепсия в острой форме при правильной диете быстро ликвидируется. Однако, иногда при несоблюдении диетического режима диспепсия может принимать хроническое течение. Отягощающим фактором является ахилия. Диспепсия в некоторых случаях может перейти в хронический энтерит и хронический энтероколит. После 1-2 голодных дней следует назначить повышенное количество белков (творог, нежирное мясо, отварная рыба), мясной бульон с небольшим количеством белого хлеба. В дальнейшем постепенно включают в рацион каши на воде, фруктовые пюре и кисели (см. Диета № 4 по Певзнеру). Спустя 2-3 недели разрешают овощи и фрукты.
Если поносы быстро не проходят, назначают углекислый кальций по 0,5-1 г 3-4 раза в день, магний пергидроль по 0,5 г 3 раза в день. На долгое время запрещают употребление овощей, богатых грубой растительной клетчаткой – капуста, бобовые, огурцы, свекла и пр.
Лечение гнилостной диспепсии также заключается в назначении диеты. После одного голодного дня переходят на рацион богатый углеводами. Целесообразно в течение 2-3 дней назначать фруктовые соки, тёртые яблоки по 1-1,5 кг в день. Затем в пищевой рацион включают слизистые отвары из риса, манную кашу на воде, сухари, белый хлеб. Через 5-7 дней прибавляют сливочное масло, свежую нежирную рыбу, куриное мясо, овощные супы, картофельное или морковное пюре. Из медикаментозных средств рекомендуется натуральный желудочный сок, азотнокислый висмут, панкреатин, левомицетин.
Лечение жировой диспепсии сводится к ограничению количества употребляемого в пищу жира. В пищевой рацион включают полноценные животные белки: нежирное мясо, обезжиренный творог, отварная рыба и пр. Умеренно ограничивают потребление углеводов. Из медикаментов назначают углекислый кальций, висмут, витамины – аскорбиновая кислота, никотиновая кислота, цианокобаламин.
- < Назад
- Вперёд >
Изменение цвета стула малыша: причины

Для малыша типично выделение со стулом неизмененного билирубина, что придает фекалиям, особенно полежавшим на воздухе, зеленоватый оттенок. Если подгузник сменили не сразу после дефекации, либо он немного полежал, пока кроху подмыли, билирубин при контакте с воздухом окисляется, образуя зеленоватые пигментные продукты. Если малыш при таком стуле вполне здоров, его ничего не беспокоит, нет температуры, рвоты и потери веса — такое явление вполне допустимо, оно не требует беспокойства и лечения. Подобное явление возможно до 4-хмесячного возраста, параллельно с билирубином начинает появляться стеркобилин. Он придает стулу коричневатый оттенок. С момента изменения питания и перехода на прикормы стул постепенно все больше приближается к взрослому варианту.
Когда нужно обратиться к врачу
С возрастом кал у ребенка часто меняет цвет. Например, когда ребенок начинает есть твердую пищу, это может влиять на цвет кала. Непереваренная пища в стуле также может вызвать изменение цвета. Необычные цвета, такие как зеленый, не всегда указывают на проблемы со здоровьем. Цвет стула может изменяться в течение короткого времени, а затем вернуться к своему обычному оттенку. Белый, красный или черный стул является исключениями — каждый из этих цветов может указывать на проблему со здоровьем. Кроме того, много слизи, если она появляется в стуле постоянно, может сигнализировать о болезни.
Чесотка
Чесотка — это очень заразная кожная болезнь, которая поражает людей разных возрастов. Возбудителем чесотки является кожный паразит — чесоточный зудень. Это крохотный, незаметный на глаз клещ, который проделывает ходы в поверхностных слоях кожи, вызывая нестерпимый зуд.
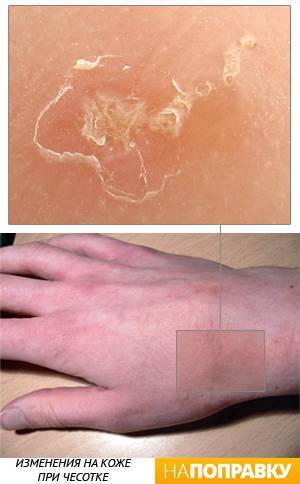
Сквозь поврежденную кожу легко проникает бактериальная инфекция, что может сопровождаться гнойными заболеваниями кожи.
Новорожденные дети могут заразиться чесоткой при близком контакте с больными взрослыми и другими детьми. На теле грудничка появляются мелкие пятна и едва заметные полоски — ходы, которые очень сильно чешутся и беспокоят ребенка.
Наиболее часто поражаются стопы, ладони, кожа промежности. Диагностику и лечение чесотки проводит врач дерматолог. Обычно назначаются специальные кремы, которыми должны пролечиться все члены семьи.
Цветовая шкала детского кала
Различные факторы могут вызвать изменения в цвете стула ребенка. Общие цвета и их причины включают в себя: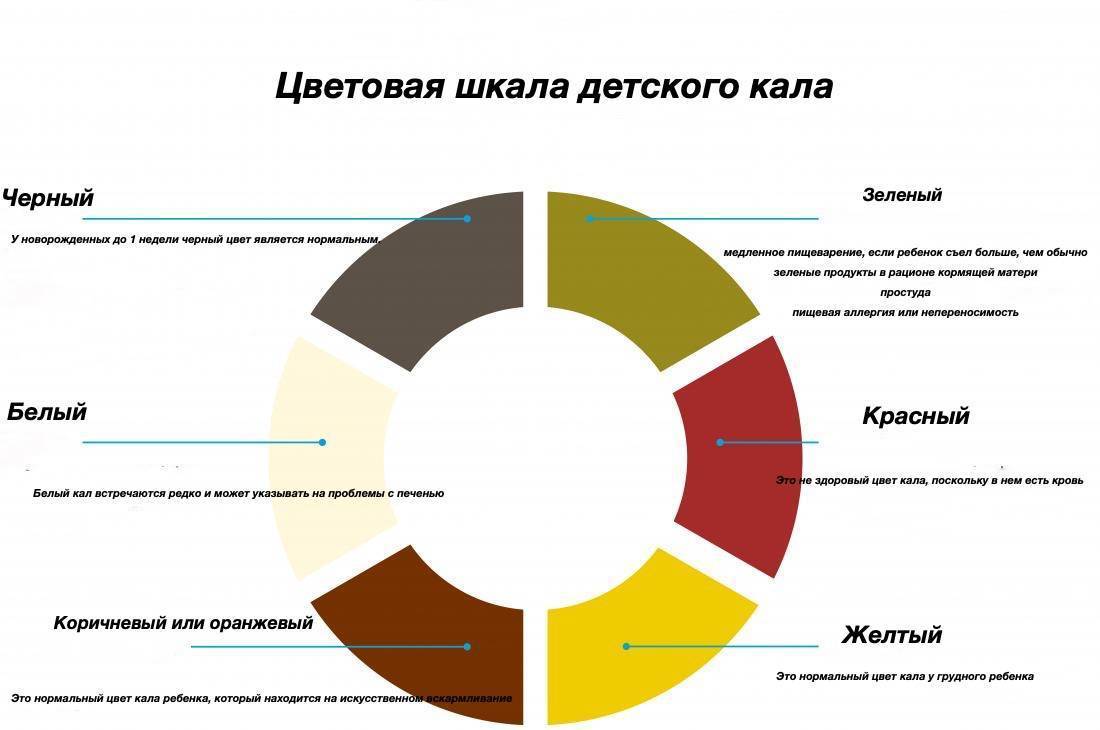
Черный
У новорожденных до 1 недели черный цвет кала является нормальным. После, это может указывать на проблемы со здоровьем. В течение первых 24 часов жизни у новорожденного черный стул — это меконий. Он состоит из клеток, околоплодных вод, желчи и слизи, проглоченных в утробе матери. Меконий стерилен, поэтому он обычно не пахнет. Меконий будет сохраняться в течение первых нескольких дней жизни новорожденного. Цвет кала будет постепенно меняться от черного до темно-зеленого, затем желтого. После 1 недели стул больше не должен быть черным. Если черный цвет сохраняется, это может означать, что есть вероятность кровотечения в пищеварительной системе.
Белый
Белый кал встречается редко и может указывать на проблемы с печенью. Желтуха очень часто встречается у новорожденных, поражая до 80% детей в первые дни их жизни. Она обычно проходит в течение первых 2 недель. Бледный или белый кал после 14 дней может свидетельствовать о заболевании печени. Еще один знак, который нужно искать, — это темная моча. Если у ребенка белый или бледный стул, врач должен проверить уровень билирубина. Билирубин — это соединение, которое помогает организму избавиться от отходов. Существует два типа билирубина, и если уровни одного типа слишком высоки, это может указывать на проблемы со здоровьем.







