Особенности лечения депрессивного состояния
Схема лечения послеродовой депрессии определяется индивидуально. Во многом это зависит от индивидуальных особенностей пациентки, тяжести ее состояния и типа расстройства.
Самый легкий вид послеродовой депрессии – хандра, обычно проходит самостоятельно. Она редко длится дольше 2-3 недель. Чтобы справиться с этим состоянием, женщине необязательно обращаться за помощью к специалистам. Достаточно больше отдыхать, принимать помощь от родных. Полезны прогулки на свежем воздухе в окружении других мамочек. От них можно получить поддержку и полезную информацию по уходу за ребенком.
Категорически запрещено употреблять алкоголь. Даже если вы не кормите ребенка грудью, помните, что спиртные напитки только усугубят ваше состояние, провоцируя усиление перепадов настроения.
Помощь психотерапевта будет эффективной при любых видах психических расстройств. Но при появлении симптомов послеродовой депрессии к такому специалисту нужно обратиться как можно быстрее. Консультации могут быть как индивидуальными, так и групповыми. Нередко работа проводится с мужем пациентки или другими близкими родственниками. В результате удается восстановить не только душевное здоровье молодой мамы, но и наладить отношения в семье.
Нередко в процессе лечения депрессии, возникшей в послеродовый период, применяются различные медикаменты:
- Антидепрессанты показали высокую эффективность. При выборе конкретного препарата учитывается не только физическое состояние женщины, также оценивается риск побочных эффектов для ребенка, если он находится на грудном вскармливании. Сегодня существуют медикаменты, разрешенные для приема кормящими женщинами. Но их должен назначать врач.
- Гормональная терапия позволяет нормализовать уровень эстрогена в организме женщины. Уже после нескольких инъекций некоторые симптомы исчезают полностью или становятся менее выраженными.
Если обратиться к врачу своевременно, то послеродовую депрессию можно вылечить за пару месяцев
Если курс терапии включает прием медикаментов, то важно пройти его полностью. Не стоит отказываться от приема рекомендованных врачом лекарств после некоторого улучшения, так как в дальнейшем это может привести к рецидиву
Лечение крайней степени послеродовой депрессии, как правило, осуществляется в условиях стационара. С пациенткой работает несколько специалистов, которые помогают ей решить психологические проблемы, устранить гормональные нарушения, наладить душевное и физическое здоровье.
Схема лечения обычно включает в себя прием препаратов, направленных на стабилизацию настроения, антидепрессантов и антипсихотических средств.
Следует знать, что в ходе терапии утрачивается способность кормить ребенка грудью. Прежде всего, это связано с вынужденной разлукой мамы и ребенка, а также приемом лекарственных средств, представляющих угрозу здоровью маленького человека.
Профилактика гепатоза беременных
Хоть гепатоз и считается результатом некоторых генетических особенностей, существует ряд рекомендаций для того, чтобы его избежать или отсрочить его появление на более долгий срок:
- Соблюдение диеты. Если имеются склонности к перегрузке печени, то необходимо полностью отказаться от всего жареного, жирного, копченого, соленого, острого и кислого. Рацион должен состоять из фруктов, овощей (кроме картофеля, бобовых, лука и чеснока), молочных продуктов низкой жирности, мяса куриной грудки, нежирных сортов рыбы. Не стоит есть шоколад и другие какаосодержащие продукты, яичный желток, сыр, выпечку (допускается 1-2 кусочка черного хлеба в день).
- Физическая активность. Движение – это жизнь, поэтому необходимо больше двигаться. Это ускоряет обменные процессы в организме, устраняет застойные явления, облегчает работу печени.
- Отказ от оральных гормональных контрацептивов и антибактериальных средств. Они способны нанести печени большой вред.
- Осторожный прием витаминов или отказ от них. По возможности стоит стараться получать все необходимые организму вещества из пищи, а не из витаминных комплексов.
- Лечение хронических заболеваний ЖКТ.
- Применение гепатопротекторов и желчегонных препаратов. Если беременность пока не планируется, то достаточно проводить профилактические курсы этими препаратами, а если беременность уже наступила, то их нужно принимать по особому графику, согласованному с лечащим врачом.
Гепатоз беременных – это очень коварное заболевание. Если Вы заподозрили у себя его признаки, то обязательно сообщите об этом своему врачу, чтобы он назначил анализ крови и поставил или исключил диагноз.
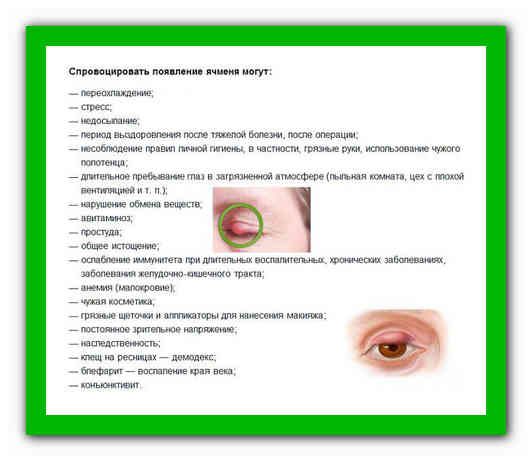
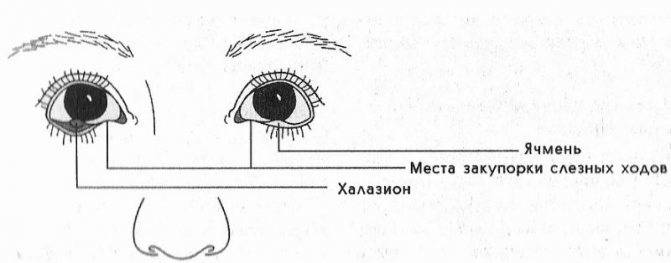
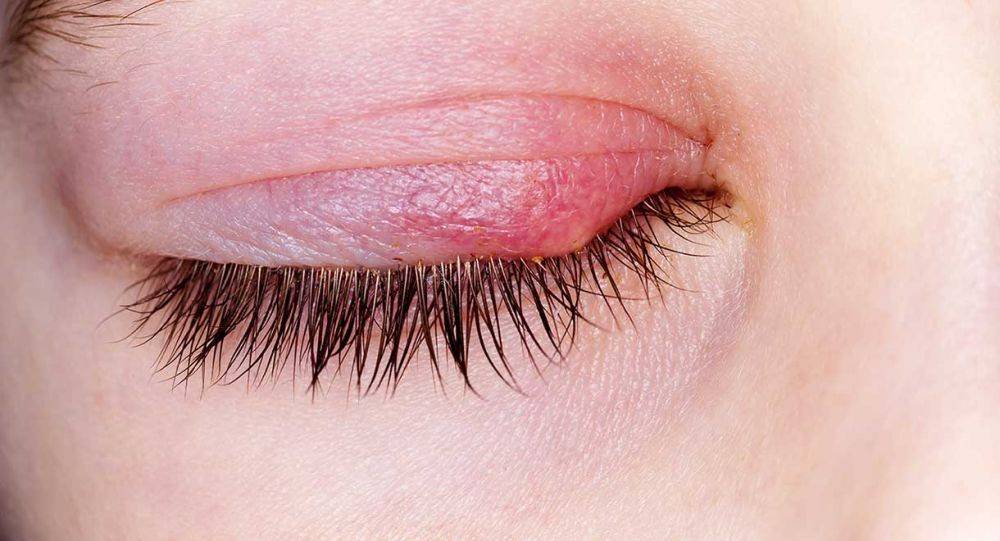
Осложнения ячменя
Ячмень, длительное время развивающийся на внутренней стороне века, может вызвать халязион — закупорка и хроническое воспаление желёз века. При этом в веке образуются плотные узелки. Халязион обычно не болит, но вызывает косметический дефект. Для того чтобы от него избавиться, халязион удаляют в ходе простой хирургической процедуры под местным обезболивающим.
Если инфекция, вызывавшая ячмень, распространится на прилегающие ткани глаза, она может вызвать флегмону — гнойное воспаление тканей вокруг глаза. Заболевание сопровождается выраженным отеком век, их смыканием, покраснением и болью, ухудшением общего самочувствия, повышением температуры. В большинстве случаев с флегмоной удается справиться с помощью антибиотиков.
Опасность гепатоза при беременности
Пораженная печень не способна очищать организм от вредных веществ, что ведет к интоксикации матери и ухудшению ее самочувствия. Удивительно, но с первого же дня после родов болезнь начинает быстро отступать и вскоре не оставляет после себя и следа. Через 1-2 недели показатели крови входят в норму. Даже если гепатоз рецидивировал в нескольких беременностях подряд, он не вносит в печень женщины никаких видимых изменений.
Однако это не значит, что данное заболевание безвредно. Оно нарушает обмен веществ между матерью и плодом, тем самым действуя неблагоприятно и на ребенка. Доказано, что гепатоз увеличивает вероятность перинатальной смертности на 5%, а в 35% беременностей, протекавших на фоне этой болезни, наблюдались гипоксия, недоношенность и задержка в развитии плода.
Лечение ячменя при ГВ
Начинать лечить ячмень на глазу кормящей мамы нужно при появлении первых признаков заболевания. Во время грудного вскармливания есть ограничения при использовании некоторых лекарственных средств, поэтому лечение должен назначать врач.
Лечение ячменя при лактации направлено на купирование воспаления и предупреждение развития осложнений. Для этого можно использовать немедикаментозные и медикаментозные методы лечения.
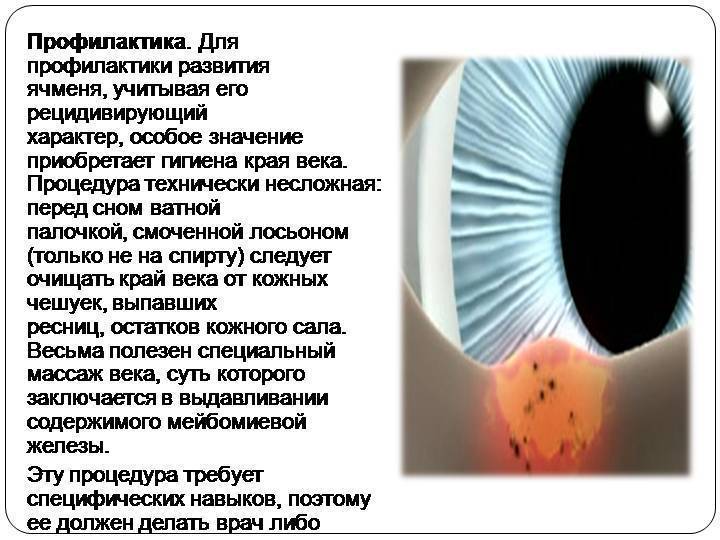
Важно! Ни в коем случае нельзя самостоятельно вскрывать гнойник или выдавливать его! Это может привести к распространению инфекции в структуры глаза, полость глазницы или в мозговые оболочки. К методам немедикаментоного лечения относится применение сухого тепла на область припухлости, но это можно делать только до самопроизвольного вскрытия гнойника, то есть для его быстрого созревания
После того как гнойник вскроется, применение тепла противопоказано
К методам немедикаментоного лечения относится применение сухого тепла на область припухлости, но это можно делать только до самопроизвольного вскрытия гнойника, то есть для его быстрого созревания. После того как гнойник вскроется, применение тепла противопоказано.
Медикаментозное лечение до вскрытия ячменя:
- область припухлости при наружном виде ячменя обрабатывается спиртом, спиртовым раствором бриллиантового зеленого или настойкой календулы;
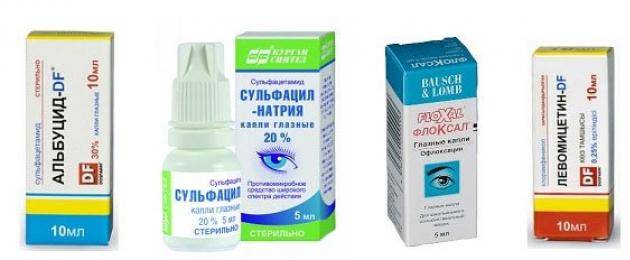
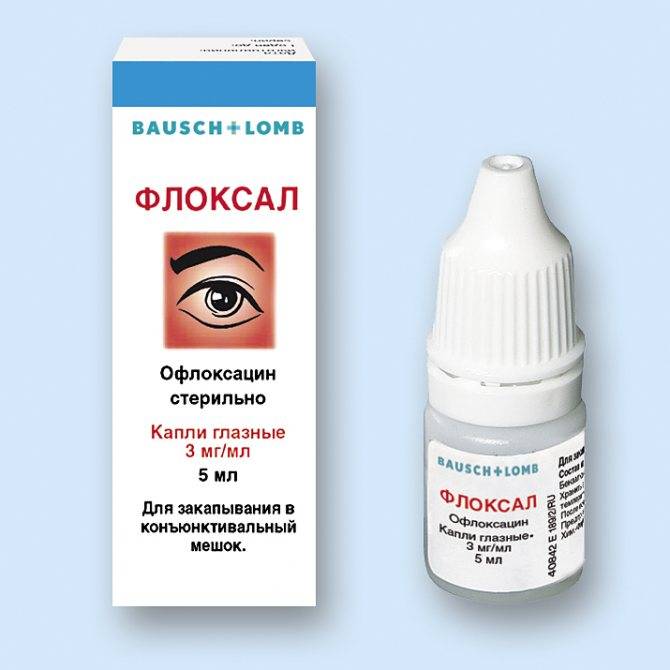
- закапывание антисептических глазных капель в конъюнктивальный мешок;
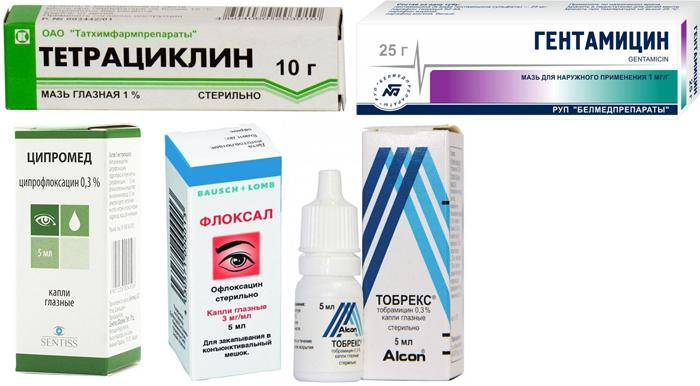
- использование антибактериальных глазных капель, разрешенных для применения при лактации;
- местно можно использовать глазные мази как монотерапию или в сочетании с каплями;
- в тяжелых случаях и при выраженных изменениях века применяют системные антибактериальные препараты и проводят противовоспалительную терапию.
Медикаментозное лечение после вскрытия гнойника:
- после вскрытия ячменя кожу век обрабатывают раствором бриллиантового зеленого или йодом;
- в конъюнктивальный мешок продолжают закапывать антисептические и антибактериальные глазные капли;
- применяют глазные мази.
Лечение продолжается до тех пор, пока не пройдут все проявления заболевания. В среднем длительность лечения составляет 7-10 дней. Длительное использование антибактериальных капель противопоказано, это приводит к снижению местной защиты и развитию грибковых осложнений.
Юлия Чернова, врач-офтальмолог, специально для Mirmam.pro
Внимание!
Для простоты восприятия информации, данная инструкция по применению препарата “Антибиотики при мастите у женщин: при кормлении, нелактационном, гнойном” переведена и изложена в особой форме на основании официальной инструкции по медицинскому применению препарата. Перед применением ознакомьтесь с аннотацией, прилагающейся непосредственно к медицинскому препарату.
Описание предоставлено с ознакомительной целью и не является руководством к самолечению. Необходимость применения данного препарата, назначение схемы лечения, способов и дозы применения препарата определяется исключительно Лечащим врачом. Самолечение опасно для Вашего здоровья.
Что делать родственникам женщины, страдающей послеродовой депрессией
Издавна у многих народностей существовала традиция, когда в дом к родившей женщине на месяц приезжали близкие родственники. Мама, сестра или тетя брали на себя всю работу по хозяйству, давая возможность роженице восстановиться после родов. Сегодня такое встречается редко, но, все же, помогать молодой маме нужно.
Еще задолго до родов можно договориться о том, как разделить обязанности по хозяйству между членами семьи. Не стоит слишком критиковать родившей недавно женщины, и уже тем более не стоит упрекать ее в чем-то, называть слабохарактерной, беспомощной или ленивой. Помните, что она в этот период нуждается в утешении и ласке.
Особо внимательным к родившей жене должен быть ее супруг. Прежде всего, это касается интимной стороны жизни. Довольно часто в послеродовый период женщины испытывают отвращение к сексу, но не стоит давить на нее и принуждать к близким отношениям. Врачи не рекомендуют вступать в интимную близость 1-1.5 месяца по физиологическим причинам. Но в тоже время, секс может помочь выйти из депрессивного состояния. Только он должен быть по обоюдному желанию.
Обзор
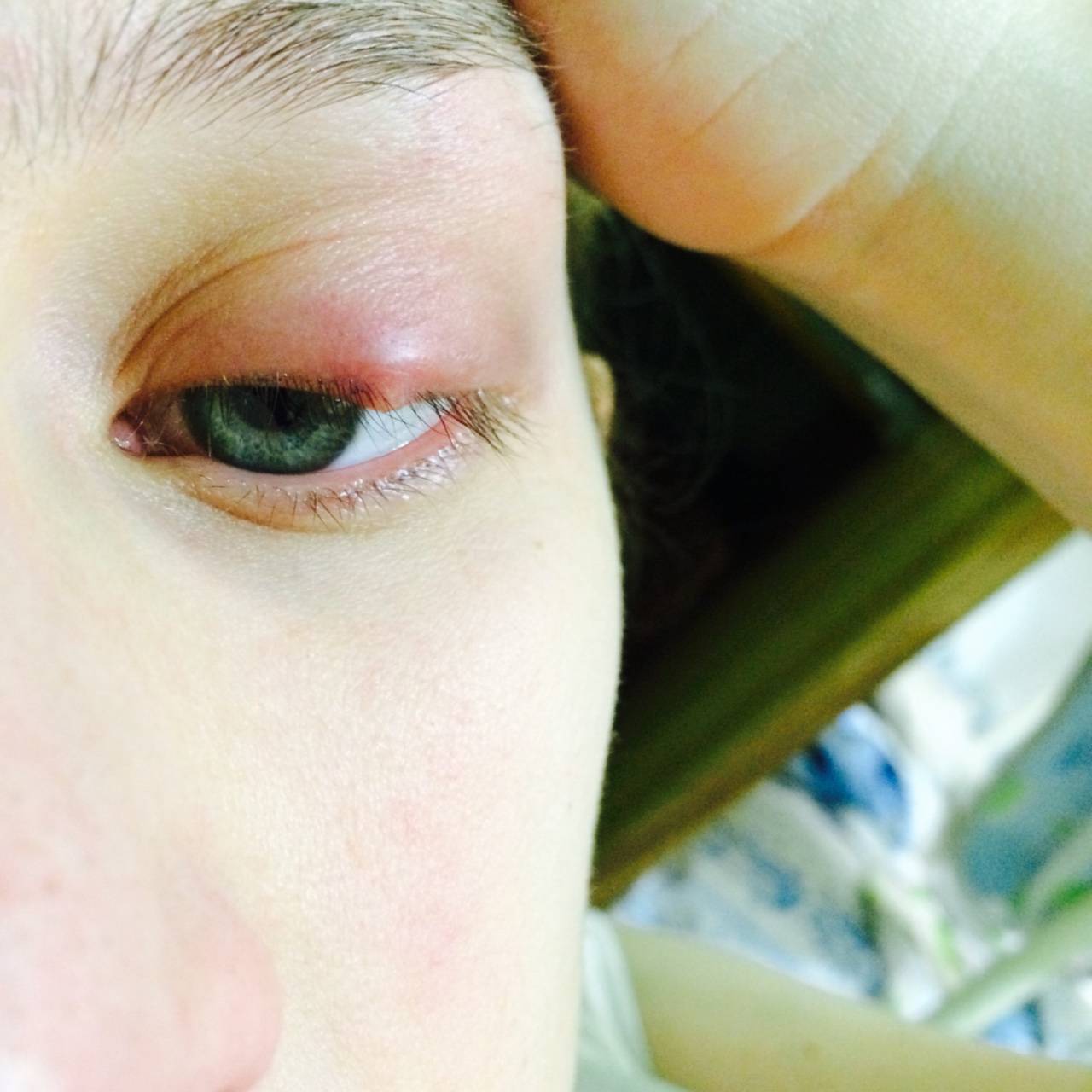
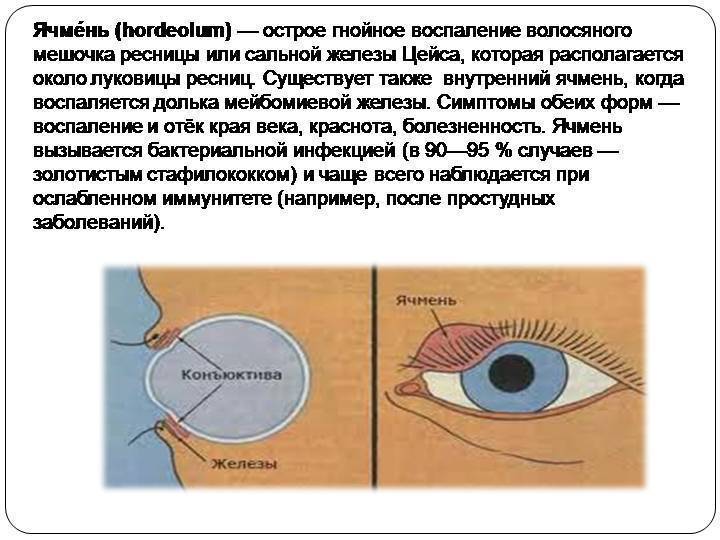
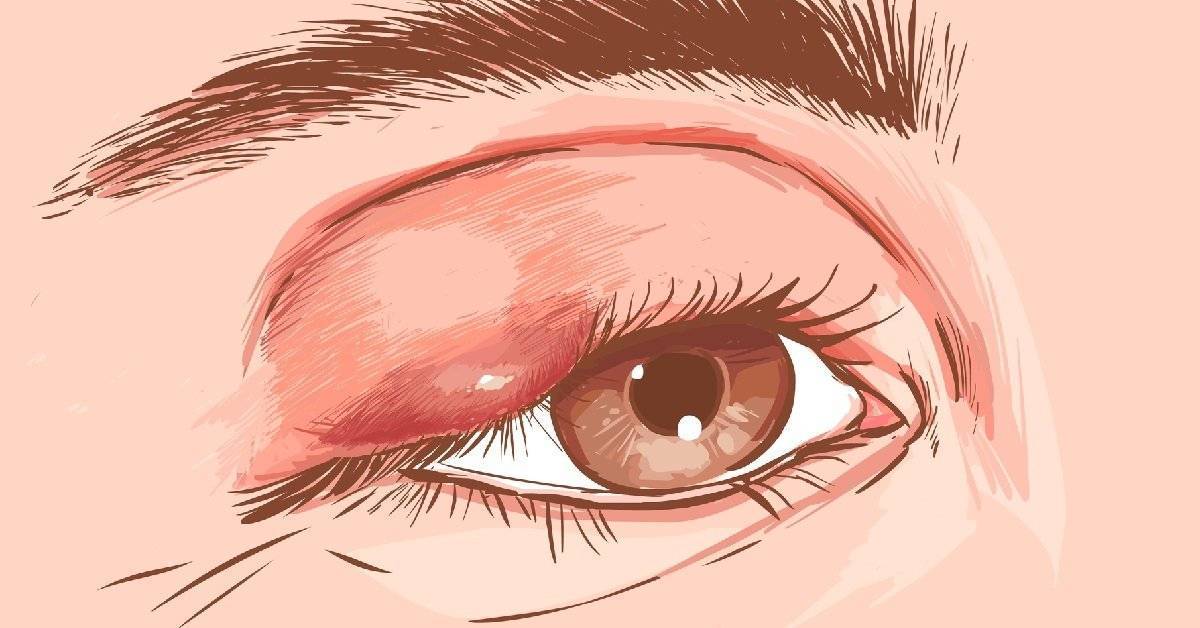
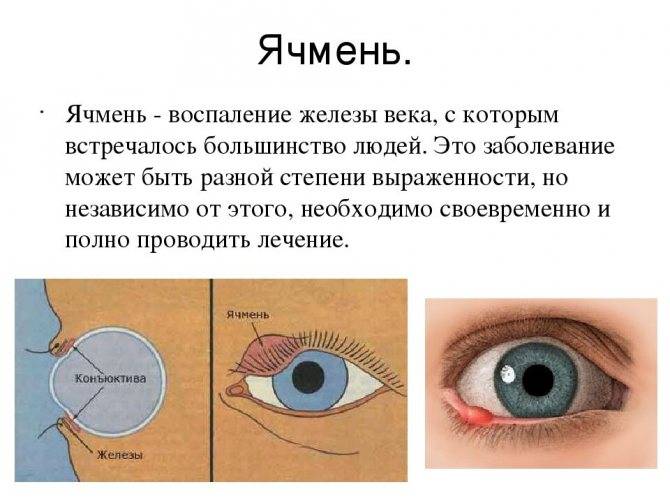
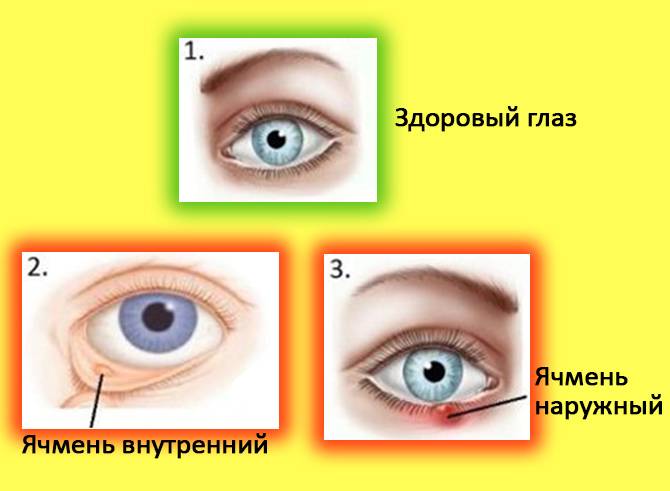
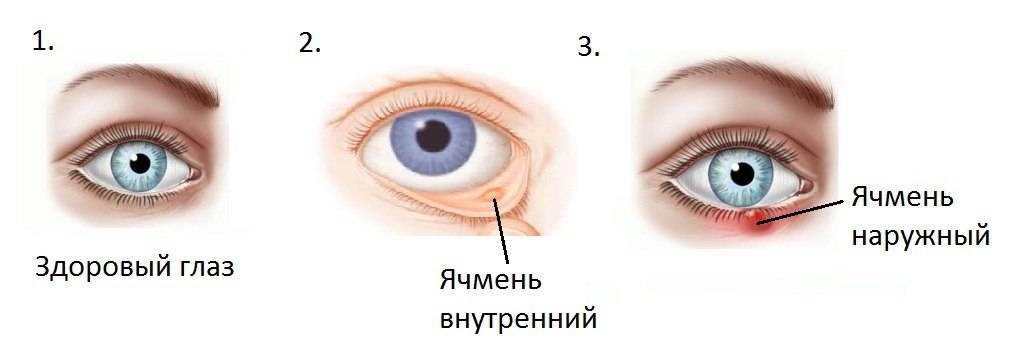
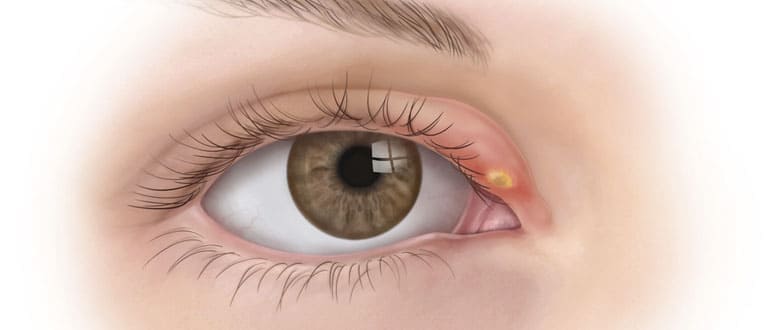
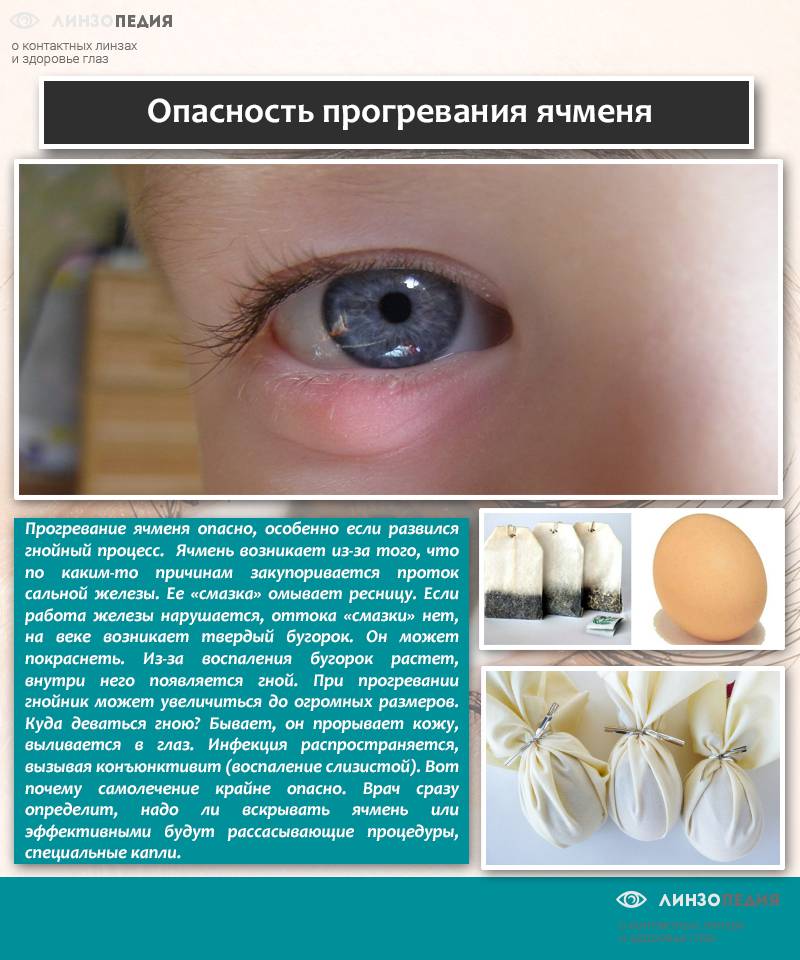
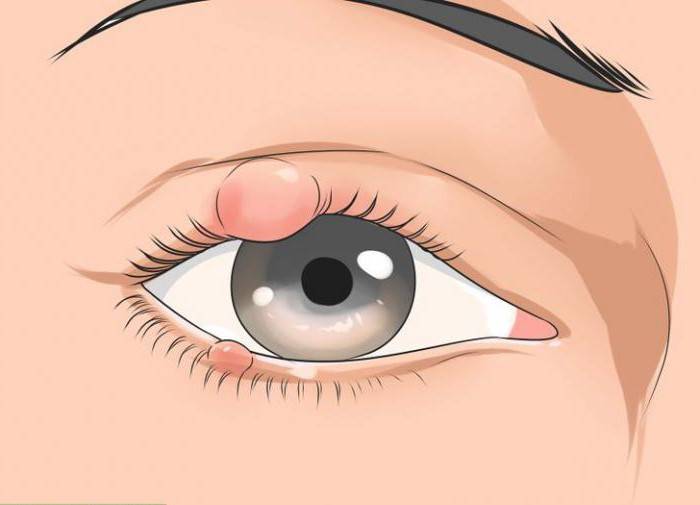
Ячмень — это гнойное заболевание волосяной луковицы ресницы и/или сальных желез века, которое проявляется болезненной припухлостью на краю века. При этом глаз может слезиться, а веко или само глазное яблоко краснеет.
Ячмень у детей и взрослых встречается довольно часто: в течение жизни несколько раз он бывает практически у всех. Причиной появления ячменя являются стафилококки (стафилококковая инфекция). Риск заболевания повышается при хроническом блефарите (воспалении краев век). Обычно ячмень появляется только на одном глазу, реже — на обоих. Иногда сразу два образования формируются на одном глазу. Зрение при этом, как правило, не ухудшается.
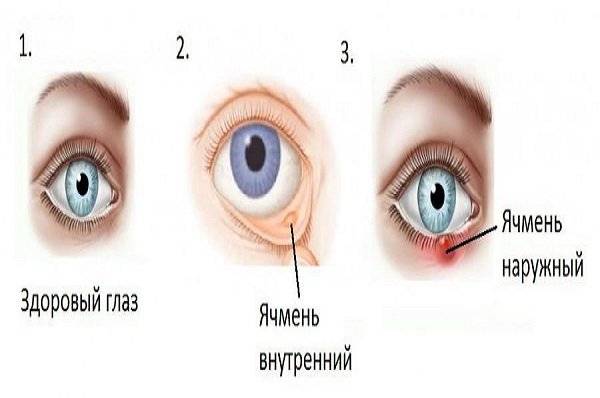
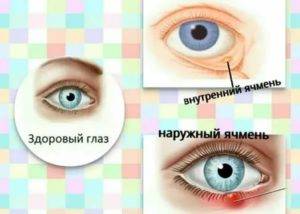
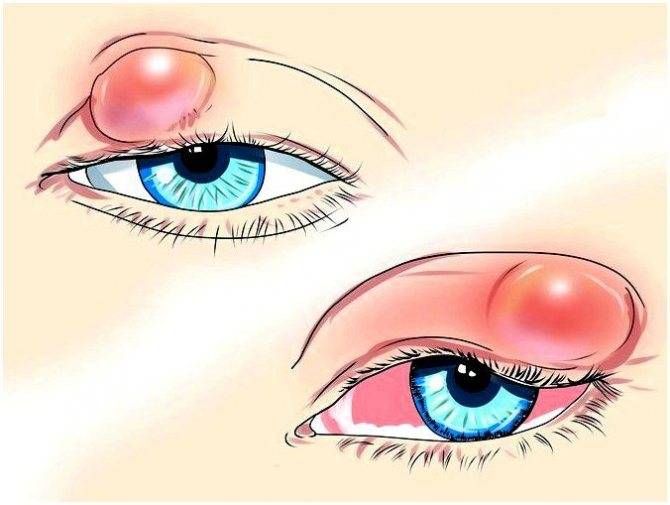
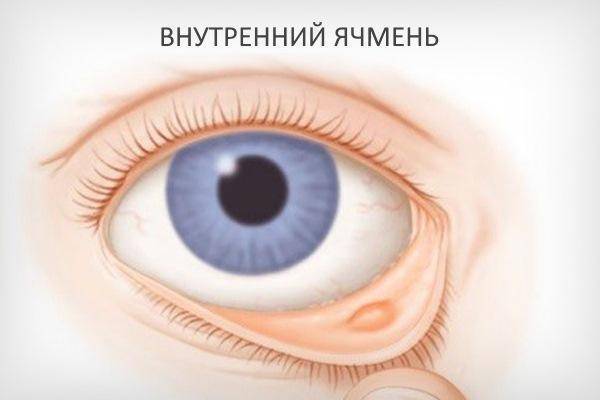
Различают два типа ячменя: наружный и внутренний. Внутренний ячмень развивается на внутренней стороне века. Он причиняет сильную боль, но разглядеть его можно, только вывернув веко. Наружный ячмень формируется на краю внешней стороны века и хорошо заметен. Его легко узнать по специфическим симптомам.
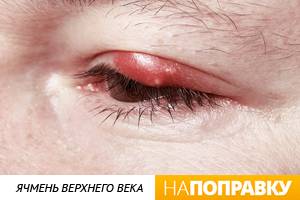 Сначала появляется ощущения песка в глазу, неприятные ощущения при закрывании глаза, иногда — зуд века. Вскоре кожа века припухает, образуется округлое уплотнение, болезненное на ощупь. На 2-3 день под кожей становится заметен ограниченный желтоватый гнойничок, похожий на зернышко ячменя. На его поверхности можно разглядеть темную точку — головку гнойника. Помимо местных симптомов можно заметить увеличение лимфоузлов около ушей на стороне поражения.
Сначала появляется ощущения песка в глазу, неприятные ощущения при закрывании глаза, иногда — зуд века. Вскоре кожа века припухает, образуется округлое уплотнение, болезненное на ощупь. На 2-3 день под кожей становится заметен ограниченный желтоватый гнойничок, похожий на зернышко ячменя. На его поверхности можно разглядеть темную точку — головку гнойника. Помимо местных симптомов можно заметить увеличение лимфоузлов около ушей на стороне поражения.
Спустя некоторое время ячмень вскрывается, гнойное содержимое выделяется наружу. После этого боль стихает, самочувствие восстанавливается, ранка на веке быстро заживает. Таким образом, ячмень проходит самостоятельно за несколько дней. Для облегчения симптомов и ускорения выздоровления врач может назначить мази и капли с антибиотиками. Хорошо помогает сухое тепло — прогревание века с помощью чистого разогретого мешочка с песком, семенами льна, теплое вареное яйцо — в домашних условиях или специальные физиопроцедуры — УФО, УВЧ, микроволновая терапия — в поликлинике.
Причины возникновения послеродовой депрессии
- физиологические изменения в организме. Беременность и роды всегда связаны с резкими гормональными перепадами. После появления на свет малыша в организме матери резко падает уровень эстрогена и прогестерона. Также может снизиться и количество других гормонов, например, продуцируемых щитовидной железой. Перестройка затрагивает работу кровеносной системы, изменяется артериальное давление, иммунная система и процесс обмена веществ. Все это приводит к тому, что женщина испытывает постоянную усталость, подавленность, она подвержена перепадам настроения;
- эмоциональный фон также может стать причиной развития послеродовой депрессии. В это время женщина часто бывает лишена возможности нормально выспаться, она перегружена домашними заботами. В таком состоянии решение незначительных проблем становится непосильной задачей. У многих мам возникает ощущение того, что они теряют контроль над своей жизнью, также может появиться ощущение собственной непривлекательности. Нередко депрессия развивается на фоне отождествления роженицы с собственной мамой. Происходит переоценка многих событий из детства, заново переживаются неразрешенные конфликты или психологические травмы;
- сложности, связанные с периодом лактации. Новоиспеченная мама должна кормить ребенка и сцеживать молоко вне зависимости от времени суток, часто это происходит в ущерб ночному сну. В первые дни кормление грудью связано с сильнейшими болевыми ощущениями, которые могут быть вызваны трещинами и ранами на сосках. Поводом для развития депрессивного состояния могут стать и лактационные кризы, повторяющиеся каждые 1.5-2 месяца;
- социальные факторы и образ жизни. К развитию послеродовой депрессии также могут привести некоторые особенности жизни. Отсутствие поддержки со стороны близких, наличие финансовых сложностей, трудности, связанные с грудным вскармливанием, а также требования старших детей. Все это может усугубить состояние и привести к развитию депрессии или психоза.
Нередко причины развития психологического расстройства после родов следует искать в наследственных факторах
Но если женщину окружить заботой и вниманием, давать ей возможность для полноценного отдыха и сна, помогать в осуществлении ежедневных домашних дел, то риск возникновения депрессивного состояния будет минимален
Как уже отмечалось выше, на риск возникновения послеродовой депрессии не оказывает влияние возраст женщины и то, сколько раз она уже была матерью. Тем не менее, специалисты определили, что есть женщины, склонные к развитию депрессивного состояния после родов. К этой группе относятся лица, расположенные к развитию любых неврозов, независимо от того, какой ситуацией они были бы вызваны.
Усугубить ситуацию может и наличие у роженицы другого психологического расстройства или заболевания. Вероятность возникновения послеродовой депрессии будет в несколько раз выше, если у женщины уже был опыт, приведший к развитию этого расстройства.
Причины гепатоза у беременных
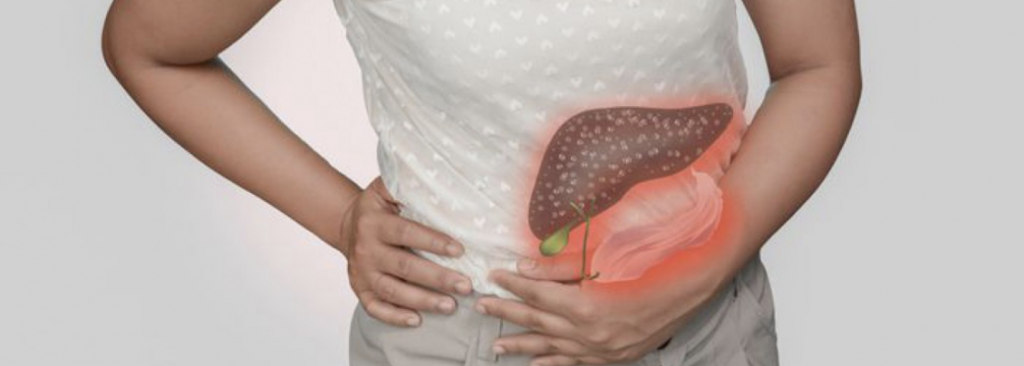
На это заболевание врачи обратили свое внимание сравнительно недавно, поэтому специалисты до сих пор спорят о том, чем же вызывается его появление. Большинство медицинских умов сходится во мнении, что гепатоз беременных обусловлен некоторыми генетическими особенностями или нарушениями и способен передаваться по женской линии
Эти генетические отклонения могут никак не проявлять себя в течение всей жизни. Но иногда беременность, несущая с собой рост массы тела, гормональные сбои и повышенную нагрузку на организм в целом и на печень в частности, дает толчок для развития гепатоза. Печень также очень подвержена влиянию гормонов беременности. Например, эстрогена.
К главным факторам, увеличивающим риск появления этого заболевания, относятся:
- Неправильный прием витаминов. Витамины – это всегда дополнительная нагрузка на печень. Многие витаминные комплексы содержат повышенное количество различных компонентов, которые и вызывают нарушения печеночной деятельности, поэтому принимать их нужно правильно, учитывая возраст, массу тела, дозировку и срок беременности.
- Нарушение режима питания. Переедания и употребление в пищу соленого, жареного, копченого, жирного, а также продуктов с богатым составом химических добавок перегружают печень и ухудшают ее работу.
- Недостаточная двигательная активность. Если будущая мама мало двигается, то расходуется мало энергии, получаемой из пищи, а также замедляется обмен веществ, который и так приторможен беременностью.
Сделайте первый шагзапишитесь на прием к врачу!
Записаться на прием к врачу
Болевые приступы при гепатозе

В наиболее сложных случаях гепатоза у больной иногда случаются приступы, характеризующиеся сильной болью в правом подреберье. Часто боль ощущается в животе, на уровне пупка и ошибочно принимается за обострение гастрита. Такие приступы могут сопровождаться непрерывными и болезненными рвотными спазмами без облегчения, болью в голове, шумом в ушах, учащенным сердцебиением, потемнением в глазах и отдышкой. Они очень похожи на синдром сильного отравления, только в этом случае стул практически не меняется, а съеденная пища выходит с рвотой.
Чаще всего такие приступы вызваны употреблением вредных продуктов (жареное, острое, жирное, алкоголь) и начинаются через 40-60 минут после приема пищи или резким движением, например, быстрым поворотом, наклоном или падением.
Болевые приступы могут длиться до 20-40 минут, начинаются они внезапно и так же резко отступают. Нередко после приступа в правом подреберье в течение нескольких дней остается довольно сильная остаточная болезненность.
Большая ошибка при таких приступах – прием парацетамола, потому что он лишь усугубляет положение, негативно влияя на печеночную деятельность. Разрешается прием таких спазмолитических препаратов, как Но-Шпа.
Сделайте первый шагзапишитесь на прием к врачу!
Записаться на прием к врачу