От 18 до 24 месяцев
Типичный сон в этом возрасте
Сейчас ваш малыш должен спать приблизительно 10-12 часов ночью плюс двухчасовой послеобеденный отдых. Некоторые дети не могут обойтись без двух более коротких дневных снов до двух лет. Если ваш ребенок — один из них, не боритесь с этим.
Как привить навыки здорового сна?
Помогайте ребенку ломать плохие привычки, связанные со сном
Ваш ребенок должен уметь самостоятельно засыпать, без укачивания, кормления грудью или других «усыпляющих» средств. Если его засыпание зависит от любого из этих внешних факторов, ночью он не сможет сам заснуть, если проснется, и вас не будет рядом.
Говорят эксперты: “Представьте, что вы засыпаете, лежа на подушке, затем просыпаетесь посреди ночи и обнаруживаете, что подушки нет. Скорее всего, вы будете обеспокоены ее отсутствием и начнете ее искать, тем самым окончательно пробуждаясь ото сна. Точно так же, если ребенок засыпает каждый вечер, слушая специфический компакт-диск, то когда он проснется ночью и не услышит музыку, он задастся вопросом “что же случилось?”. Озадаченный ребенок вряд ли сможет легко заснуть. Чтобы предотвратить такую ситуацию, попробуйте укладывать его в кровать, когда он сонный, но все еще не спит, так, чтобы он мог заснуть сам.
Предоставляйте ребенку приемлемый выбор перед сном
В эти дни ваш малыш начинает проверять пределы своей недавно открытой независимости, желая утвердить контроль над миром вокруг себя. Чтобы сократить противостояние перед сном, позвольте вашему ребенку делать выбор всякий раз, когда это возможно в течение его вечернего ритуала — какую сказку он хотел бы услышать, какую пижаму он хотел бы надеть.
Всегда предлагайте только две или три альтернативы и убедитесь, что вас устраивает любой выбор. Например, не спрашивайте: «Ты хочешь ложиться спать сейчас?» Конечно же, ребенок ответит «Нет», а это неприемлемый ответ. Вместо этого, попытайтесь спросить: «Ты хочешь лечь спать сейчас или через пять минут?». Ребенок рад, что он может выбирать, а вы побеждаете независимо от того, какой выбор он сделает.
Какие сложности могут возникнуть?
Две наиболее частых проблемы со сном у детей всех возрастов — трудности с засыпанием и частые ночные пробуждения.
У этой возрастной группы есть своя особенность. Когда-нибудь между 18 и 24 месяцами, многие дети начинают подниматься из своей кроватки, потенциально подвергая себя опасности (падение из кроватки может быть довольно болезненно). К сожалению, тот факт, что ваш малыш может выходить из своей кроватки, не подразумевает, что он готов к большой кровати. Попробуйте уберечь его от опасности, пользуясь следующими советами.
- Понизьте матрац. Или сделайте стенки кроватки повыше. Если это возможно, конечно. Впрочем, когда ребенок станет старше, это может и не сработать.
- Освободите кроватку. Ваш ребенок может использовать игрушки и лишние подушки как подставки, помогающие ему вылезти.
- Не поощряйте попытки ребенка вылезти из кровати. Если ребенок вылезает из кроватки, не восторгайтесь, не ругайтесь и не позволяйте ему лечь в вашу кровать. Оставайтесь спокойны и нейтральны, твердо скажите, что так делать не нужно и положите ребенка обратно в его кроватку. Он усвоит это правило довольно быстро.
- Используйте балдахин для кроватки. Эти изделия крепятся к поручням кроватки и обеспечивают безопасность малыша.
- Следите за ребенком. Станьте в таком месте, откуда вы можете видеть ребенка в кроватке, а он не может видеть вас. Если он пробует вылезти, немедленно говорите ему этого не делать. После того, как вы сделаете замечание несколько раз, он, вероятно, станет послушнее.
- Сделайте окружающую среду безопасной. Если вы не можете воспрепятствовать вашему ребенку вылезать из кроватки, вы можете по крайней мере удостовериться, что он остается в безопасности. Мягкие подушки на полу вокруг его кроватки и на близлежащих ящиках, тумбочках и других объектах, о которые он мог бы удариться. Если он совершенно не желает прекращать вставать и вылезать из кровати, вы можете понизить ограждение кроватки и оставлять стул поблизости. По крайней мере тогда вы не будете волноваться, что он упадет и причинит себе вред.
Трепетание предсердий – признаки тяжелой аритмии на кардиограмме
Трепетание предсердий – тяжёлая аритмия, при которой кардиограмма напоминает зубья пилы. Все зубцы небольшие, примерно одного размера . Количество СС при этом может доходить до 300 уд/мин.
Форма трепетания предсердий
Причина такого состояния – возникновения в сердце очага, который взял на себя функции автоматизма и формирует неправильные сокращения. Импульсы неполноценные, хаотичные, слишком частые, поэтому их проводящая система пропустить просто не может. В результате кардиограмма регистрирует частые мелкие сокращения, не приводящие к полноценному сердечному циклу.
Трепетание предсердий – опасная патология, поскольку она не даёт сердцу перекачивать кровь . Больные жалуются на одышку, боли за грудиной у них могут наблюдаться нарушения кровоснабжения органов.
Фибрилляция – разновидность трепетания, при котором в сердце создаются незначительные импульсы отображаемые на кардиограмме в виде мелких волн. Такая картина вызывается волнами фибрилляции (F-волнами).
Наиболее частый вариант такого ритмического состояния это фибрилляция предсердий или мерцательная аритмия. Это заболевание чаще встречается у людей, страдающих гипертонией, лишним весом, пороками сердца, ИБС, болезнями легких и почек.
Самой тяжелой формы аритмии считаются фибрилляция и трепетание желудочков. При трепетании желудочков зубцы ЭКГ становятся похожими на высокие зубья пилы, но в данном случае имеется хоть какой-то сердечный ритм. При фибрилляции кардиограмма становится хаотичной, полностью теряет ритм и выделить на ней какие-либо зубцы и участки становится невозможно.
Эти состояния сопровождаются хаотичным сжатием мышц желудочков, которые не в состоянии вытолкнуть кровь в большой или малый круг кровообращения. Фибрилляция и трепетание желудочков возникают при инфарктах, тромбоэмболии, закупорке тромбами крупных артерий, травме сердца, передозировке лекарств.
Продолжение статьи
- Текст 1. Расшифровка ЭКГ: как правильно расшифровать кардиограмму. Датчики, отведения ЭКГ.
- Текст 2. Основные элементы ЭКГ: что содержит график кардиограммы
- Текст 3. Расшифровка ЭКГ: наиболее важные показатели кардиограммы с примерами нарушений
- Текст 4. Изменения на кардиограмме при гипертрофических процессах в миокарде
- Текст 5. Изменения в кардиограмме при ишемической болезни сердца (ИБС) и инфаркте миокарда
- Текст 6. Изменения на ЭКГ при сердечных блокадах
«Правильное» сердца спортсмена
Сердце спортсмена так и обозначают как «спортивное». Различают адаптированное к высоким нагрузкам сердце, адекватно обеспечивающее работу организма, и сформированное избыточными для миокарда нагрузками патологическое спортивное сердце. Происходит увеличение толщины стенки — массы миокарда, увеличиваются полости желудочков и предсердий, но происходит это по-разному.
Физиологическое или «правильное» спортивное сердце само лучше питается за счёт расширения собственной коронарной сети капилляров и повышенного образования новых сосудов. Большая толщина стенок позволяет эффективно и усиленно сокращать их и расслаблять, вследствие высокой эластичности и значимых запасов энергии в кардиомиоците — клетке миокарда. Полости предсердий и желудочков увеличиваются для принятия с последующим выбросом большего объёма крови во время спортивной нагрузки.
Разные виды спорта меняют конфигурацию сердца по-своему, всё зависит от того, в каком темпе двигается спортсмен. У всех спортсменов увеличена толщина миокарда желудочков, но при всех динамичных и «беговых» видах спорта, в том числе велосипедном и плавании, растёт объём внутренней полости желудочков. Желудочки равномерно крупные — толстые стенки соответствуют большому внутреннему объёму, что необходимо для увеличенного и усиленного выброса крови.
При «стоячих» видах, например, борьба и тяжёлая атлетика, чрезмерно повышается артериальное давление, и при нормальном размере полости желудочка стенка его утолщена, из-за чего визуально желудочек выглядит неравномерно увеличенным: стенка толстая, а внутренняя полость небольшая.
При гребных видах спорта идёт чередование динамичной и статичной нагрузки, поэтому и изменения миокарда средние между двумя основными вариантами. Отражаются на конфигурации правильного спортивного сердца и расовые особенности, максимальная выраженность конфигурации отмечается у спортсменов негроидной расы, поэтому они самые быстрые и выносливые.
В покое правильное сердце спортсмена работает в экономном режиме с малым числом сокращений — 40–60 в минуту, потребность его в кислороде снижается, фаза расслабления (диастола) превышает фазу сокращения (систола), скорость кровотока падает — артериальное давление снижено. Такой своеобразный анабиоз сердечной мышцы, целью которого является полноценный отдых, чтобы в решающую минуту всю себя отдать на беспрецедентную по интенсивности работу.
Специальные виды электрокардиографии
В отдельных случаях по назначению педиатра или детского кардиолога могут быть назначены специальные электрокардиографические исследования для детей постарше.
Велоэрогметрия (стресс-тест): когда кардиограмму снимают во время дозированной физической нагрузки (вращение педалей велотренажера). Данное исследование позволяет увидеть, как сердце ребенка реагирует на физическую нагрузку.
Холтеровское мониторированиеДля углубленного исследования аритмий может потребоваться длительная запись ЭКГ в течение 15-20 минут. Для выявления скрытых нарушений кровоснабжения сердца и ритма его работы в течение длительного времени используется ЭКГ мониторинг по Холтеру. В этом случае на кожу ребенка закрепляются электроды, а на шею или пояс подвешивают маленький компьютер-кардиограф, который постоянно ведет запись ЭКГ.
Как сердце реагирует на спортивные нагрузки
При максимальной спортивной нагрузке сердце сокращается более двухсот раз, перекачивая более 30 литров крови в минуту. Стараясь облегчить колоссальную кардиальную работу, организм эффективнее распределяет кровь, снижая сопротивление сосудистых стенок, расширяя сосуды скелетных мышц и раскрывая дополнительные — коллатеральные сосуды, до того находившиеся в спавшемся состоянии. Тем не менее, даже при таком значимом компенсаторном уменьшении притока крови сердце работает на грани запредельных возможностей.
Под влиянием нагрузок сердце изменяет свою конфигурацию — ремоделируется для обеспечения жизнеспособности всех органов при интенсивной нагрузке. Морфологические — биологические изменения подправляют электрофизиологию миокарда, то есть возникновение электрического потенциала для сокращения камер сердца и их расслабления. У четырёх из десяти профессиональных спортсменов запись ЭКГ, отражающая электрофизиологические характеристики сердца, от нормальной электрокардиограммы отличается высотой и глубиной зубцов.
С течением времени, но до того пройдёт никак не меньше двух-трёх лет регулярных спортивных занятий, сердце приспособится к постоянным чрезмерным для обычного организма нагрузкам, чтобы скелетные мышцы были способны развить силу, недоступную нетренированному человеку.
Мониторирование ЭКГ у детей
В последние 1-2 десятилетия все большее распространение получает метод непрерывной записи и автоматического анализа данных электрокардиографии.
Для этого созданы портативные приборы-регистраторы с возможностью непрерывной или прерывистой записи ЭКГ. Прибор не мешает ребенку даже 3-4-летнего возраста осуществлять весь необходимый для него режим бытовой и игровой активности. Наибольший интерес и информативность имеет запись электрокардиограммы в часы ночного сна. Холтеровское мониторирование применяется:
- для выявления нарушений ритма сердца в группах больных с высоким риском их возникновения (врожденные пороки сердца, кардиомиопатии, первичная легочная гипертензия и т. д.);
- для подтверждения аритмогенной природы регулярно или повторно возникающих нарушений самочувствия ребенка (боли в сердце, приступы слабости, головокружения или обморочные состояния);
- для оценки частоты, структуры и цикличности уже выявленных нарушений ритма сердца у детей;
- для оценки эффективности проводимых лечебных мероприятий.
Использование холтеровского мониторирования ЭКГ у практически здоровых детей позволило получить совершенно новые представления о частоте нарушений ритма сердца, о влиянии ночного сна на различные показатели ритма и ЭКГ, о существовании пауз сердечного ритма длительностью от 1 до 1,4 с у 100% здоровых детей в часы сна. Возникла необходимость создания дополнительных критериев оценки нормального и патологического сердечного ритма.
[], [], [], [], [], [], [], []
Первая диспансеризация
Рождение ребенка — одно из самых счастливых и волнительных событий в жизни. Своим появлением на свет маленький человек приносит в семью не только огромную радость, но и новые хлопоты. Пожалуй, единственным моментом, который омрачает безоблачное родительское счастье, становится беспокойство о его здоровье. Молодые мамы и папы волнуются, все ли они делают правильно, не навредят ли те или иные действия малышу. Развеять первые сомнения помогает патронажная медсестра или педиатр, которые навещают кроху в первые недели после возвращения из роддома. Они следят за общим развитием малыша, учат родителей основным навыкам по уходу за ним, контролируют процесс заживления пупочной ранки, помогают наладить грудное вскармливание, если мама что-то делает не так.
К возрасту четырех недель родители чувствуют себя намного увереннее, а кроха уже достаточно окреп для первого «выхода в свет», то есть визита в детскую поликлинику. На приеме педиатр проведет контрольное взвешивание, измерит рост и оценит общее состояние грудничка, после чего даст направление на обследование узкими специалистами. Первый скрининг включает в себя осмотр невролога, офтальмолога, детского хирурга и стоматолога. Кроме того, в обязательную программу входит сразу несколько видов ультразвукового исследования. Остановимся подробнее на каждом из них и передаем слово эксперту.
pixabay.com  / 
Отведения ЭКГ
Во время записи фиксируются 12 отведений, которые помогают оценить электрические потенциалы всех отделов сердца. В настоящее время запись ЭКГ может проводиться не только в медицинских учреждениях, где манипуляцию выполняет медсестра. С помощью специальных приборов размером с сотовый телефон ЭКГ может регистрироваться самим пациентом (как дома, так и в любом месте нахождения) и через телефон передаваться в специальные центры (теле-ЭКГ), где эту запись принимают на компьютер в виде обычной 12-канальной ЭКГ. Расшифровка и оценка ЭКГ проводится врачом (кардиолог, врач функциональной диагностики, терапевт).
В Красноярском крае с помощью современной технологии теле-ЭКГ можно записать электрокардиограмму во многих аптеках, и через несколько минут получить на руки результат. При неотложных ситуациях врач передает рекомендации и инструкции к действию.
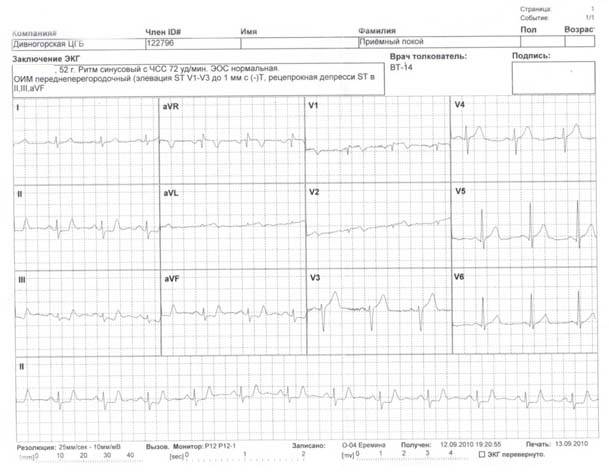
ЭКГ, переданная по телефону в Центр (http://www.cardioagent.ru), помогла диагностировать у мужчины инфаркт.
Автор статьи кардиолог Веселкова Н.С.
Результаты
Результаты ЭКГ синусовый ритм. Если все параметры, отраженные на кардиограмме соответствуют синусовому ритму, это означает что импульсы иннервации верно следуют от верха к низу. В противном случае импульсы исходят их второстепенных отделов сердца.
Что означает вертикальное положение при синусовом ритме на ЭКГ? Это нормальное расположение сердца в грудном отделе, на линии условного расположения центральной оси. Так как расположение органа допустимо под различными углами наклона и в разных плоскостях, как в вертикальной так и в горизонтальной, а также в промежуточных. Это не является патологией, а лишь указывает на отличительные характеристики строения организма пациента и выявляется в результате обследования на ЭКГ.
Диагностика аритмии, ишемии, блокады
Кардиолог или другой специалист умеет «читать» ЭКГ, определяя по глубине/вышине, размеру и форме зубцов различные сердечные болезни и нарушения кровообращения. Так, хорошо видны такие проблемы, как:
- Увеличение (гипертрофия) определенных отделов сердца. Это могут быть левый или правый желудочке, предсердия, все камеры. Такое состояние может быть вызвано пороками сердца, высоким кровяным давлением или застойной сердечной недостаточностью, когда сердце не может перекачать всю кровь из сердца в сосуды тела;
- Ишемия миокарда, когда поток крови, богатой кислородом, поступает в определенные отделы сердца в крайне ограниченном объеме или полностью перестает подаваться в одну из артерий;
- Проблемы с электрической активностью — нарушение прохождения электрических импульсов через сердце. В силу этого развивается аритмия различного типа (учащение сердцебиения, урежение, лишние импульсы, выпадение сокращений).
- Болезни миокарда или проблемы с одним или несколькими клапанами, которые могут блокировать кровоток в венечных артериях.
Причины
Заложенность носа у новорожденных обусловлена несовершенством анатомических структур и механизмов функционирования верхних дыхательных путей.. Одноклеточные железы слизистой периодически проявляют гиперактивность, продуцируя излишки секрета. В силу узости носовых каналов слизь подвержена застою и загустению. Именно поэтому у грудничка часто заложен нос. Физиологический отек носоглотки также наблюдается в период прорезывания зубов с 6-месячного возраста.
Вместе с тем причиной гиперсекреции и отека мягких тканей носа могут стать патологические факторы:
- вирусные и бактериальные инфекции;
- аллергические реакции;
- травмы или врожденные дефекты носа (искривление перегородки, атрезия хоан);
- полипы в околоносовых пазухах;
- гипертрофия носоглоточной миндалины (аденоиды).
Мультиспиральная компьютерная ангио-томография (МСКТ)
В отличие от сонных или бедренных артерий, коронарные (венечные) артерии увидеть с помощью ультразвукового датчика крайне сложно. Когда врач ставит вопрос о необходимости хирургического лечения, «золотым» стандартом диагностики коронарного атеросклероза является коронароангиография – хирургическое исследование, проводимое в рентгеноперационной. По результатам КАГ хирурги могут точно определить не только локализацию и выраженность атеросклеротических поражений, но и выбрать метод операции. Однако предварительные данные о сосудах сердца можно получить на мультиспиральной компьютерной томографии (МСКТ). Специальная ангио-программа, для которой требуется введение в организм рентгенконтрастного вещества (внутривенно), способна дать изображение сердца с сосудами в трехмерном формате.
Исследование проводится амбулаторно, безболезненно, длится около 10-30 минут. При исследовании пациент получает дозу рентгеновского облучения и около 100 мл рентгенконтрастного вещества. Для получения качественного изображения необходимо, чтобы ритм вашего сердца был правильным и достаточно редким (50-60 ударов в минуту, что является нижней границей нормы).
Таким образом, МСКТ-ангиография достаточно информативна для получения предварительных данных о локализации и выраженности атеросклеротического поражения артерий сердца, и в некоторых случаях – о тактике оперативного лечения. Однако результаты МСКТ не заменяют данных коронароангиографии, и этот метод не рекомендуется для рутинного обследования всех больных со стенокардией.
Вы получили информацию о наиболее часто применяемых методах диагностики стенокардии и атеросклероза как основной причины развития стенокардии.
Помните! Эти исследования проводятся только при наличии показаний, и выбор делает ваш врач на основании симптомов, особенностей течения вашей болезни, наличия сопутствующих заболеваний и планируемой тактики лечения.
Виды брадикардии у плода
По характеру и интенсивности снижения частоты сердечных сокращений у плода различаются следующие разновидности патологии:
- Базальная – диагностируется при снижении ЧСС эмбриона до менее 120 раз в минуту, при своевременной помощи вреда для ребенка и самой матери можно избежать;
- Децелерантная – такая брадикардия ставится, если частота эмбрионального сердцебиения не более 72 ударов в минуту, при этом женщине назначается лечение в стационаре с постельным режимом;
- Синусовая – при ней пульс плода снижается до 70-90 ударов в минуту, такое состояние является наиболее опасным, поэтому женщине требуется срочная госпитализация и интенсивное лечение вплоть до самых родов.
Определение точного вида и причины брадикардии имеет большое значение, так как от этого зависит, насколько велика опасность для ребенка и матери, какую стратегии терапии следует выбрать для лечения заболевания или хотя бы снижения рисков.
Как отучить ребенка писаться ночью
Первое и самое главное правило – никогда не ругайте ребенка за мокрые простыни
У него не должно возникать чувства вины, неважно, каков возраст ребенка. У детей дошкольного и школьного возраста проблема «мокрого» сна может появиться в результате перенесенного стресса, например, развода родителей
И во всех случаях это проблема решается только доброжелательным и понимающим отношением взрослых.
Перед сном малыша не стоит активно поить, до того, как уложить ребенка, нужно посадить его на горшок
. Маме придется запастись терпением и силами. Заводите будильник на 1-2 часа ночи, 4-5 часов утра, и, проснувшись, сажаете ребенка на горшок. Ласково попросите его облегчиться. И дальше укладывайте спать. Через пару недель таких тренировок малыш сам начнет просыпаться и проситься на горшок. Если же ребенок сильно сопротивляется ночным пробуждениям, не настаивайте, попробуйте следующей ночью.
Горшок у кровати должен быть не металлическим, а пластмассовым
. Ночной поход сонного ребенка на горшок не может быть связан с неприятным ощущением. Иначе подсознательно он будет избегать контакта с холодным горшком и крепко спать.
Причиной «мокрого» сна у детей может стать переутомленность
. Набегавшись и наигравшись вечером, усталый малыш засыпает глубоким сном и просто не может проснуться, чтобы попроситься в туалет. Избыток эмоций и информации перед сном также могут спровоцировать появление мокрых простыней в детской кроватке. Не разрешайте ребенку смотреть вечером телевизор, особенно фильмы. Почитайте книжку, поставьте спокойную музыку, ребенок должен в таком настроении отправиться в кровать.
Иногда проблема с ночным связана с аденоидами
. Если «мокрый»сон не проходит, покажите ребенка врачу.
Ребенок быстрее отучиться писать в кроватку, если с ним постоянно говорить на эту тему
. Необходимо объяснить малышу, что в его организме есть будильник, который будет подавать сигнал, что пора проснуться в туалет. За каждую сухую ночь выдавайте ребенку приятные бонусы.
Как отучить ребенка писаться ночью, вы теперь знаете. Контролируйте свои эмоции, приучая ребенка во время ночного сна. Негативная реакция мамы может только отодвинуть решение проблемы, ведь малыш, чувствуя свою вину, будет страдать. Ласка и забота помогут отучить ребенка писаться ночью довольно быстро.
Для чего нужна электрокардиограмма (ЭКГ) сердца
ЭКГ дает возможность получить точные сведения о работе сердца и его состоянии во время проведения процедуры. Метод безопасен для здоровья и полностью безболезнен, поэтому может назначаться многократно. Особенно это ценно когда врачу нужно следить за ходом лечения пациента.
Электрокардиограмма позволяет:
- Определить частоту сокращений.
- Выявить изъяны проводимости.
- Рассчитать регулярность сокращений.
- Диагностировать состояние миокарда.
- Исследовать возможные нарушения электролитного баланса.
- Оценить общее физическое состояние сердца.
Благодаря ЭКГ, кардиолог может выявить как незначительные патологии так и серьезные нарушения функционирования органа. Результаты электрокардиограммы бесценны и в процессе лечения несердечных патологий (тромбоэмболии легочной артерии и других). Кардиограмма помогает обнаружить изменения, которые происходят с сердцем: отклонения параметров от нормальных размеров, инфаркт миокарда и другие.
Комплекс QRS ЭКГ у детей различного возраста
Анализ желудочкового комплекса имеет значение для характеристики электрической активности миокарда. Ее описывают по длительности электрической систолы, величине систолического показателя (отношение времени электрической систолы и общей длительности цикла R-R), по соотношению времени возбуждения и времени прекращения возбуждения. Изменение длительности электрической систолы указывает на нарушение функционального состояния миокарда.
Электрическая ось сердца определяется степенью одностороннего преобладания электрической активности желудочков и положением сердца в грудной полости. Измеряется соотношением зубцов R и S в двух стандартных отведениях – I и III и отложением этих величин на соответствующих координатах треугольника В. Эйнтховена. У новорожденных отмечается резкое отклонение электрической оси сердца вправо, доходящее до величин угла а в среднем от +135° до +150°. Такое отклонение сохраняется сравнительно недолго и в интервале от 3 мес до 1 года уменьшается до 90-75°, а у старших детей может составлять в среднем около 35°. Свойственное возрасту положение электрической оси может существенно изменяться при возникновении блокад или гипертрофии одного из желудочков сердца.
Электрическая ось вектора Т образует с электрической осью сердца (QRS) смежный угол, который бывает максимальным у новорожденных. Здесь его величина доходит до 75-85°. В дальнейшем величина этого угла существенно уменьшается.