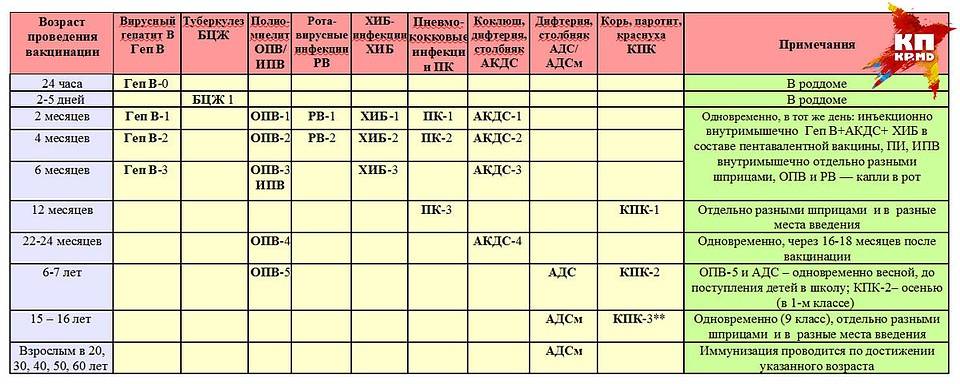
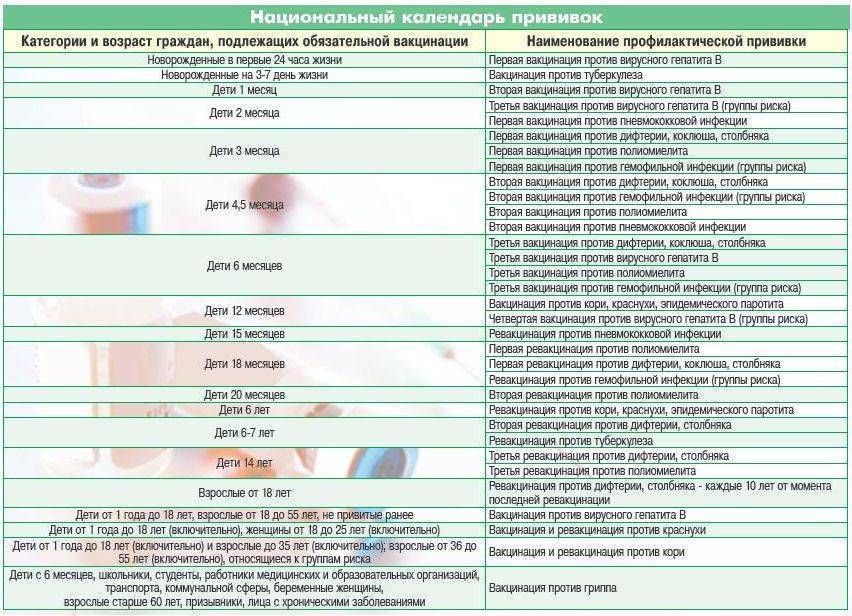
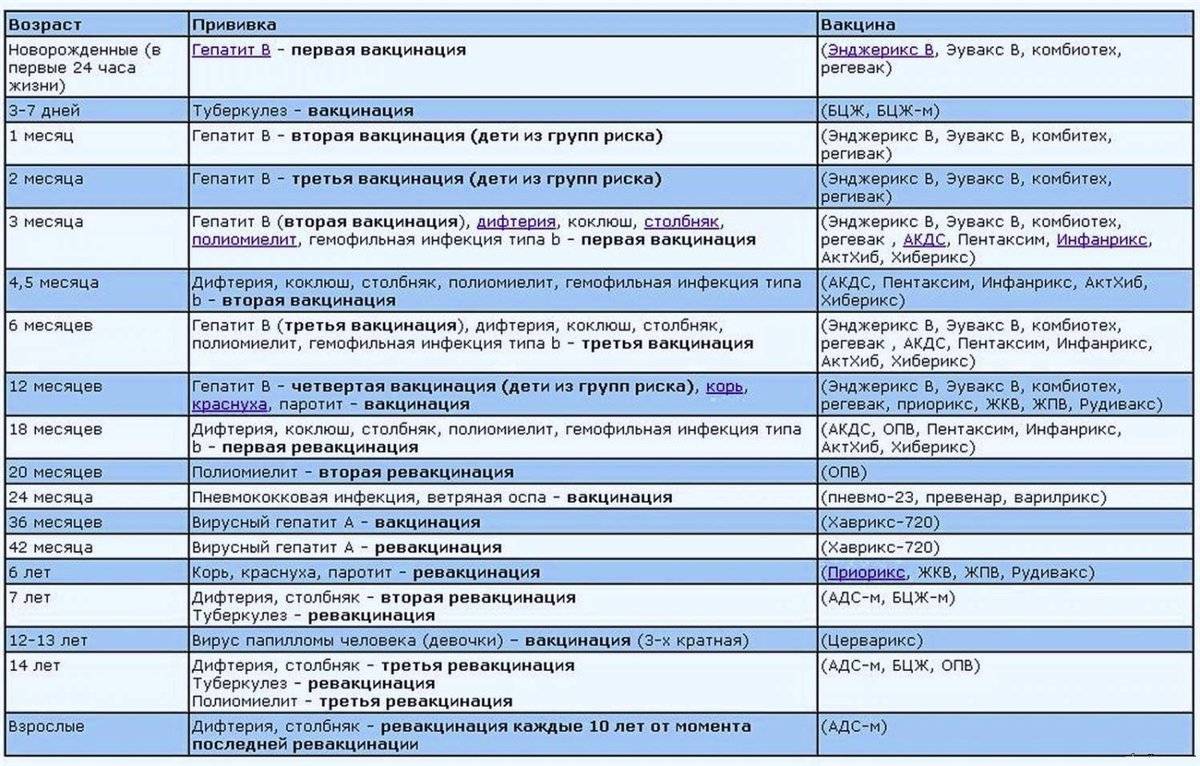
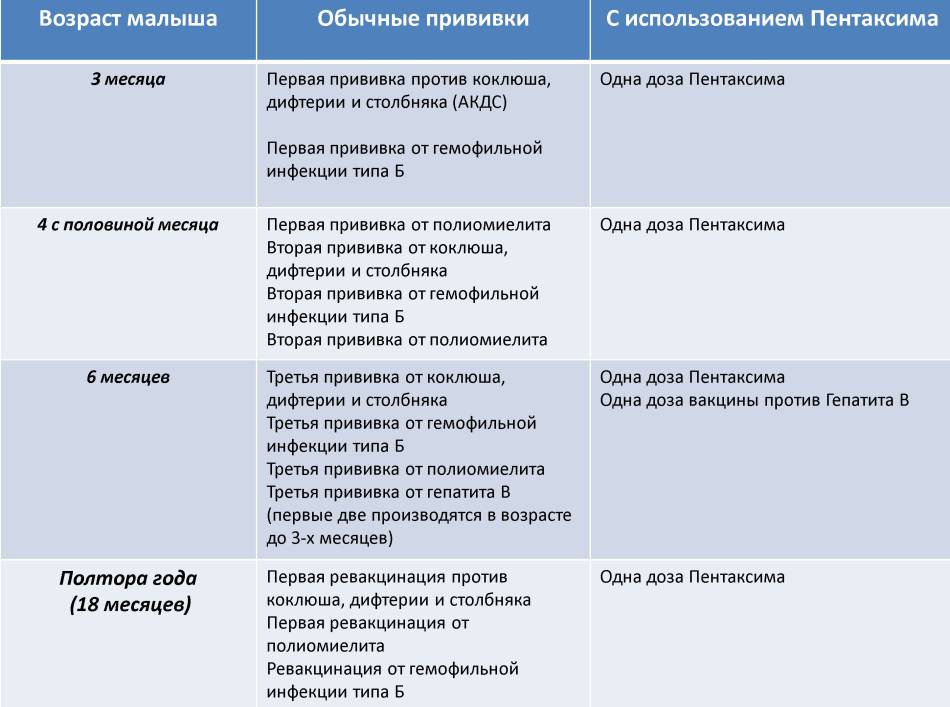
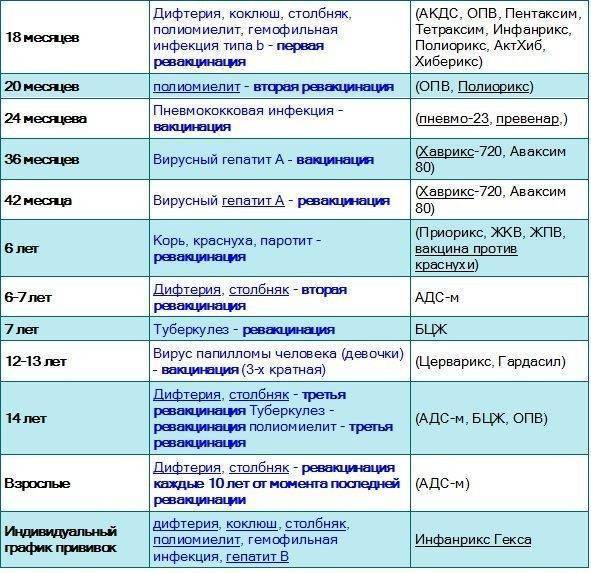
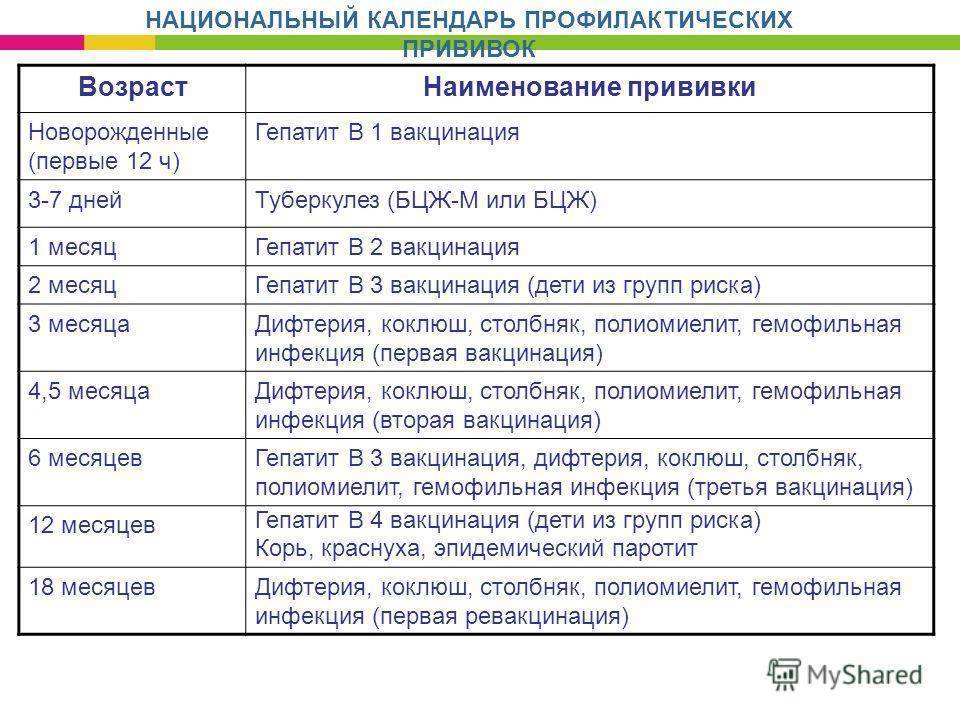
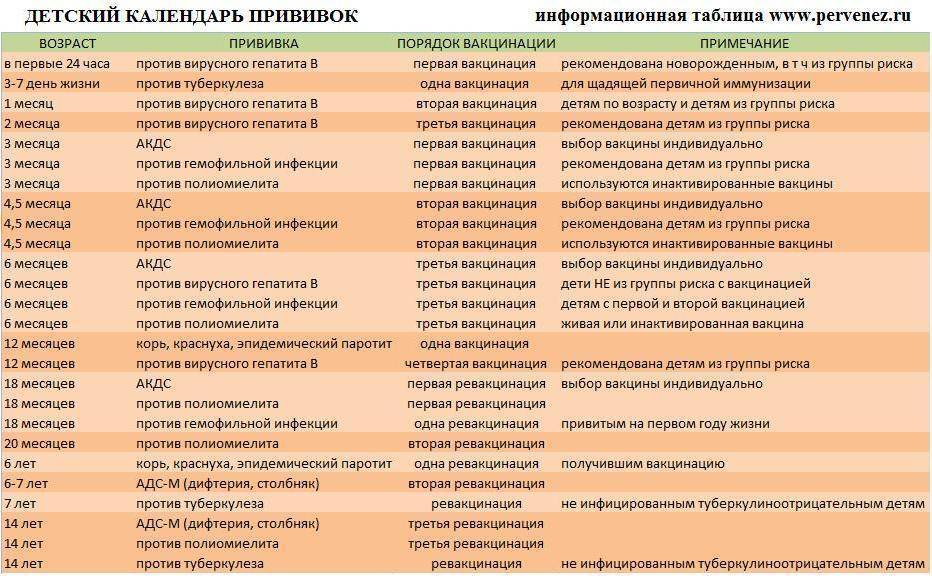
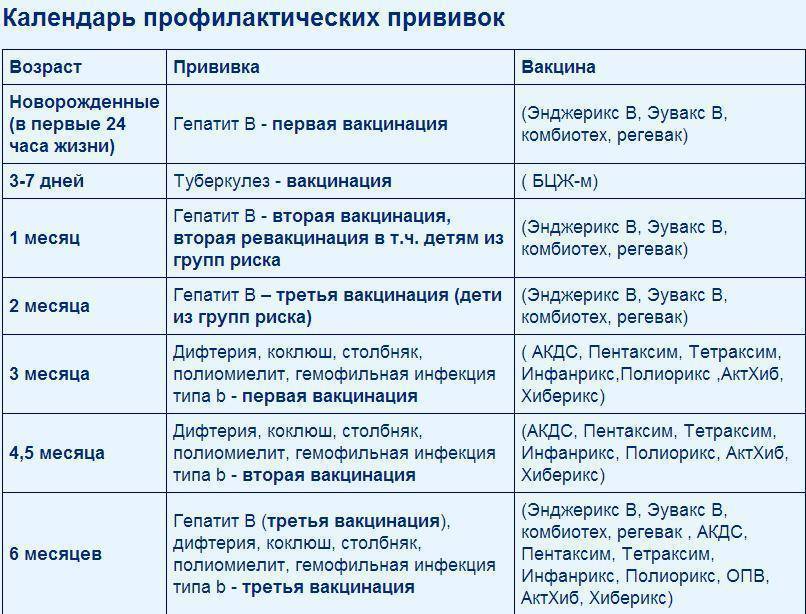
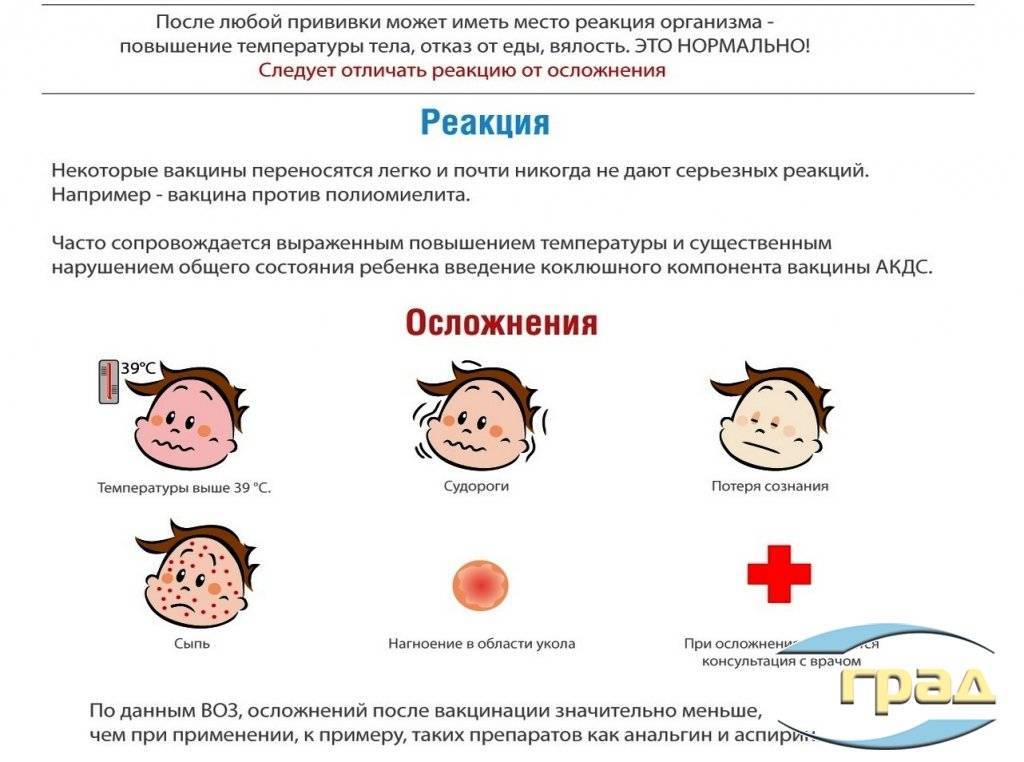
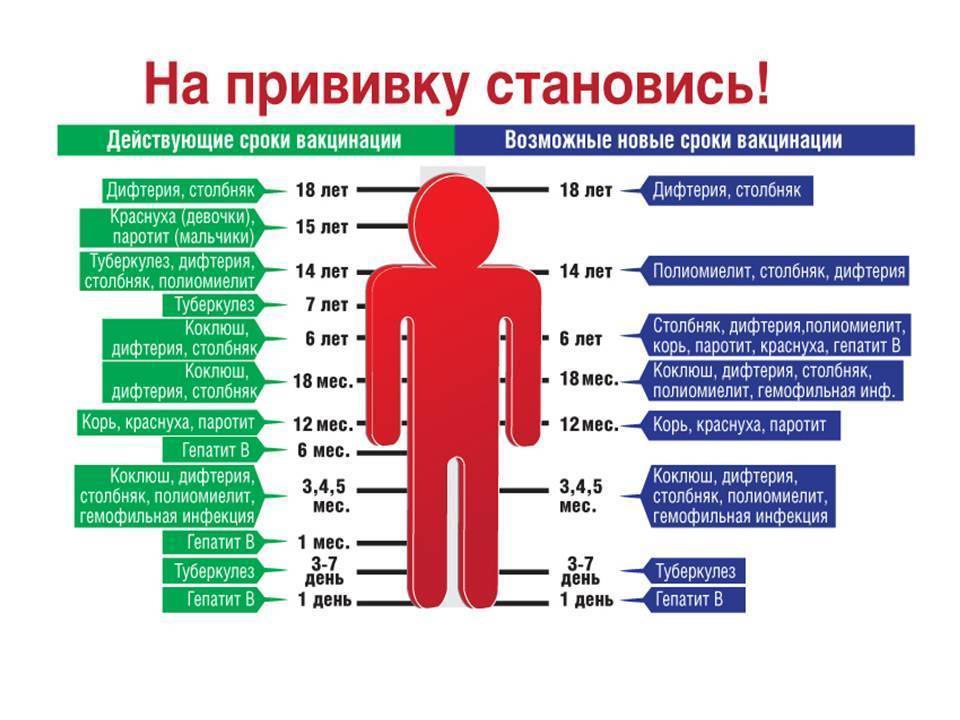
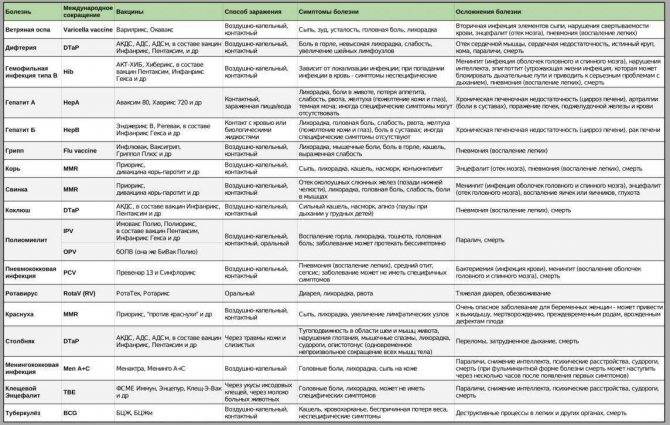
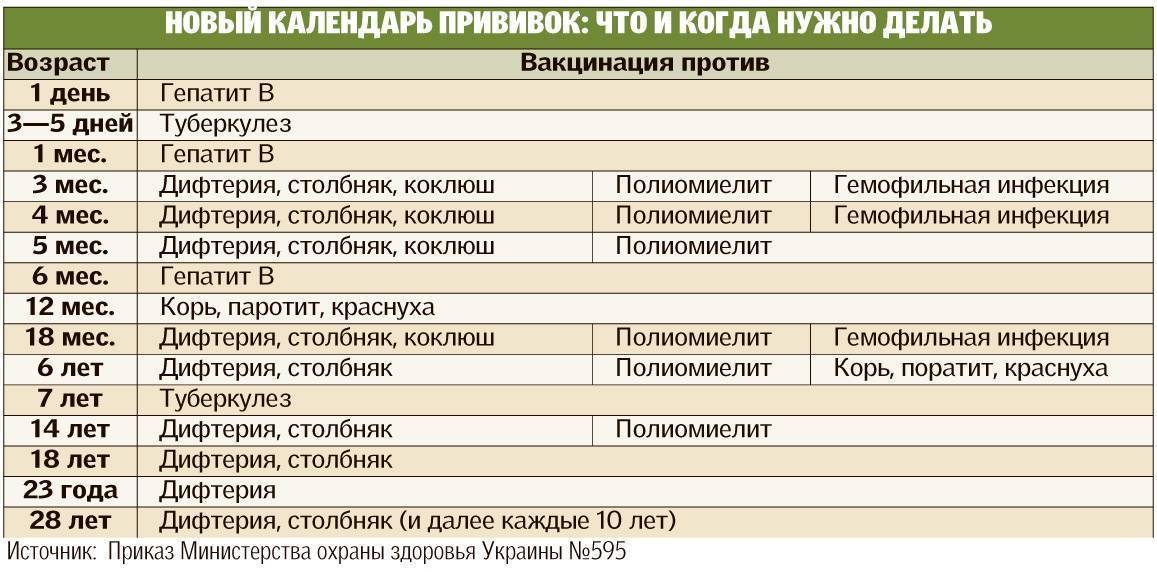
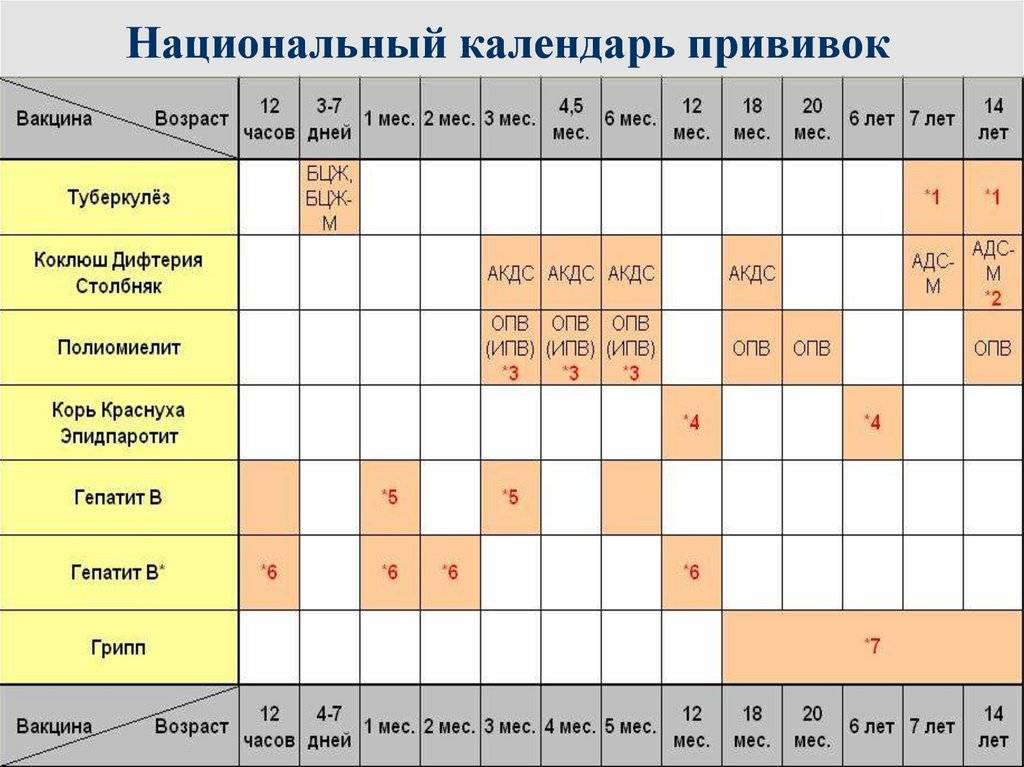
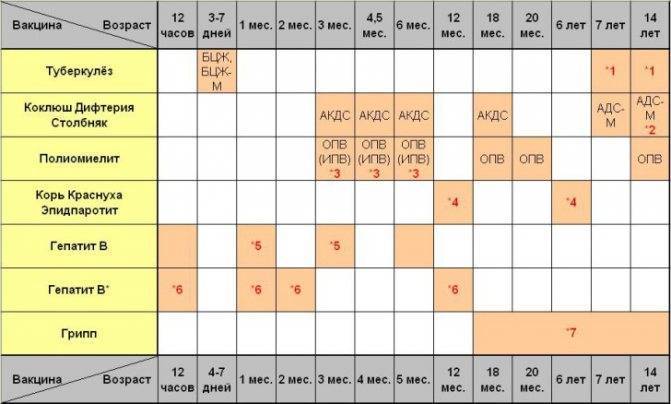
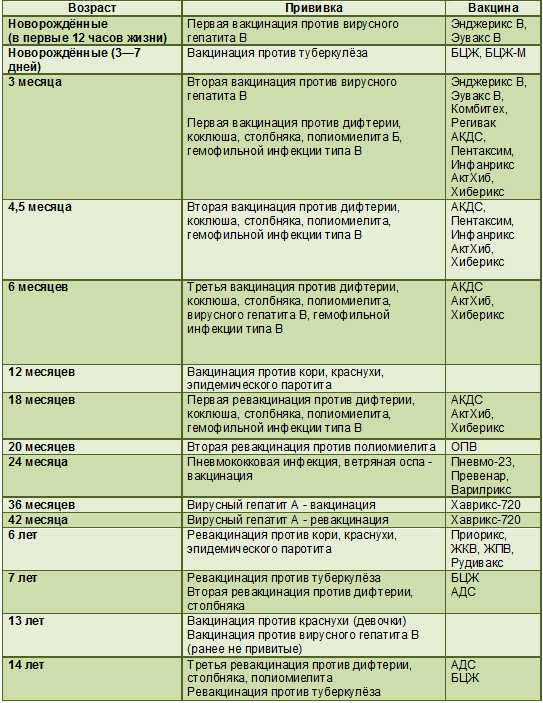
Как защитить ребенка
Многие врачи считают, что именно система воспитания становится основой хорошего самочувствия ребенка после введения препарата
Если вы не придерживаетесь элементарных правил кормления, прогулок, проветривания помещение, и не знаете список жаропонижающих средств – то стоит обратить на это особое внимание и проконсультироваться с врачами
Евгений Олегович считает, что реакция на вакцину напрямую зависит от нагрузки на кишечник грудничка. В день введения препарата, а также спустя 24 часа максимально уменьшите объем пищи. Не кормите ребенка, пока он сам не попросит. Учитывайте, что еда должна быть максимально жидкой. Чтобы проверить ее допустимую консистенцию, положите ложку, если она утонет – смело кормите ребенка.

Специализированная магазинная смесь или каша тоже не должна быть густой. Если в инструкции написано положить 5 ложек, всыпьте на одну меньше. Если у малыша нет проблем с весом, то можно положить еще на одну меньше (3 ложки). Не переживайте, малыш не будет голодать, зато вакцину перенесет намного легче.
Существует еще один немаловажный закон: не стоит искать малышу дополнительный вирус после или до введения вакцины. Казалось бы, какие родители сами будут подвергать риску ребенка? Но все же, они не следуют простым законам: гуляют на детских площадках, приглашают в дом гостей.
Приведем пример: грудничок появился на свет три месяца тому. Белковые соединения плазмы крови, препятствующие размножению микроорганизмов, которые ему достались после рождения, перестают быть такими активными. Родители запланировали поход в больницу. И что там ждет ребенка? Нужно стоять в очередях, обойти всех докторов. А где, как не в лечебном учреждении, риск контакта малыша с больными детьми максимальный.
И вот, врачи говорят, что малыш совершенно здоров и дают разрешение на процедуру. Но это все происходит в течение 24 часов. Потом мамы и папы начинают искать причину увеличения показателей на термометре, почему же ребенок горит, и они думают: «Как сбить температуру после прививки акдс?». А кого же нужно винить: процедуру, или неграмотных родителей?
Помните, что после введения препарата покидать лечебное учреждение не стоит. Специалист посоветует вам пройтись или посидеть в холле 30 минут, для того, чтобы в случае аллергической реакции оказать первую неотложную помощь и устранить неблагоприятные симптомы. Не сидите все время в поликлинике, можете погулять в дворике или посидеть на лавочке. Пусть ребенок лучше дышит свежим воздухом, чем контактирует с больными детьми.
По словам Комаровского, самочувствие малыша после укола зависит от многого. И необходимо ли во всем винить прививку? Родителям ничего не остается, как долго ходить по коридорам больницы и привезти на укол ребенка, которого они перекормили и перегрели, а потом, после процедуры, дали ему бутылочку со смесью, чтобы успокоить. У него поднялась температура, но во всем виновата прививка, точно не они.
Что касается прогулки и проветривания помещения. Можно выходить на улицу, или лучше 72 часа воздержаться и находиться в замкнутом пространстве и душной комнате? Многие специалисты в виде бабушек или опытных мам считают, что после процедуры купать малыша и выходить с ним на улицу запрещено, да и есть ему нужно, чтобы восполнить силы. Конечно, если температура поднялась – выходить на улицу не стоит. Но если у малыша все хорошо, то можно немного с ним прогуляться. Это ему точно не навредит.
После прививки
В первые 30 минут после прививки
Не забудьте и стесняйтесь задать ваши вопросы врачу. Обязательно спросите о том, какие и когда реакции на прививку могут возникнуть и в каких случаях обращаться за медицинской помощью.
Не торопитесь покинуть медицинский центр. Посидите в течение 20-30 минут неподалеку от кабинета. Во-первых, это поможет успокоиться, во вторых – позволит быстро оказать помощь в случае возникновения немедленных аллергических реакций на прививку.
Если ребенок находится на грудном вскармливании – дайте ему грудь, это поможет ему успокоиться.
Если ребенок достаточно взрослый, порадуйте его каким-нибудь приятным сюрпризом, наградите его чем-нибудь, похвалите. Скажите ему, что все в порядке.
По возвращении домой после прививки
В случае прививки АКДС-вакциной: если врачом не было предписано иначе, дайте ребенку дозу (свечку или сироп) жаропонижающего. Это позволит избежать неприятных реакций, возникающих в первые часы после прививки.
Первая ночь после прививки
Чаще всего, температурные реакции на инактивированные вакцины (АКДС и другие) возникают в первые сутки после прививки.
При возникновении сильных температурных реакций (37,5оС и выше) дайте однократно ребенку жаропонижающее, например свечи Цефекон или Нурофен в дозировке соответствующей возрасту.
При температурных реакциях не пренебрегайте обтиранием ребенка теплой водой. Не используйте для обтираний водку – она раздражает и сушит детскую кожу.
Не забывайте о том, что суточная дозировка парацетамола не безгранична. При передозировке возможны тяжелые осложнения. Внимательно прочтите инструкцию к препарату, которым пользуетесь (панадол, эффералган, тайленол, цефекон(свечи)).
Ни в коем случае не пользуйтесь аспирином. Его применение у детей младшего возраста чревато тяжелыми осложнениями.
Первые два дня после прививки
(инактивированные вакцины – АКДС, АДС, гепатит В, ХИБ-вакцина, ИПВ)
Принимайте те препараты для профилактики аллергических расстройств, которые назначил врач.
Продолжайте принимать жаропонижающие согласно инструкции к препаратам, если температура остается повышенной.
АКДС-вакцины. Следите за температурой тела ребенка. Старайтесь, чтобы она не поднималась выше 38,5оС (под мышкой). У части детей на фоне повышения температуры возможно появление т.н. фебрильных судорог. Принимайте жаропонижающие, не дожидаясь подъема температуры.
С ребенком можно и нужно гулять, можно и нужно купать его. Исключение составляют случаи, когда у ребенка повышена температура вследствие или независимо от прививки.
Если была проведена проба Манту – при купании старайтесь, чтобы вода не попадала на место постановки пробы. Не забывайте, что пот это тоже жидкость, поэтому следите за тем, чтобы ручка ребенка не потела.
Не вводите новых продуктов в рацион ребенка (и свой, если ребенок находится на грудном вскармливании). Это можно будет сделать на 3-и сутки после прививки и позже.
В случае АКДС-, АДС-, гепатитных В и АДС-М-вакцин. При появлении сильных реакций в месте укола (припухлость, уплотнение, покраснение) сделайте согревающий компресс или просто периодически прикладывайте смоченную водой ткань. Если противовоспалительные средства еще не принимаются, начните их давать.
Через 5-12 дней после прививки
В случае прививки живыми вакцинами (капли полиомиелитной вакцины ОПВ, коревая, паротитная, краснушная) побочные реакции обычно возникают на 5-12 сутки после прививки.
Если возникла какая-либо реакция, но прививка была сделана не живой вакциной, то вакцинация с 99% вероятностью здесь ни при чем. Наиболее частой причиной температурных и некоторых других реакций у детей младшего возраста являются режущиеся зубки, у детей старшего возраста – простудные инфекции.
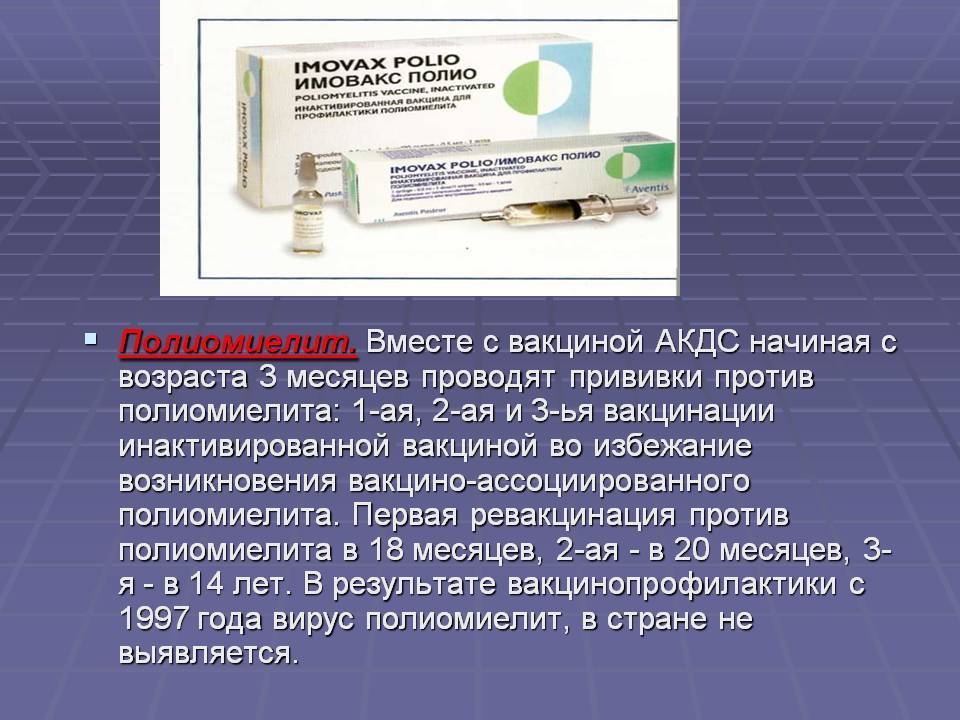
Полиомиелит
К одной из детских инфекций, которая очень опасна и оставляет после себя тяжелые осложнения, относится полиомиелит. Страдают ей преимущественно дошкольники, но могут болеть и старшие дети, а также взрослые. От полиомиелита можно защитить себя и своих детей, сделав прививки от этой болезни, что начинается еще на первом году жизни. Как протекает полиомиелит у детей? Так ли нужна прививка от полиомиелита? Существует ли другая профилактика полиомиелита? Какие последствия и осложнения полиомиелита бывают?
Что такое полиомиелит
Полиомиелит – инфекция вирусной природы, в воспалительный процесс при которой вовлекается ткань нервной системы. Нервная система поражается по типу вялых параличей. Помимо неврологических признаков отмечаются симптомы интоксикации. В подавляющем большинстве случаев полиомиелит регистрируется у детей.
Вирус полиомиелита – возбудитель болезни
Вирус полиомиелита является виновником этой серьезной болезни. Называется он «полиовирус». Выделяют три типа возбудителя (полиовируса). Вирус полиомиелита относится к подгруппе энтеровирусов. Он содержит рибонуклеиновую кислоту (РНК). Вирус полиомиелита неустойчив, если его нагревать или обрабатывать дезинфицирующими средствами. Кроме того, на него не действуют антибиотики.
Пути заражения полиомиелитом
Заразиться вирусом полиомиелита можно от заболевшего человека или вирусоносителя. В окружающую среду возбудитель попадает с фекалиями больного, продолжается этот процесс несколько недель. В слизи из носоглотки вирус определяется не больше двух недель. Первые пять дней больной считается особенно заразным для окружающих. Передается вирус двумя путями: фекально-оральным и воздушно-капельным, причем первый путь является ведущим.
Первичное размножение вируса происходит в пищеварительном тракте, а именно на его слизистой оболочке. Кроме того, вирус размножается в слизистой оболочке носоглотки. Далее с током крови возбудитель разносится по организму. Если он преодолеет барьер с центральной нервной системой, то возникнет паралитическая или менингеальная форма болезни.
Классификация полиомиелита
Как и большинство инфекционных болезней, полиомиелит имеет свою классификацию. Инфекционный процесс может быть разной степени тяжести (от легкой до тяжелой), протекать в типичной и атипичной формах. Тяжесть болезни ставится на основании выраженности симптомов интоксикации, а также характера двигательных нарушений.
Иногда болезнь протекает гладко, но в ряде случаев присоединяются осложнения, наслаиваются другие инфекции.
Профилактика полиомиелита
Вакцинация от полиомиелита является самым лучшим способом профилактики болезни. Да, бывает так, что и привитый ребенок заболевает полиомиелитом, но в таком случае болезнь протекает легко, с небольшими симптомами интоксикации.
Среди неврологических симптомов у них преобладает мышечный спазм. Легкие параличи мышц ног у привитых, заболевших полиомиелитом, тоже бывают, они проявляется прихрамыванием, мышечной слабостью. Однако данные симптомы быстро проходят, а более долго сохраняется гипотония мышц. Стойкие осложнения полиомиелита для привитых детей не характерны.
К неспецифическим методам профилактики относится соблюдение личной гигиены, мытье рук после посещения туалета и перед едой, ограничение контактов с заболевшим.
Мероприятия в очаге инфекции
Как только врач или фельдшер выявляет больного с полиомиелитом, он должен передать экстренное извещение в Центр гигиены и эпидемиологии. Сам заболевший изолируется на срок от 3 недель до 40 дней. После того, как больной госпитализируется, в очаге проводится дезинфекция.
Всем контактировавшим детям в возрасте до 7 лет проводится экстренная иммунизация. Можно ли делать прививку от болезни «полиомиелит» экстренно тем детям, которые были ранее уже привиты от данной инфекции? Ее делать нужно обязательно, однократно. Это не зависит от того, как был привит ребенок ранее. Однако от момента последней вакцинации должно пройти не менее 6 недель.
Как отличить последствие прививки от ОРВИ?
Если у ребенка долго держится высокая температура, то это может быть признаком простуды. Среди ее симптомов также отмечают заложенность носа, насморк, чихание и кашель. Подхватить респираторную инфекцию легко в больнице при проведении вакцинации. Ведь в одной очереди сидят мамы с простуженными и здоровыми детьми. После прививки рекомендуют примерно полчаса находиться в поликлинике или гулять недалеко от нее, чтобы при появлении аллергической реакции быстро помочь ребенку. Переохлаждение при выходе на улицу тоже может спровоцировать болезнь.
При ОРВИ после вакцинации необходимо обращаться к врачу. Он осмотрит ребенка, составит план терапии и выпишет эффективные медикаменты. Для комплексного лечения, а также профилактики простуды и гриппа врачи часто назначают Деринат. Средство разрешено к применению с первых дней жизни. Препарат обладает тремя полезными свойствами:
- противовирусным — борется с возбудителем простудных заболеваний;
- иммуномодулирующим — улучшает клеточный и гуморальный иммунитет;
- репаративным — восстанавливает поврежденную вирусами слизистую оболочку носа, улучшая её барьерные свойства, тем самым снижает риск повторного заражения и развития осложнений.
Использовать Деринат нужно по назначению лечащего врача и в соответствии с инструкцией. Точную дозировку и показания к применению можно найти на сайте и в упаковке. Не болейте и будьте здоровы!
Полезные статьи:
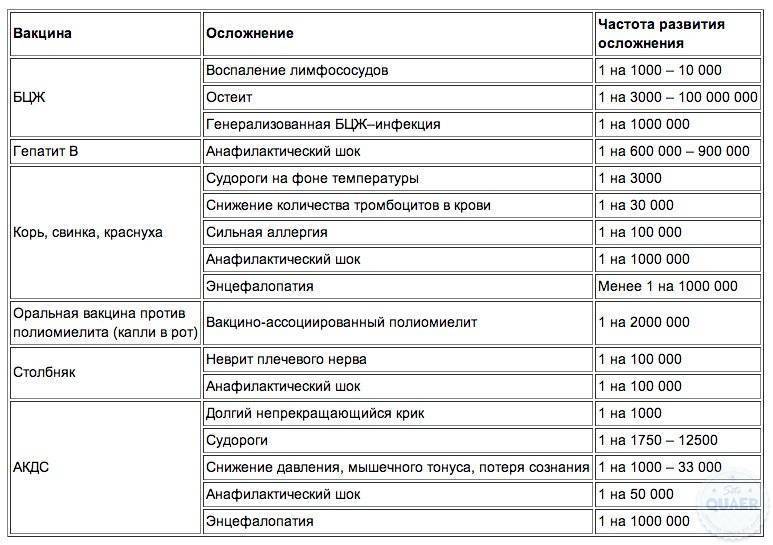
Из-за каких прививок чаще всего образуется высокая температура? Что делать при самых высоких температурах?
 Поскольку каждая прививка обладает своей способностью на реакцию организма ребёнка (реактогенностью), то вероятность уровня гипертермии напрямую зависит от вида вводимой вакцины. Вот список, какие из прививок как часто вызывают рост температуры: — Против гепатита В — довольно редко вызывает гипертермию, так как имеет низкую реактогенность. — БЦЖ-вакцина — сама по себе вызывает повышения температуры редко, но всегда при нагноении корочки или прокола. — Прививка против полиомиелита — практически не вызывает лихорадки, так как низкая реактогенность. — Прививка на основе вакцины акдс — довольно часто вызывает гипертермию. Вакцина акдс характеризуется самой высокой реактогенностью среди остальных прививок, обязательных для ребёнка согласно национальному прививочному календарю. — Против эпидемического паротита (свинки). Вызывает гипертермию лишь в индивидуальных случаях. — Вакцина от краснухи имеет низкую реактогенность и практически не вызывает гипертермии. — Прививка от кори — в общем, не сопровождается никакими реакциями. Однако у некоторых деток спустя несколько дней всё-таки может появиться температура. Длиться она должна не более двух дней.Вышеописанные реакции, при которых наблюдается повышенный уровень температуры, считаются физиологическими, то есть вполне нормальными. Если температура колеблется в районе 38,8 — 39 градусов нужно срочно обращаться к врачу.
Поскольку каждая прививка обладает своей способностью на реакцию организма ребёнка (реактогенностью), то вероятность уровня гипертермии напрямую зависит от вида вводимой вакцины. Вот список, какие из прививок как часто вызывают рост температуры: — Против гепатита В — довольно редко вызывает гипертермию, так как имеет низкую реактогенность. — БЦЖ-вакцина — сама по себе вызывает повышения температуры редко, но всегда при нагноении корочки или прокола. — Прививка против полиомиелита — практически не вызывает лихорадки, так как низкая реактогенность. — Прививка на основе вакцины акдс — довольно часто вызывает гипертермию. Вакцина акдс характеризуется самой высокой реактогенностью среди остальных прививок, обязательных для ребёнка согласно национальному прививочному календарю. — Против эпидемического паротита (свинки). Вызывает гипертермию лишь в индивидуальных случаях. — Вакцина от краснухи имеет низкую реактогенность и практически не вызывает гипертермии. — Прививка от кори — в общем, не сопровождается никакими реакциями. Однако у некоторых деток спустя несколько дней всё-таки может появиться температура. Длиться она должна не более двух дней.Вышеописанные реакции, при которых наблюдается повышенный уровень температуры, считаются физиологическими, то есть вполне нормальными. Если температура колеблется в районе 38,8 — 39 градусов нужно срочно обращаться к врачу.
Полиомиелит после вакцинации
Вакциноассоциированный полиомиелит является осложнением прививания живой вакциной. Согласно данным статистических исследований, регистрируется не более чем у 1 пациента среди 3 миллионов привитых. Дети, получившие вакцинный препарат, в течение 60 дней выделяют вакцинный вирус через кишечник. Заболеть могут:
- пациенты, которые были привиты живой вакциной;
- здоровые непривитые дети при контакте с вакцинированными.
Группа риска по развитию вакциноассоциированного полиомиелита – пациенты с иммунодефицитом, который не был выявлен до процедуры прививания.
Появление симптомов с 4 по 30 сутки после вакцинации считается одним из основных диагностических критериев заболевания. У непривитых пациентов этот срок длится до 60 дней. Лихорадка отмечается в препаралитическом периоде и сопровождается слабостью, отсутствием аппетита, в некоторых случаях – насморком, расстройством стула, болью в мышцах.
Больного госпитализируют для стационарного обследования и лечения. Используют альфа-интерферон, рибавирин, меглюмин, человеческие иммуноглобулины и ряд других медикаментозных препаратов. При лихорадке назначают парацетамол. Требуется также массаж, лечебная физкультура, физиотерапия.
Полиомиелит – инфекционное заболевание вирусной этиологии, характеризующееся поражением нервной системы и развитием необратимых параличей нижних конечностей, дыхательных мышц. Чаще всего болеют дети в возрасте до 5 лет; источником инфекции является заражённый человек, передающий возбудитель окружающим. Вакцинация – единственный способ защиты; лекарств не существует. Если после прививки от полиомиелита поднялась температура, это может быть признаком поствакцинальной лихорадки.
На сегодняшний день в качестве препаратов для профилактики полиомиелита используются такие вакцины как:
- живая (содержит ослабленные штаммы возбудителя);
- инактивированная (в составе только убитые вирусы).
Оба препарата включают 3 серотипа вирусов полиомиелита. Живая вакцина выпускается в жидкой форме, применяется в виде капель и вводится перорально (в ротовую полость).
Необходимо следить за тем, чтобы ребёнок не ел и не пил в течение часа после прививания. Препарат используется за час до еды и ничем не запивается.
Оральная вакцина способствует созданию стойкого системного иммунитета и стимулирует локальную иммунную защиту в кишечнике. Привитые пациенты в течение 2 месяцев выделяют вирус полиомиелита, который может служить причиной развития заболевания у непривитых людей.
Инактивированная вакцина вводится в инъекционной форме; с неё рекомендуется начинать курс иммунопрофилактики полиомиелита. Обладает несколькими особенностями, среди которых:
- отсутствие опасности распространения вакцинного вируса;
- отсутствие риска развития вакциноассоциированного полиомиелита;
- отсутствие возможности создания локального иммунитета в кишечнике.
Привитые инактивированной вакциной пациенты не заражают окружающих вакцинным возбудителем, но способны передавать дикие штаммы вируса.
Среди противопоказаний к использованию оральной вакцины можно назвать:
- Развитие неврологических нарушений после предыдущего прививания.
- Иммунодефицитные состояния.
- Проведение иммуносупрессивной терапии.
- Злокачественные новообразования.
- Инфекционные заболевания (острое течение или обострение хронических форм).
- Лихорадочные состояния любой этиологии.
Согласно данным Всемирной организации здравоохранения, противопоказаний для прививания инактивированной вакциной нет.
Причины температуры
Физиологические причины, по которым бывает гипертермия:
использование живой вакцины;
- незначительное снижение резистентности иммунитета по отношению к проникающим вирусам;
- ответная защитная реакция при внедрении антигена, что означает выделение антител против вируса;
- усталость пациента, недосыпание, большая физическая нагрузка.
Состояние возникает по последующим патологическим причинам:
- вакцинация в период заражения инфекционными заболеваниями, что значительно ослабляет иммунитет пациента;
- иммунная недостаточность;
- заражение полиомиелитом с распространением инфекции по крови и развитие клинических симптомов;
- появление аллергической реакции, опасной для жизни и здоровья, высокий риск появления системных расстройств (анафилактический шок, крапивница, отек Квинке);
- местные воспалительные реакции на коже из-за неправильного введения средства (отсутствие антисептика);
- воспаление эпидермиса из-за нагноения, формирования абсцесса или кисты.
При патологическом процессе гипертермия может возникать мгновенно. Это говорит о наличии аллергической реакции. Ребенку дают антигистаминный препарат.

Если причина гипертермии в другом, температура нарастает постепенно. Когда прививка сделана утром, чаще жар появляется к вечеру.
Почему вакцины не дают полную защиту?
На данный момент ученые не располагают точными данными, которые бы позволяли соотнести степень защиты от коронавируса с уровнем антител, вырабатываемых в результате вакцинации.
Во-первых, антитела могут выработаться в небольшом количестве, могут — в большом, а могут не выработаться совсем из-за индивидуальной реакции, хотя такие случаи единичны. Во-вторых, никто не может достоверно сказать, какой уровень антител достаточно высок, чтобы не заразиться, а какой — нет. Эти проблемы — общие для всех вакцин в мире.
«Действительно, мы не знаем конкретного уровня нейтрализующих антител. Более того, сам уровень может не коррелировать с реальной защитой — есть люди, которые имеют незначительные титры и не болеют — вероятно, работает эффективный клеточный ответ», — поясняет Игорь Соколов, врач-терапевт медицинского центра «Содалитас» в Литве.
Согласно предварительным данным третьей фазы исследований «Спутника V», которые опубликованы в авторитетном медицинском журнале Lancet, эффективность этой вакцины составляет 91,6%. Фактически это означает, что часть участников исследования все же заболела.
В группе, получившей укол настоящей вакцины (14 964 человек), в итоге заболели 16 человек, или 0,1% тех, кому ввели препарат. В группе плацебо, в которую вошли 4902 человека, заболели 62 человека — 1,3% тех, кому ввели физраствор. Это число заболевших зафиксировали через 21 день после получения первой дозы препарата.
 Фото: Reuters
Фото: Reuters
У нескольких участников исследования вообще не развился иммунный ответ после вакцинации — это возможно по причине более старшего возраста или индивидуальных особенностей, указывали ученые.
«Мы всегда оцениваем эффективность той или иной вакцины в процентах. Это означает банальную вещь — есть люди, для которых она не сработает», — говорит Игорь Соколов.
«Ни одна прививка не защищает на 100% от заболевания, против которого делается. Но она может защитить до 100% от тяжелых случаев и летального исхода болезни. И серьезно защитить от других форм болезни, гарантируя более 90% эффективности», — добавляет врач. По его словам, прививки от гриппа в среднем защищают около 60% привитых, а одна из самых высокоэффективных прививок — это двойная доза прививки от ветрянки, которая защищает 92−98% привитых.
Кроме того, в мире уже появились новые штаммы коронавируса — британский, бразильский, южноафриканский и калифорнийский. «Эффективность против них, а тем более сравнительная эффективность, отсутствует. Прививка элементарно может защищать от обычного, уханьского штамма, но не сработать против бразильского варианта. Мониторинга распространения по стране (в России) различных штаммов нет», — говорит Соколов.
По данным разработчиков «Спутника», иммунитет после вакцины нужно оценивать на 42-й день после первого укола. Именно на этот день они советуют сдавать поствакцинальный анализ на антитела к S-белку.
Отсюда вытекает и другая причина, по которой можно заразиться после прививки, — контакт с вирусом может произойти до формирования полноценного иммунного ответа. Случаются и ситуации, когда человек приходит на прививку уже инфицированным, находясь в инкубационном периоде болезни.
Длительность иммунитета против вируса разработчики «Спутника» оценили в два года — правда, не совсем понятно, на основании каких именно данных они делали это заключение, ведь первые дозы вакцины людям вводили летом прошлого года, то есть наблюдали за ними до публикации в Lancet чуть более шести месяцев.
Соколов предполагает, что этот вывод был сделан на основании анализа данных по вакцине на аденовирусных векторах от вируса Эболы, также разработанной центром Гамалеи. «Думаю, у них есть определенные основания (возможно, контроль за животными) полагать, что длительность иммунитета будет такой. Но это только экстраполяция факта, не более», — говорит врач.
«Пока мы не накопили большого опыта оценки эффективности вакцинации, лучше меры предосторожности соблюдать — но возможно, не такие строгие, как до вакцинации», — говорит аллерголог-иммунолог Надежда Логина. Ответ на вопрос, насколько эффективна вакцинация, ученые смогут дать лишь через какое-то время, когда будет проанализировано большое количество данных, поясняет врач
При этом прививаться необходимо всем, а не только группам риска, подчеркивает она
Ответ на вопрос, насколько эффективна вакцинация, ученые смогут дать лишь через какое-то время, когда будет проанализировано большое количество данных, поясняет врач. При этом прививаться необходимо всем, а не только группам риска, подчеркивает она.
Нужно ли снимать маски?
К отмене масочного режима — и одновременно к стимулированию вакцинации — призвал в начале февраля бывший главный санитарный врач России, первый зампред комитета Госдумы по образованию и науке Геннадий Онищенко.
«Надо этим заниматься, и не только Удмуртии, а всем, потому что это затянувшееся наше болото с этими мерами, надо его раскачивать и давать возможность людям работать. И самое главное — стимулировать вакцинацию, вот это тот эффективный рычаг, который позволит нам уже превращать этот фетиш, который мы себе придумали, в нормальное сосуществование человека с этой новой инфекцией», — сказал Онищенко РИА «Новости».
В России появились прецеденты с отменой масочного режима: в середине февраля об отмене обязательного ношения масок заявили власти Удмуртии и Чечни. Правда, в Удмуртии после критики соседнего Татарстана позже заявили, что ношение маски переводят в разряд рекомендаций. В Чечне, по словам главы региона Рамзана Кадырова, региональные власти пришли к такому решению после тщательного изучения эпидемиологической ситуации, которая «складывается благоприятным образом». В конце февраля в республике заявили, что, несмотря на отмену масочного режима, заболевших становится меньше.
По поводу необходимости носить маски после прививки мнения расходятся даже у чиновников, связанных с российским Минздравом. Так, в середине января этого года директор центра Гамалеи Александр Гинцбург посоветовал «не носить маски при высоком уровне антител».
«Вируснейтрализующие антитела должны 1:3200, можно и побольше. Это хорошо. И после этого можно при таком титре антител, я еще одну крамольную вещь могу сказать, можно ходить без маски для того, чтобы этот уровень антител постоянно поддерживался на высоком уровне», — сказал Гинцбург РИА «Новости». Уровень 1:3200 является максимальным в тесте центра Гамалеи.
Глава Минздрава РФ Михаил Мурашко возразил Гинцбургу, заявив, что привитые должны носить маски вне зависимости от уровня антител, так как они все равно могут быть переносчиками вируса.
«Граждане, прошедшие вакцинацию от новой коронавирусной инфекции, должны носить маски вне зависимости от титра антител до формирования популяционного иммунитета. Вакцинация надежно защищает от тяжелого течения и в абсолютном большинстве случаев — от заболевания, но вакцинированный человек, тем не менее, может передать инфекцию тем, кто не защищен. Маски в этом случае защищают ваших близких и окружающих от возможного инфицирования», — сказал Мурашко.
Вполне возможен вариант, когда после вакцинации человек не может заболеть самостоятельно, но это не мешает ему быть переносчиком вируса. Его личные антитела, наработанные после прививки, могут справиться с вирусом, однако, нет никаких научных данных о том, что имевший контакт с ним человек, даже с антителами, не может вирус распространять.
Такой вариант вероятен, например, если вирусная нагрузка большая, а вакцинация была давно, поясняет врач Игорь Соколов. Человек станет распространителем, а соответственно, маска нужна. «Замечу, что в обоих вариантах сам вакцинированный ничего не заметит, он не заболеет и симптомов у него не будет», — говорит эксперт.
Реакции у детей на ИПВ и ОПВ
 Для вакцинации против полиомиелита используют ИПВ и ОПВ. Первый вид прививок содержит инактивированный (убитый) вирус, а второй – живого, но ослабленного возбудителя паралитической патологии.
Для вакцинации против полиомиелита используют ИПВ и ОПВ. Первый вид прививок содержит инактивированный (убитый) вирус, а второй – живого, но ослабленного возбудителя паралитической патологии.
Иммунизировать начинают с младенчества: первый укол делают в 3 месяца. Утвержденная схема плановой вакцинации предполагает сочетание ИПВ и ОПВ. Это означает, что первые две инъекции ставятся ИПВ, а последующие четыре – ОПВ.
Но, некоторые родители предпочитают всю иммунопрофилактику проводить инактивированной вакциной. Прививка представляет собой антигенный материал, который при попадании в организм начинает стимулировать продукцию антител, способных уничтожать возбудителя полиомиелита при каждом очередном искусственном заражении.
Процесс формирования специфического иммунитета у чувствительных лиц, отражается на состоянии. Но, поскольку ИПВ и ОПВ различаются состоянием патогена и формой выпуска препарата, то реакции после них тоже разные.
 По отзывам родителей и педиатров, гораздо легче переносятся инактивированные прививки. Они более безопасные, но не защищают от дикого полиомиелитного вируса, в отличие от ОПВ.
По отзывам родителей и педиатров, гораздо легче переносятся инактивированные прививки. Они более безопасные, но не защищают от дикого полиомиелитного вируса, в отличие от ОПВ.
Чтобы разобраться, какой вид препарата лучше колоть ребенку, стоит рассмотреть все вероятные реакции на оба типа вакцин. Организм может по-разному реагировать на введенное средство.
Всю симптоматику после иммунизации делят на нормальную (ожидаемую) и патологическую, которая свидетельствует об осложнениях. ОПВ или оральные полиомиелитные вакцины выпускаются в виде капель. Средство вводят в организм через рот.
Препарат капают на небные миндалины либо корень языка. Раствор имеет солоновато-горький привкус. Реакция на ОПВ обычно слабовыраженная. У большинства детей самочувствие после живой прививки не изменяется.
Иногда у малышей могут наблюдаться такие состояния:

- боль в зоне живота;
- расстройство стула;
- ухудшение аппетита;
- нарушение сна;
- слабость;
- подташнивание и однократная рвота;
- кашель;
- аллергия в виде незначительного покраснения, отечности места введения препарата, сыпи по телу.
Вероятность развития побочных реакций после ИПВ ниже, чем от ОПВ. Это объясняется тем, что они содержат убитого, а не живого возбудителя полиомиелита. Инактивированные вакцины выпускаются в виде инъекционной жидкости. Они вводятся в организм путем постановки внутримышечного укола в зону бедра.
Последствиями ИПВ могут быть:
- подташнивание;
- слабость;
- рвота;
- беспокойство;
- плаксивость;
- покраснение, отечность, болезненность ноги в месте введения прививки.
Описанные выше реакции на ОПВ и ИПВ считаются нормальными. К осложнениям ОПВ стоит отнести вакциноассоциированный полиомиелит. Обе прививки способны провоцировать тяжелые аллергические состояния в виде отека Квинке и анафилаксии.
Особенно повышается риск развития осложнений при сочетании противополиомиелитных вакцин с АКДС.
Выводы: ни о чем не жалею (пока что)
Теперь понимаю, что значил тот странный взгляд медработницы, когда я спросила про физические нагрузки. После прививки особо не до тренировок. В целом же сейчас, когда стало легче, все пережитое кажется приключением.
Следующей прививки не боюсь тоже, хотя немецкие эксперты из постоянного комитета по вакцинации (STIKO) Института вирусологии имени Роберта Коха уже сомневаются, что людям моложе 60 стоит вводить вторую дозу AstraZeneca. Посмотрим, может быть, к началу мая проведут новые исследования.
Самым обидным будет, если у вакцины отменят регистрацию в Евросоюзе: возможность образования тромбов все же укажут в качестве одного из очень редких побочных эффектов вакцины. С другой стороны, было бы странно лишать сертификата о прохождении вакцинации миллионы людей.
Пока что я пытаюсь унять свою тревожность и перестать додумывать себе болезни после вакцинации. В официальной инструкции ВОЗ к AstraZeneca написано, что жар до 38 градусов и отек с покраснением в месте укола — это побочные эффекты, которые встречаются лишь у 1 из 100 человек. Возможно, именно AstraZeneca действительно имеет больше рисков развития побочных эффектов для молодых, чем более пожилых людей? По крайней мере, мой личный опыт это не опроверг: знакомые, которые на 10−15 лет меня старше, отделались в основном температурой ниже 38 и головной болью.