Причины кандидоза во рту
Специалисты утверждают, что носителем грибков Candida могут быть и здоровые люди. Данные микроорганизмы имеются примерно у половины людей на Земле, при этом человеческий организм способен на мирное сосуществование с грибками. Но в случае нарушения химического баланса или снижения иммунитета начинается развитие кандидоза (молочницы) во рту.
Специалисты выделяют следующие факторы активизации грибков и развития кандидоза рта:
- Иммунодефицит, ослабленная иммунная система, недостаток иммунных клеток;
- Наличие сопутствующих недугов, туберкулеза, ВИЧ-инфекции, заболеваний желудочно-кишечного тракта и надпочечников. Зачастую кандидоз слизистой оболочки рта у взрослых считается одним из первых признаков сахарного диабета;
- Прием медикаментов, угнетающих работу иммунной системы, например, цитостатических и кортикостероидных препаратов;
- Долговременные курсы антибиотического лечения. Антибиотики при длительном применении вызывают нарушение нормальной микрофлоры организма, изменяют соотношение в ней микроорганизмов. При этом грибки, не подверженные влиянию антибиотиков, начинают активное размножение в условиях отсутствия конкурентов;
- Лучевая терапия, проводимая для пациентов со злокачественными опухолями;
- Дисбактериоз, недостаток витаминов C, PP и группы B. Синтезируются в человеческом организме бактериальными микроорганизмами;
- Алкоголизм, наркомания. Снижают иммунитет и разрушают баланс в организме;
- Небольшие травмы слизистой оболочки полости рта. Возникают при наличии зубных повреждений или при неправильном прикусе;
- Прием средств оральной контрацепции. Вызывает нарушение гормонального фона, формирует идеальные условия для появления грибковой инфекции;
- Ношение зубных протезов. Это касается случаев, когда протезы наносят травмы слизистой оболочке рта либо неправильно подогнаны. Протезы из акрила способны вызвать аллергию, что позволяет грибку проникать в клеточные структуры.
Кандидоз полости рта взрослых или детей может передавать от зараженного человека другим людям, например, во время родов, когда грибки, обитающие во влагалище женщины, передаются ее ребенку. Данный недуг способен распространяться путем поцелуев и половых контактов, при пользовании нескольких человек одной зубной щеткой, общей посудой и столовыми приборами. Не исключается заражение людей от животных, например, во время игры с котенком или щенком.
ВАЖНО: Для лечения кандидоза во рту необходимо обратиться к врачу-пародонтологу (специалисту по мягким тканям полости рта) или стоматологу. При поражении грибком слизистых оболочек и внутренних органов в процесс лечения включается такие специалисты, как инфекционист и миколог
Как происходит заражение стрептодермией
Любая форма стрептодермии имеет инфекционную природу, поэтому легко передается от больного к здоровому человеку. Заражение происходит разными путями:
- при рукопожатиях, поцелуях и объятиях – то есть при очень близком контакте с больным;
- при соприкосновении с любыми поверхностями, на которых остался след от больного человека – дверные ручки, поручни в общественном транспорте, тележки для продуктов в магазинах, общие полотенца, столовые приборы и так далее;
- при травмировании кожи – ссадины, царапины, укусы насекомых, порезы, ожоги и обморожения;
- при кашле и чихании – воздушно-капельным путем.
Если заболевший человек находится в большом коллективе – в детском саду, в школе, в спортивной секции и так далее, то эпидемическая вспышка заболеваемости может привести к карантинному режиму. Поэтому при выявлении больного, его сразу изолируют от других. И весь инкубационный период – 7-12 дней ведется наблюдение за контактировавшими с больным людьми.
«Лососевое» пятно новорожденных
Самые распространенные родимые пятна новорожденных – так называемые «лососевые» ‒ встречаются у 7 из 10 младенцев. Обычно это светло-розовые расплывчатые пятна, которые располагаются на задней поверхности шеи – именно они получили народное название «укус аиста», поскольку легко вообразить себе картинку: аист, «несущий» ребенка родителям за шкирку, как кошка носит котят. Такие пятна так же появляются на верхних веках, над переносицей (это уже «поцелуй ангела») – в основном на верхней половине тела, хотя могут быть и в области крестца. Пятна могут темнеть и даже как бы слегка набухать при плаче ребенка. Причина появления таких пятен – незначительная капиллярная мальформация, то есть разрушение самых мелких кровеносных сосудов.
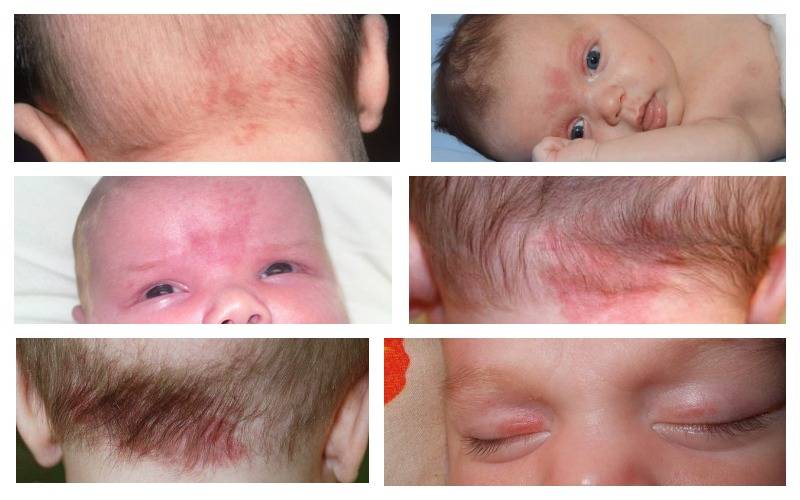
Кожные заболевания похожие на стрептодермию
Диагноз стрептодермии устанавливается не только по внешним проявлениям болезни, а на основе анализов. Есть другие кожные патологии, по внешним признакам очень схожие. Схема лечения для них совершенно иная:
- Атопический (аллергический) дерматит. Высыпания похожи на стрептодермию. Однако кожа зудит не только в области высыпаний. Признаки интоксикации отсутствуют. В анамнезе будет выявлена аллергия. Появляется болезнь при контакте с аллергеном.
- Экзема. Также появляются участки кожи с покраснением или посинением. Место поражения зудит. Больной ощущает постоянный сильный зуд. Появляется при контакте с аллергеном или является осложнением при хронической стрептодермии.
- Опоясывающий лишай или герпес. Это вирусное заболевание, вызываемое вирусом герпеса. Высыпания в области живота, пояса, далее распространяется по всему телу. Начинается с высокой температуры, головной боли, слабости. Гнойнички имеют внутри прозрачную жидкость, они группируются, создавая островки. Опоясывающий лишай вызывает очень болезненное состояния, даже иногда требуется обезболивание сильнодействующими препаратами.
- Ветрянка. Это вирусное заболевание. Начало быстрое, высыпания возникают на разных участках тела и быстро распространяются повсюду. Гнойнички содержат внутри прозрачное содержимое. Болезнь протекает с общей интоксикацией организма, лихорадкой и повышенной температурой тела. Если появляется гной и желтая корочка, значит, присоединилась бактериальная инфекция.
- Стафилококковая пиодермия. Она разрушает сальные железы и может перерасти в фурункулез. Наиболее подвержены лобок, волосистая часть головы, конечности, подбородок.
- Отрубевидный лишай. Он характеризуется наличием розовых, красных или коричневых пятен. Иногда они бывают белого цвета. Кожа в месте поражения шелушится. Если капнуть йод на пятно, то оно окрасится в более интенсивный цвет. Обычно таким образом распознают именно этот вид лишая.
Если и другие кожные заболевания, которых насчитывается десятки. Требуется тщательное исследование, чтобы установить вирусную, грибковую, бактериальную сущность болезни.
Полезная информация по теме:
- Диагностика кожных заболеваний
- Лечение кожных заболеваний
- Дерматология – наука о кожных болезнях
- Как проводится консультация дерматолога
- Профилактика кожных заболеваний
- Прием дерматолога
- Осмотр дерматолога
- Детский дерматолог
- Кожный врач
- Платный дерматолог
Народные методы лечения
Приверженцам «бабушкиных» методик стоит прибегать к ним только в том случае, когда контрастные белые пятнышки на зубах у ребенка являются исключительно косметическим дефектом и врач дает установку лечиться дома. Например, можно полоскать ротовую полость слабым раствором столового уксуса (2 ч.л. вещества на 1 ложку соли и стакан чистой кипяченой воды). Таким образом можно избавиться от зубного налета и восстановить баланс минеральных веществ. Единственный минус этого средства — малыш может из интереса или случайно проглотить его, поэтому данный способ рекомендуется использовать детям постарше.
Есть и более безопасный укрепляющий состав для эмали. Речь идет о зеленом чае. Он содержит флавоноиды, а также галловые, хлорогеновые кислоты. При регулярном питье напитка пигментация полностью исчезнет. Кроме того, значительно улучшится состояние слизистых оболочек во рту.
Как диагностировать аллергию?
Аллергическую сыпь у детей нередко путают с инфекционной. Если лечение будет неправильным, то и последствия такого терапевтического курса будут не самые лучшие.
Прежде чем подобрать эффективное средство, нужно научиться отличать одно заболевание от другого. Точный диагноз может поставить только доктор, поскольку для определения причины заболевания визуального осмотра не всегда бывает достаточно, требуется сдача анализов.
| Отличительные признаки | Аллергическая сыпь | Инфекционное заболевание |
| Общий вид | Может быть в виде как мелких точек, так и крупных волдырей. Кроме них, нередко бывают корочки, эрозии и серозные колодца (язвочки, из которых сочится жидкость). | Высыпания точечные, в большое пятно не «сливаются». |
| Место появления | Лицо (лоб, щеки, подбородок). Шея, руки, ноги, ягодицы. Редко – живот, спина. | Живот, спина. Редко – руки, ноги. Очень редко – лоб. |
| Высокая температура | Температура бывает редко, а если и поднимается, то не выше 37-38°C. | Заболевание сопровождается температурой, от 37°C до 41°C. |
| Зуд | Бывает. | Бывает. |
| Отёчность | Хорошо видна. В некоторых ситуациях опасна для жизни. | Бывают очень редко. |
| Сопутствующие симптомы | Слезотечение, конъюнктивит, гиперемия слизистой оболочки глаза, снижение давления, кашель, расстройство желудка. | Течение из носа, общий упадок сил, ломота в теле. |
| Как быстро проходит | Часто сыпь проходит сразу же после приема лекарственного средства. | Остается до тех пор, пока не завершится курс лечения. |
Мази от стрептодермии
При кожных поражениях, вызванных заболеваниями группы стрептодермии применяют мази, в состав которых входят антибиотики. Они угнетают жизнедеятельность микробов, приводя их к гибели.
Самые распространенные мази:
- Гентамицин;
- Банеоцин;
- Тридерм;
- Эритромицин;
- Ретамапулин;
- Бактробан и др.
Мази обычно наносят 2-3 раза в день тонким слоем на пораженные участки. Длительность лечения определяется врачом.
Применение мазей входит в комплексное лечение, но не является единственным средством борьбы с болезнью.
На корочки обычно накладывают такие мази, как:
- Левомицетиновая;
- Тетрациклиновая;
- Физидерма;
- Эритромициновая;
- Фицидин.
Обычно, через 7-14 дней симптомы кожного заболевания проходят. В сложных случаях врач может назначить курс антибиотиков на 5-7 дней.
Дигностика и лечение
Для дифференциальной диагностики применяют такие виды исследований:
- Осмотр дерматоскопом, который позволяет увидеть с многократным увеличением любую патологию на коже.
- Исследование пигментных образований лампой Вуда, в которой используется слабое ультрафиолетовое излучение. Меланин хорошо поглощает ультрафиолет, поэтому участки с большим содержанием пигмента выглядят более темными, с меньшим — светлыми.
- В сомнительных случаях проводится компьютерная диагностика родинок с помощью видеодермоскопа.
- Биопсия тканей с гистологическим изучением. Нахождение клеток с признаками пролиферативного роста — пазание для консультации онколога.
- Тактика терапии пигментных образований, если они не доставляют никакого физического или эстетического дискомфорта, заключается в динамическом наблюдении. Осветляющие и отбеливающие наружные средства для удаления участков пигментации у детей практически не используются.
- Большинство препаратов содержит гормоны или опасные для ребенка химические вещества. После разрешения врача пятна у ребенка старше 6—7 лет можно обрабатывать соком петрушки, огурца или лимона.
- Если принято решение об устранении патологического образования, метод деструкции подбирается индивидуально.
- Хирургическое удаление заключается в иссечении пораженного участка скальпелем. Ткани направляются на гистологическое обследование. После операции остаются шрамы и рубцы.При подозрении на злокачественное перерождение пигментного образования его удаляют только хирургическим методом
- Криотерапия, когда деструкция выполняется действием сверхнизких температур. Жидкий азот вызывает мгновенную заморозку и некроз патологических тканей. Применяют при удалении у детей небольших сосудистых опухолей — гемангиом. После криодеструкции остается малозаметное пятно. Поврежденные ткани полностью регенерируют через полгода.
- Электрокоагуляция — это метод устранения кожного дефекта действием токов высокой частоты. Манипуляция болезненная, требует использования обезболивания. У детей применяется редко.
- Лазеротерапия. Маленькие родинки и пятнышки с помощью лазерного луча удаляют одномоментно. Это метод позволяет точно рассчитать глубину действия, диаметр луча, чтобы не травмировать здоровую кожу. Используют только при доброкачественных новообразованиях.
- Радиоволновой метод. Прибор оснащен вольфрамовой нитью, которая вырабатывает высокочастотные волны. Срезаются патологически измененные ткани до здоровой кожи. Эпителизация проходит быстро, иногда остается косметический рубчик.
Причины появления белых точек
Врач спешит обрадовать новоиспеченных родителей о том, что причин для беспокойства в данной ситуации нет никаких. И он прав. Потому что это – частое явление, с которым приходится сталкиваться многим мамам и папам.
Гормональный сбой провоцирует появление точек белого цвета, которые чаще всего образуются на лицп. Из этой причины вытекает и следующая.
Избыточное количество эстриола – гормона женщины. Если в организме младенца скапливается его избыточное количество, внутренние системы получают команду на его выведение, в том числе и через кожные поры. Это могут быть одиночные или множественные крошечные угри, «рассыпанные» по телу малыша.
Формирование сальных желез. Детский организм приспосабливается к жизни во внешних условиях. Сальные железы еще несовершенны и необходимо время на то, чтобы они начали работать, как следует. А после рождения малыша они могут забиться избытком сальных выделений, которые выглядят, как белая «россыпь» на лбу, в области щек, крыльев носа.
Милии (милиумы) настолько маленькие, что при взгляде на них в уме возникает аналогия с крошечными песчинками или кристаллами сахара. Не стоит переживать за состояние младенца. Спустя месяц сальные железы будут полностью сформированы, и белые образования исчезнут.
Не стоит вмешиваться в естественные процессы, которые регулирует сам детский организм. Родители должны лишь следить за его общим состоянием: не поднялась ли температура тела, не пропал ли аппетит и крепкий сон. А крошечные прыщики на лице лучше в это время не трогать.
Предлагаем ознакомиться Как клеить полоски для зубов
Опасны ли милиумы у младенца и когда стоит обратиться к врачу
При появлении точек на носу, щеках, лбу, у глаз новорожденного обращаются за диагностикой к врачу. Высыпание может быть спровоцировано физиологическими причинами или серьезными заболеваниями.
Белые формирования на носу могут свидетельствовать о наличии у малыша проблем со здоровьем. Обращаются за врачебной помощью при наблюдении у ребенка симптоматики:
- отмечается негативная реакция новорожденного на прикосновения к участкам кожи со светлыми точками, свидетельствующая о дискомфорте;
- увеличение в размерах элементов на носу, скоплении внутри гноя (признак занесенной инфекции);
- наличие покраснений, отечности в области дислокации белых болезненных точек, что является признаком воспалительного процесса у новорожденного;
- высыпания на носу младенца сопровождаются повышением температуры тела.
Симптоматика свойственна многим заболеваниям, требующим серьезного лечения. Постановкой диагноза, назначением терапии белых образовавшихся на носу точек занимается врач, что обеспечит скорое выздоровление новорожденного. Попытки родителей самостоятельно диагностировать недуг, провести лечение недопустимы: есть риск навредить здоровью.
Методы диагностики
Любые подозрительные образования на коже крохи, независимо от его возраста, нужно показывать детскому дерматологу. Доктор соберёт подробный анамнез, осмотрит патологические участки при помощи лампы Вуда или дерматоскопа, а также пропальпирует белесые образования.
Если для постановки диагноза этого недостаточно, маленький пациент получит направление на:
- УЗИ;
- рентген;
- МРТ или КТ;
- ангиографию;
- биопсию;
- общие анализы мочи и крови.
Возможно, потребуется дополнительная консультация детского эндокринолога, психолога, хирурга или других специалистов. После постановки диагноза доктор даст пояснение и назначит терапию, если это необходимо.
Причины стрептодермии
Кожа всегда покрыта огромных количеством условно-патогенных и патогенных бактерий. Они не несут угрозы здоровью. Напротив, способствуют укреплению способности кожного покрова противостоять болезнетворным микроорганизмам. В числе таких условно-патогенных бактерий имеются и стрептококки.
Пока кожа служит надежным барьером, бактерии не могут причинить вреда. Но стоит организму ослабнуть, это грозит возникновением стрептодермии.
Причины, по которым снижается иммунитет:
- перенесенные заболевания, в том числе вирусной, бактериальной природы;
- гельминтоз (наличие глистов);
- перегревание или переохлаждение организма;
- нехватка витаминов:
- стрессы, упадок сил, недосыпания, депрессия;
- хронические патологии.
Причинами возникновения стрептодермии могут служить также грубое нарушение личной гигиены, повреждение кожных покровов и разные дерматологические болезни.
Факторами риска можно назвать:
- иммунодефицитное состояние человека;
- условия работы в жарком, душном, влажном помещении;
- не правильное питание;
- гормональные изменения;
- эндокринные заболевания и диабет;
- избыточный вес.
Иногда не подходящие, агрессивные, некачественные средства личной гигиены и косметика могут провоцировать заболевание кожи.
Способствуют распространению заболевания расчесывания, так как болезнь часто вызывает кожный зуд.
Запись на консультацию к дерматологу по телефону +7(495) 256-49-52 или заполнив форму online
| Выбрать клинику | Дерматолог в Москве | Сыпь на ушах | Проявление сифилиса |
Питириаз белый
Питириаз белый считается типом атопического дерматита в виде бледно-розовых или красных чешуйчатых участков на коже, которые сглаживают белые (гипопигментированные) пятна. Встречается часто на лице и руках. Питириаз белый более заметен у людей с темной кожей или после воздействия солнца. Состояние встречается в основном у детей и подростков. Врачи не знают, что вызывает питириаз белый.
Пятна обычно исчезают в течение нескольких месяцев, но могут длиться до нескольких лет. Нет специфического лечения питириаза, но врач может лечить симптомы зуда с помощью стероидного или нестероидного крема.
2.Причины заболевания
Люди со светлыми пятнами на коже, как правило, не чувствуют себя больными. Тем не менее, замечено, что определённые аутоиммунные заболевания повышают вероятность появления витилиго. Замечено также, что рабочие некоторых химических производств подвержены схожим нарушениям пигментации кожи, что указывает на связь депигментации с влиянием внешних факторов. Однозначного ответа на вопрос о причинах и механизмах нарушения пигментации кожи не существует. Отмечается ряд факторов, чаще всего провоцирующих развитие депигментации:
- стрессовые состояния и психические травмы;
- тяжёлые физические травмы;
- нейроэндокринные нарушения;
- инфекционные заболевания;
- паразиты;
- состояния тяжелой интоксикации;
- заболевания печени;
- нарушение обмена микро- и макроэлементов.
Почему кожа обесцвечивается у грудничков
Мелкие белые пятна на теле у новорожденного ребенка возникают из-за снижения в организме пигмента меланина. Общее название для такого явления – гипопигментация. Точные причины этого состояние неизвестны, эффективных методов лечения так же нет. Существуют процедуры, улучшающие внешний вид кожи.
Основные заболевания у грудничка с белыми пятнами на коже:
- витилиго;
- питириаз;
- лейкодерма;
- глистные инвазии;
- инфекционные заболевания;
- укусы насекомых, похожие на болезнь;
- гиповитаминоз.
Также есть несколько факторов, которые способствуют развитию гипопигментации кожи:
- наследственность;
- длительное присутствие на солнце;
- близкий контакт с зараженным человеком и переносчиком кожного грибка;
- отсутствие гигиенического ухода за ребенком;
- несбалансированное питание грудничка.
Чтобы поставить точный диагноз младенцу, придется пройти обследование и сдать ряд анализов. Врачам нужно собрать полный анамнез у родителей, чтобы выяснить причины возникновения пятен.
Важно! Депигментацию неинфекционного характера невозможно полностью вылечить. Грудничок со слабой иммунной системой чаще подвержен различным заболеваниям
Белые пятна на теле у крохи возникают по разным причинам. Некоторые из этих состояний подвергаются лечению, другие – являются наследственными и вылечить их невозможно
Грудничок со слабой иммунной системой чаще подвержен различным заболеваниям. Белые пятна на теле у крохи возникают по разным причинам. Некоторые из этих состояний подвергаются лечению, другие – являются наследственными и вылечить их невозможно.
Диагноз
Для постановки диагноза необходимо пройти обследование. Точный диагноз способен поставить только специалист. Для этого назначают:
- осмотр дерматолога;
- общий анализ крови;
- мазок с поверхности поврежденного участка;
- бактериологический анализ и посев мазка;
- анализ крови на антитела к сифилису.
Такие методы помогут исключить неверные диагнозы и начать правильное лечение болезни. Всего за 5-10 дней результаты будут готовы.
Аллергия на солнце
Это редкое состояние организма, при котором тело ребенка вырабатывает антитела, когда солнечные лучи попадают на кожу. На ней появляются высыпания, сопровождающиеся зудом. После их прохождения остаются белые пятнышки, они быстро исчезают. Нужно стараться как можно реже подвергать ребенка прогулкам на ярком солнце. Тело крохи укрывают легкой одеждой, появляются на улице во второй половине дня.
Невус
На теле крохи появляется ближе к 3 месяцам. Края пятен широкие, неровные. Они вызывают большой страх в глазах родителей. Однако врачи говорят, что невус совершенно безопасен и не несет никакого вреда здоровью. Он ничем не отличается от обычной родинки. Рекомендуется наблюдать за его размерами. При увеличении пятнышка его показывают дерматологу, это может быть признаком развития онкологического заболевания.
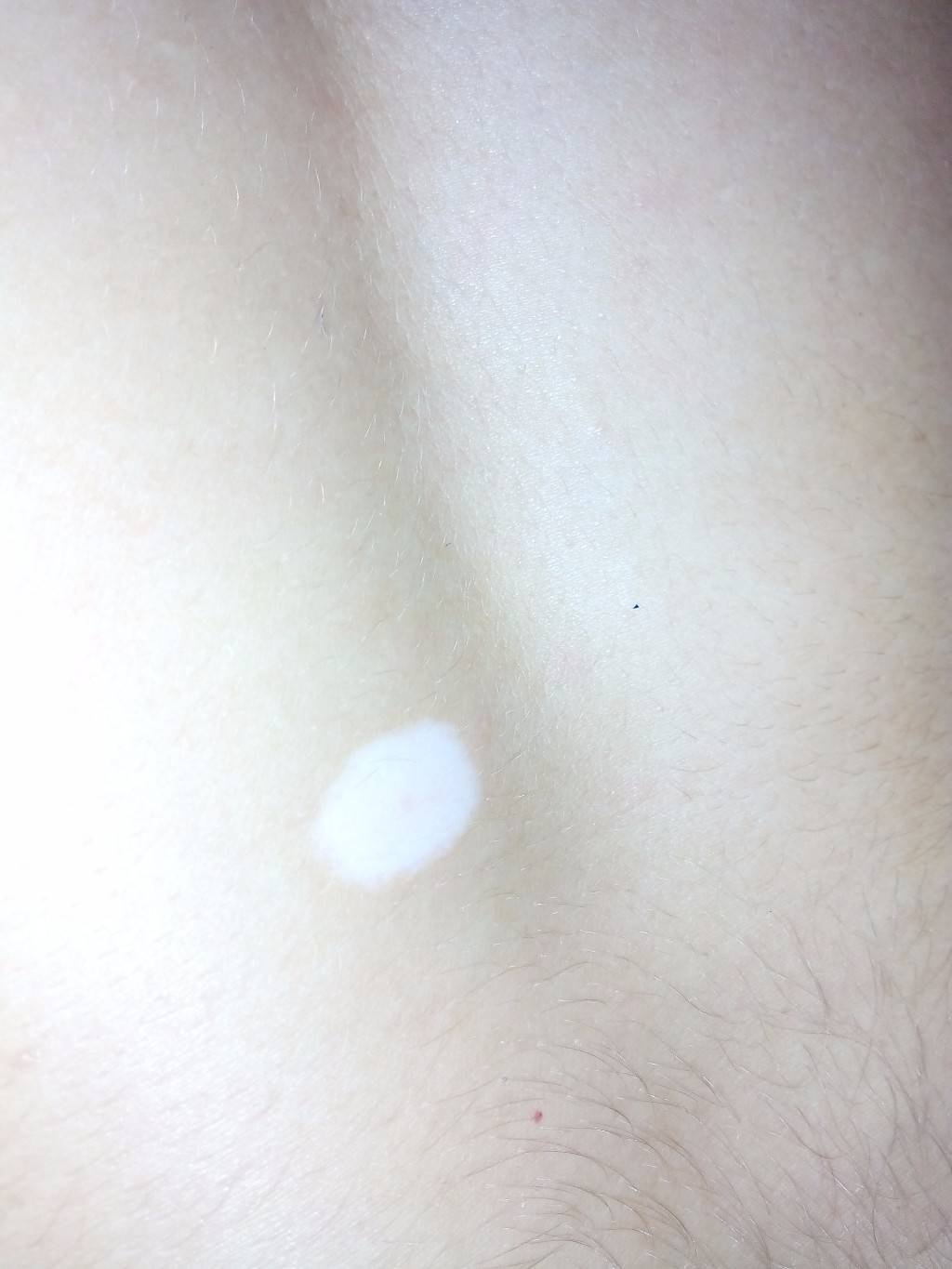
Белое пятно на спине
Виды лечения
Чтобы назначить грамотное лечение, предварительно ставят диагноз. При витилиго лечения нет, доктора могут улучшить внешний вид кожи, но полностью избавиться от пятен невозможно. Для остальных болезней существуют эффективные методы терапии. При наличии грибка назначают противомикотические мази и таблетки. Лейкодерма бывает нескольких типов, потому предварительно изучают причины ее возникновения.
Гипомеланоз идиопатический каплевидный
Гипомеланоз идиопатический каплевидный, также известный как белые пятна солнца, вызывает плоские белые пятна, которые могут быть от 1 до 10 миллиметров в диаметре. Эти пятна могут возникнуть на лице, руках, верхней части спины и голени. Чаще всего они развиваются у людей со светлой кожей. Эти пятна не вредны.
Гипомеланоз идиопатический каплевидный возникает при длительном воздействии солнца. Тем не менее, причина, почему происходит снижение меланина в пораженных участках, пока не известна. Это состояние кожи появляется чаще у людей старше 40 лет.
Для лечения используют стероидные крема и дермабразию, которые могут уменьшить появление пятен.
Причины и механизмы
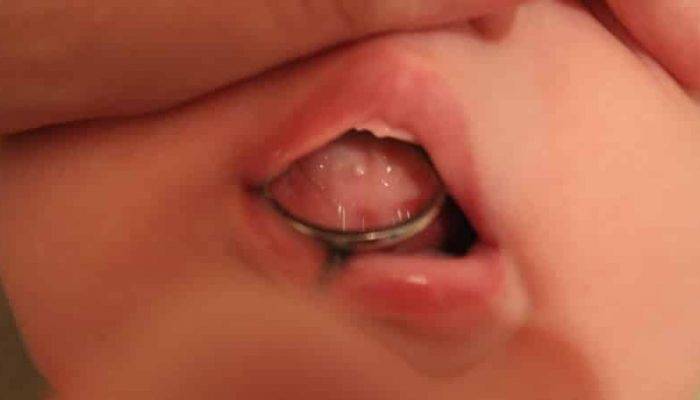
Организм новорожденного имеет множество структурно-функциональных особенностей и отличий, а некоторые сохраняются и в более старшем возрасте. Поэтому, увидев белые образования на слизистой оболочке ротовой полости, не стоит сразу думать о патологии. Есть ряд состояний, не внушающих опасений:
- Узелки Бона.
- «Жемчужины» Эпштайна.
- Десневые кисты.
- Неонатальные зубы.
Три из описанных явлений (кроме последнего) составляют, пожалуй, большинство случаев, когда родители жалуются педиатрам на беловатые пятна или точки во рту у новорожденного. Однако дети могут быть подвержены и патологическим изменениям:
- Молочница (кандидоз).
- Афтозный стоматит.
- Корь.
Исходя из многообразия вероятных факторов, придется исключать их все. А в дифференциальной диагностике без специалиста никак не обойтись. Скорее всего, в белых точках нет никакой опасности, однако родителям нужно быть полностью уверенными в отсутствии патологии.
Что нельзя делать
Меры предосторожности, неукоснительно соблюдаемые родителями, помогут избежать неприятных моментов в будущем

Запомните эти простые правила и рекомендации:
- В первые 2 месяца жизни во время купаний мыло лучше не использовать;
- Иногда взрослые совершают большую ошибку, пытаясь выдавить белые прыщики самостоятельно. Делать это категорически запрещено, потому что в маленькие ранки легко попадает инфекция;
- Нельзя протирать места скопления угрей спиртосодержащими жидкостями. Это может вызвать сильнейшее раздражение на нежной коже;
- Нужно следить, чтобы кроха сам нечаянно себя не поранил, размахивая ручками в разные стороны. В первые дни жизни малыши не могут контролировать движение конечностей. Если нет желания туго пеленать кроху в пеленку, то на ручках должны быть специальные «варежки» из мягкой ткани.
Малыша необходимо купать ежедневно, тщательно промывая теплой водой складки тела, труднодоступные участки. Этой меры достаточно, чтобы белые точки пропали в скором времени. Ни кремов, ни лосьонов, ни моющих средств использовать не надо.
Методы лечения Витилиго
Наши предки нашли несколько способов по борьбе с Витилиго, однако, полностью излечить это заболевание невозможно, так как причина его возникновения остается непонятной. В тоже время можно легко замаскировать пятна, благодаря чему ощущение дискомфорта исчезнет. Средства для лечения заболевания:
- Ряска.
- Петрушка.
- Трава укропа.
- Трава зверобоя.
Достаточно выбрать одно из растений и нанести его экстракт на депигментированные участки. В составе этих растений есть фурокумарины, которые повышают выработку меланина и возвращают нормальный цвет кожи.
Важно! В тоже время бытует мнение, что эти процедуры повышают вероятность заболевания рака кожи. Чему верить, а чему нет – каждый решает для себя сам
3.Диагностика и лечение болезни
Поскольку признаки заболевания очевидны, в т.ч. и самому пациенту, диагностика не вызывает сложности. В остальном, самочувствие больного никак не меняется. Проблема здесь видится, прежде всего, как косметическая: пятна возникают, напомним, преимущественно на открытых участках тела. Лечения от витилиго не существует. Возможности медицинской помощи ограничены снижением темпа депигментации кожи и расширения пятен. Необходим комплексный подход к решению этой проблемы, особенно если первые признаки заболевания возникли в результате конкретных, заведомо известных провокаций. В одних случаях назначают приём витаминов или микроэлементов, в других необходимы препараты для поддержания нервной системы; применяется также фотохимиотерапия, лекарственные препараты фотосенсибилизирующего действия, стимулирующие выработку меланина, облучение ультрафиолетом.
Само по себе заболевание порой ведёт к психоэмоциональному напряжению из-за невротической фиксации больного на видимых проявлениях болезни. Иногда больному даже требуется психологическая помощь или обучение приёмам аутотренинга, чтобы предотвратить «зацикливание» заболевания в лавинообразную цепную реакцию, где витилиго провоцирует само себя на дальнейшее развитие. Иногда человек настолько угнетен изменениями в своей внешности, что настаивает на пересадке участков пигментированной кожи на видимые обесцвеченные места; также практикуется метод татуирования, при котором светлые пятна тонируются подходящим по цвету пигментом.
Депигментация кожи — заболевание, известное с давних времён, и у различных народов в ходу многочисленные способы восстановления цвета кожи. К примеру, в ряде африканских стран практикуется обезвоживание и строгая диета, приводящие порой к опасному истощению. Известны случаи, когда такое «лечение» оказывалось эффективным. Возможно, это следствие действия чисто психологических, аутосуггестивных механизмов регуляции, однако более вероятным представляется то, что в условиях жесткого ограничения в пище и воде погибают паразиты, живущие в организме и являющиеся причиной депигментации кожи; однако, заболевание может быть вызвано и совершенно иными причинами. В других культурах выработаны менее радикальные «народные» способы замедления депигментации и восстановления цвета кожи: мази, инсоляция, отвары и настои трав для приёма внутрь и наружного применения.
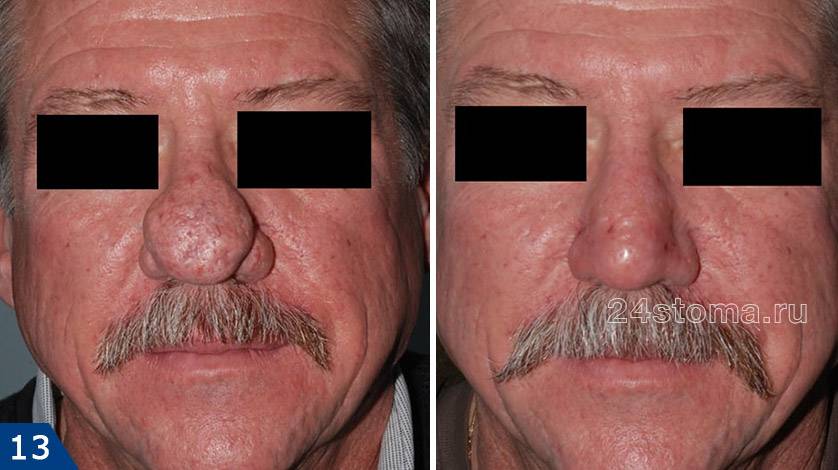
Фиматозная форма (ринофима) –
Фиматозными изменениями называют утолщение кожи (преимущественно в области носа) – с появлением на ней шероховатостей, неровностей, узелков. Утолщение может носить выраженный характер и тогда оно приводит к частичному обезображиванию лица. Чаще возникает у мужчин, т.к. они реже обращаются за медицинской помощью на ранних этапах заболевания. Утолщение кожи носа называют термином «ринофима». Редко фиматозная форма может наблюдаться на подбородке, на лбу, щеках, ушах и веках.
Также при той форме могут возникать телеангиэктазии, гиперплазия сальных желез. В дермальном слое кожи наблюдается плотный воспалительный инфильтрат, на месте которого потом происходит, например, разрастание и фиброз тканей с образованием узлов. Существует несколько гистологических типов ринофимы, например, фиброзная, железистая, фиброангиоматозная и др.
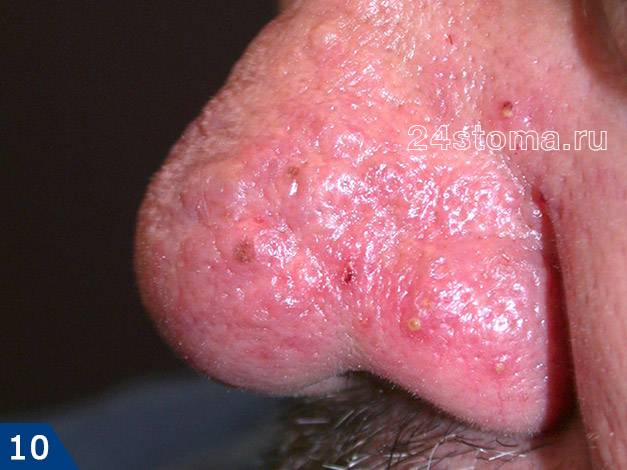
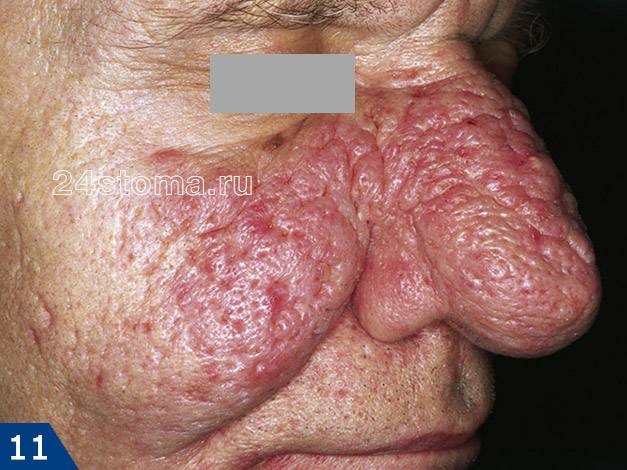
Схемы лечения фиматозной формы –
| Выраженность | Лечение |
Мягкое течение – увеличение толщины кожи, но без изменений контуров |
|
Умеренное течение – имеет место изменение контуров, но без узловой составляющей | В дополнение к вышесказанному:
|
Тяжелое течение – имеет место изменение контуров с узловой составляющей |
Ринофима: удаление избытка тканей СО2-лазером
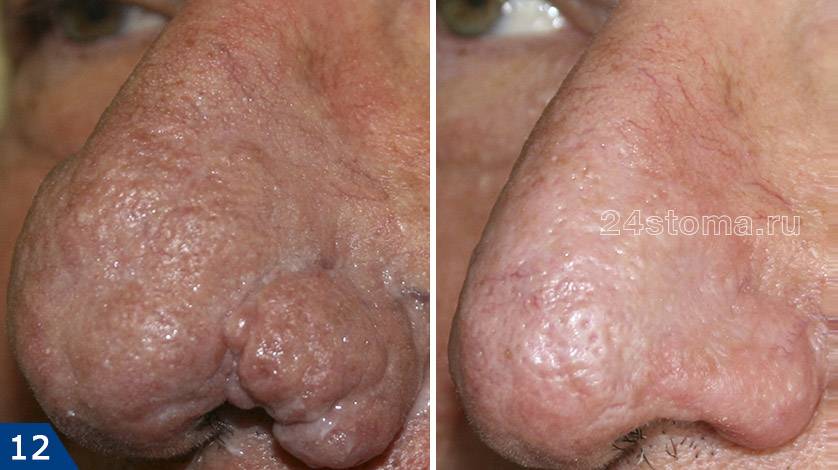
Что это такое и особенности белых пятен у детей
Появление депигментированных участков у малышей свидетельствует о наличии патологического процесса в организме.
О чем может свидетельствовать белое пятно у грудничка и ребенка постарше:
- Гипомеланоз – недостаток пигмента меланина в кожных покровах. Состояние проявляется сразу после рождения малыша либо через несколько месяцев. Активация патологического процесса происходит после перенесенного инфекционного заболевания у матери в период беременности, грудного вскармливания или после болезни новорожденного ребенка. Это опасное состояние, при тяжелой форме гипомеланоза развиваются патологические процессы в ЦНС на периферии и в головном мозге.
- Витилиго – одно из форм гипомеланоза, не связанная с инфекционными заболеваниями. Пятна могут появляться на теле, лице, шее. На общее состояния ребенка наличие бледных пятнышек не отражается. Заболевание не заразно. Во время пребывания на солнце эти участки кожи не загорают, а остаются светлого оттенка.
- Отрубевидный лишай – у детей появляется редко. У новорожденных не встречается вообще. Это грибковое поражение кожных покровов. Течение длительное, хроническое, заразное. Пятна чешутся, шелушатся и доставляют владельцу неприятные ощущения. Инфекция переходят контактным путем.
- Белый лишай – на внешний вид представляет собой круглые белые точки на теле: поверхности щек, руках, ногах, шее, спине. Сухое образование слегка возвышается над кожей, имеет нечеткие границы и шершавое на ощупь, напоминает родинку. Не чешется и не беспокоит владельца. Основная масса пациентов – это дети от 3 до 16 лет. Заболевание неопасно и зачастую происходит самостоятельное выздоровление.
Предлагаем ознакомиться Нарыв (гнойник) на десне: лечение в домашних условиях, чем полоскать