Описание лекарственной формы
Препарат выпускают в форме овальных таблеток с гравировкой «Е», покрытых оболочкой, в состав которых входят следующие компоненты:
- ибупрофен;
- пирогенный диоксид кремния;
- крахмал из кукурузы;
- натрий карбоксилметилкрахмал;
- магний стеариновокислый.
Оболочка состоит из гипромеллозы, повидона, макрогола, двуокиси титана. Основной компонент таблетки ибупрофен – это производное пропионовой кислоты. Вещество снижает жар, купирует боль и воспаление. Оно подавляет активность циклооксигеназы 1 и 2 типа и угнетает синтез простагландинов. Как и другие нестероидные противовоспалительные препараты Миг 400 проявляет антиагрегантную активность.
Лучше всего препарат действует против выраженной боли воспалительного характера. Анальгетик не вызывает зависимость. Лекарство быстро проникает в кровоток, максимальная его концентрация в организме наблюдается через 2 часа после приёма.
Миг 400 при грудном вскармливании
Согласно инструкции, нестероидный противовоспалительный медикамент запрещено применять кормящим мамам. Это объясняется тем, что небольшая концентрация ибупрофена и его метаболитов проникает в кровь и выделяется в организм новорождённого вместе с молоком. Именно по этой причине Миг 400 может негативно повлиять на младенца при ГВ.
Информация о влиянии лекарственного средства на ребёнка отсутствует, так как его не тестировали на этой категории пациентов. Применение анальгетика при лактации допустимо в том случае, если женщина использует терапевтические дозы для купирования боли или жара на протяжении короткого времени. Только тогда нет необходимости прерывать естественное вскармливание.

Если женщина при грудном кормлении вынуждена принимать Миг 400 длительный срок или в высоких дозировках (больше 3 таблеток за 24 часа), то грудничка стоит перевести на искусственное питание. Для поддержки лактации следует сцеживать молоко из груди. После окончания лечения грудное вскармливание возобновляется.
Согласно медицинским исследованиям, Ибупрофен не проявляет мутагенное, канцерогенное и тератогенное действие. Таким образом, Миг 400 при грудном вскармливании возможно применять кратковременно только по медицинским показаниям. Решение об определении дозировки примет врач с учётом возраста и симптомов, которые проявляются у пациентки. Самостоятельно превышать дозу запрещено, так как влияние НПВС на новорождённого и мать непредсказуемо.
Подписывайтесь на нашу группу Вконтакте
Что делать с мигренью при беременности и ГВ?

Вылечить мигрень полностью пока не получается, несмотря на все достижения науки. Чаще всего предрасположенность к этой патологии наследственная, и проявиться она может приступами мигрени у детей даже в раннем возрасте (причем они не всегда совпадают с классическим описанием).
Но вот предупреждать эту головную боль, влиять на ее частоту и силу можно даже в домашних условиях, самостоятельно и без лекарств
Важно выявлять свои провокаторы мигрени (по данным исследований 15% больных их не знают) и избегать дополнительных. Каких?
Обезвоживание
Это самый частый провокатор мигренозных приступов, который срабатывает почти у всех пациентов. То есть для предупреждения надо следить за тем, сколько вы пьете.
Голод
Нерегулярное питание способно вызвать приступ
Для будущих мам важно избегать нарушений режима в любом случае, в том числе и чтобы избежать головной боли при беременности.. Недосып и переутомление
Недосып и переутомление
Нехватка сна или его низкое качество плохо влияют на весь организм, а также нередко вызывают приступ мигрени. По понятным причинам в беременность сон может нарушаться – но тогда надо компенсировать его отдыхом.
Духота
В душном помещении от недостатка кислорода голова может разболеться даже у самого здорового человека, что говорить о будущей мамочке со склонностью к мигрени. Спазмы сосудов, недостаточное кровоснабжение головного мозга вызывают приступы тошноты, обмороки – и мигрень.
Гиподинамия
Физическая нагрузка действительно помогает предупреждать мигренозные боли. И это доказано даже для беременных: российские ученые сравнили частоту приступов в двух группах будущих мам с выраженной мигренью. Первая выполняла все назначения врача, а вторая дополнительно гуляла по 4 часа и использовала техники релаксации. В итоге во второй группе частота приступов резко снизилась до менее, чем одного за три месяца. Гуляйте больше!
Избыток напряжения
Как физического, так и эмоционального – оба эти вида тесно связаны, и оба могут спровоцировать мигрень. Чтобы избавиться от напряжения, советуют йогу для беременных, дыхательные техники, методы релаксации – все, что подходит лично вам.
Эмоциональное состояние может доходить до стадии депрессивно-тревожного расстройства, и это еще один триггер мигрени. Особенно часто он влияет на матерей после родов в виде перинатальной депрессии.
Фармакодинамика и фармакокинетика
Инструкция по применению МИГа содержит сведения, что активным веществом таблеток является ибупрофен. Этот компонент обладает противовоспалительным и жаропонижающим действием, неизбирательно ингибирует циклооксигеназу и блокирует синтез простагландинов. Медикамент проявляет анальгезирующее действие при болях. Таблетки быстро всасываются из желудочно-кишечного тракта.
Медикамент достигает максимальной плазменной концентрации через два часа после приема, связывается с белками на 99 %, медленно распределяется в синовиальной жидкости. Биотрансформация ибупрофена происходит в печени, образуются карбоксильные и гидроксильные неактивные метаболиты. Их период полувыведения составляет 2,5 часа, выводятся с мочой и желчью.

Передозировка
Если принять МИГ от зубной боли или других синдромов в увеличенной дозе, то возможно развитие абдоминальной и головной болей, рвоты, сонливости, метаболического ацидоза, тошноты, заторможенности, шума в ушах. Осложнениями становятся острая почечная недостаточность, брадикардия, фибрилляция предсердий, депрессия, кома, снижение давления, тахикардия, остановка дыхания.
Если передозировка случилась менее часа назад, промывают желудок. Показано щелочное питье, прием активированного угля, симптоматическое лечение. Согласно инструкции по применению, эффективен форсированный диурез. При длительном приеме увеличенных доз препарата возможно развитие изъязвления слизистой оболочки желудочно-кишечного тракта, нарушения зрения, прорывных и профузных кровотечений.
Побочные действия
Таблетки МИГ могут привести к появлению побочных реакций со стороны разных органов и систем. Инструкция по применению выделяет следующие:
- запор, рвота, изжога, боли в животе, диарея, тошнота, снижение аппетита, метеоризм;
- отек конъюнктивы, века, сухость и раздражение глаз, двоение или нечеткость зрения, снижение слуха, шум или звон в ушах, токсическое поражение зрительного нерва;
- тахикардия, сердечная недостаточность, повышенное давление;
- ринит, аллергия, лихорадка, отек Квинке, бронхоспазм, анафилактический шок, анафилактоидные реакции, эритема, зуд кожи;
- снижение гематокрита, глюкозы в сыворотке крови, гемоглобина, клиренса креатинина;
- повышение сывороточной концентрации креатинина, активности печеночных ферментов в плазме, увеличение времени кровотечения;
- одышка;
- нарушение сознания, бессонница, сонливость, головная боль, раздражительность, нервозность, тревожность, возбуждение, головокружение, депрессия, галлюцинации;
- полиурия, аллергический нефрит, нефротический синдром, острая почечная недостаточность, цистит;
- агранулоцитоз, тромбоцитопеническая пурпура, тромбоцитопения, лейкопения, анемия;
- изъязвление слизистой желудка, афтозный стоматит, боли во рту;
- диспноэ;
- нарушение работы печени;
- эозинофилия;
- гепатит, панкреатит;
- асептический менингит.

Применение и дозировка
Лекарство применяют пероральным методом. Дозировку определяет лечащий врач для каждого пациента отдельно с учётом его возраста и симптоматики.

Стартовая доза – 200 мг трижды или четырежды, если боль не уменьшается, то принимают 400 мг трёхкратно. После устранения боли суточную дозировку уменьшают до 600 – 800 мг.
Терапевтический курс длится около 7 дней. Самостоятельно превышать дозу категорически запрещено. Если такая необходимость существует, то сначала посоветуйтесь с доктором.
При нарушении функциональности почек, печени или сердца лекарство принимают в минимальной дозировке.
Аналоги
Заменить лекарство МИГ могут препараты с аналогичными действиями и компонентами состава. Таковыми являются:
- Адвил – нестероидное средство на основе ибупрофена;
- Бонифен – противовоспалительные таблетки, содержащие ибупрофен;
- Бурана – жаропонижающие таблетки с идентичным МИГу составом;
- Ибупром – нестероидный противовоспалительный анальгетик, содержащий ибупрофен;
- Деблок – таблетки на основе ибупрофена;
- Ибуфен – суспензия для приема внутрь, содержит ибупрофен;
- Нурофен – болеутоляющие таблетки и гель на основе ибупрофена;
- Кетонал – гель и таблетки на основе кетопрофена;
- Дексалгин – противовоспалительные таблетки, содержащие дескетопрофен;
- Налгезин – жаропонижающие, противовоспалительные и анальгезирующие таблетки, содержащие напроксен натрия.

Противопоказания
Особенности фармакокинетики ибупрофена вызвали наличие следующих противопоказаний приема препарата:
сильная чувствительность к составляющим препарата;
геморрагические диатезы;
нарушение свертываемости крови;
последние три месяца беременности (первые шесть – осторожностью);
дети до 12 лет;
кровотечения;
дефицит глюкозо-6-фосфатдегидрогеназы;
аспириновая астма;
патологии зрительного нерва;
язвы и эрозии желудочно-кишечного тракта;
непереносимость нестероидных противовоспалительных препаратов.
Следует проявлять осторожность при использовании лекарства, если присутствуют некоторые состояния и обстоятельства:
- артериальная гипертензия;
- сердечная недостаточность;
- гастрит;
- колит;
- гипербилирубинемия;
- нефротический синдром;
- сочетание портальной гипертензии с циррозом печени;
- энтерит;
- нефротический синдром;
- язва двенадцатиперстной кишки;
- язва желудка;
- заболевания крови.
А что насчет лекарств от мигрени для беременных и кормящих?
Увы, полностью безопасных препаратов от мигрени для беременных и кормящих нет. Есть эффективные средства – например, опиаты, триптаны, вальпроаты – которые в целом крайне не рекомендуются даже не беременным, но способным зачать ребенка женщинам, настолько велика опасность для плода.
Факт!
По последним данным у группы вальпроатов выяснилось еще одно последствие – прием таких медикаментов во время беременности на 6-11 пунктов снижает интеллект ребенка (IQ).
Молекулы многих лекарств от мигрени попадают к ребенку через плацентарный барьер или с грудным молоком. Поэтому большинство препаратов для лечения и контроля приступов не назначаются в период вынашивания. Особенно они опасны в первом триместре – когда резко возрастает частота приступов.
Самое большое ограничение любых лекарственных препаратов при беременности – в первом триместра и за 2 недели до ПДР.
Так чем лечить мигрень при беременности и грудном вскармливании?
По совету врача можно разово применять парацетамол, со второго триместра – ибупрофен. Самостоятельное решение о приеме опасно: даже эти знакомые препараты могут навредить без учета всех аспектов здоровья. Так, например, привычная ацетилсалициловая кислота беременным не назначается совсем.
При тяжелых приступах мигрени медикаментозная терапия проводится под контролем врача с учетом риска для матери и ребенка.
Из немедикаментозных, но медицинских средств помощи при мигрени доказана эффективность психотерапии, метода биологической обратной связи и аппаратное воздействие на тройничный нерв. Именно он «виновен» в начале приступа. А так как ветви этого нерва находятся близко к кожному покрову (в области лба), то возможно воздействие на него при помощи электромагнитного поля, например, электродом Цефали
Важно: все виды терапии подбираются и назначаются только врачами!
Использованы фотоматериалы Shutterstock
Лекарственное взаимодействие
MIG 400 (МИГ 400) способен снижать действие Фуросемида и тиазидных диуретиков, что приводит к задержке натрия и подавлению выработки простагландинов. Другие лекарственные взаимодействия из инструкции по применению:
Ибупрофен усиливает эффект пероральных антикоагулянтов, поэтому желательно их не сочетать вместе.
Активный компонент состава снижает антиагрегантное действие ацетилсалициловой кислоты, понижает действие антигипертензивных медикаментов.
Препарат с осторожностью применяется одновременно с нестероидными противовоспалительными средствами и глюкокортикостероидами, что приводит к появлению побочных реакций со стороны пищеварительного тракта.
Ибупрофен повышает уровень Метотрексата в крови, при сочетании с Зидовудином при лечении гемофилии ВИЧ-инфицированных больных повышает риск развития гемартрозов.
Сочетание Мига с Такролимусом приводит к увеличению вероятности развития нефротоксичности на фоне подавления выработки простагландинов.
Препарат усиливает гипогликемические свойства инсулина и пероральных гипогликемических средств.
Противопоказания и побочные реакции
Миг 400 противопоказан в следующих случаях:
- Повышенная кровоточивость.
- Эрозии и язвы в пищеварительном тракте.
- Хроническая кровоточивость на фоне пониженной свёртываемости крови и другие расстройства гемостаза.
- Аспириновая астма.
- Кровоизлияния.
- Дефицит глюкозо-6-фофсфатдегидрогеназы.
- Патологии зрительного нерва.
- Непереносимость компонентов Миг 400.
- Повышенная чувствительность к ацетилсалициловой кислоте и другим НПВП.
Как гласит инструкция, медикамент запрещено принимать беременным, новорождённым и детям до 13 лет. Кроме того, препарат противопоказан при лактации.
Под контролем врача анальгетик применяют пожилые пациенты, а также те, кто страдает от гипертонии, функциональной недостаточности печени, почек, сердца, воспаления слизистой оболочки желудка. Это ограничение касается больных с колитом, язвой, нефротическим синдромом, энтеритом и т. д.
Миг 400 следует принимать крайне осторожно, важно придерживаться рекомендуемой дозы, в противном случае повышается вероятность негативных реакций:
- снижается аппетит, тошнит, проявляется рвота, вздутие, боль в животе, жжение за грудиной, запор;
- пересыхает слизистая глаз, возникают расстройства слуха, токсические поражения органов зрения, отёчность конъюнктивальной оболочки век;
- гипертония, учащённое сердцебиение;
- ангионевротический отёк, одышка, анафилаксия, зуд, насморк, жар;
- возникает бессонница, стрессовые состояния, вертиго, тревожность, расстройства сознания;
- проявляется острая функциональная недостаточность почек, нефрит аллергического происхождения, увеличивается суточный объём мочи;
- диагностируют малокровие, снижается уровень лейкоцитов или тромбоцитов в крови.
Редко появляются язвочки в ротовой полости, возникает афтозный стоматит, гепатит, воспаление поджелудочной железы, воспаление мозговых оболочек вирусной природы.
Препарат запрещено принимать длительное время, так как он может спровоцировать язвы на слизистой пищеварительных органов, расстройства зрения и кровоизлияния.
Беременность и мигрень: чего ждать?

В целом мигрень у женщин считается гормон-зависимой патологией: чем меньше эстрогена, тем выше вероятность приступа. С этим связана, например, «менструальная мигрень», которая развивается за 2-3 дня до месячных и в первые дни. Корректируется такое состояние довольно просто: при отсутствии противопоказаний женщине назначают гормональные противозачаточные. Но понятно, что при беременности это не вариант.
Есть также формы мигрени, при которых приступ развивается не из-за сниженного количества эстрогена, а при его повышении – например, из-за тех же противозачаточных. И, наконец, есть мигрень, не коррелирующая с гормональным статусом – как у женщин, так и у мужчин.
Насколько высока вероятность, что при беременности мигрень не утихнет?
- Примерно у 7 из 10 будущих мам во время вынашивания приступы становятся реже, слабее или не возникает совсем.
- Однако у оставшихся трех из 10 они продолжаются.
- Беременность также может стать провокатором начала мигрени – по данным разных исследований, от 1,3% до 16,5% женщин с мигренью впервые познакомились с ней в период гестации.
Кроме того, во время вынашивания у многих ранее знакомых с приступами впервые появляется аура.
Причины запора при грудном вскармливании (лактации)
У кормящей мамы. Основная причина запоров при кормлении грудью та же, что и в период беременности: из-за увеличения матки органы малого таза (и прежде всего кишечник) смещаются, что сказывается на их работе. После родов нормальное расположение восстанавливается, но далеко не сразу. Кроме того, в этот период продолжает вырабатываться гормон прогестерон, который действует расслабляюще на кишечник. Это способствует ухудшению его перистальтики (сокращаемости), что может спровоцировать запор у кормящей матери. Кроме этих причин к возникновению недомогания предрасполагают:
- нехватка физической активности;
- недостаток пищевых волокон в рационе (многие кормящие женщины отказывают себе в овощах и фруктах);
- появившиеся после родов геморроидальные узелки, которые вызывают неприятные ощущения при дефекации и сдерживание позывов;
- наличие различных заболеваний (воспалительных процессов, нарушений метаболизма, эндокринных расстройств и др.);
- прием некоторых лекарств (например, железосодержащих препаратов).
У малыша. Запоры у детей на естественном вскармливании чаще всего провоцируются следующими факторами:
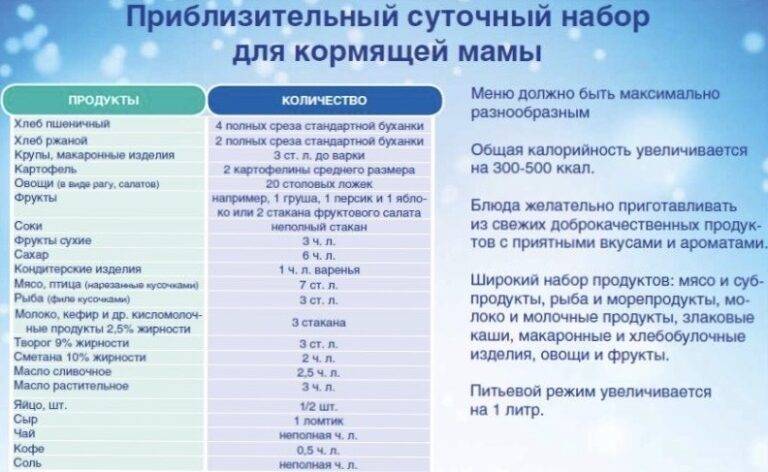
- неправильное питание кормящей мамы (избыток в рационе хлебобулочных изделий, мяса, риса, черного чая, кофе, орехов и других продуктов с закрепляющим действием);
- резкие перемены в питании ребенка (нарушения стула могут быть вызваны быстрым переходом с грудного молока на искусственную смесь или ранним введением прикорма – твердой пищи до 6 месяцев);
- недостаток жидкости (нехватка материнского молока может вызвать так называемый «голодный запор», а воды – ухудшение перистальтики и отверждение каловых масс).