Как предотвратить пиелонефрит?
В профилактике важную роль играет ранняя диагностика
Важно прислушиваться к собственному самочувствию и сообщать врачу о беспокоящих симптомах. Анализы и исследования, назначаемые во время беременности, способствуют раннему обнаружению болезни
Чем раньше выявлена болезнь, тем проще ее лечить и тем меньше риск возникновения осложнений.
Чтобы предупредить болезнь, необходимо:
- пролечить инфекции, имеющиеся в организме, желательно до наступления беременности;
- провести раннее лечение бактериурии и затруднения пассажа мочи, особенно у беременных с многоплодием, крупным плодом, многоводием;
- вести здоровый образ жизни, придерживаться советов врача, ведущего беременность, регулярно посещать женскую консультацию;
- соблюдать личную гигиену;
- избегать переохлаждения, переутомления, стрессов.
Анализы и диагностика
- Проводится наружное акушерское исследование — измеряется окружность живота и стояние дна матки. В связи с уменьшением амниотической жидкости эти показатели отклонены в меньшую сторону, а подвижность плода ограничена.
- При вагинальном исследовании — матка в тонусе и плоский плодный пузырь.
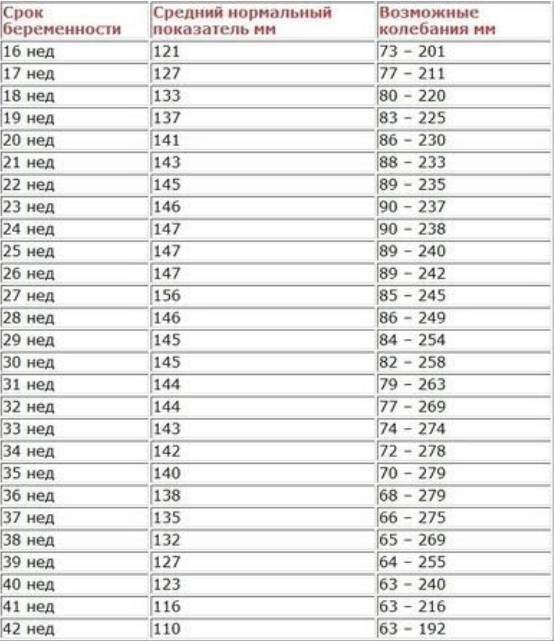
- Важным исследованием является УЗИ оценка околоплодных вод. Вычисляется индекс амниотической жидкости: полость матки мысленно разделяют на 4 квадранта и в каждом определяют глубину кармана амниотической жидкости. Сумма значений в четырех квадрантах — это индекс амниотической жидкости. Если глубина кармана меньше 2 см, а индекс меньше 5 см, то это свидетельствует о маловодии.
- Обследование беременной на наличие инфекций (исследование мочи, крови, мазков из на патогенную флору, ПЦР исследование на инфекции).
- Оценка длины цервикального канала (определяет риск преждевременных родов).
- УЗИ плода, которое позволяет определить аномалии развития.
- Кардилтокография. Оценивает состояние плода его сердцебиению. Проводится исследование только в третьем триместре (после 32 недели).
Причины маловодия при беременности
Все причины, из-за которых возникает маловодие, полностью не изучены, но специалисты выделяют следующие:
- Подтекание околоплодных вод или по научному — амниональная гидрорея. Подтекание вод происходит задолго до ПДР благодаря разрыву плодной оболочки. Медики считают, что это случается из-за инфицирования оболочки или ее преждевременное старение, что приводит к ее истончению и появлению щели. Лечится это отклонение постельным режимом, при этом жидкость успевает восстанавливаться и ее потеря не вредит ребенку
- Нарушения в развитии плодной оболочки. Таких нарушений существует не мало и причин их возникновения тоже, к самым распространенным относят генетические нарушения и пагубное влияние окружающей среды
- Инфицирование плодного пузыря. Существует ряд вирусов, от которых плацента не может защитить ребенка и происходит заражение плодного пузыря, нарушается правильное его функционирование, что и приводит к маловодию
- Перенашивание плода. Плацента и плодная оболочка уже не работают на полную мощность, ребенку не поступают нужные ему питательные вещества и состояние его организма ухудшается, затрудняется также кровообращение в оболочках, что в свою очередь приводит к уменьшению выработки околоплодной жидкости
- Недоразвитие тканей плодного пузыря или их плохая секреторная работа
- Патологии в развитии плода. Здесь врачи выделяют генетические аномалии развития лица и почек
- Бактериальные инфекции в редких случаях способны проникать не только в родовой канал женщины, но и в амниотическую жидкость
- При многоплодной беременности, бывают случаи, что неправильно распределяется кровь в плаценте и поэтому один ребенок недополучает необходимые вещества, а другой получает их слишком много
Маловодие при многоплодной беременности
Разновидности УЗИ исследований
Ультразвуковая диагностика представляет широкий спектр исследований. Существует несколько видов УЗИ, которые с предельной точностью определяют внутриутробные пороки развития малыша.
Стандартное УЗИ. Оно обычно совмещено с биохимическим анализом крови. Оно проводиться не раньше 10 недель беременности. В первую очередь у плода выявляют толщину воротниковой зоны, которая не должна превышать 3 мм, а также визуализацию носовой кости. У малыша с синдромом Дауна воротниковая зона толще нормы, а носовые кости не развиты. Также на увеличение толщины влияют следующие факторы:
- порок сердца
- застой крови в шейных венах
- нарушение лимфодренажа
- анемия
- внутриутробные инфекции
- 3D УЗИ позволяет увидеть цветное изображение малыша, разглядеть конечности, отсутствие сросшихся пальчиков, недоразвитых стоп и пр. Точность диагностики воротникового пространства увеличивается на 30%. Врач может точно сказать, имеются ли патологии развития нервной трубки.
- 4D УЗИ по принципу работы не отличается от более простых вариантов, но обладает массой преимуществ. Врач видит трёхмерное изображение сердца, вид плода с разных ракурсов. Именно 4D диагностика окончательно расставляет все точки над “i”, есть ли хромосомные аномалии или их нет. Со 100% точностью можно утверждать, имеются ли пороки развития нервной системы, скелетная дисплазия, заячья губа или волчья пасть.
Классификация
Формы многоводия:
- Раннее, развившееся от 16 до 20 недель и связанное с неполноценной функцией плодных оболочек. Может свидетельствовать об аномалиях развития плода.
- Позднее, выявляемое во II-III триместре (после 26 недель). Развивается эта форма на фоне заболеваний матери, патологии плаценты и патологии беременности. Причиной его также может быть частичный дородовый разрыв плодной оболочки.
По длительности:
- Хроническое — формируется медленно и прогрессирует. Для подтверждения его УЗИ и другие исследования проводят в динамике в течение 1-2 месяцев. При прогрессировании выставляется окончательный диагноз.
- Острое (преходящее) — возникает остро и временно, развивается после респираторной инфекции, ангины или отравления. Эта форма доброкачественная и исчезает после того, как беременная выздоравливает.
По степени тяжести:
- Легкой тяжести (ІАР — индекс амниотической жидкости 5-10 см).
- Средней тяжести (индекс амниотической жидкости 2-5 см).
- Тяжелой степени (ІАР меньше 2 см).
Умеренное маловодие при беременности (околоплодная жидкость определяется в количестве 400-500 мл) выявляется случайно на УЗИ, поскольку умеренное маловодие не сопровождается какими-либо объективными симптомами. Выраженное маловодие диагностируется в том случае, если недостаток жидкости превышает 700 мл. Выраженное маловодие уже сопровождается симптомами — боль при движении плода, головокружение, тошнота или рвота, может быть сухость слизистых оболочек.
Как влияет маловодие на развитие беременности и состояние плода? В любом триместре оно сопряжено с рисками для беременной и плода. Маловодие при беременности 20 недель часто сопряжено с летальным исходом плода. Длительное наличие олигогидрамниона в этом сроке увеличивает риск аномалий грудной клетки, недоразвития легочной артерии и деформаций конечностей. Обычно в этом сроке олигогидрамнион развивается после инфекционно-воспалительных заболеваний и сочетается с недостаточностью плаценты и аномалиями развития. У беременных в анамнезе выявляется цитомегаловирусная инфекция, герпетическая инфекция или парагрипп. Если выявляется маловодие, воспаление плаценты и плодных оболочек, нарушения эмбриогенеза, решается вопрос о целесообразности сохранения беременности.
Если выявлено маловодие на 32 неделе беременности ее пролонгируют. Умеренное маловодие на этом сроке не опасно, но для уточнения состояния плода проводится кардиотокография на 32-33 неделе гестации и ежемесячный контроль УЗИ. При выраженной форме маловодия и наличии повышенного тонуса матки на 34 неделе показана госпитализация. Лечение включает седативные препараты, спазмолитики, препараты, улучшающие плацентарный кровоток, и по показаниям — гормоны. Усилия врачей направлены на пролонгацию беременности и созревание малыша, поэтому беременной предлагается госпитализация с целью сохранения беременности.
В 36 недель-37 продолжают активно наблюдать за плодом, назначается лечение, улучшающее метаболизм в плаценте и газообмен, а также витамины. При гипертонусе назначаются токолитики. Если консервативное лечение не дает результатов, количество околоплодных вод по-прежнему уменьшается, а состояние плода ухудшается, рекомендуется родоразрешение независимо от срока беременности. С учетом высокого риска осложнений при родах предпочтение отдается кесареву сечению.
38 или 39 недель — это срок, на котором можно родоразрешать беременную, поэтому выполняется плановое кесарево сечение. Маловодие на 40 неделе и 41 связано с переношенной беременностью, поскольку к 40 неделе количество вод в норме уменьшается до 0,6 л — это показание для родоразрешения.
Профилактика гипоксии плода
Профилактику гипоксии плода должна выполнять женщина, которая решила стать матерью, а именно:
- правильно выбрать способ рождения ребёнка. При кесаревом сечении меньше шансов на возникновение гипоксии плода, чем при естественных родах
- своевременное лечение болезней, которые сопутствуют беременности
- избегать сильных физических нагрузок, только дыхательная гимнастика
- отдыхать достаточное количество времени
- рационализировать питание, путём употребления большого количества витаминов и кальция
- вести здоровый образ жизни, отказаться от алкоголя, никотина и наркотиков
- регулярно наблюдаться в женской консультации
- вовремя становиться на учёт к акушеру-гинекологу
- планировать беременность и тщательно к ней подготавливаться, путём обследования у врачей, лечения хронических, инфекционных или гинекологических заболеваний
Существует много исследований, связанных с лечением гипоксии плода. Одно из них — применение баротерапии в лечении гипоксии плода.
Осложнения
Все, у кого обнаружена эта патология, интересуются, чем опасно многоводие для беременных. Острая форма патологии, как уже было отмечено, может спровоцировать прерывание беременности. До 28-й недели гестации прерывание проводится по медицинским показаниям. При многоводии роды могут случиться раньше времени, потому что матка сильно растянута. Осложнением может стать дородовое излитие вод, кровотечение в первые два часа после родов и в последовом периоде.
Многоводие часто служит причиной слишком ранней отслойки плаценты. В таких случаях врачи могут прибегнуть к абдоминальному родоразрешению. Во время излития амниотической жидкости могут выпасть мелкие части ребенка или пуповинные петли, тогда срочно нужна будет операция.
Чем опасно многоводие и маловодие при беременности?
При выраженном многоводии беременной угрожают:
– Преждевременные роды или выкидыши на поздних сроках;
– Ранее излитие околоплодных вод с необходимостью экстренного кесарево сечения;
– Слабость родовой деятельности;
– Кровотечения в послеродовой период из-за ухудшившейся сократительной способности матки;
– Неполное отделение плаценты после родов;
– Сердечно-легочная недостаточность у матери;
– Отслойка плаценты во время беременности;
– Сильные растяжки на животе.
При выраженном маловодии беременной угрожают:
– Задержка роста и развития плода, в том числе, гипоксия плода;
– Внутриутробные травмы малыша во время активных движений, включая искривление позвоночника и тазобедренных суставов;
– Образование сращений между кожей плода и амнионом;
– Внутриутробное инфицирование плода;
– Слабость родовой деятельности;
– Поздние выкидыши или внутриутробная гибель плода;
– Гибель плода в первые дни жизни после рождения из-за выраженных последствий гипоксии и сильных внутриутробных травм.
Описание
Маловодие – акушерская патология, для которой характерно уменьшение объема амниотической жидкости.
Околоплодные воды обогащены минералами и питательными веществами. Их наличие способствует расширению пространства полости матки, благодаря чему уменьшается степень компрессии ее стенок на плод. Согласно статистике, маловодие при беременности встречается не часто, всего у 4% беременных женщин. Данная патология может проявиться на любом сроке гестации, однако значительно чаще диагноз устанавливается в 3 триметре беременности. Если маловодие появляется в 1 триместре, высока вероятность развития самопроизвольного аборта.
Выделяют следующие возможные причины развития патологии:
- аномалии развития плаценты;
- гестоз – осложнение беременности, для которого характерно следующее: периферические отеки, повышенное артериальное давление, судороги, потеря белка с мочой;
- аномалии развития плода (врожденные пороки развития);
- хронические заболевания матери (артериальная гипертензия, гломерулонефрит, пиелонефрит, сахарный диабет и т.д.);
- инфекционные заболевания (токсоплазмоз, хламидиоз, микоплазмоз, грипп и т.д.). Возбудитель инфекционного заболевания, циркулирующий в крови матери, проникает к хориону и провоцирует нарушение продукции околоплодных вод;
- переношенная беременность (срок беременности превышает 42 недели);
- многоплодная беременность;
- длительный прием препаратов, используемых для торможения родовой деятельности.
Также стоит отметить, что в группе риска по возникновению маловодия попадают женщины, имеющие вредные привычки (алкоголизм, наркомания, никотиновая зависимость) и работающие на вредных производствах.
Маловодие при беременности грозит различными осложнениями. К осложнениям со стороны плода относятся:
- гипоксия плода;
- гипотрофия плода – несоответствие физических параметров плода сроку беременности;
- травмы плода (например, деформация черепа, искривление позвоночника, косолапость);
- внутриутробное инфицирование плода;
- внутриутробная гибель плода.
Также возможно появление аномалии родовой деятельности, преждевременных родов, кровотечения в последовом и послеродовом периоде.
Именно поэтому важно не пропускать профилактические осмотры, поскольку они позволяют выявить патологию на ранних этапах. Кроме того, при появлении каких-либо симптомов нельзя пренебрегать своим состоянием, следует незамедлительно обратиться за помощью к специалисту
Лечение
1. Острое заболевание
Лечение возникшей патологии нельзя откладывать. Развиваясь, болезнь может принести негативные последствия для женщины и ребенка. Это именно тот случай, когда прием антибиотиков во время беременности оправдан. Врач подбирает максимально безопасные для плода антибиотики: в зависимости от триместра, используются те или иные препараты. За ходом лечения необходимо строго следить, поэтому при острой форме рекомендуется стационар.
Препараты, назначаемые врачом:
- антибиотики — воздействуют на возбудителя патологии: пенициллины, нутрифоновый ряд лекарств, цефалоспорины и другие лекарства, согласно триместру беременности;
- спазмолитики — подавляют мышечные спазмы;
- болеутоляющие — снимают болевые ощущения;
- уроантисептики — оказывают противомикробное действие;
- общеукрепляющая терапия, прием витаминов, фитотерапия, седативные вещества. Эффективен прием канефрона, обладающего спазмолитическим, противовоспалительным и болеутоляющим действием. Это растительный препарат, позволяющий снять лекарственную нагрузку на организм;
- физиотерапия, катетеризация, дезинтоксикация и другие виды воздействия;
- позиционная терапия — для очищения почки от застоя мочи.
Постельный режим (около 1 недели) рекомендован в острой фазе болезни, при сильных болях, температуре. Далее желательно проводить время в движении, чтобы восстановить движение мочи из пораженного органа. Поза «кошки», которую беременной рекомендовано принимать несколько раз в день по 10–15 минут, способствует лучшей работе почек.
2. Хронический пиелонефрит
Лечение хронической формы, если нет отклонений в анализах, может происходить дома. Как лечить данную форму, определяет врач. Если симптомы не беспокоят, и женщина чувствует себя хорошо, обычно врач дает общие рекомендации.
При диагностике у больной хронической почечной недостаточности схема лечения корректируется (запрещается применять нефротоксичные антимикробные лекарства).
Прогноз лечения благоприятный. В некоторых случаях возможен переход острой болезни в хроническую форму. Случается, развиваются осложнения.
Симптомы маловодия
- боли живота, которые обостряются во время шевелений ребенка;
- отставание размеров высоты стояния матки, которые не соответствуют сроку беременности;
- недостаточные для срока размеры окружности живота;
- ухудшение общего состояния беременной;
- повышение артериального давления.
Если Вы обнаружили у себя схожие симптомы, незамедлительно обратитесь к врачу. Легче предупредить болезнь, чем бороться с последствиями.
Лучшие врачи по лечению маловодия
10
Акушер
Гинеколог
УЗИ-специалист
Гинеколог-эндокринолог
Врач высшей категории
Гутникова Виктория Яковлевна
Стаж 25
лет
Кандидат медицинских наук
Медицинский центр ЕвроМед на Маяковской
г. Москва, ул. Красина, д. 14, стр. 2
Маяковская
870 м
Пушкинская
1.3 км
Баррикадная
1.4 км
8 (499) 519-36-55
9.9
Акушер
Гинеколог
Гинеколог-эндокринолог
Врач высшей категории
Кадохова Вера Валерьевна
Стаж 16
лет
Кандидат медицинских наук
Медицина и Красота на Павелецкой
г. Москва, 6-й Монетчиковский пер., д. 19
Павелецкая
310 м
Павелецкая
640 м
Добрынинская
820 м
8 (499) 519-34-67
9.2
Акушер
Гинеколог
Врач высшей категории
Насонова Нина Викторовна
Стаж 31
год
Медицинский центр ОН КЛИНИК на Таганке
г. Москва, ул. Воронцовская, д. 8, стр. 6
Марксистская
300 м
Таганская
490 м
Таганская
540 м
8 (499) 519-37-05
9.9
Акушер
Гинеколог
Цомаева Елена Александровна
Стаж 15
лет
Кандидат медицинских наук
Медцентр ОН КЛИНИК на Парке культуры
г. Москва, Зубовский б-р, д. 35, стр. 1
Парк культуры
580 м
Парк культуры
630 м
Смоленская
1.3 км
8 (499) 519-37-05
9
Акушер
Гинеколог
Печинина Лариса Саидбековна
Стаж 38
лет
Медицинский центр Он Клиник на ул. Трёхгорный Вал
г. Москва, ул. Трёхгорный Вал, д. 12, стр. 2
Улица 1905 года
790 м
Краснопресненская
1.2 км
Баррикадная
1.6 км
8 (499) 116-78-79
10
Гинеколог
Маммолог
Гинеколог-эндокринолог
Врач высшей категории
Арнаут Светлана Ивановна
Стаж 31
год
Кандидат медицинских наук
Евромедклиник
г. Москва, Сиреневый бульвар, д. 32а
Щелковская
900 м
Первомайская
980 м
8 (495) 185-01-01
10
Акушер
Гинеколог
Врач высшей категории
Минасян (Артемьева) Мария Александровна
Стаж 25
лет
Кандидат медицинских наук
Медцентр Бест Клиник на Речном вокзале
г. Москва, Ленинградское ш., д. 116
Беломорская
1.1 км
Речной вокзал
1.8 км
8 (499) 519-36-06
9.8
Акушер
Гинеколог
Врач высшей категории
Новик Светлана Ивановна
Стаж 26
лет
Столичная Медицинская Клиника на Сретенке
г. Москва, ул. Сретенка, д. 9
Сретенский бульвар
410 м
Сухаревская
500 м
Тургеневская
530 м
8 (499) 519-34-80
9.4
Акушер
Гинеколог
Врач высшей категории
Бобрышев Юрий Викторович
Стаж 30
лет
Чудо Доктор на Школьной 49
г. Москва, ул. Школьная, д. 49
Римская
320 м
Площадь Ильича
330 м
Марксистская
1.6 км
Askonamed (Асконамед)
г. Москва, ул. Малая Полянка, д. 2
Полянка
110 м
Октябрьская
790 м
Третьяковская
1 км
8 (499) 519-36-12
8 (495) 185-01-01
9.2
Гинеколог
Маммолог
Гирудотерапевт
УЗИ-специалист
Врач высшей категории
Мамедова Роксана Зиатдиновна
Стаж 16
лет
Кандидат медицинских наук
Евромедклиник
г. Москва, Сиреневый бульвар, д. 32а
Щелковская
900 м
Первомайская
980 м
Евромедклиник 24 Жулебино
г. Москва, Люберцы, м-н Городок Б, ул. 3-е Почтовое Отделение, д. 102
Жулебино
830 м
Котельники
950 м
8 (495) 185-01-01
8 (499) 969-25-84
Причины маловодия при беременности
В большинстве случаев причиной недостаточного количества околоплодных вод является:
- Недоразвитие амниотического эпителия, вследствие чего нарушается продуцирование жидкости в необходимом количестве.
- Поражение плодных оболочек при инфекционно-воспалительных заболеваниях: вульвовагиниты, аднекситы, эндометриты. При выявленном маловодии у беременных в анамнезе отмечаются хламидиоз, трихомониаз, ВПЧ-инфекция, микоплазмоз, гонорея или сифилис.
- Экстрагенитальная патология женщины — хронические заболевания почек, коллагенозы, сердечно-сосудистые заболевания.
- Нарушение обмена у беременной (ожирение, сахарный диабет). Женщины данной патологией составляют группу риска, и недостаточная выработка околоплодных вод отмечается с первого триместра.
- Первичная плацентарная недостаточность, связанная с пороками ее развития или инфарктами.
- Аномальное прикрепление, преждевременная отслойка, преждевременное старение плаценты.
- Аномалии развития мочевыделительной системы у плода (поликистоз почек, недоразвитие почек, различные виды атрезий и обструкций мочевой системы).
- Задержка развития плода или его гибель, хромосомные патологии (трисомия 13,21,18).
- Перенашивание беременности, которое является причиной в 20-30% случаев. Объем жидкости увеличивается до 36-37 недель, а потом начинает уменьшаться и сходи к минимуму при переношенной беременности.
- Олигогидрамнион часто наблюдается у одного из близнецов, если у другого в это время развивается многоводие. Это связано с тем, что кровь, циркулирующая в общей плаценте, распределяется неравномерно.
- Применение нестероидных противовоспалительных средств беременной, которое повышает риск патологии почек у плода. В данном случае олигогидрамнион может развиться быстро (за два дня приема) или в течение нескольких недель от начала лечения НПВС. Обычно это состояние является обратимым — исчезает при отмене препарата.
- В 25% встречается идиопатическое маловодие без видимых причин.
В первом триместре недостаточное количество вод — редкая находка, но связана с неблагоприятным прогнозом (угроза выкидыша). Причины развития данной патологии в этот период: аномалии сердца, нарушение числа хромосом, разрыв плодных оболочек и внутриутробная гибель плода. Не исключаются и ятрогенная причина — медицинские манипуляции (биопсия ворсин хориона).
Олигогидрамнион во втором триместре связан чаще всего с обструкцией мочевых путей плода, разрывом плодных оболочек, отслойкой плаценты и ранней задержкой развития плода. Иногда выявить отклонение в количестве вод удается только в третьем триместре: в предродовом сроке (37-38 недель) маловодие выявляется в 3%-5% случаев, а в 40-41 неделю — в 5%-11%.
Причины маловодия в 3 триместре беременности:
- преждевременный разрыв плодных оболочек;
- задержка внутриутробного развития;
- отслойка плаценты;
- ятрогенные причины (прием беременной ингибиторов АПФ или нестероидных противовоспалительных средств).
Маловодие: первые подозрения
Все женщины отличаются ростом и телосложением, различаются и размеры новорожденных малышей. Поэтому и «нормальный» объем околоплодной жидкости – понятие достаточно размытое. Верхняя и нижняя граница нормы отличаются более чем вдвое: 600-1500 мл.
Зачастую даже опытный гинеколог не может уверенно сказать, идет ли речь о незначительном недостатке/избытке амниотической жидкости или о физиологической особенности конкретной беременной женщины. Поэтому подозрение на умеренное маловодие (объем околоплодных вод 500 мл и меньше) возникает зачастую тогда, когда будущая мама начинает ощущать неприятный симптом: движения ребенка становятся для нее болезненными.