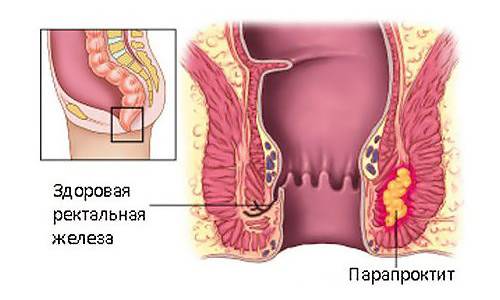
Симптомы
При замершей беременности у роженицы пропадают признаки беременности в первые три месяца вынашивания. Ее не тошнит, соответственно, нет рвоты. Женщина нормально переносит запахи. Грудь становится мягкой, напряженность, которая была до замирания развития плода, пропадает. Но эта симптоматика не во всех случаях указывает на замершую беременность. Раннего токсикоза может и не быть, грудь может не меняться.
Замершая беременность иногда никак не дает о себе знать. Если делать тест на беременность, он может быть положительным на протяжении 2-4 недель после замирания. Это объясняется тем, что ХГЧ выводится из организма несостоявшейся матери очень медленно, и его уровень довольно высок, что отражается на результатах теста.
Базальная температура будет 37˚ С и меньше. Если зародыш, который перестал развиваться, будет находиться в животе матери 3-4 недели и больше, то он начинает разлагаться, появляется интоксикационный синдром:
- недомогание
- слабость
- повышение температуры
Токсины вследствие разложения мертвого эмбриона будут попадать в кровь женщины, вызывая выше перечисленные и прочие симптомы. Если беременность замерла на 4, 5 или 6 месяце, то мать должна почувствовать, что плод прекратил шевелиться. Если он будет в матке еще 2-6 недель, то начнется симптоматика самопроизвольного аборта:
- ноющие боли в нижних отделах живота
- боли, отдающие в поясницу
- мажущие выделения темных оттенков
- отставание матки в росте от примерного срока беременности, что выявляется на осмотре у гинеколога
Чтобы вовремя обнаружить несостоявшийся аборт, нужно, чтобы специалист провел бимануальную пальпацию матки в первые 3 месяца беременности. Эта процедура нужна при каждом посещении гинеколога.
Возможна ли беременность при низком АМГ?
Да, но возможность достижения беременности определяется не только уровнем АМГ, но еще и целым рядом показателей.
В первую очередь, это возраст. Если возраст женщины до 35 лет, шансы на достижение беременности достаточно велики, даже если уровень АМГ крайне низкий. У меня была пациентка 27 лет, после нескольких операций на яичниках по поводу эндометриоза, у которой АМГ был 0.1 нг/мл. На ЭКО мы с ней получили всего 1 клетку, 1 эмбрион. Но эмбрион был качественный и беременность наступила с первой попытки и закончилась благополучными родами.
Второй момент — регулярный менструальный цикл. Если менструация регулярная, через 28–30 дней вместе с остальными факторами это дает хороший шанс на успех.
Очень важный фактор — уровень ФСГ (фолликулостимулирующего гормона гипофиза). Если он в норме, значит, работа яичников не нарушена и есть шанс на получение качественных клеток и наступление беременности.
Один из основных критериев — картинка узи: количество фолликулов диаметром до 10 мм на 2–3 день менструального цикла. Если в яичниках не менее 5 фолликулов с каждой стороны — это очень хороший задел для успешной программы ЭКО, даже если уровень АМГ составляет 0.1 нг/мл. Напрашивается вопрос: а возможно ли такое вообще? Как ни странно, возможно. И в моей практике есть целый ряд подобных успешных примеров.
Еще важный показатель — уровень ингибина В более 40–100 пг/мл.
Итак, АМГ — далеко не единственный фактор, определяющий перспективы достижения беременности, поэтому паниковать из-за его снижения не стоит. Множественные успешные протоколы у пациенток со сниженным уровнем АМГ — еще одно постоянно обновляющееся доказательство. Надеюсь, у всех все получится и количество успешных программ будет только расти!
Профилактика коронавируса при ЭКО
Меры предупреждения заболевания коронавирусной инфекции для людей, планирующих или проходящих ЭКО, практически не отличаются от общепринятых и включают:
- ношение маски и перчаток в общественных местах и транспорте;
- частое мытье рук и их обработка антисептиком;
- регулярную дезинфекцию бытовых предметов, электронных гаджетов (особенно смартфона, компьютерной клавиатуры и мыши);
- соблюдение социальной дистанции в общественных местах, уменьшение контактов с другими людьми.
Однако, людям, планирующим или проходящим ЭКО, нужно тщательнее соблюдать эти рекомендации более и чаще обследоваться в медицинском учреждении. К сожалению, абсолютной гарантии профилактика дать не может, но снижает риск заболевания достаточно серьезно – на 70-90%.
Преимущества вакуумной аспирации
Вакуумная аспирация является одним из распространенных методов для прерывания беременности. Если нет противопоказаний, то врач обычно предлагает именно такой способ, поскольку он имеет ряд неоспоримых преимуществ среди других внутриматочных медицинских манипуляций:
быстрое восстановление сил и нормального самочувствия, уже на второй день после аборта женщина может отправиться на работу;
менструальный цикл восстанавливается быстрее, так как нет серьезных гормональных нарушений;
нет высокого страха перед операцией, так как она не предполагает использование режущих хирургических инструментов;
общий гормональный фон нормализуется быстро по сравнению с хирургическим методом абортирования;
минимум риска осложнения в виде бесплодия;
незначительное повреждение эндометрия, поэтому он быстрее восстанавливается и заживает без большого кровотечения;
операция длится быстро, не требует госпитализации и амбулаторной помощи;
нет необходимости в расширении шейки матки, что в будущем очень важно для женщин, планирующих беременность.
Эта операция также менее рискованна в плане проникновения различных патологических микроорганизмов в полость матки, а значит меньше риск воспалительных процессов.
Что такое имплантация?
Один из этапов протокола ЭКО – перенос эмбриона. Большое значение для его успешной имплантации имеет, насколько хорошо подготовлен к подсадке эндометрий. Поддерживать его в нужном состоянии помогает гормональная терапия в ходе всего протокола ЭКО.
Характеристики эндометрия меняются в течение всего цикла. Максимально благоприятные условия для прикрепления эмбриона наступают примерно на 5-7-й день после овуляции; этот период длится буквально 2-3 дня и называется имплантационным «окном». К этому моменту эндометрий становится толще, заполняется новыми кровеносными сосудами. Снаружи зародыш покрыт трафобластом. Именно эти клетки прикрепляются к эндометрию и постепенно проникают в него глубже. Полная имплантация наступает примерно через 12 дней. При удачном прикреплении эмбриона эндометрий будет первое время снабжать его питательными веществами.
Когда можно планировать беременность после лапароскопии?
Такой метод, как лапароскопия, считают одним из наименее травматических хирургических вмешательств, однако и эта процедура может временно нарушить некоторые функции организма. Как и после любых других хирургических манипуляций, пациентке может потребоваться определенное время для того, чтобы функциональная способность всех органов и систем возобновилась.
Вне зависимости от того, сколько времени женщина провела в стационаре – 2-3 дня или неделю, организм после операции будет однозначно ослаблен, поэтому ему будет сложно сразу же «броситься в бой». И, хотя функциональные возможности женской репродуктивной системы обычно нормализуются уже в течение недели, специалисты не советуют вступать в интимные связи ещё, по крайней мере, на протяжении 4-х недель.
Оптимально, по словам медиков, если беременность после лапароскопии наступает спустя 90 дней после лапароскопического вмешательства: этого периода вполне достаточно для того, чтобы затянулись наружные и внутренние повреждения тканей, стабилизировался гормональный баланс.
Необходимо отдельно указать на такие случаи:
- если лапароскопия была проведена по поводу внематочной беременности или фибромиомы, то женщине позволяется приступать к планированию не раньше, чем спустя полгода после вмешательства;
- если во время лапароскопии хирург проводил удаление большого количества плотных спаек, то наступление беременности лучше отсрочить на шесть месяцев;
- если лапароскопию проводили по поводу злокачественных опухолей, то с беременностью следует подождать не меньше года.
Коронавирус и ЭКО
Как и в случае с естественным оплодотворением, влияние коронавирусной инфекции на ЭКО и последующую беременность является недостаточно изученным. Однако, у современной медицины есть сведения о воздействии более изученных инфекционных заболеваний на экстракорпоральное оплодотворение и вынашивание ребенка. По аналогии с ними можно предварительно заключить, что для женщин, проходящих процедуру ЭКО (а также для их будущих детей), SARS-CoV-2 представляет меньшую опасность, чем для матерей, зачавших естественным путем. Обусловлено это следующими причинами:
- Прохождение тестов на Covid. Женщина, планирующая выполнить процедуру ЭКО, в обязательном порядке проходит предварительное обследование на выявление коронавирусной инфекции. Естественное зачатие – более спонтанный и практически неконтролируемый процесс, не предполагающий сдачи анализов на это заболевание, из-за чего половые партнеры чаще всего не знают достоверно о наличии или отсутствии у себя вируса.
- Раннее развитие эмбриона вне организма матери. При естественном зачатии оплодотворение и первые дни развития плода проходят в материнском организме. В этом случае остановить имплантацию эмбриона в матку невозможно, если у матери был выявлен Covid. При экстракорпоральном оплодотворении зачатие и раннее (первые 5-6 дней) развитие зародыша проходят вне тела матери, в специальном стерильном инкубаторе. Если в этот период оба родителя заболели коронавирусом, врач остановит процедуру ЭКО и законсервирует эмбрион – позже он будет пересажен после того, как заболевшие супруги вылечатся, а тесты покажут у них отсутствие возбудителя.
- Профилактические меры. Если беременность незапланированная, о ней обычной узнают через 2-3 недели после зачатия, когда проявляются ее первые признаки. Соответственно, профилактические меры по предотвращению заражением коронавирусом принимаются будущими родителями с запозданием. При прохождении ЭКО вся профилактика выполняется заранее, поэтому риск передачи вируса эмбриону существенно ниже.
Таким образом, важнейшим преимуществом ЭКО перед естественной беременностью в плане защиты от инфекционных заражений, является постоянный врачебный контроль на всех этапах процедуры – от подготовки до непосредственно оплодотворения и пересадки эмбриона.
Показания для вакуумной аспирации
Существуют два основных фактора, при которых назначают вакуумную аспирацию:
Замершая беременность. В этом случае необходимо освободить полость матки от плодного яйца. В противном случае оно начнет разлагаться. Последствия промедления могут быть самыми непредсказуемыми, начиная от сильнейшего воспаления, и заканчивая заражением крови. Мини-аборт в таком случае гораздо меньше травмирует полость матки, чем механическое выскабливание.
Послеродовые процедуры. У некоторых женщин в послеродовый период матка сокращается слабее, чем необходимо. В таком случае выделения, которые должны обильно вытекать из матки, так называемые лохии, задерживаются в полости матки. Это крайне негативно действует на организм женщины, вызывая различные воспаления. В таком случае доктора после УЗИ могут назначить вакуумную аспирацию, при которой лохии будут удалены из матки.
Для назначения вакуумной аспирации есть необходимые условия. Если они соблюдены, врачи выбирают этот метод как наиболее щадящий и влекущий меньшие последствия для женского организма.
Статьи о прерывании беременности:
- Абортивные таблетки
- Консультация гинеколога
- Как проходит прием гинеколога
- Хирургический аборт
- Диагностика половых инфекций у женщин
- Диагностика гинекологических заболеваний
- Лечение женских заболеваний
- УЗИ малого таза
- Вакуумный аборт
- Обследование перед абортом
- Медикаментозный аборт
- Аборт на ранних сроках
- Аборт на поздних сроках
- Внутриматочная спираль
Правила поведения после прерывания замершей беременности
Существуют некоторые рекомендации, которых необходимо придерживаться после аспирации замершей беременности. В первую очередь нужно отложить повторное планирование беременности минимум на полгода, поэтому гинеколог сразу после процедуры подбирает хорошие противозачаточные средства, которые обязательно нужно принимать или использовать. Также специалист назначает витаминно-минеральные комплексы для восстановления организма.
После того, как врач получит все результаты исследований, он в 80% случаев сможет озвучить причину возникновения замершей беременности. Иногда определить факторы появления проблемы не удается.
Если анализы показывают, что плод погиб из-за инфекции, воспаления, наличия определенного заболевания или нарушения доктор подбирает эффективную терапевтическую схему, которая позволит устранить все опасные факторы для последующего планирования беременности и исключить все риски повторного рецидива.
Терапия может заключаться в гормональном, антибактериальном, противовоспалительном лечении
Также многие специалисты обращают внимание на психологическое состояние женщины, которая потеряла ребенка, и могут назначить ей консультацию у психотерапевта, прием антидепрессантов, успокоительных препаратов растительного происхождения.
Цены:
| Код | Наименование услуги | Цены |
|---|---|---|
| 1 | Первичный прием | 1200 |
| 2 | Повторный прием | 900 |
| 3 | УЗИ малого таза | 1400 |
| 4 | УЗИ второго триместра | 1900 |
| 5 | УЗИ третьего триместра | 2400 |
| 6 | Допплерометрия 2-3 триместр | 1200 |
| 7 | Кольпоскопия | 1500 |
Как добраться от метро:
Назад в раздел
Выбрать клинику
По станции метро
Бесплатная
консультация
специалиста
по телефону:+7 (495) 123-45-56
Все виды анализов
в клиниках и на дому
Акции
Фотогалерея
Как провести профилактику замершей беременности
Чтобы свести все риски развития замершей беременности к минимуму необходимо:
- регулярно посещать гинеколога (1 раз в полгода);
- своевременно лечить половые инфекции;
- следить за своим здоровьем и при наличии определенных симптомов не затягивать с посещением эндокринолога, уролога, венеролога;
- за три месяца до планирования беременности проставить прививки от ветрянки, краснухи.
Также рекомендуется вести здоровый образ жизни, правильно питаться и избавиться от вредных привычек.
Полезная информация по теме:
- Анестезия при проведении операции
- Оборудование клиники
- Необходимые анализы перед манипуляцией
- Профилактика бесплодия после аборта
- Индивидуальный подход к пациентам
- Диагностика гинекологических заболеваний
- Как проходит приём гинеколога
- Обследование после прерывания беременности
- Правовые аспекты
Подготовка к гинекологической чистке
- Консультация врача-гинеколога и гинекологический осмотр.
- Общий анализ крови.
- Коагулограмма (анализ на свертываемость крови).
- Гинекологический мазок на флору (на предмет исключения инфекции и воспалений).
- Анализ крови на РВ, ВИЧ, гепатиты В и С.
Операция проводится за три-четыре дня до менструации, перед манипуляцией нельзя заниматься сексом несколько дней. Также противопоказан прием некоторых медикаментов, но если прекратить прием лекарственных средств невозможно, обязательно проконсультируйтесь с лечащим врачом. Запрещены спринцевания. Нельзя кушать и пить за 10–12 часов до назначенного времени.
Обзор
Внематочная беременность (эктопическая беременность) — прикрепление (имплантация) оплодотворенной яйцеклетки (зиготы) вне полости матки, обычно в одной из маточных труб.
При нормальной беременности сперматозоид оплодотворяет яйцеклетку в одной из маточных труб, соединяющих матку с яичниками. Затем оплодотворенная яйцеклетка попадает в матку, прикрепляется к ее слизистой оболочке (эндометрию), начинает расти и развиваться.
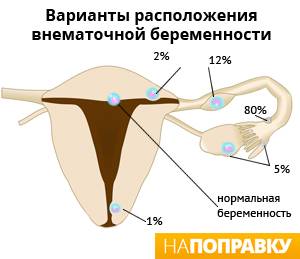 При внематочной беременности зигота имплантируется вне полости матки, чаще всего в одной из маточных труб (т. н. трубная беременность). Обычно это связано с повреждением трубы или нарушением ее функции. Реже (около 2% случаев) яйцеклетка прикрепляется к яичнику, остается в брюшной полости или спускается в шейку матки.
При внематочной беременности зигота имплантируется вне полости матки, чаще всего в одной из маточных труб (т. н. трубная беременность). Обычно это связано с повреждением трубы или нарушением ее функции. Реже (около 2% случаев) яйцеклетка прикрепляется к яичнику, остается в брюшной полости или спускается в шейку матки.
Пока эктопическая беременность прогрессирует (развивается), она не вызывает каких-либо заметных жалоб и обнаруживается лишь в ходе простого теста на беременность. Однако большинство женщин обращаются за медицинской помощью, когда беременность нарушается и появляются выраженные симптомы. Обычно это происходит на сроке 5–14 недель.
Рождение ребенка в результате внематочной беременности невозможно, и потеря плода может стать тяжелым ударом для женщины. Но если внематочную беременность не прервать, дальнейшее развитие яйцеклетки может привести к разрыву маточной трубы, что сопровождается обильным внутренним кровотечением, опасным для жизни.
Как передаются по наследству генетические заболевания
В диаграммах ниже, D или d представляет дефектный ген, а N или n представляет нормальный ген. Мутации не всегда приводят к болезни.
Доминантные заболевания:
Один из родителей имеет один дефектный ген, который доминирует над своей нормальной парой. Так как потомки наследуют половину своего генетического материала от каждого из родителей, есть 50% риск наследования дефектного гена, и, следовательно, заболевания.
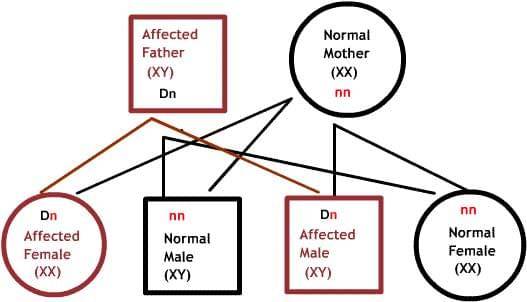
Рецессивные заболевания:
Оба родителя являются носителями одного дефектного гена, но при этом имеют нормальную пару гена. Для наследования заболевания необходимы две дефектных копии гена. Каждый потомок имеет 50% шанс быть носителем, и 25% шанс унаследовать заболевание.
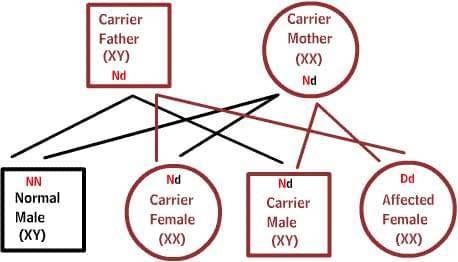
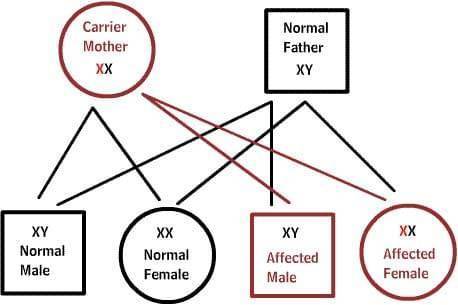
X-сцепленные заболевания:
Нормальные женщины имеют XX хромосомы, а нормальные мужчины XY. Женщины, которые имеют нормальный ген на одной из Х-хромосом, защищены от дефектного гена на их другой Х-хромосоме. Однако, у мужчины отсутствует такая защита в связи с наличием только одной Х-хромосомы. Каждый мужской потомок от матери, которая несет в себе дефект, имеет 50% шанс унаследовать дефектный ген и заболевание. Каждый женский потомок имеет 50% шанс быть носителем, как и ее мать. (на рисунке ниже X представляет нормальный ген а X представляет дефектный ген)
Замершая беременность на разных сроках
Прекращение развития плода на сроке до 28 недель называется замиранием беременности, а свыше 28 недель — гибелью плода. Причина патологии являются инфекции, в том числе и ИППП, воздействие лекарственных препаратов, смена климата, авиаперелёт, стресс, но чаще всего это естественный процесс выбраковки эмбриона с генетическими нарушениями.
Согласно данным ВОЗ 70% всех остановок развития беременности происходит на сроке до 2 недель, поэтому женщина даже не подозревает, что с ней что-то произошло. В этом случае плодное яйцо самостоятельно выходит, вызывая немного более интенсивное кровотечение, чем обычно, которое женщина воспринимает как положенную в срок менструацию.
В 25% патология случается до 10 недели. На таких сроках замершая беременность часто не приводит к выкидышу, плод остается в матке и разлагается, отравляя организм женщины, поэтому требуется помощь гинеколога.
Как проводится кюретаж
Манипуляцию проводят под общим наркозом, то есть безболезненно. Хирург удаляет функциональный слой матки, эндометрий, специальным инструментом (кюреткой). Для этого врач предварительно расширяет цервикальный канал шейки матки с помощью лекарств или инструментария.
По окончании процедуры проводится гистероскопия, исследуется полость матки. В случае, если что-то осталось, выскабливание полости матки повторяется.
Врачи, выполняющие выскабливание полости матки:
Шульга Наталья Валериевна
Врач-гинеколог, врач высшей категории
Стаж 41 год
Записаться на прием
Пузырев Алексей Николаевич
Врач-гинеколог, врач высшей категории
Стаж 42 года
Записаться на прием
Улятовская Лариса Николаевна
Врач-гинеколог, кандидат медицинских наук
Стаж 40 лет
Записаться на прием
Запорожцев Дмитрий Анатольевич
Врач-гинеколог, заведующий отделением гинекологии, кандидат медицинских наук, врач высшей категории
Стаж 31 год
Записаться на прием
Шульженко Светлана Сергеевна
Врач – гинеколог, врач высшей категории
Стаж 32 года
Записаться на прием
Послеоперационный период
В основном, выписка происходит в тот же день. В периоде восстановления после наркоза может наблюдаться головокружение, слабость, дискомфорт внизу живота. Первые несколько часов после операции отмечаются умеренные кровянистые выделения со сгустками. Если выделений нет, это может быть тревожным знаком, нужно сообщить об этом врачу. В норме кровянистые выделения должны быть необильные, длящиеся от недели до двух. Это норма, как и тянущие .
В послеоперационном периоде нужно воздержаться от:
- спринцеваний;
- интимных контактов;
- использования гигиенических тампонов;
- приема лекарств, не назначенных гинекологом;
- купания и плавания в водоемах;
- повышенных физических нагрузок;
- алкоголя;
- тяжелой пищи;
- ванной, бани, сауны.
Рекомендуется спокойный образ жизни и избегание стрессовых ситуаций. Необходимо пить травяные чаи и питаться легкой, нежирной пищей, а также пользоваться душем без агрессивных средств гигиены. По истечении двух недель необходимо прийти на осмотр к лечащему врачу. Если начались выделения желтого или коричневого цвета с неприятным запахом, или сильные выделения не прекращаются, нужно срочно обратиться к врачу.
Возможные осложнения после гинекологической чистки
- Перфорация матки — сквозное повреждение. Может вызвать обильное кровотечение, перитонит и, как следствие, потерю репродуктивной функции.
- Воспаление матки. Лечится антибиотиками.
- Скопление послеоперационных выделений в матке — гематометра. Возникает в случае спазма после процедуры. Если вовремя не оказать помощь, может развиться инфекция. Лечится данное состояние спазмолитиками.
- Надрыв шейки матки. Может возникнуть, если операция проводилась в период воспаления, и орган стал рыхлым.
- Чрезмерная чистка может повлечь повреждение слизистой оболочки. В случае, если поврежден ростковый слой, оболочка не восстанавливается.
Как правило, осложнения случаются крайне редко. Но для личного спокойствия нужно обращаться к опытным, сертифицированным специалистам клиники ЦЭЛТ.
- Кольпоскопия
- Удаление придатков матки
Вакуумная аспирация при замершей беременности
По некоторым причинам плод перестаёт развиваться, то есть практически погибает. Это определяется с помощью диагностических тестов. При подтвержденной замершей беременности проводится извлечение плода из матки любым доступным путем. Это следует делать быстро, так как может наступить общая интоксикация организма женщины из-за разлагающегося плода.
До 5 недель обычно рекомендуется медикаментозный аборт. А свыше 5 недель применяют вакуум-аспирацию, как наиболее щадящий в этом случае метод изгнания плода.
Процедура проводится также, как обычно:
- делается общий наркоз или местная анестезия;
- открывают вход в матку;
- зондом проверяется глубина органа;
- вводят вакуум-шприц на заданную глубину;
- с помощью отрицательного давления создают вакуум и «высасывают» чрез шприц содержимое матки.
Вся процедура занимает несколько минут и контролируется с помощью ультразвукового аппарата. Выполняется операция на гинекологическом кресле.
После проведения чистки не следует стремиться быстро покинуть клинику. Только при условии удовлетворительного состояния стоит отправляться домой и в этот день не планировать никаких дел, что требуют физической и эмоциональной нагрузки.