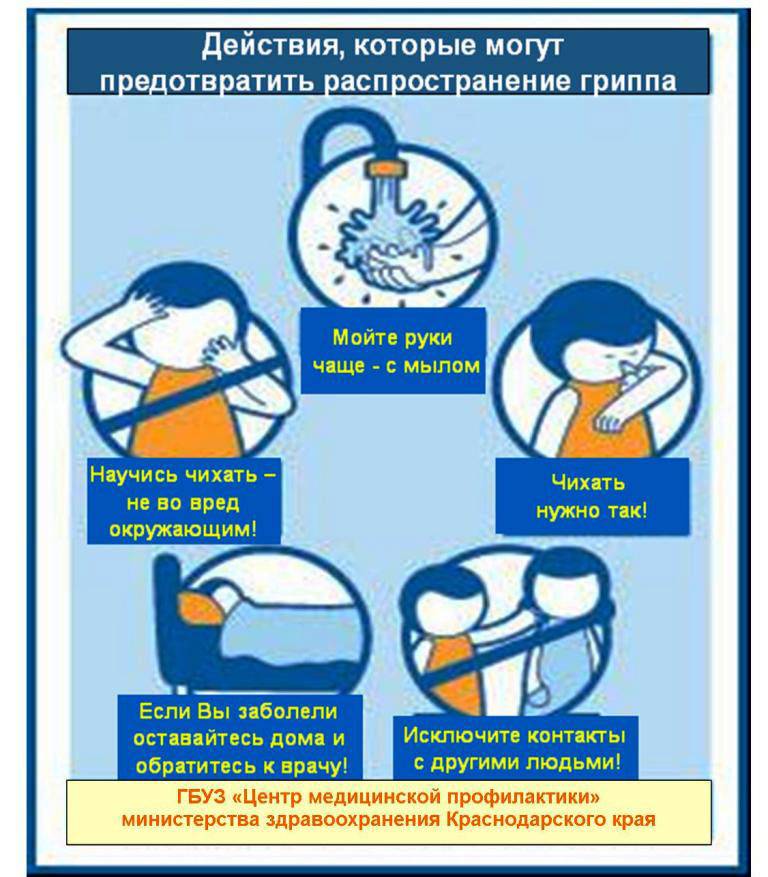
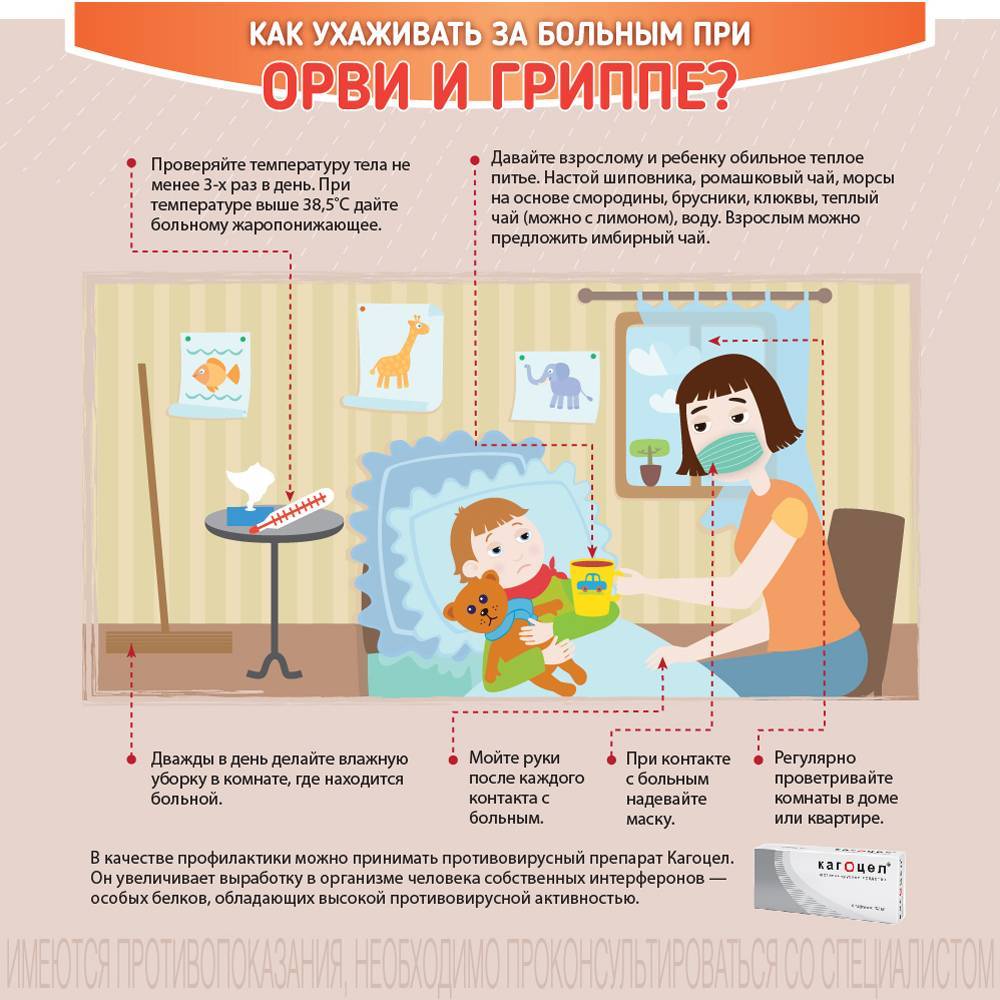
«Ребенок может болеть каждый месяц. Это норма»
— Как формируется детский иммунитет?
— Врожденный иммунитет ребенка начинает закладываться еще на этапе внутриутробного развития в первом триместре беременности. После рождения иммунная система продолжает развиваться и окончательно формируется к периоду полового созревания.
Врачи выделяют 5 критических этапов в формировании иммунитета. Это период новорожденности (первые 4 недели жизни), возрастные периоды — 3−6 месяцев, 2 года, 4−6 лет, а также период полового созревания. В это время иммунная система меняется. Ребенок может болеть чаще, и родители начинают переживать за его здоровье. Но в большинстве случаев беспокоиться не стоит, так как это естественный процесс формирования иммунной системы.
— Раз иммунитет закладывается уже во время беременности, он может пострадать, если женщина в этот период заболеет?
— Это значит лишь то, что плод также может инфицироваться. Вирусы и бактерии могут влиять на формирование различных систем, в том числе и иммунной. Но заболевание, перенесенное во время беременности, не обязательно повлияет на иммунитет ребенка.

— А насколько это зависит от генетики?
— Очень сильно. Есть определенная группа заболеваний (их называют первичными иммунодефицитами), возникновение которых обусловлено именно генетикой. Поэтому если ваш ребенок часто и тяжело болеет, необычно переносит банальные детские инфекции, стоит обратиться к специальному врачу. Возможно, причина частых простуд кроется именно в генах.
— Многим родителям знакома ситуация: отправил ребенка в сад, он там заболел, потом вылечился, пошел в сад — и все по новой. Значит ли это, что с иммунитетом малыша что-то не так?
— Действительно, многих родителей частые простуды пугают. Но переживать стоит в другом случае: если ребенок не болеет вообще. Это говорит о том, что иммунная система не работает, ведь она должна отвечать на инфекцию повышением температуры, чтобы создать непригодные для ее жизни условия. Если реакции нет, значит, иммунная система не работает. К сожалению, при таком раскладе любая, даже самая банальная инфекция может стать фатальной.
Чтобы тренировать свой иммунитет, дети должны болеть. По информации Всемирной организации здравоохранения, в период подъема респираторной заболеваемости (то есть с сентября по апрель) ребенок может болеть каждый месяц. Это норма, но лишь при условии, что малыш переносит болезнь без осложнений и быстро поправляется.
Нормой можно считать и частые простудные заболевания в период, когда малыш начинает ходить в сад. Представьте: до этого он контактировал лишь с членами семьи, а тут круг общения резко расширился — два десятка других детей, воспитательницы, нянечки. И у каждого своя собственная микрофлора. Вполне естественно, что в процессе обмена микробами ребенок может заболеть.
— Вечные споры: слишком легко или слишком тепло одет ребенок. На что ориентироваться, если сам ребенок еще толком не может объяснить?
— Ориентироваться нужно на погоду и на то, как вы одеваетесь сами. Не стоит кутать его в несколько одеял: даже новорожденный ребенок (при условии, что он родился в срок и абсолютно здоров) способен к самостоятельной терморегуляции.
Да, многие родители любят перестраховываться, но не стоит усердствовать. Ведь дети, в отличие от взрослых, никогда не сидят на месте: они постоянно в движении и сами себя согревают.
Когда нужно срочно обращаться к врачу
Часто родители легкомысленно относятся к простуде ребенка и предпочитают лечить его самостоятельно. Но стоит помнить о том, что заболевание может грозить серьезными осложнениями:
- Бронхит.
- Пневмония.
- Отек легких.
- Синдром Рея.
- Фебрильные судороги.
- Менингит.
- Бронхиальная астма.
- Муковисцидоз.
Даже при наличии схожих симптомов каждая простуда может отличаться от предыдущей
Важно вовремя определить наличие бактериальной инфекции, чтобы своевременно назначить корректное лечение и исключить развитие сопутствующих патологий
Определим, когда срочно нужно обращаться к специалисту за помощью:
- Если на четвертые сутки у ребенка не наблюдается улучшения состояния.
- После улучшения состояния оно снова резко ухудшилось.
- Появилась видимая бледность кожи, одышка, повышенная потливость.
- Длительный отказ от приема пищи и жидкости.
- Раздражительность, апатия, постоянный плач.
- Начались гнойные выделения из носа или ушей.
- Появилась боль в различных частях тела.
- Кашель усилился.
- Жаропонижающие средства не дают должного эффекта.
В следующих случаях к врачу нужно обратиться незамедлительно в любом возрасте ребенка:
- Судороги, потеря сознания.
- Рвота в сочетании с высокой температурой.
- Сыпь и отек шеи.
- Затрудненное дыхание.
- Высокая температура дольше трех дней.
- Выраженная желтизна глаз или их покраснение, не связанное с плачем.
- Подозрение на инфекции в ухе (ребенок проявляет беспокойство и постоянно прикасается к ушам, чешет их).
- Заложенность носа в течение длительного времени (дольше 14 дней).
Простуда – это общее название острых респираторных вирусных инфекций, в которые включены разные группы вирусов. Это значит, что ребенок может болеть в год до 8 раз, но возбудителем простуды будут разные вирусы. Сама по себе болезнь очень заразна. Передается по воздуху при дыхании, чихании или кашле, но достаточно легко переносится, если нет отягчающих обстоятельств в виде хронических заболеваний, бактериальных инфекций или ослабленного иммунитета.
Симптомы ОРВИ у детей дают о себе знать спустя пару дней после контакта с заболевшим ребенком. Зачастую болезнь проходит за неделю, оставляя после себя некоторые симптомы: кашель, насморк, боль в горле. При тяжелом течении болезни возможна госпитализация и ряд осложнений. Но в большинстве случаев дети переносят простуду без последствий для здоровья.
Лучшими профилактическими мерами является вакцинация, приём специальных лекарственных препаратов, соблюдение правильного микроклимата дома, поддержание режима сна и бодрствования и качественная еда и обильное питье. Дополнительный прием витаминов и других натуральных микроэлементов способствует укреплению иммунитета ребенка в период простуд и позволяет избежать сложного течения болезни.
Полезные статьи:
Как лечить детейЛечение детей народными средствамиО заболеваниях:ГриппОРЗ/ОРВИКашельНасморк
Профилактика заболеванийЧем кормитьЧем поитьО препаратахКак развлечьСоветыЗдоровье взрослых
Причины герпеса
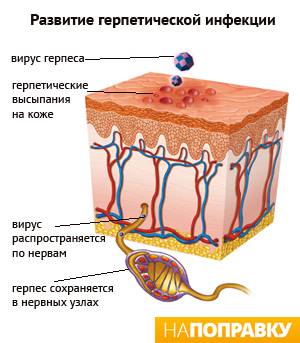
Типичным возбудителем инфекции является вирус простого герпеса 1 типа (ВПГ-1).
В большинстве случаев заражение вирусом происходит в раннем детстве, например, когда ребенка целует родственник или кто-то из друзей семьи с герпесом. Вирус проникает через кожу и попадает в нервную ткань, где инфекция сохраняется в неактивном (дремлющем) состоянии, пока что-то не спровоцирует ее проявление на коже.
Факторы, которые предположительно вызывают обострение герпеса, включают:
- эмоциональное расстройство или стресс;
- усталость и переутомление;
- повреждение чувствительных к инфекции участков (например, кожи губ);
- периоды менструации;
- прямые солнечные лучи.
Симптомы генитального герпеса
Для большинства людей первое заражение вирусом простого герпеса (ВПГ) проходит незаметно, без клинических проявлений на гениталиях, и люди даже не догадываются об этом. Признаки генитального герпеса могут появиться лишь спустя месяцы и даже годы от момента инфицирования. Но возможно появление симптомов уже спустя 4-7 дней после первого контакта с вирусом. Как правило, в первый раз наблюдается более тяжелое течение инфекции, чем при последующих рецидивах.
Впервые генитальный герпес проявляется следующими признаками:
- болезненными красными пузырьками, которые, лопаясь, оставляют открытые язвочки в области половых органов, прямой кишки (заднего прохода), бедер и ягодиц;
- пузырьками и язвочками на шейке матки (нижней части матки) у женщин;
- выделениями из влагалища;
- болями при мочеиспускании;
- высокой температурой (лихорадкой) до 38˚С или выше;
- общим недомоганием, ломотой в теле.
Эти симптомы могут длиться более 20 дней. Однако в конце концов язвы покрываются корочкой и заживают, не оставляя рубцов.
Даже когда начальные симптомы генитального герпеса полностью проходят, вирус сохраняется в расположенных рядом нервах в неактивной форме. Периодически герпес активизируется, перемещается из нерва в кожу и вызывает обострения.
Во время очередного обострения появляются следующие симптомы:
- чувство покалывания, жжения, зуда вокруг половых органов, иногда с распространением вниз по ноге;
- затем, на зудящей коже появляются болезненные красные пузыри, которые вскоре лопаются и оставляют язвочки вокруг половых органов, прямой кишки (заднего прохода), на бедрах и ягодицах;пузыри и язвочки на шейке матки (нижней части матки) у женщин.
Что делать если у Вас появилась «простуда» на губах
В настоящий момент не разработано лекарственных средств и методов лечения, которые полностью уничтожали бы вирус простого герпеса в организме человека. Но несколько советов страдающих герпесом дать можно.
Строго соблюдайте правила личной гигиены! Поскольку герпес заразен, необходимо мыть руки с мылом, пользоваться отдельной посудой и полотенцем.
Не подносите руки к глазам! И не увлажняйте линзы слюной! Герпес может поразить слизистую глаза.
Не рекомендуется дотрагиваться до вирусного высыпания, целоваться
Вирус может передаться при пользовании одной помадой или курени одной сигареты.
Если пытаться удалить волдырь или корочку над язвой вирус может распространиться на другие части тела.
Откажитесь от орального секса! Вирус с пораженных губ может стать причиной генитального герпеса у партнера.
Молодой маме необходимо также соблюдать определенные меры предосторожности, чтобы уберечь малыша от заражения герпесом. Если у Вас есть герпетические высыпания, необходимо каждый раз перед тем, как прикоснуться к ребенку, вымыть руки с мылом
И ни в коем случае не допускать контакта пораженной поверхности с кожей ребенка.
Обзор
Генитальный герпес — это распространенная инфекция, вызванная вирусом простого герпеса (ВПГ). Он является причиной болезненных пузырей на гениталиях (половых органах) и прилегающих областях.
 Генитальный герпес — распространенное заболевание, особенно у людей в возрасте 20-24 лет. Заболеваемость в России составляет 19 человек на 100 000 взрослого населения в год. При этом, среди женщин в возрасте 18 — 39 лет заболеваемость генитальным герпесом составляет 135,7 случаев на 100 000 населения данного пола и возраста.
Генитальный герпес — распространенное заболевание, особенно у людей в возрасте 20-24 лет. Заболеваемость в России составляет 19 человек на 100 000 взрослого населения в год. При этом, среди женщин в возрасте 18 — 39 лет заболеваемость генитальным герпесом составляет 135,7 случаев на 100 000 населения данного пола и возраста.
Поскольку генитальным герпесом можно заразиться во время секса, его часто относят к инфекциям, передающимся половым путем (ИППП). ВПГ может развиваться на любой слизистой оболочке (влажной покровной ткани), например, на слизистой рта (простой герпес).
Генитальный герпес — это хроническое (длительно протекающее) заболевание. Вирус сохраняется в организме и может время от времени активизироваться. В среднем, в первые два года после заражения происходит 4-5 рецидивов (рецидив — повторное развитие заболевания). Однако, с течением времени, рецидивы герпеса становятся реже, а выраженность симптомов — меньше.
По крайней мере 8 из 10 носителей вируса, не знают о том, что они заражены, так как начальные симптомы часто отсутствуют или слабо выражены. Однако определенные провоцирующие факторы могут активировать вирус, что приводит к внезапному появлению симптомов генитального герпеса.
Почему простывшие родители опасны для малышей?
Вы заболели… У вас ломота и истома во всем теле, резь в глазах, насморк в носу… Дело, конечно, житейское — все мы время от времени простужаемся и гриппуем, но ваш случай — особый: у вас в квартире грудной малыш, и нужно сделать все, чтобы уберечь его от заболевания. Ведь даже простой насморк он переносит куда тяжелее, чем мы, взрослые: для нас это неприятное, но вполне терпимое состояние, а младенцу заложенный носик мешает заниматься жизненно важным делом — сосать. Соблюдение предлагаемых вашему вниманию правил, конечно, не дает стопроцентной гарантии того, что ваш малыш не заразится от больного члена семьи и не подхватит инфекцию «на стороне» (на прогулке, в детской поликлинике и т.д.), однако следуя этим советам, вы значительно уменьшите такую вероятность.
Осложнения герпеса
Кожные проявления герпеса обычно легко переносятся и, как правило, исчезает без лечения. Однако в редких случаях, они могут вызвать осложнения.
К группе риска относятся люди со слабым иммунитетом, например, ВИЧ-положительные пациенты или те, кто проходит химиотерапию. Ниже в общих чертах обрисованы некоторые возможные осложнения, которые могут развиться из-за вируса простого герпеса.
Обезвоживание — недостаток жидкости в теле, который иногда становится следствием герпеса, так как язвочки на коже делают болезненным процесс приёма пищи и жидкости. Из-за болезненности во рту легко может случиться, что вы не будете выпивать в день нужный объем жидкости. Риск обезвоживания особенно высок у маленьких детей с герпесом.
Герпетический панариций (гнойное воспаление пальцев рук). Вирус герпеса может распространиться на другие части тела. Это явление известно как вторичная инфекция. Герпетический панариций (гнойное воспаление пальцев рук) является вторичной инфекцией вируса герпеса, при котором возникают болезненные ранки и пузыри на пальцах и вокруг них. Такое может произойти, если вирус герпеса через царапину или порез на вашей руке попадает под кожу. Однако герпетический панариций легко вылечить, используя противовирусные препараты.
Герпетический кератоконьюктивит — вторичная инфекция глаза, вызванная вирусом герпеса. Если вирус заражает глаза, это может вызвать воспаление (припухлость и раздражение) области глаз, а на веках могут появиться язвочки. Герпетический кератоконьюктивит, как правило, легко лечится противовирусными средствами, назначенными врачом-окулистом.
Оставленный без лечения, герпетический кератоконьюктивит может перейти на роговицу (прозрачная оболочка глаза) и заразить ее, что, в конечном счете, может привести к слепоте
Поэтому, важно не прикасаться к глазам, если у вас есть невылеченный герпес. Если это все-таки необходимо — например, чтобы снять контактные линзы — как следует вымойте руки
Не оставляем вирусам ни единого шанса!
Если старший ребенок заболел ОРВИ, нужно следить за обстановкой дома. Несложные меры помогут уменьшить количество микробов и вирусов в воздухе, снизить риск заражения для младшего.
Воздух в квартире должен быть чистым, свежим и прохладным
Поддержать нужную температуру помогут регулярные проветривания.
Не менее важно обеспечивать нормальную влажность воздуха. Можно использовать увлажнители, расставить в комнате емкости с водой или положить влажную ткань на батареи.
Необходимо регулярно делать влажную уборку, протирать все поверхности
Детские игрушки можно обработать обеззараживающими гелями или спреями.
Для защиты младшего от ОРВИ можно разложить в квартире мелко нарезанные чеснок и лук. Доказанной эффективностью против микробов и вирусов обладают эфирные масла пихты и сосны.
Когда старший ребенок болеет ОРВИ, младшему полезно больше времени проводить на свежем воздухе. Регулярные прогулки поддержат иммунную систему и защитят от заражения. Стоит ввести в детский рацион больше свежих фруктов и овощей — естественных источников витаминов.

Молочница-рецидивист.
Кандидомикоз или молочница стоит особняком от остальных представителей, хоть оно традиционно и относится к ИППП. В первую очередь молочница – это проявление иммунодефицита, который возникает по разным причинам: прием антибиотиков, психологические стрессы, беременность, радиация, хронические воспалительные заболевания и многое другое. Даже у девственниц бывает молочница, девушка, никогда не жившая половой жизнью, может заболеть грибковым кольпитом. Почему? Все просто: допустим, у девушки была ангина, она активно лечилась антибиотиками, в результате – молочница. Споры Candida albicants могут входить в состав нормальной флоры влагалища, однако клинические проявления возникают в том случае, когда грибок переходит в активную стадию. Считается, что наиболее часто рецидивирующие молочницы являются признаком иммунного неблагополучия организма, его ослабления. Если молочница обостряется чаще, чем три раза в год, это является показателем того, что у пациентки не все в порядке с иммунитетом
Безусловно, нельзя не заниматься лечением молочницы, но в первую очередь нужно обратить внимание на иммунную систему организма
«Закаливать ребенка нужно правильно»
— Вы упомянули закаливание. Что это такое и когда можно начинать закаливать малыша?
— Закаливание — комплекс воздействий на организм с целью адаптации иммунной системы к различным факторам внешней среды. Тренировать иммунитет с помощью закаливания можно и нужно с первых дней жизни ребенка: это могут быть вечерние купания, обливания, воздушные и солнечные ванны, которые рекомендуют педиатры после выписки из роддома.
Однако закаливать ребенка нужно правильно, предварительно проконсультировавшись с педиатром. Ведь существуют противопоказания к проведению закаливающих процедур — например, пороки сердца, иммунодефицитные состояния, нейромышечные заболевания и прочие патологии. И сказать, что можно именно вашему малышу, может лишь врач.

— По статистике, закаленные дети в 3,5 раза реже болеют ОРВИ. Почему так происходит?
— Потому что благодаря закаливанию мы тренируем иммунную систему ребенка, способствуем ее адекватной реакции на различные факторы. Когда организм сталкивается с инфекцией, иммунитет начинает работать, не давая заболеванию развиваться и протекать с осложнениями.
— А как правильно закаливать ребенка и нужно ли при этом закаляться самому?
— При закаливании нужно соблюдать определенные принципы. Во-первых, подход должен быть комплексным: воздействие на организм ребенка различными факторами: водой, воздухом (воздушные ванны), солнцем (солнечные ванны). Во-вторых, закаляться нужно постоянно: если делать это раз в год, результата не будет
И, конечно же, очень важно, чтобы ребенок на момент закаливания был здоров
А еще в закаливании важна постепенность. Нельзя ребенка сразу окунуть в прорубь: это сильный стресс для организма, который может закончиться неблагоприятно. Зону воздействия закаливающих факторов, как и температурный режим, нужно менять поэтапно.
Нужно ли закаляться вместе с малышом? Если родители будут укреплять свой иммунитет вместе с ребенком, они подадут ему прекрасный пример. Но это не обязательно.
Бактериальный вагиноз (гарднереллез) – “волк в овечьей шкуре”.
Этот “волк” буквально вытесняет полезную микрофлору влагалища, которая защищает женщину от инфекций. И если десять-пятнадцать лет назад это заболевание считалось венерическим, сейчас это утверждение полностью опровергнуто. Если бактериальный вагиноз обнаружен у одного из половых партнеров, то лечение проходят оба. Клинические проявления этого заболевания, как правило, бывают только у женщин, мужчины могут быть просто носителями и даже не знать о том, что они инфицированы. Если у вас появились выделения с “селедочным” запахом, постарайтесь побыстрее обратиться к врачу-гинекологу. В комплекс лечения бактериального вагиноза наравне с антибактериальными препаратами обязательно включаются иммунокорректоры.
И вот она – ветрянка…
Сначала ребёнок жалуется на недомогание: вдруг заболела голова, возникла ломота в теле, запершило в горле. Ясно, что он нездоров, но что за болезнь – ещё непонятно. Потом (через несколько часов или на следующие сутки) поднимается температура, и на её фоне появляется сыпь. Впрочем, температуры и предшествующих ей симптомов может не быть, а вот сыпь будет обязательно.
Элементы сыпи имеют свой «жизненный цикл»: маленькие красные пятнышки превращаются в бугорочки, напоминающие укусы комара (папулы), затем в них накапливается жидкость (такие элементы называются уже везикулами). Везикулы лопаются, на их месте возникают корочки, которые потом отпадают, открывая чистую кожу. Превращение папул в везикулы обычно совершается в течение суток, корочки появляются через пару дней после образования везикул. А вот отпадают они дольше – на это может потребоваться до двух недель.
Сыпь появляется волнами, как говорят в народе, – «подсыпает». В одно и то же время на теле ребёнка могут быть и папулы, и везикулы, и корочки. В среднем период высыпаний занимает от 5-ти до 8-ми дней. Считается, что через пять дней после появления последних элементов сыпи ребёнок перестаёт быть заразным.
Иными словами, есть основания полагать, что за неделю с хвостиком болезнь пройдёт, и от неё останется недолгая память в виде корочек, которые также исчезнут без следа. Ускорить выздоровление вряд ли возможно. Поэтому всё лечение ветрянки – симптоматическое. Оно направлено на устранение проблем, которые приносит с собою болезнь. Первой проблемой является температура. Если она – невысокая (а её может вообще не быть) или если ребёнок легко переносит высокую температуру, её лучше вообще не сбивать. Посоветуйтесь с врачом – он вам подскажет, как действовать именно в вашем случае.
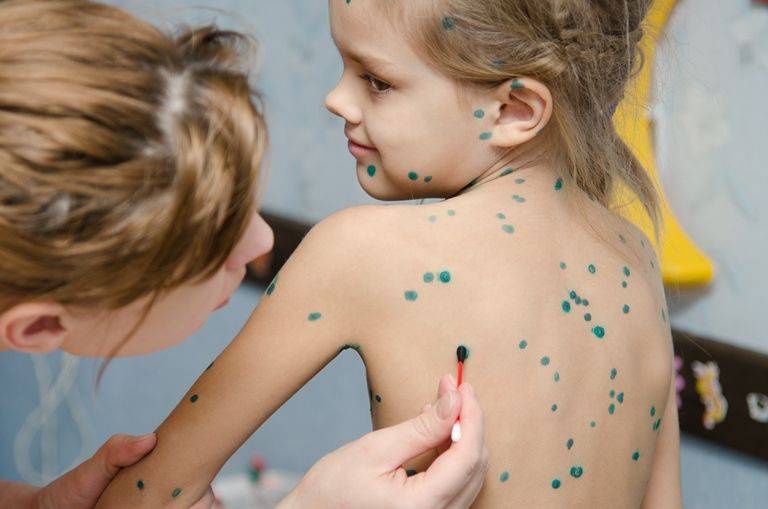
Вторая проблема – зуд. Ветряночная сыпь зудит сильно, а чесаться нельзя. В везикулах накапливается вирус, и, расчесывая, можно спровоцировать дополнительное распространение сыпи по телу. Также поврежденные везикулы хуже заживают, их содержимое может загнаиваться (в этом случае везикулы превращаются в пустулы), на их месте образуются ямки-оспины, которые долго не исчезают.
Следите, чтобы ребёнок не потел: пот усиливает зуд. Чаще меняйте бельё.
В нашей стране принято мазать ветряночную сыпь зелёнкой. Обработанные везикулы быстрей подсыхают, предотвращается возможность их воспаления. Быстрее от этого ребёнок не выздоровеет, но санитарная обработка сыпи приветствуется. В конце концов, зелёнка – хороший маркер: если мазать ничего больше не надо, значит, высыпания прекратились, болезнь заканчивается.
Если новые элементы сыпи больше не появляются с ребёнком можно (и нужно) гулять. Однако от других детей следует держаться в сторонке, так как какое-то время он ещё будет заразным.
Когда все везикулы покрылись корочкой, ребёнка можно мыть, однако лучше не использовать ни шампуня, ни мыла. Ни в коем случае не стоит тереть ребёнка мочалкой – прикосновения должны быть бережными, чтобы не сорвать корочки. Полотенцем лучше не обтирать, а промакивать.
Грипп
Грипп также относится к группе ОРВИ, однако из-за склонности гриппа к распространению с развитием эпидемий его выделяют отдельно. Кроме того, грипп сопровождается более выраженными клиническими проявлениями, и при нем выше риск осложнений. Существует подвид вируса гриппа H5N1, передающийся от больных птиц (уток, кур) человеку («птичий» грипп) или свиней («свиной» грипп).
Для гриппа характерно острое начало с повышения температуры до 38–40 °С, сопровождающейся болями и «ломотой» в мышцах, головной болью, ознобом, разбитостью, общей слабостью, плохим аппетитом. Затем присоединяются боль и першение в горле, сухой кашель. Насморк для гриппа не характерен, что отличает его от других ОРВИ («сухой катар»). Температура тела нормализуется на 3–5 день заболевания.
К осложнениям гриппа, помимо пневмонии, относят воспаление придаточных пазух носа, среднего уха (особенно у детей), респираторный дистресс-синдром (отек легких), менингит. Наиболее опасен грипп для маленьких детей, стариков, а также для больных ВИЧ-инфекцией, сахарным диабетом и людей с ослабленным иммунитетом.
При ОРВИ и гриппе нужно быть внимательным при повторном повышении температуры тела и ухудшении самочувствия — это говорит о развитии осложнений либо о наличии другого заболевания. «Тревожные признаки», при появлении которых нужно обязательно обратиться к врачу:
Сохранение повышенной температуры тела (более 37,5 °C) более 7 дней, а также ее повторное повышение;
- усиление головной боли;
- рвота;
- сонливость либо спутанность сознания;
- ригидность затылочных мышц (невозможность согнуть голову так, чтобы подбородком коснуться груди);
- одышка (затрудненное дыхание);
- боль в груди;
- кровянистый характер мокроты;
- любая сыпь на кожных покровах;
- непереносимость яркого света.
Диагноз ОРВИ и/или гриппа чаще всего не вызывает сомнений и основан на характерной клинической картине. Для выявления осложнений ОРВИ могут потребоваться общий анализ крови и мочи, рентгенография органов грудной клетки или придаточных пазух носа, иногда бактериологический анализ мокроты.
1
Лабораторная диагностика в МедикСити
2
Лабораторная диагностика в МедикСити
3
Лабораторная диагностика в МедикСити
Лечение гриппа и ОРВИ
- Соблюдайте домашний режим. Если в квартире, кроме Вас, есть кто-то еще, носите медицинскую маску, которую меняйте каждые 2 часа.
- Пейте больше теплой жидкости (до 2 л в день) — это позволит избежать обезвоживания в условиях высокой температуры тела и улучшит выведение токсинов из организма.
- При повышении температуры тела выше 38,5 °С, либо если Вы плохо переносите высокую температуру, принимайте жаропонижающие средства (парацетамол, ацетилсалициловая кислота). Помните, что ацетилсалициловая кислота (аспирин) категорически противопоказана детям младше 16 лет!!!
- Для облегчения симптомов ОРВИ можно использовать комплексные препараты, содержащие помимо жаропонижающего средства противокашлевые, противоаллергические компоненты, а также витамины. Внимательно читайте инструкции по применению!
- Для облегчения кашля можно принимать всевозможные травяные настои или отхаркивающие препараты, однако на продолжительность заболевания эти средства не влияют.
- Для воздействия на возбудителей применяют интерфероны (основной фактор противовирусной защиты в организме) и стимуляторы образования интерферонов; осельтамивир или занамивир (эффективны только при гриппе); противогриппозный иммуноглобулин вводят ослабленным людям, а также больным тяжелыми формами гриппа. Прежде, чем принимать эти препараты посоветуйтесь с врачом!
- Антибиотики для лечения неосложненных форм ОРВИ и гриппа не применяют, поскольку они не влияют на вирусы.
Три родные сестры: микоплазма, уреаплазма и хламидия.
Микоплазмы – микроорганизмы, находящиеся на промежуточной стадии между вирусами и бактериями. Микоплазмы любопытны тем, что часть жизни они проводят в клетке, и тогда они неуязвимы для лекарств, а часть вне клетки. Таким поведением и определяется специфика характера лечения подобных инфекций. Раньше курс лечения микоплазменных инфекций составлял 21 день, сейчас сократился до 10-12, но он все равно более длителен, нежели при обычном антибактериальном лечении. Есть разновидности, которые существуют в организме человека, не причиняя ему вреда (такие не нуждаются в лечении), а есть болезнетворные, вызывающие нарушения в работе разных органов и систем, в частности Mycoplasma genitalium, приводящая к воспалительным заболеваниям малого таза.
Микоплазма имеет различные формы, которые отличаются способом проникновения в организм и локализацией данной инфекции в том или ином органе. Существуют общие рекомендации по подбору терапии для лечения микоплазмы, которая обязательно включает в себя иммуностимулирующие препараты и индивидуальный антибактериальный курс, воздействующий на конкретную инфекцию. Необходимо помнить, что в подобных случаях обязательным условием является лечение обоих половых партнеров.
Симптомы уреаплазмоза возникают через 3-5 недель с момента заражения. Следует отметить, что уреаплазмоз проявляется незначительно и мало беспокоит больных. При диагностировании заболевания обычно назначается комплексное лечение: иммуномодуляторы, физиолечение, применение ферментных препаратов.
Некоторые специалисты считают, что хламидиоз встречается ненамного реже, чем грипп. Лишь в самом начале хламидиоз ограничивается поражением половых органов, позднее возможны осложнения, влияющие на различные органы и системы (реактивный артрит, миокардит, конъюнктивит, фарингит и т.д.) и нередко приводящие к снижению трудоспособности.
Относительно недавно установили, что тетрациклин является лучшим антибиотиком, подходящим для лечения всех микоплазменных инфекций, но его, например, нельзя применять беременным женщинам, женщинам с больными почками. Для них альтернативой являются антибиотики из группы макролидов (Сумамед, Рулид).
Со взрослыми всё сложнее
У взрослых ветряная оспа протекает, как правило, тяжелее, чем у детей. Длительность заболевания возрастает. Дольше длится продромальный период (предшествующий появлению сыпи) – до 5 дней. Температура часто оказывается высокой (может достигать 39-40 °C). Период высыпаний тоже удлиняется – в среднем он составляет 10 дней. Сыпь покрывает не только кожу, но и слизистые оболочки – носоглотки, половых органов. У детей такое тоже может быть (как исключение), но у взрослых подобная локализация типична (встречается практически у 100% больных). Везикулы чаще превращаются в папулы (то есть загнаиваются). Они мокнут, плохо заживают, на их месте образуются ямки-оспинки. Возможны различные осложнения.
Даже тем, кто болел в детстве и, вроде, должен иметь иммунитет против ветрянки, вирус Varicella Zoster может устроить неприятный сюрприз. Если в силу каких-то причин (возраста, тяжелых болезней) общий иммунитет оказался снижен, возможно заболевание в иной форме – в виде опоясывающего герпеса. Опоясывающий герпес вызывается тем же самым вирусом, что и ветряная оспа. Вирус может спать в организме, а потом, при благоприятных для себя условиях, активизироваться. А может проникнуть извне: если пожилой человек окажется рядом с ребёнком болеющим ветрянкой, этого может оказаться достаточно. Поэтому если у вас понижен иммунитет, лучше лишний раз поберечься.
Организуем домашний лазарет
Чтобы защитить младшего ребенка от ОРВИ, желательно разместить их со старшим по разным комнатам. Если здоровый ребенок не совсем малыш и способен обойтись без родителей какое-то время, живущие отдельно бабушка с дедушкой могут позвать его в гости.
Нет возможности поступить вышеперечисленными способами? Тогда нужно максимально ограничить контакты детей между собой.
Если обычно дети спят на двухъярусной кровати, желательно устроить старшему отдельное спальное место или положить младшего рядом с собой. По рекомендациям ВОЗ, минимальная дистанция между больным и здоровым должна составлять не менее 1 метра.
У больного и здорового детей должна быть отдельная посуда
Чашку, тарелку и приборы заболевшего старшего после каждого мытья стоит дополнительно обдать кипятком.
Важно на период болезни поделить игрушки, фломастеры и гаджеты. ОРВИ передается воздушно-капельным путем
Заражение может произойти, если старший чихнет рядом с планшетом, за который потом возьмется младший.
Защитные маски в несколько раз снижают риск заражения, если правильно их использовать. В замкнутом пространстве квартиры маску стоит носить и больному ребенку, и здоровым членам семьи.
Чтобы защитить младшего, когда старший ребенок заболел ОРВИ, родители должны тщательно следить и за своим поведением. После каждого общения с заболевшим желательно промыть нос, вымыть руки с мылом, обработать их антибактериальным гелем. Иммунитет взрослого сильнее, чем у ребенка. Мама и папа могут оставаться здоровыми, но стать переносчиками вирусной инфекции и заразить малыша.