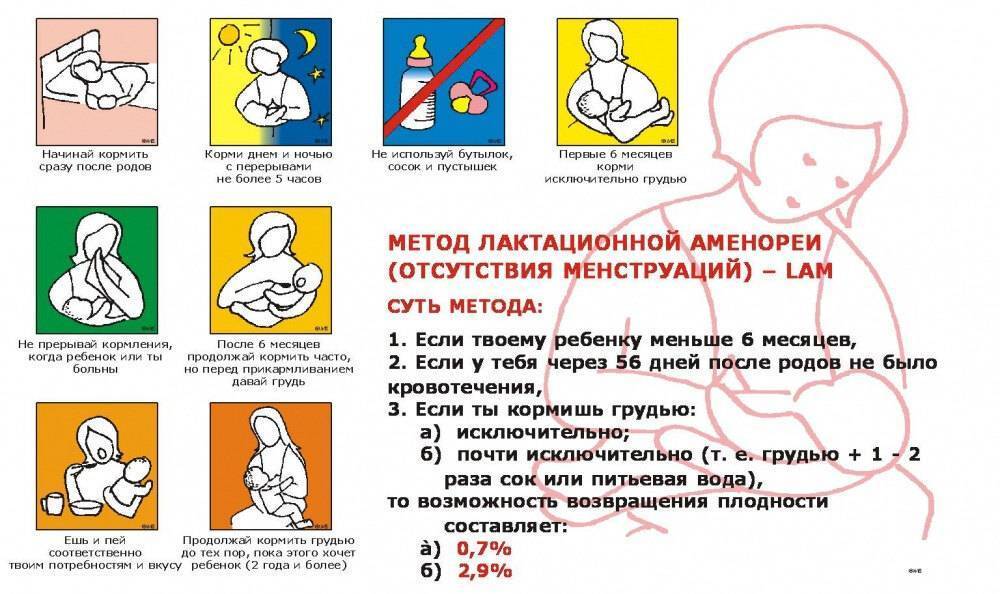
Инструкция к лекарствам
Если изучить аннотацию к большинству лекарств, то графа, в которой отображается возможность их использования при грудном вскармливании, указывает на недостаточность изученного вопроса. Производители рекомендуют не рисковать, отказаться от кормления или приема лекарства
Иногда можно увидеть замысловатую фразу — «с осторожностью, если потенциальная угроза превышает возможные риски для ребенка». Такая фраза более чем пугающая.
Но такие фразы не обозначают, что лекарства не совместимы с грудным вскармливанием. На самом деле все намного сложнее. Для того, чтобы получить разрешение на использование какого-либо препарата при беременности и кормлении грудью, необходимо провести многочисленные, длительные и весьма дорогостоящие исследования. Фармацевтическим компаниям невыгодна такая практика, гораздо легче написать предупреждение или запрет для кормящих матерей, тем самым сняв с себя всю ответственность.
На практике же, большинство лекарств совместимы с естественным вскармливанием, что подтверждено исследованиями.
Почему простывшие родители опасны для малышей?
Вы заболели… У вас ломота и истома во всем теле, резь в глазах, насморк в носу… Дело, конечно, житейское — все мы время от времени простужаемся и гриппуем, но ваш случай — особый: у вас в квартире грудной малыш, и нужно сделать все, чтобы уберечь его от заболевания. Ведь даже простой насморк он переносит куда тяжелее, чем мы, взрослые: для нас это неприятное, но вполне терпимое состояние, а младенцу заложенный носик мешает заниматься жизненно важным делом — сосать. Соблюдение предлагаемых вашему вниманию правил, конечно, не дает стопроцентной гарантии того, что ваш малыш не заразится от больного члена семьи и не подхватит инфекцию «на стороне» (на прогулке, в детской поликлинике и т.д.), однако следуя этим советам, вы значительно уменьшите такую вероятность.
Респираторные инфекции, ОРВИ
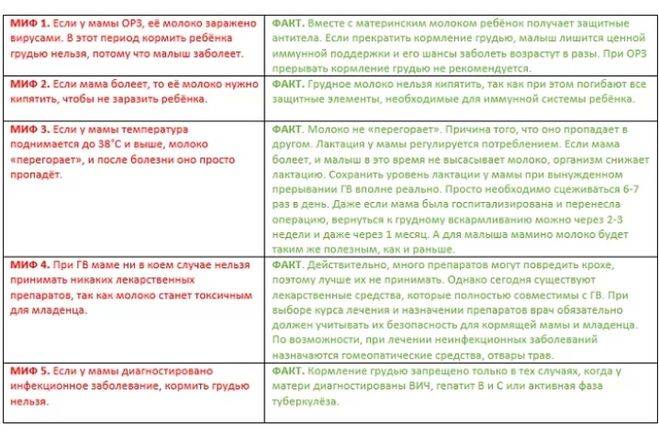
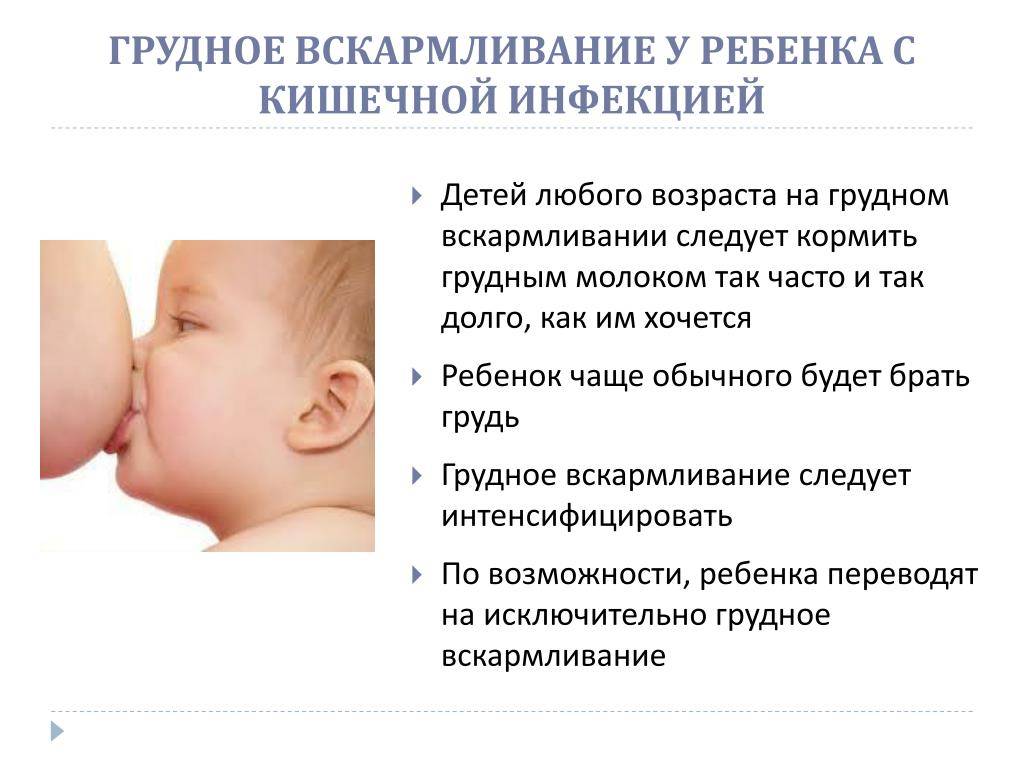
Острая респираторная инфекция не относится к противопоказаниям для ГВ, если женщина относительно хорошо себя чувствует и может кормить кроху. Кормление продолжается в привычном режиме наряду с лечением инфекции в полном объеме, препаратами по назначению врача. Если это микробная инфекция, требующая приема антибиотиков, подбирается препарат, который максимально безопасен при лактации, разрабатывается высокоэффективный и короткий курс с оптимальным режимом дозирования лекарства. Наряду с медикаментами используются все обычные немедикаментозные средства лечения — обильное питье, щадящий режим, тепловые процедуры, если нет лихорадки, и местная терапия (полоскания горла, промывания носа, ингаляции).
Очень аккуратно нужно относиться к эфирными маслам и резко пахнущими мазям, употреблением лекарственных трав. Некоторые из них, применяемые при респираторных инфекциях, могут подавлять лактацию (мята, шалфей), или на них реагирует ребенок.
Если кормящая мать заболела
Любое заболевание кормящей матерью воспринимается более чем серьезно. Даже простуда может стать причиной прекращения кормления грудью. Хотя эта позиция в корне неверна.
Реальных показаний к завершению грудного вскармливания не так и много. В этот список можно отнести серьезные, тяжелые патологии. Превалирующее большинство заболеваний, которые могут возникнуть у кормящих матерей, не требуют прекращения грудного вскармливания. Лечение можно сочетать с естественным вскармливанием.
Но некоторые специалисты, в силу своей неопытности или отсутствия достаточных знаний о грудном вскармливании, желая перестраховаться, рекомендуют прекратить кормление грудью. Если же специалист опытный, и намерения кормящей матери тверды, то найти лечение и даже подобрать лекарства, которые совместимы с грудным вскармливанием, возможно.
У современных докторов в открытом доступе имеются многочисленные исследования, отображающие совместимость приема лекарств и грудного вскармливания. Кроме того, всегда есть возможность подобрать безопасные аналоги, при которых кормить грудью можно.
Образ жизни
Этот фактор нельзя сбрасывать со счетов. Несмотря на то, что многие молодые мамы ищут причины отечности ног после родов в нарушении работы организма, большое значение имеют особенности питания и характер нагрузки.
Став мамой, многие женщины чувствуют, что для них “закончились беременные ограничения”, особенно если они не кормят ребёнка грудью. Злоупотребление жареным, соленым, неправильное потребление белка, обилие сладкого в рационе, безусловно, способствуют послеродовым отекам.
С другой стороны, некоторые женщины, мечтая побыстрее восстановить стройную фигуру, резко ограничивают себя в пище. Голодные диеты приводят к нарушению обмена веществ и накоплению жидкости в тканях (так называемые “голодные отеки”).
И наконец, после рождения малыша не надо прекращать приём витаминов. Ведь к отекам приводит недостаток в организме натрия и калия, которые так легко получить, принимая витаминно-минеральные комплексы.
Мы упомянули не только о рационе, но и об уровне активности. Не секрет, что иногда молодая мама проводит в заботах о малыше весь день. Это приводит к тому, что ноги у неё отекают и после беременности. Всему виной – чрезмерная нагрузка и отсутствие нормальной циркуляции крови. Во время дневного сна ребёнка маме тоже рекомендуется отдыхать хотя бы 15-20 минут, причём ноги в это время должны быть приподняты.
Искусственное вскармливание
Первоначально такие смеси применялись только в тех случаях, когда мама не могла кормить грудью по объективным причинам — вирусные заболевания, медикаментозная терапия, тяжелая послеродовая депрессия, сердечная или почечная недостаточность, отсутствие молока и т. д. Однако сегодня многие женщины осознанно выбирают смеси, и вот почему:
- полная личная свобода: в одежде, питании, перемещениях — вы можете есть, что хотите, оставить малыша одного не на несколько часов, а например, на несколько суток, не должны носить специальное белье и одежду и т. д.;
- отсутствие проблем с грудью — не возникают трещины сосков, мастит, лактостаз;
- возможность приема любых лекарственных препаратов, противозачаточных средств;
- свобода кормления — в общественном месте, поезде, самолете, поликлинике бутылочка со смесью намного удобней, кроме того, покормить ребенка может и папа, бабушка, тетя.
У искусственного вскармливания есть несколько недостатков:
- состав — безусловно, он не сравнится с материнским молоком. Однако сегодня производители предлагают очень качественные смеси, по многим показателям практически приближенные к натуральному молоку;
- цена — чем лучше смесь, тем она дороже;
- непредсказуемая реакция организма малыша — не факт, что даже самая качественная и грамотно подобранная смесь подойдет вашему ребенку сразу и безоговорочно: может возникнуть аллергия, проблемы с кишечником, колики и т. д.;
- приготовление — будьте готовы к ночным манипуляциям на кухне, дополнительным сумкам со смесями в поездках и другим хлопотам.
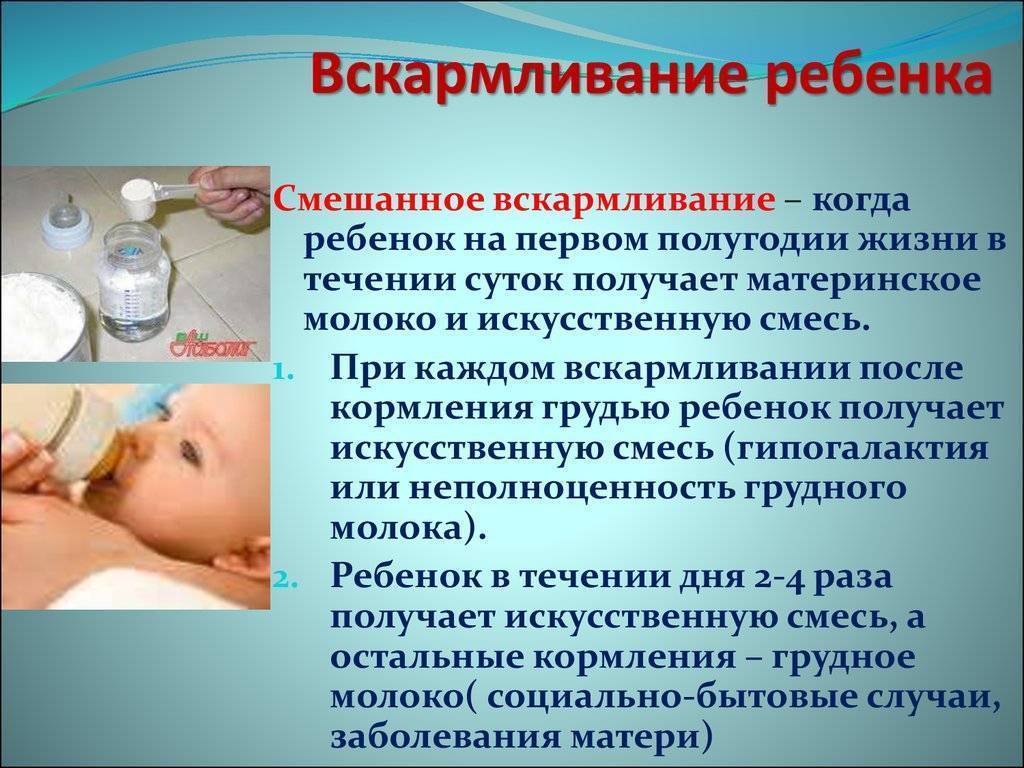
В педиатрии существует еще так называемое смешанное кормление — когда ребенок на грудном вскармливании имеет недостаточную массу тела, доктор может назначить ему смеси. Молодые мамы легко поддаются панике и буквально бросаются пичкать недостаточно упитанного малыша, но реальная необходимость в этом есть очень редко. Если врач настаивает на докорме, покажите ребенка еще нескольким специалистам и убедитесь в его нужности наверняка.
Каждая женщина решает самостоятельно, что лучше для нее и ее малыша — грудное или искусственное вскармливание. Если вы категорически не хотите кормить грудью и может себе позволить хорошие смеси, не нужно испытывать чувство вины или заставлять себя под давлением родственников — ситуация будет только хуже. Наслаждайтесь бесценными моментами материнства и будьте здоровы!
Вся информация носит ознакомительный характер. Если у вас возникли проблемы со здоровьем, то необходима консультация специалиста.
Как правильно принимать лекарства кормящим матерям?

Продолжать грудное вскармливание можно при приеме большинства известных лекарств, особенно если их прием кратковременный. Но при их приеме нужен разумный подход, который поможет еще больше обезопасить малыша и кормящую мать.
Если заболевание острое, то курс приема лекарств короткий и малышу они не принесут вреда. Но если предстоит длительный прием лекарственных препаратов, то вопрос назначения и приема препаратов становится более серьезным.
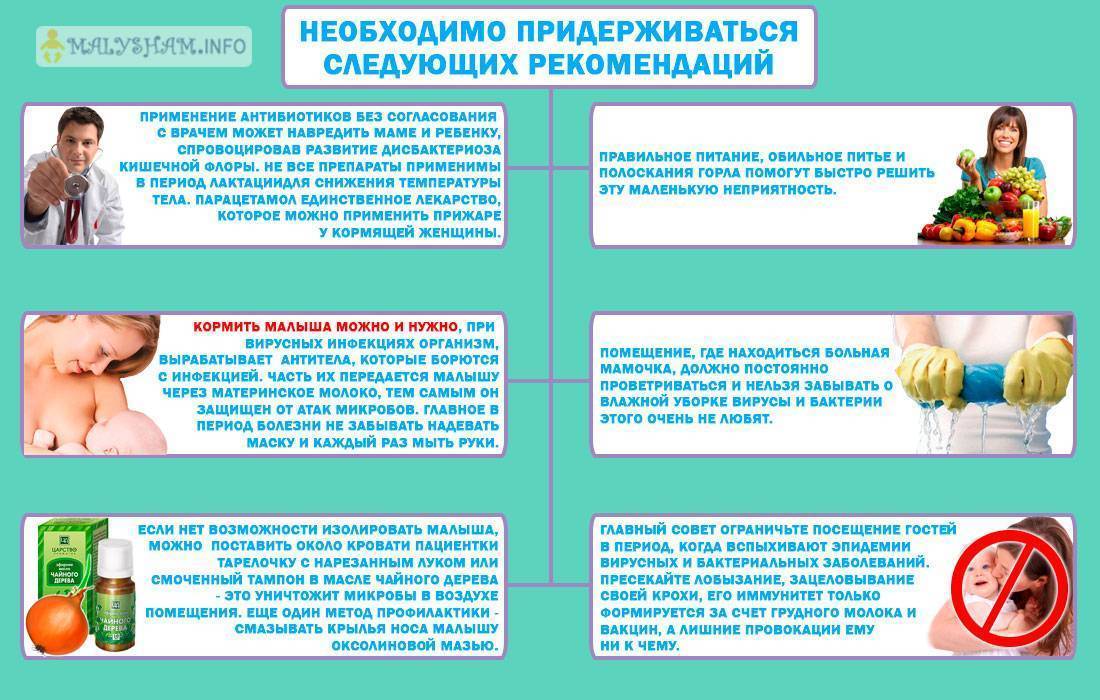
При грудном вскармливании разрешено использовать средства на основе парацетамола, ибупрофена, даже однократный прием анальгина и аспирина не может навредить, но только однократный. Разрешены и средства от кашля, если они не содержат кодеин. Даже некоторые препараты с гормонами можно использовать, но только после консультации со специалистом, ведь они могут негативно сказаться на процессе вскармливания и выработки молока.
Есть группы лекарств, которые запрещены при грудном вскармливании:
- цитостатики;
- лекарства, подавляющие иммунный ответ;
- радиоизотопы;
- рентгеноконтрастные вещества;
- препараты, влияющие на противосвертывающую систему крови;
- практически все противовирусные препараты, за исключением ацикловира;
- тетрациклины — под категорическим запретом;
- макролиды;
- фторхинолоны.
Перед приемом любого лекарственного препарата необходимо предварительно проконсультироваться со специалистом, который поддерживает грудное вскармливание и обладает информацией о новых исследованиях по поводу совместимости грудного вскармливания и приема лекарств. Только в этом случае можно быть уверенными в безопасности малыша и скорейшем выздоровлении кормящей матери.
Как не заразить ребенка простудой?
- Лучше всего, конечно, полностью изолировать от малыша заболевшего члена семьи вплоть до его полного выздоровления — однако все мы знаем, что это далеко не всегда возможно (особенно если больна мама). В таком случае находиться в одном помещении с ребенком больной должен только в маске.
- Если условия позволяют ребенку спать в отдельной комнате — это идеальный вариант. Если нет, малыш должен по крайней мере спать в отдельной кроватке, а не вместе с родителями.
- Следует стерилизовать посуду , из которой ест ребенок, особенно в первые три месяца его жизни. Категорически недопустимо, скажем, наливать жидкость в детскую бутылочку из «взрослой» чашки.
- Необходимо как можно чаще (во всяком случае, не меньше двух раз в день) проветривать помещение , где находится ребенок (естественно, в его отсутствие). Продолжительность каждого проветривания должна составлять как минимум 10 минут. Кроме того, нужно как можно больше гулять с малышом на свежем воздухе.
- В детской или в той комнате, где постоянно находится ребенок, нужно дважды в день проводить влажную уборку , можно даже со слабым раствором хлора (например, с моющим средством «Белизна»).
- Чтобы создать в комнате, где находится ребенок, «нетерпимую» для вирусов и прочих зловредных микроорганизмов атмосферу, поставьте там блюдце с мелко нарезанными чесноком и луком. Придется некоторое время потерпеть «благоухание» этой гремучей смеси, зато вещества под названием фитонциды, в изобилии содержащиеся и в чесноке, и в луке, будут убивать возбудителей инфекции или, по крайней мере, подавлять их рост.
- Если у ребенка все же начался насморк, закапайте ему в каждую ноздрю по капельке грудного молока — оно представляет собой не только универсальное питание, но и благотворное лекарство для ребенка, особенно в первые месяцы его жизни. Ребенку, находящемуся на искусственном вскармливании, можно закапывать интерферон (см. пункт 8). Если насморк не проходит в течение нескольких дней, малыша стоит показать врачу.
- Существуют специальные препараты для профилактики простудных заболеваний, называемые неспецифическими стимуляторами иммунитета. К ним относится, в частности, интерферон. В случае с грудным ребенком наиболее удобная его форма — капли для носа. Интерферон стоит принимать и остальным членам семьи. Помимо интерферона, в аптеках имеются в продаже разнообразные мази (например, «Витаон» или оксалиновая мазь) и гомеопатические средства, также предназначенные для профилактики ОРВИ и гриппа. Относительно целесообразности приема подобных препаратов необходимо посоветоваться с врачом.
- Помните: перегрев для ребенка так же нежелателен и опасен, как переохлаждение. Температура воздуха в комнате новорожденного должна быть 20-22ºС, а со второго месяца жизни может быть чуть ниже — 18-20ºС, вне зависимости от того, страдает ли кто-нибудь из домашних простудой или гриппом. Кроме того, если ребенок здоров, со второго месяца жизни ему будут очень полезны закаливающие процедуры, которые в дальнейшем помогут уберечь его от простудных заболеваний.
Способы лечения простуд и влияние на ребенка
Если имеются першение в горле, сухой кашель, заложенность носа, помогут ингаляции — паровые или небулайзерные. Они относятся к местной терапии и никак не влияют на ребенка. Также допустим прием препаратов интерферона или стимуляторов эндогенного интерферона (капли в нос, ректальные свечки), которые помогут в поддержании материнского иммунитета. При температуре жаропонижающие стоит применять только, если она плохо переносится или превышает значения в 38,5℃, препараты применяют строго по инструкции. Разрешено при кормлении ребенка использование парацетамола и ибупрофена. Миф о том, что при лихорадке молоко «перегорает», несостоятелен, но на фоне высокой температуры нужно больше пить, чтобы организм не обезвоживался. При обезвоживании объем молока может снижаться, возникают трудности с его отделением из груди.
Естественно, чтобы ребенок был максимально защищен от инфекции, нужно соблюдать все правила личной гигиены — мыть лицо и руки, закрывать нос и рот при кашле и чихании. Для профилактики инфекции у ребенка можно применять препараты-индукторы интерферона в каплях в нос. Обычно простуды у кормящей матери протекают благоприятно и быстро проходят без последствий, если все правила лечения и профилактики соблюдаются в полном объеме.
Пройдите тестРасположены ли вы к простудеПройдите тест и выясните, подвержены ли вы простуде или нет.
Когда отказаться от кормления грудью?
Все же существует список заболеваний и состояний, при появлении которых необходимо завершить естественное вскармливание. В их число относят:
- некоторые формы позднего токсикоза беременных в случае повторной беременности;
- серьезные кровотечения в родах или раннем послеродовом периоде;
- туберкулез в открытой форме;
- серьезные нарушения работы сердечно-сосудистой системы;
- отсутствие физической возможности кормления.
Завершить естественное вскармливание придется при гипертиреозе, когда докторами назначают длительный курс лечения цитостатиками, острые психические заболевания кормящей матери. Запрет на кормление распространяется при положительном ВИЧ-статусе матери.
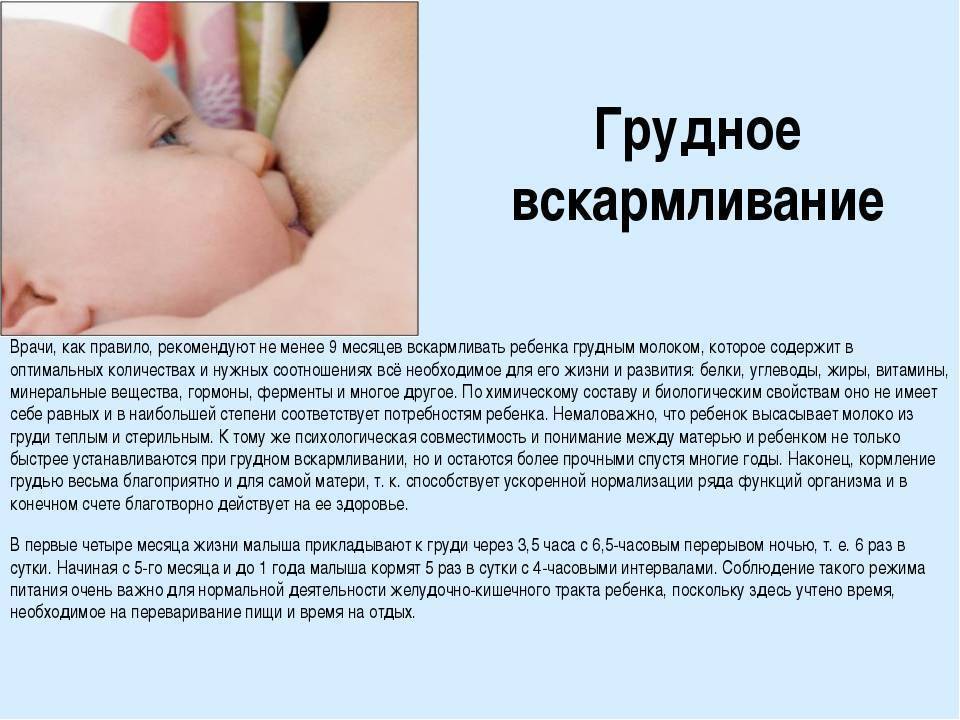
Грудное вскармливание
Все преимущества грудного вскармливания очевидны даже для не посвященных в эту тему людей. Врачи — как гинекологи, так и педиатры — давно и прочно доказали, как важен для ребенка и мамы именно такой способ кормления. К груди новорожденного прикладывают сразу, рекомендовано до 6 месяцев не давать ему ничего, кроме материнского молока, которое содержит все необходимые для полноценного развития и роста витамины. При кормлении между ребенком и матерью возникает совершенно особая духовная связь, это высшее проявление любви. Однако грудное вскармливание имеет и свои недостатки, из-за которых многие женщины, даже если они имеют возможность кормить таким способом, отказываются от него. Это:
- негативное отношение в обществе к кормящим мамам — как известно, дети едят по часам. Бежать домой с прогулки или поликлиники, чтобы без посторонних глаз покормить ребенка, невозможно. Такая же проблема возникает перед мамой, едущей, например, в поезде, общественном транспорте, находящейся в другом месте скопления людей. В этой ситуации можно понять всех — окружающие не желают созерцать такой интимный процесс, и их возмущения и осуждения вполне понятны. В России долгое время данная проблема не признавалась вообще, в отличие от западных стран, где она возникает регулярно. Сегодня отношение к кормящим грудью мамам стало более толерантным, однако негатива по-прежнему много, к чему нужно быть морально готовой;
- необходимость подстраивать свой рацион под ребенка — эти опасения вполне оправданы: конечно, кормящая мама не выпьет вина за столом,не съест килограмм клубники либо другого сильного аллергена. Придется терпеть и головную, зубную боль, так как ограничения касаются и лекарственных препаратов;
- невозможность надолго отлучиться из дома — кормящая мама целиком подчинена расписанию кормлений;
- деформация груди — беременность и роды в целом не проходят бесследно для женского организма, как и грудное вскармливание: грудь может потерять форму;
- необходимость ношения специального белья и одежды — молоко может подтекать, поэтому нужны специальные прокладки для груди.
Аргументы за грудное вскармливание:
- уникальный состав материнского молока, который не может восполнить смесь;
- развитие естественного иммунитета у ребенка;
- благотворное влияние на нервную систему;
- не требует материальных затрат;
- снижение риска возникновения аллергии, кишечных расстройств;
- более быстрое восстановление организма после родов.
Грудное вскармливание при заболеваниях
Зачастую, по незнанию, многие матери в период острых болезней или заражения инфекциями, при обострении хронических патологий прекращают грудное вскармливание, опасаясь инфицирования крохи или нанесения ему какого-либо вреда. В реальности подавляющее большинство острых недугов для грудничка не опасно. К моменту, когда появляются первые проявления болезни у женщины, ее кроха или уже инфицирован, или получил иммунитет с компонентами грудного молока. Прекратить грудное вскармливание в этот период — это нанести еще больший вред малышу. Любая инфекция имеет период инкубации, в это время женщина уже заразна, но не знает об этом и кормит ребенка. К моменту появления признаков недомогания малыш уже получил опасные микробы или вирусы. Прекращение грудного вскармливания в острый период — это удар по иммунитету, лишение его поддержки со стороны защитных факторов грудного молока. При соматических патологиях также можно кормить грудью за исключением некоторых тяжелых и опасных болезней, которые требуют приема «тяжелых» медикаментов или приводят к угрожающему состоянию самой матери.
Когда матери нельзя кормить грудью?
Большинство соматических заболеваний и инфекций вполне допускает продолжение грудного вскармливания, если мать в состоянии это делать. Естественно, когда речь идет о патологии, требующей госпитализации, малыша придется временно перевести на кормление сцеженным молоком или смешанное, искусственное вскармливание. Если состояние матери относительно стабильное и она может лечиться амбулаторно под контролем врача, можно подобрать препараты, безопасные при лактации, и кормить ребенка грудью в обычном режиме.
По данным ВОЗ, самой авторитетной организации, пропагандирующей и поддерживающей грудное кормление, есть только ряд ситуаций, когда мать однозначно не может кормить малыша грудью. К ним относятся открытая форма туберкулеза, когда женщина активно выделяет бациллы, а также ВИЧ-инфекция. Это связано с риском заражения ребенка. Также запрещено кормить грудью при тяжелых повреждениях почек и печени, мозга или сердца, когда мать физически в силу состояния не может тратить ресурсы на лактацию. Запрет накладывают при наличии тиреотоксикоза, когда идет прием тиреостатической терапии, а также на фоне особо опасных инфекций (холера, чума, тиф). Отдельное противопоказание к кормлению ребенка — это острые послеродовые психические расстройства, если мать потенциально опасна для ребенка и ее препараты могут навредить его росту и развитию.
Можно ли заразить малыша?

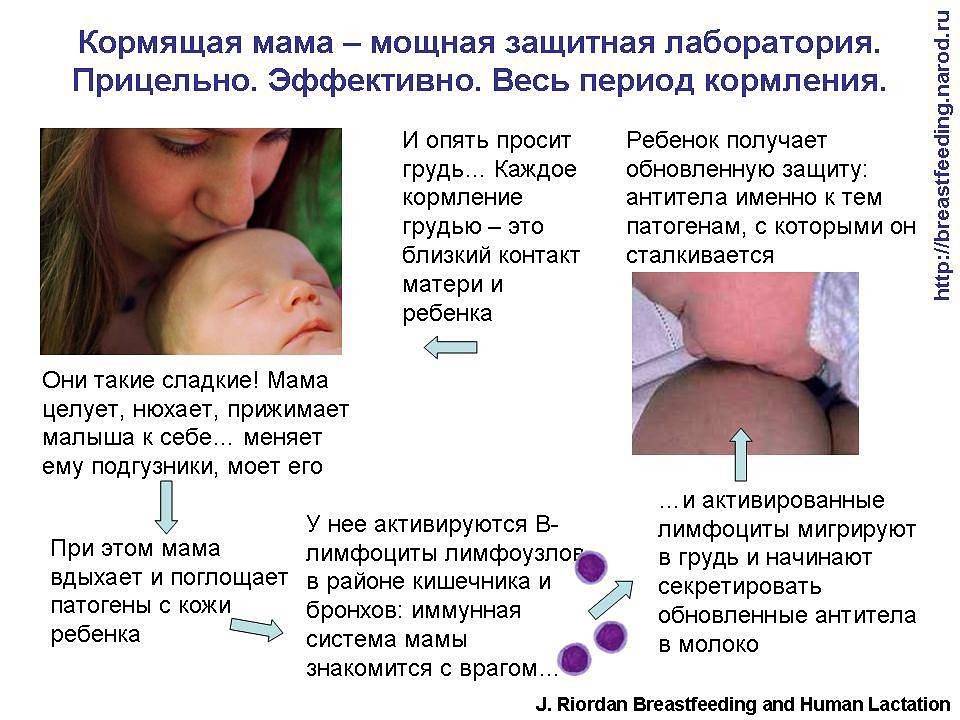
Каждая кормящая мать уверена, что если продолжать кормить малыша грудью при собственной болезни, особенно если это инфекция, то малыш обязательно заболеет. Такие опасения и желание женщин защитить малыша толкают на необдуманные поступки — завершение грудного вскармливания и перевод ребенка на смесь. Такие действия не просто неверны, но и могут навредить.
Нередко кормящие матери кипятят сцеженное молоко, ведь, по их мнению, в молоке может содержаться инфекция. И такие действия не только не нужны, но и полностью противоположны необходимым.
Многие мамы стараются надевать медицинские маски, для того, чтобы сократить распространение возбудителя к малышу. Но их ношение оправдано лишь в случае, если кормящая мать постоянно чихает и кашляет. Мнение о том, что кормящая мать может передать инфекцию малышу, имеет смысл, но если бы это произошло, то симптомы заболевания появились практически одновременно. Дело в том, что у каждого заболевания есть свой скрытый период, который называется инкубационным, когда инфекция только развивается, и отсутствуют какие-либо симптомы. Поэтому, если симптомы заболевания не появились одновременно, то, скорее всего, малыш и не заболеет, так как получил антитела с материнским молоком.