Цель теста
 Процедура ЭЭГ
Процедура ЭЭГ
ЭЭГ чаще всего используется для оценки наличия или риска развития судорожных припадков – аномальных электрических разрядов в головном мозге, которые могут проявляться как: спутанность сознания, возбуждение, неконтролируемые движения, галлюцинации и даже коллапс. Если вас обследуют для диагностики эпилепсии, невролог будет искать на ЭЭГ характерные паттерны, называемые эпилептиформными, которые могут проявляться в виде спайков, острых волн или спайков и волн. При этом можно выяснить точную локализацию припадка.
Например, если у вас генерализованные судороги, что означает, что они затрагивают оба полушария вашего мозга, скорее всего, по всему вашему мозгу будут распространяться комплексы спайк-волна. Если у вас фокальные приступы, то есть они затрагивают только одну область вашего мозга, расположены локально, в этом конкретном месте будут наблюдаться спайки или острые волны.
Хотя основная причина, по которой проводится ЭЭГ – это диагностика эпилепсии, у теста есть много других применений. К ним относятся поиск аномальной мозговой активности, которая может быть вызвана:
- Черепно-мозговой травмой (ЧМТ);
- Опухолью головного мозга;
- Инфекцией (энцефалит);
- Инсультом;
- Нарушеними сна, вызванные судорогами. С этой целью ЭЭГ может проводиться в сочетании со стандартным исследованием сна, называемым полисомнографией, которое отслеживает стадии и циклы сна, чтобы определить нарушения в режимах сна и причины их возникновения.
Также согласно постановлению Правительства РФ от 28 апреля 1993 г. № 377 о реализации Закона Российской Федерации “О психиатрической помощи и гарантиях прав граждан при ее оказании” при прохождении психиатрического (наркологического) освидетельствования в связи с прохождением предварительных и / или периодических медицинских осмотров, например при устройстве на определенную работу – ЭЭГ является обязательным общим функциональным исследованием.
Типы ЭЭГ
Существует несколько типов электроэнцефалографии, а также разные вариации. Применение того или иного типа будет зависит от конкретной ситуации. Однако в основном ЭЭГ можно разделить на три типа:
- Рутинная ЭЭГ;
- ЭЭГ-мониторинг;
- Амбулаторная ЭЭГ.
Особенности ЭЭГ-мониторинга
В ряде случаев обычной стандартной процедуры недостаточно. Альтернативой служит ЭЭГ-мониторинг, который занимает больше времени. Он заключается в одновременной регистрации электрической активности и ведения видеозаписи пациента, что позволяет синхронизировать картину функции мозга и поведения человека. Можно оценить работу ЦНС в состоянии сна, бодрствования, пребывания в покое, осуществления интеллектуальной деятельности. Это дает врачу полную развернутую информацию об особенностях электрической активности в разных ситуациях и позволяет составить информативное заключение в сложных случаях (при эпилепсии и пр.).
+7 (495) 775 75 66
Где сделать ЭЭГ в Красноярске
В Красноярске экспертное проведение ЭЭГ детям и взрослым, включая дневной и ночной амбулаторный ЭЭГ-мониторинг, видео-ЭЭГ-мониторинг бодрствования и сна, трехмерная локализация источников эпилептиформной активности, когерентный анализ состояния внутри- и межполушарных связей и др. современные методы компьютерной обработки ЭЭГ, осуществляются на базе Неврологического центра эпилептологии, нейрогенетики и исследования мозга Университетской клиники КрасГМУ им. проф. В.Ф. Войно-Ясенецкого. Анализ и клиническую интерпретацию ЭЭГ осуществляют доктора и кандидаты медицинских наук, врачи неврологи высшей и первой квалификационной категории, прошедшие подготовку в области эпилептологии в ведущих центрах Российской Федерации и за рубежом.
Автор фотографий – Е. Астафьева и Н. Шнайдер. Фотографии проведены в Неврологическом центре эпилептологии, нейрогенетики и исследования мозга Университетской клиники КрасГМУ им. проф. В.Ф. Войно-Ясенецкого и размещены с согласия администрации клиники и обследуемых (родителей обследуемых).
В чем заключается исследование?
Для проведения ЭЭГ головного мозга у детей используют комнату, по возможности не пропускающую свет и звук. На голову пациента перед исследованием надевают специальную шапочку с датчиками, которые передают сигналы на прибор (электроэнцелограф).
Длительность сеанса составляет от 30 минут в рамках рутинного исследования до многосуточных видео-ЭЭГ-мониторингов в рамках прехирургической диагностики эпилепсии. Обследование детей от года проходит в несколько этапов:
- Снятие энцефалограммы в состоянии покоя. При этом ребенок должен находиться в положении сидя или лежа.
- Проведение пробы с открытыми и закрытыми глазами. Это делается для определения основного ритма.
- В дальнейшем техника обследования будет отличаться в зависимости от цели проведения исследования.
- Проба с гипервентиляцией заключается в глубоких выдохах и вдохах с целью провокации патологической активности мозга.
- Во время пробы с фотостимуляцией лампочка выдает вспышки в определенные промежутки времени. Ребенок в этот момент находится с закрытыми глазами.
- Дополнительно может быть проведена звуковая стимуляция, сжимание-разжимание кулаков, психологическая оценка.
- Также проводится запись ЭЭГ сна (дневного, ночного).
Следующим этапом является расшифровка результатов с целью выявления отклонений от нормы и определения патологических процессов.
Суть диагностического метода
Еще в XIX веке было установлено, что человеческий мозг способен к генерации электрических импульсов, но прошло более восьмидесяти лет, прежде чем эту способность врачи смогли использовать в медицинской практике. Это произошло после создания первого аппарата электроэнцефалографа, а графическое изображение, которое получалось при регистрации биотоков человеческого мозга, назвали электроэнцефалограммой.
Сигналы, исходящие от нейронов мозга, изменяются под действием различных факторов, при этом разные участки головного мозга дают согласованные импульсы, взаимно ослабляя или усиливая активность друг друга. Энцефалограмма фиксирует различные изменение импульсов и помогает выявить отклонения в работе мозга или его отдельных участков. Электроэнцефалография позволяет отследить деятельность каждого отдела мозга в отдельности, изучить нейронные импульсы и согласованность действий отделов мозга (ритмичность).
Как проводится исследование
В зависимости от показаний, который оценил Ваш лечащий врач невролог-эпилептолог, определяются необходимая продолжительность исследования, функциональное состояние пациента во время проведения ЭЭГ (пассивное бодрствование, активное бодрствование, дневной сон, ночной сон) и объем функциональных (нагрузочных или провоцирующих) диагностических проб.
Пациента размещают в затемненной комнате на специальном функциональном кресле или кровати (диване), рядом с которым на штативе расположена электродная установка (аналогово-цифровой преобразователь – АЦП).
На голову пациента одевается специальная электродная шапочка, которая может быть в виде шлема из тонкой ткани либо в виде сетки из мягких резиновых жгутов, под которые врач-нейрофизиолог в определенном порядке вручную располагает электроды. В последнем случае к каждому электроду присоединяют по одному изолированному проводу, подключенному к АЦП, преобразовывающему аналоговые сигналы (колебание сопротивления под электродами) в цифровые и передающему их по кабелю к компьютерному электроэнцефалографу. Подключение происходит через усилитель, поскольку биотоки головного мозга настолько малы, что иначе зарегистрировать их было бы просто невозможно. Именно из-за слабости токов, протекающих в электродах и проводах, методика ЭЭГ является совершенно безопасной и безболезненной для пациента.
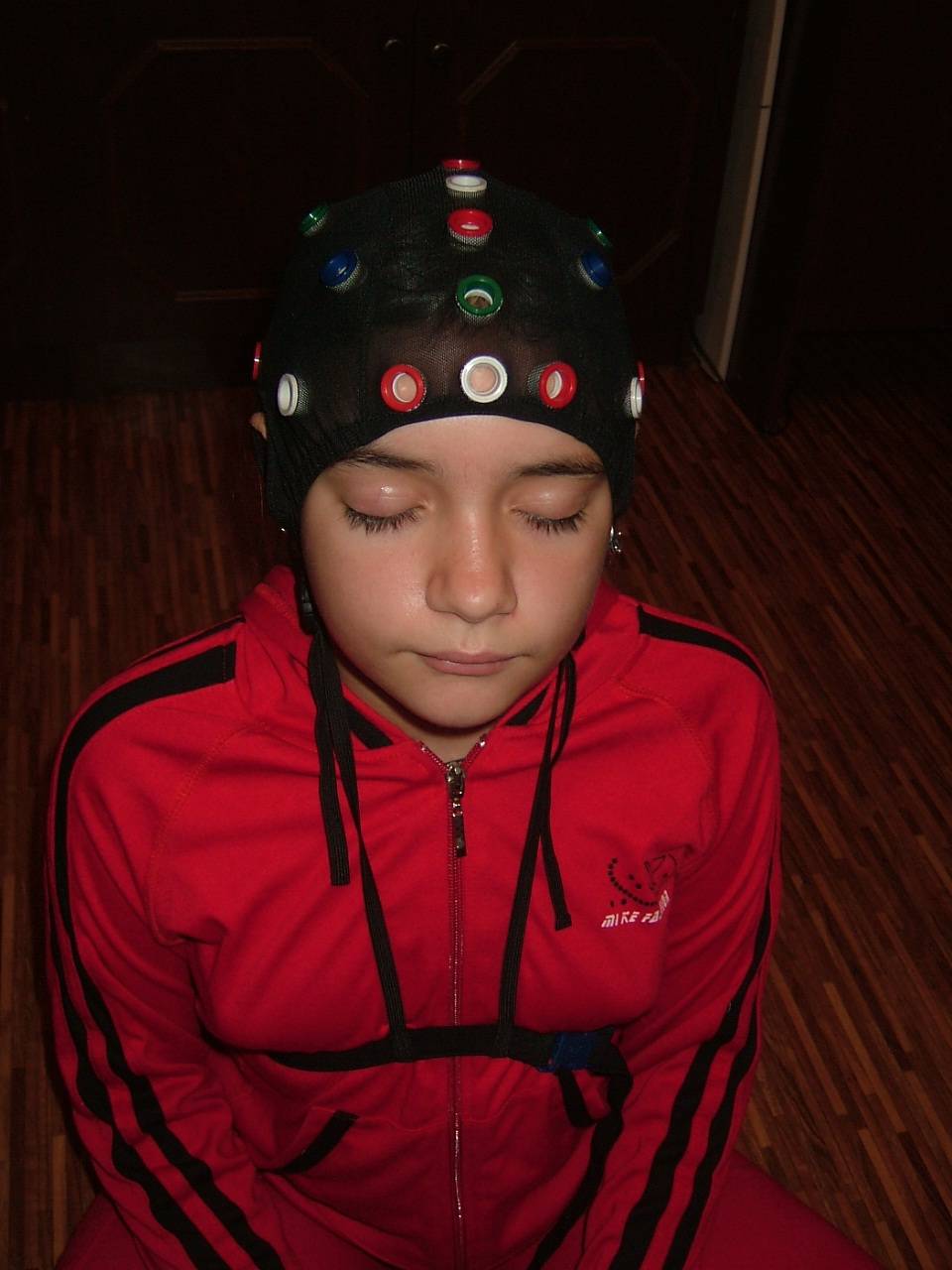
Электроды перед наложением смачивают физиологическим раствором хлорида натрия или гелем на водной основе, содержащим хлорид натрия (такие электродные гели абсолютно безвредны для организма пациента, легко смываются водой или стираются одноразовыми тканевыми салфетками). Использование физиологического раствора хлорида натрия или электродного геля необходимо для того, чтобы между электродами и кожей головы не было воздушной прослойки, затрудняющей регистрацию биоэлектрической активности головного мозга.
Участки кожи головы, куда предполагается накладывать электроды, протирают 40-45% спиртовым раствором (чтобы растворить кожный жир, затрудняющий проведение слабых электрических импульсов головного мозга). Накожные электроды при обследовании детей старше 10 лет накладываются по международной системе «10%-20%», а при обследовании детей по системе Юнга.
На уши пациента с помощью мягких клипс устанавливают ушные (неактивные) электроды, которые также смачивают в физиологическом растворе или электродным гелем на водной основе.
Исследование ЭЭГ в амбулаторно-поликлинических условиях обычно проводится в положении обследуемого полулёжа или лёжа (для максимального расслабления пациента и уменьшения артефактов мышечного напряжения) в состоянии пассивного бодрствования (при минимизации внешних звуковых и световых раздражителей). Пациента просят постараться расслабиться и закрыть глаза.
При проведении длительного амбулаторного мониторинга ЭЭГ или видео-ЭЭГ-мониторинга в условиях специализированных противоэпилептических центрах исследуется активность головного мозга в различных состояниях – активном и пассивном бодрствовании, а также во время дневного или ночного сна.
В последние годы также с успехом используются современные информационные (компьютерные) технологии, например, с расположением записывающего устройства на теле пациента с помощью специальных эластичных ремешков, не стесняющих дыхание и движения обследуемого. Последний метод удобен при проведении длительного (дневного, ночного, суточного) амбулаторного мониторинга ЭЭГ, особенно у детей, в домашних условиях.
ЭЭГ – безопасный для здоровья и безболезненный метод исследования, который можно проводить в любом возрасте (от периода новорожденности до глубокой старости).
Как подготовиться к ЭЭГ
Следует отметить, что каких-либо особых ограничений, которые должны предварять проведение процедуры, не существует. Тем не менее, есть ряд правил, которым рекомендуется следовать, чтобы обследование прошло успешно и оказалось информативным.
Прежде всего, проинформируйте врача, если принимаете какие-либо препараты. Возможно, их прием придется на время отменить или изменить дозировку.
Как минимум за двенадцать часов до проведения процедуры, а еще лучше — за сутки исключите из рациона продукты, в составе которых присутствует кофеин, газированные напитки, шоколад и какао, а также продукты, в которых они содержатся, продукты с энергетическими составляющими, например, с таурином. Также стоит отказаться от продуктов с седативным действием.
Перед проведением процедуры вымойте голову. Дополнительные средства для укладки (масла, гели, бальзам, лаки и т. д.) использовать не следует, поскольку это может повлиять на качество контакта электродов с кожей.
В том случае, если основной целью процедуры является выявление судорожной активности, перед исследованием нужно поспать.
Для того, чтобы результат был максимально достоверным, пациенту нельзя нервничать и переживать. Кроме того, следует воздержаться от пребывания за рулем в течение двенадцати часов перед проведением процедуры.
Прием пищи рекомендован за два часа до процедуры.
В том случае, если пациенту назначен ЭЭГ-мониторинг сна, ночь накануне должна быть бессонной. Непосредственно перед процедурой обследуемый получит специальный седативный препарат, который даст ему возможность заснуть во время проведения электроэнцефалограммы.
В том случае, если обследование должен пройти ребенок, родителям следует предварительно психологически его подготовить к манипуляциям, объяснив, что боли и дискомфорта не будет. Можно потренироваться надевать шапочку для бассейна под предлогом игры в летчиков или космонавтов, научить малыша глубоко дышать, показав ему, как это делать, на личном примере. Накануне процедуры ребенку следует вымыть голову, не используя никакие дополнительные средства для укладки. Перед выходом из дома малыша следует накормить и успокоить. На всякий случай родителям рекомендуют взять с собой вкусную еду и питье, любимую игрушку, которая поможет успокоить и отвлечь малыша.
Обратите внимание, что, если приведенные выше правила не соблюдаются, результат ЭЭГ может оказаться не слишком точным или малоинформативным. В этом случае процедуру придется повторить
Специалисты, которые помогут ребенку с задержкой развития речи
Невролог
Важно выбрать хорошего врача, который имеет представление обо всех указанных выше методах диагностики и может аргументировать все свои назначения. Например, часто неврологи назначают такие препараты, как пантогам, энцефабол, янтарная кислота, глицин и отправляют «гулять» до 3 лет
Нужно помнить, что сам по себе диагноз «ЗРР» – просто «умное» название того, что ребенок не говорит в соответствии с нормой и никак не описывает структуру нарушения. Поэтому не бойтесь задавать вопросы доктору и при малейших сомнениях ищите «своего» врача. Также лучше просить при наличии альтернативы назначать препараты не в уколах, а те, которые можно принимать перорально (через рот), т.к. уколы могут нанести дополнительную психотравму ребенку, что скажется на общей динамике развития речи. Насилие может усугубить ситуацию.
Логопед-дефектолог. Специалист должен иметь опыт работы с маленькими детьми. К сожалению, многие не умеют или не знают, как работать с неговорящими детками до 4 лет. А в 4 года отсутствие речи уже дает необратимые изменения в интеллектуальном развитии. Важно начать коррекцию как можно раньше. В нашем центре логопед берет на занятия деток с самого раннего возраста, когда уже заметно, что есть проблемы с речью (пока самые маленькие наши клиенты – ребенок 1 г. 10 мес.).
Нейропсихолог. Кроме речи необходимо обследовать поведение, коммуникацию, моторику (праксис), восприятие (гнозис), сенсорные системы
Например, часто неговорящие дети имеют неустойчивое внимание, полевое поведение, не воспринимают плоские изображения (например, картинки в книгах). Все эти характеристики говорят об определенных дисфункциях в структурах головного мозга
В нашем центре для составления общей картины развития используется комплексная консультация нейропсихолога и логопеда (то есть специалисты дополняют друг друга и пишут общее заключение).
Детский психолог. При задержке речи довольно часто в качестве причин выступают психогенные факторы. Поэтому родителям нужно быть готовыми к тому, что придется менять тип воспитания и стиль взаимодействия с ребенком. Например, в моей практике часто встречаются неговорящие 3-летки, которые не ходят на горшок, спят вместе с мамой и иногда сосут грудь. Для некоторых родителей сложно принять, что данные вещи в воспитании могут влиять на развитие речи, однако это действительно так.
После комплексного обследования коррекция ЗРР будет наиболее эффективной и быстрой, а драгоценное время не будет упущено.
Подготовка ребенка к процедуре
«Как именно делают ээг ребенку», – этот вопрос интересует всех родителей. Они переживают, чтобы процедура была безболезненной. Беспокоиться не о чем. В кабинете невролога ребенку подключают детский датчик к голове. Внешне он похож на шапочку, от нее отходят электроды, которые считывают информацию на специальный компьютер.
Область прикрепления электродов смазывают гелем для УЗИ или спиртом, что исключить попадание воздуха. Процесс длится 7-9 минут, некоторое время может понадобиться, чтобы успокоить малыша. Необходимо заранее подготовить ребенка:
- С вечера моют кроху и его голову шампунем.
- Перед началом исследования кормят малыша.
- Если кроха привык к соске или бутылочке, их обязательно берут с собой.
- Малыши постарше берут с собой любимую игрушку.
Необходимо, чтобы ребенок во время энцефалограммы был спокоен и не плакал. Младенцев можно уложить спать на время процедуры. Родители должны морально подготовить ребенка, убедить его, что ничего страшного не случится. Дети до 3 лет после подключения электродов остаются на руках у мамы или папы.
Грудничок с папой
Аппаратные обследования при задержке речи
Для диагностики нарушения важно провести аппаратные обследования (очень часто неврологи ими пренебрегают, поэтому родители могут провести их по собственной инициативе):
- Допплерография сосудов шеи и головы. Статистически доказано, что при моторной алалии часто встречаются проблемы с мозговым кровообращением (например, венозный застой). То есть мозгу недостаточно питания. Чтобы исключить этот фактор, необходимо провести исследование, и по результатам невролог при необходимости назначит терапию. Обычно если есть подобные проблемы, лечение включает мануальное воздействие – массаж, остеопатию, а также гирудотерапию, иногда мочегонные препараты (для снижения ВЧД) и т.д.
- ЭЭГ – электроэнцефалограмма. Данное исследование показывает уровень зрелости коры головного мозга посредством измерения его биоэлектрической активности. Как правило, оно не дает четкого понимания структурных нарушений, зато позволяет исключить эпилептиформную активность, пароксизмальную активность и выявить наиболее заметные патологии. Например, часто выявляется нарушение электрогенеза в области стволовых структур, что помогает в постановке так называемого топического диагноза.
- Вызванные потенциалы. Данное обследование может выполняться отдельно по различным сенсорным системам. Для «неговоряшек» я рекомендую делать АСВП (акустические стволовые вызванные потенциалы), КСВП (корковые слуховые вызванные потенциалы) и КВП или Р300 (когнитивные вызванные потенциалы). В различных клиниках их делают немного по-разному, но основная задача исследования везде решается отлично: необходимо исследовать качество обработки слухового импульса на подкорковом и корковом уровне. Это НЕ исследование слуха. Физиологический слух может быть нормальным, при этом ребенок может не понимать обращенную речь (речевая слуховая агнозия/сенсомоторная алалия). Даже при сохранном на первый взгляд понимании речи («всё понимает, но не говорит») часто выявляются нарушения в проведении слухового импульса, а также признаки структурных подкорковых дисфункций (часто – ствол мозга, мозжечок).
- МРТ. Многие родители боятся делать маленькому ребенку МРТ, т.к. якобы его делают под наркозом. Нужно различать наркоз и седацию, то есть медикаментозный сон. Это разные вещи. Седация не травматична для нервной системы. Часто можно обойтись и без данного обследования, но в некоторых случаях для уточнения диагноза оно может оказаться необходимым. Магнитно-резонансная томография очень информативна и точна.
Как расшифровывается и что можно увидеть?
Расшифровка показателей ЭЭГ головного мозга у детей занимает довольно много времени. Обычно результаты выдаются через несколько дней. Так как анализируются электрические показатели со всех отведений, оцениваются все пики и волны, их синхронность, симметричность.
На руки родителям выдают заключение, распечатка выбранных врачом фрагментов записи и, в специализированных центрах, диск с записью всего исследования. Иногда врач может дать рекомендации по дальнейшему обследованию.
Самостоятельно понять, как расшифровать ЭЭГ головного мозга у детей не получится даже при очень большом желании. Расшифровывать волны электрической активности может только специалист, особенно у детей, у которых даже норма имеет множество вариаций, в зависимости от возраста ребенка.
Принято выделять следующие основные ритмы электрической активности на ЭЭГ:
- Альфа ритм (или предшественник альфа ритма у детей до 5-ти лет). Регистрируется в состоянии покоя, при котором ребенок сидит или лежит с закрытыми глазами и ничего не делает.
- Бета ритм. Выявляется при максимальном сосредоточении внимания: быстрые волны свидетельствуют об активном бодрствовании.
- Тета ритм. При нормальной картине ЭЭГ у здоровых детей 2-8 лет является одним из основных ритмов, представляет из себя волны, по амплитуде несколько превышающие альфа ритм. Появление таких показателей в более взрослом возрасте может свидетельствовать о задержке психического развития, может потребоваться консультация генетика.
Также при расшифровке ЭЭГ у детей оценивается синхронность электрических потенциалов в обоих полушариях. Нарушение синхронизации свидетельствует о наличии патологического очага. Он может быть представлен опухолью, эпилептическим очагом, сосудистой мальформацией и так далее.
Регистрация эпилептиформных паттернов является важной частью исследования. Доброкачественные эпилептиформные паттерны детства сейчас рассматриваются как вариант нормы при отсутствии эпилептических приступов и регресса в развитии ребенка
При множественном появлении разрядов на ЭЭГ необходимо оценивать клинику, возможно будет необходимо проконсультировать малыша у психолога и психиатра. Расшифровывать такие результаты и выставлять диагноз приходится с учетом дополнительных методов исследований.
Подготовка ребенка
Проведение диагностики ЭЭГ детям требует тщательно распланированной подготовки, при которой необходимо учесть определенное количество нюансов. На первый взгляд, эти условия довольно просты, но с маленькими пациентами все может усложниться.
Так как электроэнцефалография подразумевает закрепление на голове малыша электродов, то обязательно перед исследованием или накануне нужно ему вымыть волосы, чтобы максимально обезжирить поверхность кожи. Следующие рекомендации по поводу подготовки будут напрямую зависеть от возраста ребенка.
Младенцы до года
Грудничкам делают ЭЭГ исключительно в состоянии сна, и, как правило, в дневное время. Чтобы сон совпал с диагностированием, следует учесть привычный режим бодрствования и отдыха и записаться в клинику для обследования на подходящее время. Кроме этого, рекомендуется непосредственно перед процедурой покормить малыша из бутылочки. Если же ребенок находится на грудном вскармливании, то маме нужно сцедить молоко.
Дети старше 1 года
Детям старше года ЭЭГ проводится во время бодрствования
Очень важно, чтобы маленькие пациенты на протяжении процедуры вели себя спокойно и послушно, а также выполняли все указания врача-диагноста. Особенно это сложно для детей 2-х – 3-летнего возраста
Почти все они неугомонные непоседы, и при этом еще тяжело поддаются уговорам и требованиям. Поэтому родители должны заранее позаботиться о психологической подготовке ребенка.
Детские психологи дают несколько советов, чтобы минимизировать трудности при проведении исследования. Во-первых, с малышом нужно поговорить за несколько дней до планового прохождения обследования, подробно описав процедуру как веселую, увлекательную и безопасную игру. Можно заинтриговать предстоящей будущей ролью космонавта, летчика или любимого супергероя.
Во-вторых, обязательно не забыть взять с собой в диагностический центр игрушки и книжки, которые отвлекут и успокоят ребенка
Можно захватить самые любимые и хорошо знакомые развлечения или же, наоборот, новые, способные полностью завладеть вниманием крохи. Чтобы ребенок не капризничал и не плакал, его следует покормить незадолго до процедуры
Стоит скорректировать время визита в клинику таким образом, что малыш был бодрым и не сонным, пока проводится обследование.
В некоторых случаях для определения скрытой симптоматики мозговых дисфункций от малыша может потребоваться выполнение небольших, но очень значимых для диагностического процесса заданий. К ним относится открытие и закрытие глаз, усиленные глубина и темп дыхания, прохождение различных тестов. Об этом предупреждают родителей в диагностическом кабинете заранее и рекомендуют порепетировать с ребенком дома в спокойной обстановке.
Кроме того, в домашних условиях следует примерить шапочку – спортивную или плавательную, чтобы малыш был готов к таким действиям и не сопротивлялся в ходе исследования. Обязательно предупредить врача, если малыш проходит курс лечения какими-либо медпрепаратами, так как многие из них могут влиять на мозговую активность и вызывать искажение данных. Перед самим сеансом ЭЭГ с ребенка нужно снять все украшения, не исключая и сережки, а также распустить волосы, если это девочка.
 В некоторых клиниках оборудованы специальные детские комнаты, чтобы ребенок мог расслабиться
В некоторых клиниках оборудованы специальные детские комнаты, чтобы ребенок мог расслабиться
Непосредственная подготовка перед началом обследования
Электроэнцефалографию проводят в свето- и звуконепроницаемой комнате небольшого размера. В ней находится кушетка или пеленальный столик и аппаратура для диагностики. Процедура выполняется при помощи регистрирующего устройства, называемого энцефалограф. Для того чтобы записать энцефалограмму, на голову ребенка надевается специальная шапочка. Она может иметь вид тканевого шлема со вшитыми электродами либо резиновой сетки с участками для фиксации необходимого количества датчиков.
К прибору электроды присоединены мягкими проводами, которые не стесняют движения малыша. Следует отметить, что используемые для записи энцефалограммы головного мозга ребенка биотоки чрезвычайно малы, и опасаться негативного воздействия на его организм не стоит. Кроме этого, энцефалограф обязательно заземляется, что полностью снимает риск удара током.
Перед тем как закрепить электроды, диагност смачивает их гелем, физрастором или водой. Это делается для устранения между кожными покровами и датчиками воздушной прослойки. Иногда приходится протереть некоторые участки головы спиртом, чтобы убрать с них жир, выделяемый кожей. А на ушки маленькому пациенту надеваются специальные клипсы-электроды, которые не являются проводниками тока.
Заключение электроэнцефалографии
Результат ЭЭГ-исследования представлен распечатками полученных графиков и заключением, в котором специалист отмечает наличие и характер нарушений. Иногда запись результата проводится на электронный носитель — это уместно в том случае, если проводится продолжительный ЭЭГ-видеомониторинг. Все распечатки — и заключения, и сами графики — следует иметь при себе во время консультации у невролога.
При этом врач должен объяснить пациенту, что результат ЭЭГ сам по себе еще не является диагнозом. Это лишь один из фрагментов, помогающий врачу сделать выводы о состоянии пациента.
Больше свежей и актуальной информации о здоровье на нашем канале в Telegram. Подписывайтесь: https://t.me/foodandhealthru
Автор статьи:
Фурманова Елена Александровна
Специальность: врач педиатр, инфекционист, аллерголог-иммунолог.
Общий стаж: 7 лет.
Образование: 2010, СибГМУ, педиатрический, педиатрия.
Другие статьи автора
Будем признательны, если воспользуетесь кнопочками:
Заключение
Заключение составляется неврологом с соответствующей квалификацией и обязательно отражает: наличие и выраженность локальных, диффузных, генерализованных изменений, эпилептиформной активности, функциональное состояние головного мозга, указывается локализация очагов патологической активности. Интерпретация заключения проводится также исключительно врачом-неврологом.
Возрастные особенности
На сегодняшний день, выявлен целый ряд возрастных особенностей ЭЭГ детей:
- Изменение в течение 3-го триместра от медленной высокоамплитудной неупорядоченной активности к более быстрой, продолжительной, упорядоченной низкоамплитудной деятельности нейронов (изменения также продолжаются вплоть до 12 лет, соответственно созреванию различных нервных структур);
- Роландовский мю-ритм не фиксируется до 2-го года жизни (возникает на открытие глаз, блокируется при движении);
- До 2-месячного возраста дельта-волны медленные, низкой амплитуды;
- В 5 месяцев фиксируется строго ритмическая продолжительная активность;
- Появление тетта-волн на 3-6 месяц жизни;
- Появление бетта-волн с 1,5 лет;
- Появление истинного альфа-ритма (теменно-затылочная обл.) с 4,5 лет;
- Более редкие проявления тетта-волн и увеличение альфа-активности с 7-11 лет;
- Симметричность и синхронность фоновой активности нейронов;
- Отличие ЭЭГ-проявлений различных фаз сна и их продолжительности от взрослого человека (вплоть до 10-11 лет). Так REM-сон занимает до 50% у новорожденного, в то время как у взрослого – 20%;
- Более широкая вариативность нормальных ЭЭГ-паттернов у новорожденных (паттерны, подобные взрослым возникают с 3 месяцев);
- Целый ряд необычных непатологических ЭЭГ-признаков. Например, лямбда-волны, считающиеся необычными для детей (могут наблюдаться в норме с 3 лет), и хорошо исследованные у взрослых;
- Особенности реакции на различные раздражители. Так ответ на визуальные триггеры фиксируется с 3-4 мес.;
- Наибольшие индивидуальные различия в возрасте от 1 до 5 лет;
- Отличия в функции системы “зеркальных” нейронов. Так у взрослых при наблюдении, мысленном выполнении или воспроизведении различных движений происходит супрессия мю- и бетта-ритмов с дальнейшим их усилением и синхронизацией. У детей же отмечается меньшая супрессия в виду более низкого развития связей между сенсо- и премоторными областями неокортекса, а также значительная зависимость от того, овладел ли ребенок сам этими действиями. Реакция тем более интенсивна, чем лучше ребенок освоил движение;
- Возрастающая с возрастом лабильность префронтальных отделов лобной коры;
- Высокое влияние внешних факторов и большая необходимость полиграфии при мониторинге. Так эпизоды плача, гипервентиляция или физиологическая дыхательная аритмия способны вызывать артефакты или искажать определенные ЭЭГ-паттерны;
- Достижение соответствия нормальной ЭЭГ взрослого лишь к концу пубертата.