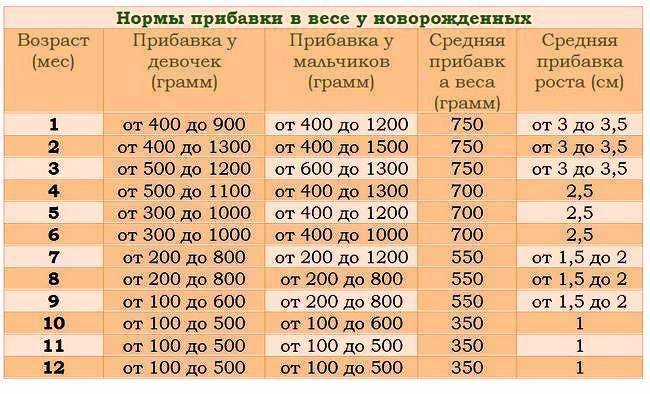
Каких витаминов не хватает, если шелушится кожа?

Для правильной работы организма необходимо достаточное количество всех витаминов. Однако четыре витамина считаются основными для здоровья и молодости кожи, а шелушение может говорить о дефиците одного или нескольких из них.
Витамин С
Рекомендуется в день.
Помогает вырабатывать коллаген — основной белок, содержащийся в коже. Это способствует быстрому заживлению повреждений, предотвращает излишнюю потерю влаги и в некоторых случаях уменьшает количество морщин. Поэтому витамин С является одним из ключевых продуктов по уходу за возрастной кожей. Благодаря высокому содержанию антиоксидантов, прием витамина С повышает эффективность солнцезащитных кремов.
Витамин Е
Рекомендуется в день.
Как и витамин C, витамин E является сильным антиоксидантом. При нанесении на кожу он поглощает вредное ультрафиолетовое излучение от солнца, предотвращая таким образом появление темных пятен и морщин.
Если у вас особенно сухая кожа, витамин Е может предотвратить её обезвоживание, наладив выработку кожного сала. Более того, витамин E помогает организму залечить трещины, вызванные сухостью, поэтому отлично подходит для профилактики и лечения воспаленной кожи и шелушений.
Витамин D
Рекомендуется в день.
Имеет решающее значение для многих аспектов здоровья, в том числе для здоровья кожи.
Примечательно, что этот полезный для кожи витамин вырабатывается исключительно в эпидермисе под воздействием УФ-излучения.
Дело в том, что большую часть внешнего слоя кожи составляют кератиноциты — единственные клетки, которые могут преобразовывать витамин D в пригодную для использования нашим организмом форму.
Витамин D играет важную роль в росте клеток кожи, а также в поддержании иммунной системы кожи, которая действует как первая линия защиты от вредных патогенов. Добавки витамина D значительно облегчают симптомы кожных заболеваний, вызывающих сухость и зуд кожи. Так, высокие показатели витамина D в крови людей, больных экземой и псориазом, повышали уровень увлажненности кожи.
Витамины группы B
Всего их , и некоторые из них особенно полезны для здоровья кожи.
Витамин B1 улучшает кровообращение и предотвращает признаки старения.
Дефицит витамина B2 вызывает сухость кожи и губ.
Витамин B3 производит жиры, необходимые для сохранения эластичности и барьерной функции кожи.
Витамин B12 производит белки, которые восстанавливают сухую кожу, поддерживают увлажнение, а также ускоряют метаболизм в клетках.
Виды шелушений кожи
При нарушениях кожного покрова могут возникать разные виды шелушения:
- Отрубевидное;
- Пластинчатое;
- Крупнопластинчатое.
Характерными признаками первого вида являются чешуйки небольших размеров. Но покрывают всю поверхность, образуя разные оттенки. Все зависит от присутствия тех или иных нарушений внутри организма. Серебристо – белые чешуйки возникают при псориазе. Желтоватые – следствие себореи. Темные образуются при заболевании ихтиозом.
Пластинчатое шелушение сопровождается образованием чешуек более крупных размеров. При крупнопластинчатом виде наблюдается отторжение ороговевшего слоя целыми пластами.
Что делать, если у младенца сухая кожа
Здесь рекомендации зависят от расположения сухих участков кожи.

Умывайте новорожденно ватным диском, смоченным в кипяченой воде.
Голова
В теменной области у новорожденных часто образуются сухие шелушащиеся корочки — гнейс. За полчаса до купания ребенка смазывайте их теплым вазелиновым или растительным маслом, а во время мытья аккуратно смывайте с кожи головы. Если с первого раза не удастся очистить кожу головы, ничего страшного. Повторите обработку кожи во время последующих купаний. Главное — не ковырять кожу и не отрывать корочки, чтобы не вызвать дополнительное раздражение кожи.
Лицо
Проблема сухости может возникнуть из-за частого контакта с водой (особенно жесткой), пересушенного воздуха в помещении, жаркой и ветреной погоды. Протирайте кожу лица новорожденного 2 раза в день ватными дисками, смоченными в кипяченой воде. Не забывайте очищать и заушные складки. Затем наносите увлажняющий крем.
Тело
Сухость может появиться из-за контакта с одеждой, которая содержит частички моющих средств или агрессивные красители. После того как зажила пупочная ранка, используйте для купания специальные увлажняющие масла или отвар ромашки. Сушите кожу ребенка, не растирая ее, а нежно промакивая мягким полотенцем. Затем наносите увлажняющий крем для новорожденных.
Причины
Чтобы подойти к вопросу лечения заболевания, требуется сначала выяснить, что его вызывает. Если врач сможет установить причину заед на губах, как лечить это заболевание станет понятно.
Заеды
Основные причины ангулярного хейлита:
- Использование грязной или чужой посуды;
- Употребление овощей и фруктов, предварительно не вымытых;
- Регулярное облизывание губ;
- Неправильный уход за полость рта;
- Выдавливание прыщей у рта;
- Переохлаждение;
- Механическое повреждение тканей;
- Кариес;
- Передозировка некоторых лекарств;
- Серьезные заболевания – анемия, патологии печени, сахарный диабет;
- Иммунные нарушения, в том числе ВИЧ.
Давайте рассмотрим, как лечить заеды в разных случаях и разными методами.
Обзор средств
Поскольку кожа новорожденного очень нежная, есть смысл покупать средства по уходу за ней, разработанные под контролем педиатров, — из ассортимента аптечных марок. Для купания необходимо использовать щадящие формулы, которые не пересушивают кожу.
Например, масло для ванной и душа Lipikar от La Roche-Posay. Оно бережно очищает и успокаивает кожу младенца, восстанавливает защитный барьер и устраняет чувство стянутости, обеспечивает интенсивное восполнение липидов.
После купания кожу необходимо увлажнить, для этого подойдет успокаивающий мультивосстанавливающий бальзам La Roche-Posay Cicaplast Baume B5.
Как может выглядеть врожденный ихтиоз у детей
Второе место среди генных дерматозов занимает ихтиоз. Он тоже насчитывает не одно заболевание и имеет много разных форм. Но в период новорожденности особенно значимы следующие.
Эпидермолитический ихтиоз. У новорожденных это состояние характеризуется распространенными эрозиями на коже, как и при буллезном эпидермолизе. Но при ихтиозе на фоне пузырей и эрозий есть еще и сильное шелушение кожи. Лечение малышей с ихтиозом складывается из нанесения увлажняющих средств и применения специальных перевязочных материалов, которые защитят кожу от новых ран и присоединения инфекции.
Коллодийный ребенок – это общее понятие некоторых форм ихтиоза, где такое состояние является главным при рождении. Дети, рожденные в коллоидной пленке, очень похожи друг на друга. Они появляются на свет с плотной, блестящей “кожей”.
Коллодийная пленка представляет собой целлофан-подобную структуру, которая плотно облегает кожу малыша, в результате чего кожа век и рта выворачивается наружу из-за сильного натяжения кожи. Коллодиевая мембрана проходит в течение двух-четырех недель жизни.
Младенцы с коллодиевыми мембранами подвержены риску температурной нестабильности, кожных инфекций и обезвоживания из-за чрезмерной потери воды через поврежденный кожный барьер. Таких новорожденных нужно выхаживать во влажном инкубаторе и каждые три часа наносить специальные кремы.
Чтобы способствовать родительской привязанности и грудному вскармливанию, ребенок может покидать инкубатор на короткие промежутки времени, начиная со второго дня жизни: 30 минут первоначально, затем увеличивая до 60 минут по мере роста ребенка.
Сегодня оба эти заболевания неизлечимы. В нашей стране есть фонд “Дети-бабочки”, который помогает семьям с такими детьми: оказывает социальную, психологическую, юридическую и медицинскую помощь с рождения. Врачи фонда работают 24/7, и к ним всегда можно обратиться.
Почему шелушится кожа на лице, руках, теле?
Сухость кожи может быть общей или локальной в зависимости от вызвавших ее причин.
При заболеваниях и авитаминозах обычно сохнет вся кожа.
На руках кожа сохнет при работе с землей, водой или химическим средствами.
На лице — при использовании неподходящей косметики.
Причиной сухости кожи тела может стать любовь к водным процедурам — липидный слой смывается и не успевает восстанавливаться.
Также кожа регулярно подвергается воздействию окружающей среды. Солнце, холод, недостаточная или чрезмерная влажность воздуха — все это раздражает кожу и негативно сказывается на ее состоянии.
Аллергический дерматит век: диагностика, лечение
При подозрении на аллергический дерматит проводится несколько диагностических исследований с участием офтальмолога, дерматолога, терапевта, аллерголога. Принимать меры необходимо незамедлительно, так как разновидностей патологии очень много, все они лечатся по-разному. После наружного осмотра и изучения анализа крови, в ходе которого проверяется уровень лейкоцитов, эритроцитов, эозинофилов, назначаются пробы слезной жидкости, соскоб, биомикроскопия. После подтверждения диагноза назначаются соответствующие препараты.
В первую очередь необходимо перестать пользоваться косметикой. При этом глаза ежедневно и по несколько раз промываются раствором «Фурацилина». Затем кожа обрабатывается мазями. Часто больным назначают кортикостероидные лекарства.
Перечислим основные лекарственные средства, назначаемые при аллергическом дерматите.

Какое лечение наиболее эффективно?
Методы борьбы с шелушением на веках глаз у ребенка зависят от причины, его вызвавшей. Так, при аллергическом происхождении, вероятно, потребуется сделать аллергопробы и проконсультироваться с аллергологом, прежде чем начинать лечение. Эффективность же последнего будет во многом определяться успехом установления «виновников» такой реакции организма и возможностей исключения их из жизни больного. Из лекарственных средств тут помогут антигистаминные препараты.
В случае блефарита врач Фзнтези выпишет малышу различные противомикробные средства или антибиотики (например, мази с антибиотиком или антимикробные растворы для закапывания). При поражении клещом демодексом также могут пригодиться спиртовые растворы, которыми аккуратно обрабатывают края ресничек.
При конъюнктивите доктор назначит промывания, причем делать их нужно осторожно, чтобы не перенести инфекцию с больного глаза на здоровый, дезинфицирующие глазные капли, а также препараты для борьбы с источником заражения – например, антибактериальные лекарственные средства
Виды дерматита на веках глаз
В зависимости от скорости протекания дерматита, его разделяют на два основных типа: острый и хронический. Первый развивается стремительно. У больного подскакивает температура, веки отекают и слипаются по утрам, наблюдается повышенная чувствительность к свету. Иногда человека знобит, голова кружится. Хроническая форма является вялотекущей. Она может затянуться на годы и характеризуется периодическими рецидивами. Симптомы проявляются постепенно, усиливаясь и пропадая. У больного краснеет и шелушится кожа века, наблюдаются отеки и сыпь.

По причинам, которые вызвали дерматит, его классифицируют следующим образом:
- Себорейный. Эта форма болезни сопровождается зудом, гиперемией, снижением зрения, ощущением «песка» под веками, выпадением ресниц. На глазах образуются корочки желтого цвета с чешуйками.
- Атопический, при котором кожа век грубеет и трескается. Развивается воспаление на верхнем и нижнем веке.Лекарственный (медикаментозный). Этот дерматит возникает на фоне лечения какого-либо заболевания. У некоторых пациентов он появляется после электрофореза. Иногда причиной воспаления становятся глазные капли. В таких случаях оно локализуется в уголках глаза.
- Экзематозный. Это форма недуга встречается редко. Она является реакцией на мази, изготовленные на основе сульфаниламидов, а также на антибиотики. Данную разновидность патологии отличает от предыдущих наличие такого признака, как боль в глазах.
- Герпетический. Герпес бывает не только на губах. Он поражает и кожу век. На ней образуются водянистые пузырьки, которые со временем мутнеют и высыхают. На их месте формируются корочки. При герпетическом дерматите повышается температура и болит голова.
Распространенной формой является аллергический (контактный) дерматит век. Он может быть замедленного и немедленного типа. В первом случае признаки болезни возникают примерно через 6-12 часов. Длится заболевание несколько дней или даже недель.
Обычно симптомы исчезают самостоятельно уже через пару часов. Рассмотрим подробнее замедленную форму патологии.

Какая диета необходима при шелушении кожи
Сбалансированные гипоаллергенные диеты помогут бороться с недугом. Прежде всего нужно установить те продукты, которые вызывают болезненные реакции. Исключить из ежедневного рациона шоколадные конфеты и плитки. Цитрусовые, малина, земляника, гранат, дыня, черная смородина также могут стать причиной сухости. Мед, рыба, орехи, грибы, какао, икра входят в список таких продуктов.
Оздоровительное действие оказывают салаты, заправленные растительным маслом. Следует ввести в пищу каши, яйца, молочные продукты, морковь, помидоры, печень, семечки. Эти продукты способствуют повышению уровня витаминов А и Е. Недостаток витамина В могут восполнить неочищенные злаковые, зеленые овощи, авокадо, бананы, морковь, грецкие орехи, печень тресковых пород рыбы.
Как бороться с шелушением на коже рук
Если после осмотра врача не выявлено никаких серьезных причин возникновения шелушения на руках, то устранить его можно эффективными народными средствами:
- Взять несколько капель оливкового или облепихового масла и добавить в 1 ч. л. меда, намазывать ежедневно на кожу рук на 30-40 минут, благодаря такой маске кожа питается, приобретает нежность и мягкость.
- Подогреть на пару немного оливкового масла, добавить в него витамин А и Е, намазать смесью кожу рук на 25 минут, после убрать излишки с помощью салфетки и желательно дождаться, когда масло полностью впитается в кожу;
- Заварить ромашку и добавить 1 ст. л. масла льна или миндаля. Для большей эффективности можно добавить эфирное масло лимона или лаванды. Намазать ладони этой смесью и подержать 20-30 минут, потом вытереть с помощью салфетки.
- Хорошо смягчит кожу рук втирание смеси из 2 ст. л. глицерина, воды и 5 капель нашатыря, затем руки надо пропитать бумажной салфеткой.
- Перед сном смазывать сухую кожу рук смесью из растопленного бараньего и свиного сала.
- Втирать в кожу рук немного подогретое льняное масло в течение 15-20 минут.
- Эффективно при шелушащейся коже на руках делать ванночку из теплой воды с добавлением небольшого количества растительных масел, держать руки надо 20 минут, после их надо хорошо вытереть и нанести густо питательный крем.
Также стоит уделить внимание питанию, необходимо исключить вредные продукты, ввести в рацион абрикосы, тыкву, морковь, помидоры, яйца, зеленый горошек, петрушку, сыр и другие продукты, содержащие витамины А и Е. Кроме того рукам необходимо отшелушивание, увлажнение с помощью кремов и ванночек
Мыть руки желательно только с использованием щадящих средств.
Как справиться с шелушением кожи?
Для начала нужно убедиться в том, что состояние кожи не связано с внутренними причинами, например, аллергической реакцией. Если здоровье малыша не внушает опасений, с шелушением можно справиться при помощи правильного ухода. Нужно помнить, что кожа ребенка нуждается в бережном очищении и дополнительном увлажнении и смягчении, а в холодное время года еще и в дополнительной защите. Подберите детское зимнее косметическое средство, которое поможет восстановить защитный барьер, смягчит, увлажнит и успокоит кожу.
Эффективным средством от шелушения является универсальный крем «Морозко» из серии одноименной специализированной зимней косметики. Он изготовлен на основе обратной эмульсии, что предотвращает замерзание поверхностной пленки крема даже при очень сильных морозах. В состав крема входят витамины A и F, которые снимают раздражение и сухость, устраняют шелушение и восстанавливают барьерную функцию.
Если шелушение затронуло нежную кожу на лице и выражено не слишком сильно, применяйте зимний детский крем для лица «Румяные щечки». Он легкий, хорошо впитывается, не оставляет жирного блеска, так что им с удовольствием станут пользоваться даже капризные подростки. Если начала шелушиться кожа на ладошках, пальчиках и тыльной стороне рук ребенка – регулярно наносите специальный детский зимний крем для рук «Рукавички». Он не только эффективно справится с раздражением, но и предотвратит появление цыпок.
Постарайтесь приучать ребенка заботиться о здоровье кожи самостоятельно – расскажите ему, как важно насухо вытирать руки после мытья и покажите, как правильно пользоваться кремом для рук. Помните, что применять зимние защитные средства для детской кожи надо как минимум за 15-20 минут до выхода, чтобы крем успел впитаться.
Терапия ангулита у детей
С ангулитом у детей сталкиваются многие родители, так что вопрос «Как лечить заеды у ребенка?» очень актуален. Дети страдают от ангулярного хейлита в основном из-за своего ослабленного иммунитета и плохой гигиены рта. Опытные родители и врачи советуют скорректировать питание малыша, а также:
- Наносить на трещинки мед;
- Обрабатывать уголки губ зеленкой, фукорцином;
- Мазать их тетрациклиновой мазью – подойдет и глазная;
- Использовать ламизил и клотримазол, если подозревается грибковая инфекция;
- Уничтожать бактерии мирамистином и офлокаином, смазывая им ранки;
- Проводить комплексную противовоспалительную и антибактериальную терапию кремгеном, тримистином и гиоксизоном;
- Для заживления использовать метилурацил и левосин.
Главное в терапии – не полагаться на народные средства и посоветоваться с терапевтом для назначения адекватного лечения.
Заеды у ребенка
ВАЖНО: Наносить средства лучше после еды, аккуратными движениями, не чаще двух-трех раз в день. Комбинировать препараты можно, особенно если точно неизвестно, что спровоцировало хейлит
Уход за кожей новорожденного: почему она нуждается в специальном уходе?
Комментарий эксперта:
Прежде всего потому, что кожа очень нежная, и в результате этого на ней часто развиваются различные дерматиты. Кроме того, состояние кожи ребенка напрямую зависит от наличия или отсуствия у родителей и ухаживающего персонала инфекционных заболеваний. Риск инфицирования кожи младенца очень высок, поскольку при рождении у ребенка существуют раневые поверхности, а их основной акцент сконцентрирован в пупочной ранке. При неадекватном уходе за кожей ребенка, рН которой является слабо-слабо кислым, ее баланс быстро сдвигается в щелочную сторону.
При уходе необходимо уделять особое внимание многочисленным складочкам на коже новорожденного ребенка, особенно — при избыточном весе малыша: ведь инфицированные опрелости по сути являются результатом плохого ухода за малышом, несвоевременной обработки его кожи после контакта с мочой и калом. Родителям стоит помнить о том, что именно в грудном возрасте формируется иммунная система и образуются аллергические реакции
В том числе — атопический дерматит, который начинается с повреждения кожного барьера.
Как правильно ухаживать за кожей малыша:
- ограничить контакт с биологическими жидкостями: калом, мочой, потом, слюной;
- для профилактики опрелостей использовать цинк-содержащие средства — и под подгузник, и для обработки кожных складочек;
- использовать только те средства детской косметики, которые успокаивают кожу и усиливают ее регенерацию;
- выбирать только гипоаллергенные средства по уходу за кожей ребенка, которые содержат компоненты, аналогичные физиологическим, а также успокаивают кожу, обладая легким противовоспалительным действием;
- детская косметика должна подходить для ухода с «нулевого» возраста.
Детская косметика для обработки должна исключать вредные компоненты:
- Фталаты — ароматизаторы, которые заглушают неприятный запах основы средства, связанного с продуктом нефтепереработки. Фталаты могут вызывать астму, бесплодие, снижение концентрации тестостерона у мальчиков, при пубертате задерживать половое созревание девочек. Из-за побочных эффектов некоторые виды фталатов запрещены в США и странах ЕС.
- Парабены — консерванты, которые предотвращают развитие микроорганизмов в косметике и в результате нарушают микробиом кожи. Парабены могут обладать слабым эстрогеновым действием, проникать через кожу и накапливаться в организме. Впоследствии могут стать причиной развития рака груди, невынашивания беременности.
- ПАВ (поверхностно-активные вещества), которые отвечают за «пенистость» шампуней и других моющих средств. Они удаляют не только грязь и жиры, но и собственный липидный слой кожи. Особенно опасны эти средства для детей с атопическим дерматитом, поскольку они сильно раздражают кожу.
Какую косметику следует выбирать при уходе за кожей малыша:
- с экстрактом хлопка, который обладает защитными, смягчающими и питательными свойствами;
- с ланолином — воском животного происхождения, который сохраняет липидный барьер кожи;
- с пантенолом, который восстанавливает и увлажнаяет кожу;
- с протеинами пшеницы, которые восстанавливают защитный барьер сухой кожи у новорожденного;
- с маслом сои, которое способствует регенерации кожи;
- с алоэ вера, которое стимулирует и заживляет кожу;
- с маслом виноградной косточки — природным антиоксидантом.
Возможные причины болезненного шелушения кожи
Красная, раздраженная и воспаленная кожа, поврежденная солнцем, медленно отслаивается, обнажая новую кожу под ней.
Лекарства
Шелушение кожи может быть побочным эффектом лекарств. Всегда узнавайте о побочных действиях препарата до его применения.
Себорейный дерматит
Хотя это состояние обычно поражает кожу головы, оно также может развиваться на лице и вызывать шелушение, зуд, покраснение отдельных участков.
Экзема
Аутоиммунное заболевание, характеризующееся красными или коричневыми чешуйчатыми пятнами, а также шелушением, которое часто возникает на лице.
Псориаз
Хроническое заболевание, характеризующееся белыми чешуйчатыми участками кожи, которые могут покраснеть и отслоиться. Пятна от псориаза бывают болезненными.
Гипотиреоз
Возникает, когда организм не вырабатывает достаточное количество гормонов щитовидной железы. Может вызывать усталость, увеличение веса, истончение волос и шелушение кожи.
Розацеа
Хроническое заболевание кожи, которое может привести к разрыву кровеносных сосудов. Сопровождается опуханием, покраснением и шелушением кожи лица.
Стафилококковые и грибковые инфекции
Эти опасные инфекции заявляют о себе головными болями, усталостью и воспалением кожи в месте заражения.
Аллергическая реакция на косметику или средства по уходу за кожей также может вызывать зуд и шелушение кожи.
Если вы подозреваете у себя одно из вышеописанных заболеваний, не занимайтесь самолечением, а как можно скорее обратитесь к врачу.
Сухость кожи у новорожденных — чем увлажнять?
Существует много средств, которые можно использовать, чтобы защитить кожу новорожденного.
1. Снижение воздействия холодного воздуха
Холодный воздух может вызвать сухость кожи. Это может привести к образованию трещин на коже и шелушению. Ограничение воздействия холодного воздуха может предотвратить шелушение кожи.
2. Использование увлажнителя
Увлажнители воздуха могут помочь предотвратить сухость и зуд кожи. Увлажнители увеличивают количество влаги в помещении.
3. Ограничить проведение времени в ванной
Принятие ванны может неблагоприятно воздействовать на кожу ребенка. Длительное нахождение в ванне смывает естественные масла, и кожа становится более восприимчивой к шелушению. Родители должны ограничить время ванны до 10 минут.
4. Использовать теплую воду для умывания ребенка
Теплая вода идеально подходит для мытья кожи ребенка. Слишком горячая вода может высушить кожу. Также полезно наносить увлажняющий крем сразу после теплой ванны.
6. Увлажнение кожи
Увлажняющий крем поможет при сухости кожи новорожденного.
Родители могут выбрать гипоаллергенный увлажняющий крем и применять его два-три раза в день.
7. Не допускать обезвоживания
Другой способ предотвратить сухость кожи у новорожденных — не допускать обезвоживания. Грудного молока должно быть достаточно для гидратации ребенка до 6 месяцев.
8. Избегать ненужных химических веществ
Кожа новорожденного очень чувствительна. Если кожа вступает в контакт с химическими веществами, такими как парфюмерия или мыло с ароматами, они могут раздражать ее.
9. Выбор подходящей одежды
Помимо мытья ребенка мылом, не содержащим ароматов, родители должны стирать одежду ребенка с помощью моющих средств, которые не содержат лишних ароматов. Это поможет предотвратить вторичное воздействие химических веществ. Необходимо выбирать мягкую, свободную одежду из натуральных материалов для младенцев, поскольку она менее склонна раздражать кожу.
Что вызывает шелушение на веках глаз у ребенка?
Шелушением век у ребенка сопровождается очень много заболеваний, большинство из них происходят от одного из трех источников:
- аллергенный
- бактериальный (различные стафилококки)
- вирусный (например, вирус герпеса)
В ряде случаев его вызывают аллергические факторы. Тонкая и чувствительная кожица в области век быстро реагирует на раздражения:
- попадание микрочастиц пыли, пыльцы растений, воды и даже солнечных лучей
- воздействие косметики, например, детских кремов и мазей
Аллергия в виде шелушения на веках глаз у ребенка проявляется из-за попадания аллергенов внутрь организма, например, с пищей или лекарствами, или становится побочным следствием других дерматологических заболеваний, например, дерматита.
Еще одной распространенной первопричиной шелушения век у ребенка является блефарит – воспаление ресничной кромки. Коварство его в том, что вначале признаки его неочевидны, малозаметны и часто бывают спутаны с другими болезнями.
Воспалительный процесс в этой области может быть вызван:
- бактериями (в первую очередь, это золотистый стафилококк)
- клещом Demodex (демодекоз)
- различными инфекциями. Вероятность заболеть повышается, если присутствует хроническая инфекция, например, в незалеченных зубах с кариесом.
Часто он имеет и другие малоприятные проявления:
- отеки, припухлость
- сильный зуд или жжение
- образование язвочек и корочек по ресничному краю
- склеивание и выпадение ресниц у малыша
Шелушащаяся кожа – распространенный симптом конъюнктивита – воспаления глазной конъюнктивы. Как это проявляется у детей:
- резь, ощущение «песка»
- красные, опухшие глазки
- непрекращающееся слезотечение
- гнойные выделения
- светобоязнь
- повышенная капризность, плохой сон
- ухудшение зрения
Также веки шелушатся при:
Особенности кожи у здорового ребенка
Для того чтобы понимать, какие состояния кожи для ребенка являются нормальными, а какие патологическими, очень важно знать основные функции и особенности строения кожи младенца. Кожа представляет собой многофункциональный орган, имеющий большое значение, благодаря ее функции основного барьера, функции механической защиты, терморегуляции, иммунного наблюдения и предотвращению потери жидкостей
Ранее считалось, что все функции кожи достигают своей зрелости примерно на 34 неделе беременности. Однако необходимо сказать, что кожа ребенка после рождения незрелая, и она продолжает развиваться до 12 месяцев. Кожа новорожденного подвергается постепенному процессу адаптации к внематочной среде, и в этот период требуется особая забота
Кожа представляет собой многофункциональный орган, имеющий большое значение, благодаря ее функции основного барьера, функции механической защиты, терморегуляции, иммунного наблюдения и предотвращению потери жидкостей. Ранее считалось, что все функции кожи достигают своей зрелости примерно на 34 неделе беременности. Однако необходимо сказать, что кожа ребенка после рождения незрелая, и она продолжает развиваться до 12 месяцев. Кожа новорожденного подвергается постепенному процессу адаптации к внематочной среде, и в этот период требуется особая забота.
Физиологические особенности кожи новорожденного характеризуются чувствительностью, тонкостью и хрупкостью. Более того, по сравнению с кожей недоношенных младенцев, кожа здоровых новорожденных еще более тонкая с более тонким роговым слоем и менее эффективной защитной функцией кожи. Как следствие, происходит увеличение трансепидермальной потери воды, повышенная абсорбция химических веществ и легкая травматизация кожи. Это доказывает необходимость бережного и тщательного ухода за кожей новорожденного ребенка.
рН новорожденного ребенка отличается от взрослых. Кислый рН поверхности кожи, наблюдаемый у взрослых и подростков (pH
Эпидермальные липиды играют важную роль в поддержании защитной функции кожи и целостности кожи. Однако содержание липидов в коже младенцев ниже из-за низкой активности сальных желез. С другой стороны, их кожа имеет высокое содержание воды. Постепенно количество воды уменьшается и заменяется эпидермальными липидами, которые исполняют роль барьера в дальнейшем
Такой природный защитный механизм нельзя никак заменить для ребенка, поэтому требуется максимальная осторожность, чтобы не разрушить этот барьер. Уничтожение происходит в основном за счет использования несоответствующих химических продуктов во время ухода за кожей
Дерма новорожденных содержит менее зрелый коллаген, чем у взрослых, и поскольку он содержит высокую концентрацию протеогликанов, он достигает более высокого содержания воды.
Еще одна особенность строения кожи новорожденного – это меньшая толщина рогового слоя и увеличенное количество волосяных фолликулов. Чем меньше ребенок, более он чувствителен к чрезмерной железистой секреции (пот и кожное сало), что может влиять на развитие таких проблем, как потница при окклюзии кожи подгузником.
Поскольку эпидермальный барьер незрелый у младенцев, проницаемость кожи очень высока, особенно в первые две недели жизни. Это вызывает существенный риск токсичности от всасывания лекарств через кожу. Кроме того, эту кожу легче атаковать механически, так как в области контакта с подгузниками или с использованием салфеток, которые вызывают повторное и локализованное удаление клеток рогового слоя и, следовательно, увеличивают проницаемость кожи.
Нормальный цвет кожи новорожденного отличается в разные периоды жизни. Сразу после рождения кожа может иметь ярко-красный цвет, так называемая эритема. Когда ребенок начинает дышать воздухом, цвет кожи меняется на более светлый оттенок, а затем становится розовым. Такое покраснение кожи обычно начинает исчезать в первый день. Затем кожа становится ярко-розовой, что считается нормальным. Но есть ряд других изменений цвета кожи, которые характерны для здоровых детей и считаются физиологическим явлением.
[], [], [], [], [], [], [], [], [], []
Категории
- Анализы и диагностика(0)
- Беременность и роды(85)
- Бесплодие(0)
- Болезни сосудов(0)
- Болезни уха, горла, носа(0)
- Гастроэнтерология(0)
- Генетика и прогнозы(8)
- Гинекология(19)
- Глазные болезни(0)
- Диетология(0)
- Диетология и грудное вскармливание(49)
- Иммунология(0)
- Инфекционные болезни(0)
- Кардиология(0)
- Кожные болезни(0)
- Косметология(0)
- Красота и здоровье(0)
- Маммология(11)
- Маммология для Пап(1)
- Наркология(0)
- Нервные болезни(0)
- Онкология(9)
- Онкология для Папы(3)
- Ортопедия(0)
- Педиатрия(76)
- Первая помощь(0)
- Пластическая хирургия(0)
- Половые инфекции(0)
- Проктология(0)
- Психиатрия(0)
- Психология(16)
- Психология для Папы(6)
- Пульмонология(0)
- Ревматология(0)
- Репродуктивная система мужчины(3)
- Сексология(0)
- Спорт, Отдых, Питание(4)
- Стоматология(0)
- Счастливое детство(18)
- Урология и андрология(7)
- Хирургия(0)
- Эндокринология(0)
Какое состояние кожи новорожденного не требует лечения
Здоровая детская кожа может быть сморщенной, с покраснением, сухостью и пушком. Она далека от безупречности, но это не означает, что что-то не так. Кожа ребенка приспосабливается к жизни вне матки, большинство дефектов со временем исчезают.
Например, недоношенные дети иногда имеют мягкие волосы на лице и спине. “Переношенные” дети, рожденные на сроке от 41 недели и более, часто имеют сухую, шелушащуюся кожу. И то, и другое должно исчезнуть в течение нескольких недель.
Какие кожные проявления могут заметить родители?
Сухая кожа новорожденного. В первые дни после рождения малышам свойственно иметь очень сухую кожу. Это связано с тем, что младенец существует в жидкой среде несколько месяцев, а после рождения клетки кожи начинают регенерироваться, что приводит к отшелушиванию старых клеток. Это не проблема и делать ничего не нужно.
“Укус аиста” или “поцелуй ангела” – так называют небольшие красные пятна на коже затылочной области или возле переносицы малыша. Красные пятна вызывают незрелые кровеносные сосуды. Плач может сделать пятна ярче. Обычно они исчезают в течение года.
Токсическая эритема. Доброкачественное заболевание, которое поражает большинство новорожденных в первые дни и недели жизни. Более чем у половины новорожденных эта сыпь развивается обычно в течение двух-трех дней после рождения. Как правило, сыпь появляется на лице или конечностях, затем переходит на тело первоначально в виде красный пятен. Затем в более сложных случаях могут появится пустулы. Как правило, никакого лечения не требуется. Сыпь пройдет сама по себе в течение нескольких недель.
Причина токсической эритемы неизвестна. Иногда ее путают с более серьезными инфекциями кожи. Если вместе с высыпаниями есть лихорадка, необходима консультация врача.
Акне новорожденных. Его еще называют неонатальным акне. Оно вызвано действием материнских гормонов эстрогенов на организм малыша. Именно эстрогены участвуют в возникновении акне у подростков. Большая разница заключается в том, что у младенцев акне проходит само по себе в течение нескольких недель и никакого лечения не требует.
Но бывают и тяжелые случаи. Если поражением кожи затронуло все лицо и волосистую часть головы – это называется цефалический пустулез и требует очного осмотра врачом и назначение 2% крема с кетоконазолом 2 раза в сутки на протяжении 14 дней.
“Чепчик младенца”. Это состояние известно, как себорейный дерматит и чрезвычайно распространено, но его причина до конца не известна. Считается что грибы рода Malassessia furfur играют ведущую роль в развитии “чепчика младенца”, так как и в норме они населяют в определенном количестве нашу кожу. “Чепчик младенца” имеет тенденцию возникать в областях, богатых сальными железами, а в первые три месяца жизни – это чаще всего кожа волосистой части головы и надбровные дуги.
В большинстве случаев такое состояние не требует радикального лечения, кроме мягкой гигиены при помощи специальных пенок. Для более серьезных вариантов течения необходима консультация дерматолога.