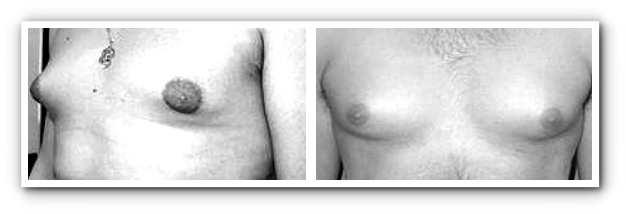
Особенности развития шейной кисты и лечения в детском возрасте
Боковые кисты шеи у новорожденных и детей младшего возраста протекают в латентной форме и не выражаются клинической симптоматикой до тех пор, пока не появляется провоцирующий фактор – травматизация ребенка, появление респираторной инфекции или других воспалительных процессов. Иногда таким фактором может стать и гормональная перестройка организма.
Клиническая практика показывает, что у детей формированию боковой кисты всегда предшествуют ОРЗ, грипп и другие заболевания верхних дыхательных путей. Прослеживается связь опухоли с лимфатическими путями, при которых происходит проникновение микробов патогенного характера во внутреннюю полость кистозного образования, которые вызывают нагноение.
В детском возрасте хирургическое лечение боковой кисты проводят от трех лет вне стадии обострения. Но в случае серьезных осложнений, ведущих к угрозе жизни, хирургическое вмешательство показано и в раннем возрасте ребенка.
Общие принципы терапии
Медикаментозная терапия при кистозных образованиях практически не дает результатов. Единственное возможное лечение – удаление полости с жидкостью хирургическим путем. Но, большинство форм имеют малый размер и долгие годы находятся в «спящем» состоянии. В таком случае ни каких методов терапии не применяется, выбирается выжидающий режим и регулярным обследованием пациента.
 Удалению подлежат образования, сопровождающиеся симптомами гидроцефалии, осложненные кровотечением и разрывом, сдавливающие мозг и быстро увеличивающиеся в размерах. К какому методу оперативного лечения обратиться подбирает только нейрохирург.
Удалению подлежат образования, сопровождающиеся симптомами гидроцефалии, осложненные кровотечением и разрывом, сдавливающие мозг и быстро увеличивающиеся в размерах. К какому методу оперативного лечения обратиться подбирает только нейрохирург.
Если у пациента отмечается расстройство сознания (кома или сопор), его в экстренном режиме направляют на наружное вентрикулярное дренирование. Такой метод позволяет уменьшить сдавливание мозга кистой и внутричерепное давление. При разрыве кисты или кровоизлиянии выполняется хирургическое вмешательство. Больному проводят трепанацию черепа и иссекают образование.
При отсутствии осложнений и расстройства сознания, операция проводится планово и эндоскопическим способом. Преимуществом выступает быстрый восстановительный период пациента и небольшая травматичность. При эндоскопическом доступе делается фрезевое отверстие в черепе, через которого отсасывается жидкость из полости. С целью избежать последующего скопления жидкости, в полости делается несколько отверстий (соединяется с ликворным пространством) или проводится кистопериотонеальное шунтирование (уставляется специальный шунт).
Послеоперационный период предполагает реабилитационную терапию, включающую ЛФК, рефлексотерапию и массаж. Больному назначаются препараты для улучшения кровоснабжения головного мозга, рассасывающие и противоотечные средства.
Растут ли кисты головного мозга?
Киста головного мозга – это не онкологическое заболевание. Размеры кисты легко контролировать с помощью МР-томографии или КТ. Если размеры кисты со временем стали больше – значит, на мозг продолжает действовать какой-либо повреждающий фактор. В этом случае мы ищем и лечим причины появления кист.
Основные причины роста арахноидальной кисты головного мозга:
- В кисте растет давление жидкости;
- Продолжается воспаление мозговых оболочек (арахноидит, действие инфекции);
- Сотрясение мозга у пациента с ранее образовавшейся кистой.
Основные причины роста внутримозговой кисты (и/или появления новых кист):
- Продолжается нарушение мозгового кровообращения, появляются новые очаги микроинсультов;
- Продолжается инфекционный или аутоиммунный процесс разрушения вещества мозга (рассеянный склероз, рассеянный энцефаломиелит, нейроинфекция).
Причины появления или роста кист головного мозга обычно удается установить по результатам МР-томографии, анализов крови и исследования кровотока по сосудам мозга. Лечение строится на результатах исследований.
2.Симптомы арахноидальной кисты
Симптоматика при арахноидальных кистах в значительной степени зависит от места их локализации, размеров и динамики развития. Лишь 25% всех выявляемых образований в мозге такого характера проявляются клинически, причём симптоматика настолько неспецифична, что может быть ошибочно принята за признаки других заболеваний. Арахноидальные кисты могут давать следующую симптоматику:
- головные боли и головокружения;
- нарушения сна;
- тики, парезы, судороги;
- нарушения равновесия и координации;
- тошнота и рвота;
- падение остроты зрения и слуха;
- тремор, онемение и параличи;
- симптоматическая эпилепсия;
- обмороки;
- шум в ушах, усиливающийся при движениях головы;
- нарушения речи, памяти и интеллекта;
- иные неврологические симптомы, обусловленные давлением кисты на те или иные участки мозга.
Профилактика
Чтобы избежать такого серьезного заболевания, как фронтит, необходимо:
серьезно относиться к лечению любого насморка;
такое же внимание уделять лечению простудных заболеваний, а также болезней носоглотки;
постоянно промывать нос морской водой;
правильное питание, соблюдение питьевого режима, употребление необходимого набора витаминов;
одеваться по сезону, избегая переохлаждений и сквозняков;
поддерживать иммунитет (спать по 8 часов, придерживаться режима труда и отдыха);
избегать травм головы и носовой перегородки;
бывать на свежем воздухе, особенно в хвойном лесу, поддерживать физическую форму;
поддерживать здоровый микроклимат в доме: постоянное проветривание, увлажнение воздуха, особенно во время отопительного сезона;
санаторно – курортное лечение;
при подозрении на болезнь немедленно обратиться к отоларингологу.
Профилактика
Энцефалопатия – сложное заболевание. Не существует четкой методики, позволяющей предупредить ее появление и устранить все факторы риска. Врачи рекомендуют придерживаться следующих правил:
- обеспечить себе полноценный режим дня с чередованием труда и отдыха, полноценным ночным сном;
- минимизировать стрессы;
- правильно и сбалансировано питаться, не допускать переедания и избыточной массы тела;
- обеспечить достаточное поступление витаминов и микроэлементов;
- отказаться от курения, наркотиков, алкоголя;
- в умеренном количестве (не профессионально) заниматься спортом;
- своевременно выявлять и лечить хронические заболевания: гипертонию, сахарный диабет, атеросклероз;
- обращаться к врачу при первых признаках неблагополучия.
Клинический случай в отделении гортани ФГБУ НМИЦО ФМБА России
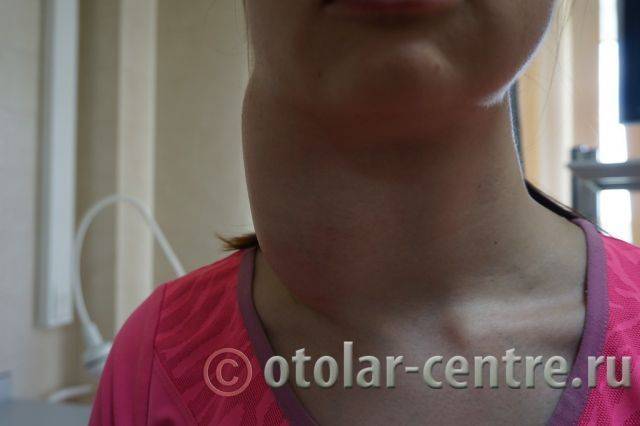
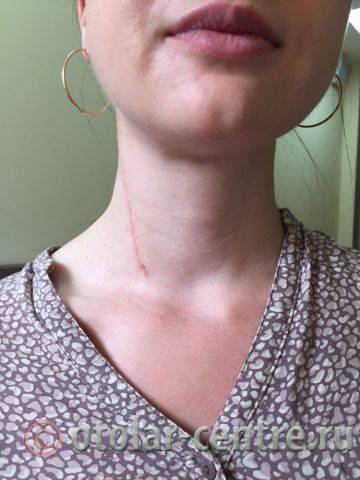
Пациентка М., 26 лет, 20.06.2016 года обратилась за медицинской помощью к специалистам отделения заболеваний гортани ФГБУ НМИЦО ФМБА России с жалобой на наличие образования на шеи справа. Со слов пациентки образование появилось в сентябре 2015 года, был отмечен постепенный рост. После проведения МРТ исследования и УЗИ шеи выставлен диагноз «боковая киста шеи». Справа на боковой поверхности шеи визуализируется контуры кисты от сосцевидного отростка височной кости до ключицы, при пальпации плотная, поверхность гладкая.
 | 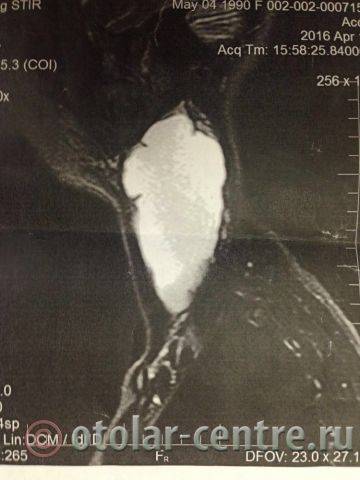 | 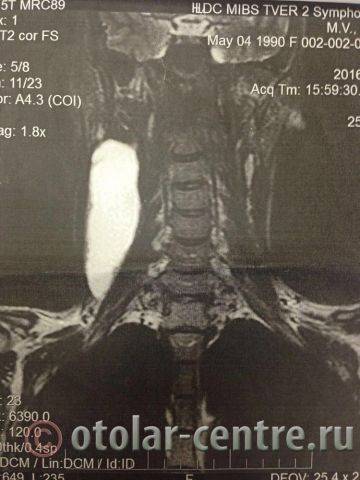 |
21.06.2016 года пациентке было выполнено удаление доброкачественного образования шеи.
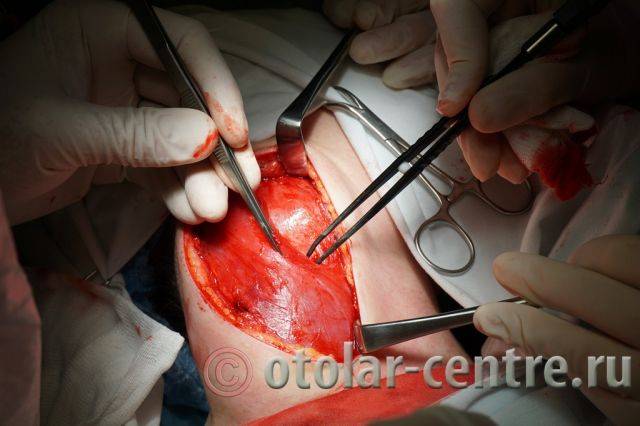 | 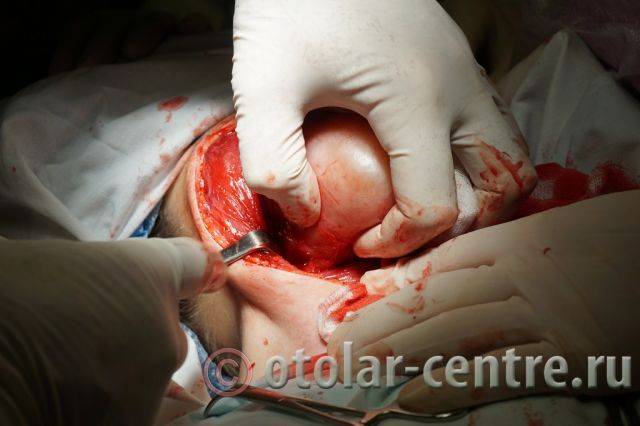 | 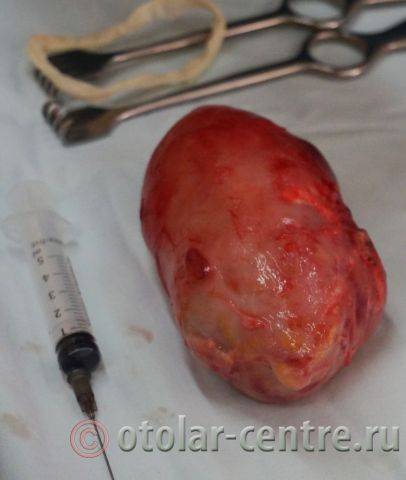 |
Размер удаленной опухоли: 20 см на 6 см
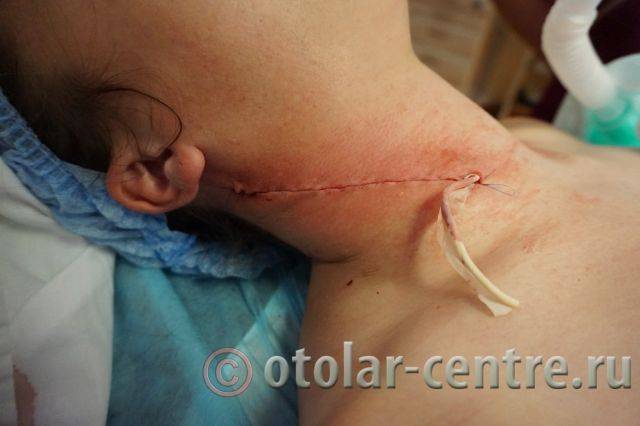
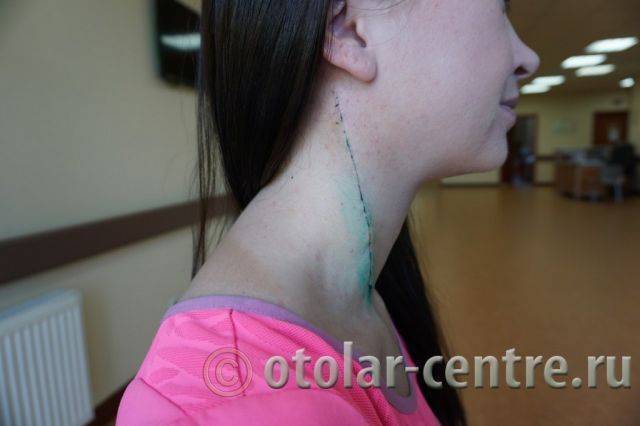
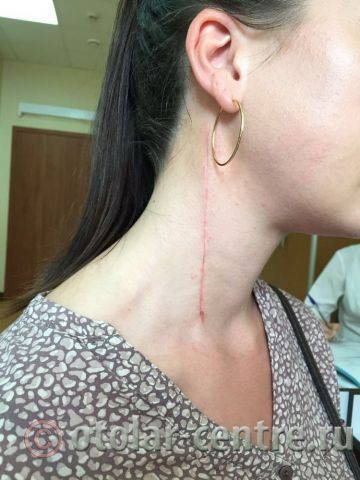
В послеоперационном периоде пациентка М. получала антибактериальную терапию, шов удален на 7-е сутки.
Выписана 29.06.2016 года с улучшением.
 |  |
 |  |
«Страшные» названия
Что такое киста? Киста (другое ее название «ликворная киста») — полость, заполненная жидкостью, имеющая капсулу изолирующую ее от других ликворосодержащих пространств.
Чаще всего за консультацией к нейрохирургу обращаются родители детей, у которых была обнаружена ретроцеребеллярная киста. И хотя это словосочетание пугает и даже доводит до паники родителей, надо сказать, что этими словами рентгенологи описывают вариант нормы. Чаще всего это вообще не киста (то есть не изолированная полость, заполненная жидкостью), и хирургического лечения она не требует.
Детей до двух лет с диагнозом ретроцеребеллярная киста надо показать нейрохирургу, чтобы избежать развития гидроцефалии.
Другой вариант нормы – киста шишковидной железы. Едва ли не самая частая случайная находка на МРТ. Хирургического лечения не требует.
Эпидермоидная или дермоидная киста – это не настоящая киста. Она заполнена не жидкостью, а придатками кожи – фолликулами, сальными железами, волосами, хрящевой тканью и пр. По своей структуре она больше похожа на опухоль и требует такого же лечения, как при опухоли, — удаления.
Порэнцефалическая киста возникает обычно в том месте, где в результате гипоксии или кровоизлияния погибла часть мозга, это место заполняется жидкостью. Сама по себе такая киста не мешает развитию и не требует обязательного хирургического лечения.
Псевдокиста – выглядит как киста, но не киста, полость, которая ничем не ограничена, у нее есть сообщение с другими отделами в черепе. Не требует хирургического лечения.
Киста прозрачной перегородки в подавляющем большинстве случаев является вариантом нормы, но, при больших размерах, может привести к нарушению ликвороциркуляции, что требует хирургического лечения.
Детям, у которых ликворная киста быстро увеличивается, вызывает повышение внутричерепного давления, неврологическую симптоматику или эпиприступы, показано хирургическое лечение.
Если ребенку сделали снимок и обнаружили кисту, не впадайте в панику! Получив описание рентгенологического снимка, прежде всего, обратите внимание на заключение. Если в заключении написано: «Патологических отклонений нет», скорее всего, никакого хирургического вмешательства вам не потребуется
Даже если где-то вам встречается слово «киста», скорее всего, оно понадобилось рентгенологу для описания нормального состояния. На всякий случай уточните у него, нужна ли консультация нейрохирурга.
Киста урахуса у детей
Урахус – это проток, который соединяет мочевой пузырь плода в утробе матери с пуповиной, через которую выделения еще не родившегося ребенка поступают в околоплодные воды. При нормальном внутриутробном развитии этот проток зарастает (во втором триместре беременности), при патологии – не зарастает. Именно по этой причине и образуется киста урахуса у детей, которая может вырасти размером с кулак.
Эта патология может очень долго не давать о себе знать, поскольку киста растет медленно и не беспокоит ребенка. Но если туда попала инфекция, неминуемо воспаление, проявление которого выражается в таких симптомах, как повышенная температура, боли в нижней части живота. А при сильном нагноении самочувствие резко ухудшается, боль распространяется по всей брюшной полости, и кожа в районе пупка становится красной.
При этом существует реальная угроза прорыва кисты в брюшную полость и развития угрожающего жизни воспаления брюшины (перитонита).
Лечение боковой кисты шеи
 Лечение боковой (бранхиогенной) кисты проводится только хирургическим путем. Во избежание осложнений, развития воспалительных процессов и нагноений, проводить операцию по удалении кисты нужно как можно раньше. В наше время операции по радикальному рассечению кисты не относятся к сложным оперативным вмешательствам, но требуют высокого профессионализма, внимания и опыта, так как оставшиеся частички эпителия новообразования могут в дальнейшем вызвать рецидив с последующим хирургическим лечением.
Лечение боковой (бранхиогенной) кисты проводится только хирургическим путем. Во избежание осложнений, развития воспалительных процессов и нагноений, проводить операцию по удалении кисты нужно как можно раньше. В наше время операции по радикальному рассечению кисты не относятся к сложным оперативным вмешательствам, но требуют высокого профессионализма, внимания и опыта, так как оставшиеся частички эпителия новообразования могут в дальнейшем вызвать рецидив с последующим хирургическим лечением.
Данные операции проводятся под эндотрахеальным наркозом (интубирование трахеи), длительность операции от 30 минут до одного часа в зависимости от локализации опухоли, возраста пациента и сложности случая. По окончании операции пациенту проводят антибактериальное, противовоспалительное лечение. Физиотерапевтические процедуры и УВЧ. Через пять-семь дней после операции снимаются швы. Для исключения рецидива пациент находится на диспансерном наблюдении в течение одного года.
Прогноз
В большинстве случаев образование в паху — это киста, грыжа или увеличенный лимфатический узел.
Кисты часто рассасываются самостоятельно и редко приводят к осложнениям. Увеличенные лимфатические узлы обычно указывают на инфекцию и уменьшаются в размерах, как только инфекция проходит.
Образование в паху, которое появляется в результате расширения кровеносного сосуда, может не требовать медицинского вмешательства. В зависимости от тяжести симптомов, врач может порекомендовать некоторые изменения в диете и образе жизни, продолжая контролировать шишку.
Точно так же грыжи не всегда требуют медицинского лечения. В некоторых случаях врач может поставить грыжу на место.
Иногда образование в паху может указывать на рак.
Врачи будут внимательно следить за всеми причинами образования в паховой области, поскольку эти состояния могут вызвать серьезные и даже опасные для жизни осложнения.
Киста слюнной железы у ребенка
Патологические образования затрагивают в основном малые слюнные железы детей, но могут появляться в области таких слюнных желез, как подъязычная, поднижнечелюстная и и околоушная.
Как показывает клиническая практика, киста слюнной железы у ребенка (в частности малых слюнных желез) образуется на слизистой губ и щек – у границы твердого и мягкого нёба. Такая киста наполнена сгущенной слюной, имеет тонкую оболочку, которую легко прокусить при жевании. Однако это не означает избавления от проблемы, поскольку киста имеет тенденцию к рецидивам.
Киста слюнной железы у ребенка не причиняет ему боли, не мешает процессу слюноотделения. Ее лечение проводится путем иссечения – вместе с частью слизистой оболочки.
Кисты поднижнечелюстной и околоушной слюнных желез в детском возрасте диагностируются в редких случаях и только при значительных размерах, которые способствуют деформации мягких тканей. Обращение к врачу и обследование УЗИ необходимо для дифференциации кисты слюнной железы с новообразованиями слюнных желез другой этиологии, в первую очередь онкологической.
Очень часто у ребенка киста во рту возникает в подъязычных слюнных железах. Киста под языком у ребенка (ранула) – результат ее травмирования в процессе принятия пищи. При данной патологии часты жалобы ребенка на дискомфорт при еде.
[], [], [], [], [], [], [], [], [], [], [], [], [], [], [], []
Причины образования челюстной кисты
Как и любое другое новообразование, челюстная киста имеет множество причин появления. К наиболее распространённым причинам врачи относят:
- Запущенную форму кариеса, приведшую к пульпиту или периодонтиту;
- Пародонтит;
- Хронический стоматит;
- Длительное воспаление гайморовых пазух;
- Аллергическую реакцию на препараты, в первую очередь – на капли и интраназальные спреи;
- Вывих зуба;
- Резкое ослабление иммунитета;
- Многолетнее курение.
Среди других причин образования челюстной кисты специалисты указывают и генетическую предрасположенность. Наиболее часто такие кисты диагностируют даже у новорожденных детей, сначала ошибочно принимая новообразование за прорезывающийся зуб. Оперативного вмешательства такая киста не требует, так как растущий организм сам справляется с новообразованием, а растущие молочные зубы «удаляют» остатки кисты.
Когда нужна консультация нейрохирурга
Новорожденные сегодня практически поголовно обследуются с помощью нейросонографии (УЗИ-исследования головного мозга). Во время этого исследования у младенцев часто находится та или иная киста. Если киста большая, специалисты, скорее всего, порекомендуют сделать МРТ. Если нет – будут наблюдать. Консультации у нейрохирурга требует быстро увеличивающаяся киста, или киста вызывающая эпиприступы или иную неврологическую симптоматику.
Если в возрасте нескольких месяцев у ранее здорового ребенка появляются признаки повышенного внутричерепного давления и на обследовании обнаруживается киста – необходимо хирургическое лечение.
Когда ребенка старшего возраста обследовали по поводу черепно-мозговой травмы и случайно нашли кисту – речь НЕ идет о хирургическом лечении.
Если обследование назначено в связи с задержкой речи, задержкой развития, то найденная киста – повод проконсультироваться с хирургом, чтобы понять связана ли эта киста с данной симптоматикой.
Когда ребенок школьного возраста обследуется в связи с появлением у него сильных головных болей, то найденную кисту необходимо обсудить с нейрохирургом. Возможно, операция поможет устранить причину этих болей.
Если ребенок, который занимается единоборствами или боксом проходит обязательное МРТ (юным спортсменам положено проходить обследование перед соревнованиями), в ходе которого у него случайно обнаруживается киста, необходимо получить у нейрохирурга консультацию о возможности занятий этими видами спорта. Киста без дополнительной симптоматики у детей старшего возраста обычно не опасна для жизни. Но имеет противопоказания для занятий контактными травмоопасными видами спорта, в первую очередь единоборствами и боксом, в меньшей степени футболом и хоккеем. Хирургического лечения такая киста не требует.
Воспаление лобной пазухи
Причинами воспаления могут выступать вирусы (риновирус, аденовирус, коронавирус), бактерии (стафилококк, стрептококк, гемофильная палочка) или грибки, которые проникают из носовой полости.
Перенесенный ринит, инфекция из носоглотки, воспалительный процесс в других пазухах носа (например, в гайморовых), озена, сезонная аллергия, снижение иммунитета при переохлаждении или стрессе, травмы носа, искривление носовой перегородки, попадание инородного тела, полипы, кисты в носовой полости – все это может стать причиной возникновения фронтита.
Лобный синусит возникает и при наличии определенных факторов, связанных с условиями жизни и деятельности человека. Так, загрязненная атмосфера, особенно в зоне промышленных предприятий, пыльные и загазованные помещения, вредные производства или профессиональные травмы (например, баротравмы дайверов, подводников, пилотов) приводят к сбоям в работе иммунной системы организма и, как результат, – к фронтиту.
К развитию лобного синусита может привести переохлаждение головы в осенне-зимний период при нежелании носить головной убор, неумение правильно сморкаться или даже общее истощение организма.
Развитие фронтального синусита характеризуется скоплением гноя в пазухах, а это, в свою очередь, чревато тяжелыми осложнениями.
Лечение
Чем раньше будет начато лечение энцефалопатии, тем больше шансов остановить прогрессирование патологии и восстановить полноценную работу головного мозга.
В первую очередь, необходимо устранить причину поражения нейронов:
- скорректировать уровень сахара в крови;
- стабилизировать артериальное давление;
- восстановить работу печени, почек, поджелудочной железы;
- снизить уровень холестерина в крови;
- вывести токсины;
- нормализовать уровень гормонов и т.п.
Лечение непосредственно энцефалопатии требует назначения препаратов, улучшающих кровоток в сосудах головного мозга и обмен веществ внутри клетки. В зависимости от причины и степени поражения, врачи могут назначить:
- ноотропы (церебролизин, пирацетам): направлены на усиление метаболизма;
- кроворазжижающие средства (аспирин, пентоксифиллин и т.п.): способствуют ускорению кровотока, препятствуют образованию тромбов;
- антиоксиданты: нейтрализуют токсины;
- ангиопротекторы (кавинтон, никотиновая кислота и другие): необходимы для ускорения кровообращения и обмена веществ;
- витаминно-минеральные комплексы, аминокислоты;
- симптоматические средства: успокоительные, противосудорожные препараты и т.п.
При энцефалопатии курсы лечения проводятся регулярно, минимум 2 раза в год. Это позволяет держать заболевание под контролем. Подбор конкретных препаратов и определение дозировки осуществляется только врачом. Единой схемы лечения для всех больных не существует.
Для усиления действия лекарственных препаратов используются немедикаментозные методы лечения:
- физиотерапия (рефлексотерапия, электрофорез, магнитотерапия, лазерная терапия);
- лечебная физкультура для улучшения состояния мышц, облегчения контроля за ними;
- массаж для расслабления и улучшения кровообращения;
- иглоукалывание.
В отдельных случаях (при сосудистой природе энцефалопатии) приходится прибегать к хирургическому лечению:
- устранение тромба из просвета сосудов;
- расширение суженных участков артерии с установкой стента, поддерживающего стенки в правильном положении;
- шунтирование: восстановление кровотока за счет создания альтернативного пути, обходящего пораженный участок.
Места расположения сыпи
Определить, почему у ребенка появились пятна на теле, можно по их расположению.
На лице
Причины:
- резкая перемена температурного режима;
- нарушения генетического характера;
- заболевания инфекционного характера;
- аллергия;
- нарушения в работе желудка и кишечника.
Очень часто сыпь появляется на шее и вокруг рта у грудничков по причине диатеза. Причем подвержены недугу дети как на грудном, так и на искусственном вскармливании. Получив долю аллергена, организм реагирует высыпаниями вокруг рта и на шее – красного цвета. Чтобы от них избавиться, ребенок должен некоторое время соблюдать диету.
На теле
- Если пятна на животе и спине, на грудной клетке светлого оттенка и не сливаются воедино, это значит, что причиной их возникновения стала контактная аллергия. Может быть, это стиральный порошок или другие моющие средства. Попробуйте устранить причину и последить, исчезнут ли пятнышки на животе и спине.
- Если пятна на животе и шее сначала имели белый окрас, потом покраснели и слились воедино – это уже повод для паники. Данный признак является свидетельством интоксикации организма. Грудничка необходимо срочно госпитализировать, чтобы вывести аллерген.
На животе
Незначительные высыпания в области живота иногда свидетельствуют о серьезных заболеваниях. Установить истинную причину их возникновения может только квалифицированный врач.
Возможные недуги:
- потница;
- стафилококк;
- заболевания крови;
- краснуха;
- лишай;
- дерматит;
- скарлатина.
При обнаружении симптомов в виде сыпи необходимо обратиться к врачу для диагностики заболевания грудничка.
На попе
Что может помочь при обнаружении сыпи в паху и на попе? Это:
- подсушивающие мази;
- постоянная смена памперсов, трусиков и постельного белья;
- воздушные ванны;
- купание с травами (если нет аллергии).
Если придерживаться этих простых правил, сыпь на попе очень быстро пройдет. Самое главное –никогда о них не забывать.
Лучшая профилактика любой сыпи – это гигиена. Если не хотите в дальнейшем лечить своего ребенка от аллергии после массажа, от пятен на попе, на подбородке и у рта, на грудной клетке, просто купайте малыша чаще и всегда следите за составом используемых средств и продуктов питания.
На причину сыпи может указать ее расположение. При контактном дерматите обычно высыпание появляется там, где кожи коснулся раздражитель. При скарлатине сначала покрываются шея, грудь и спина, потом она переходит на все тело. Локальное высыпание может указывать на укус насекомого.
Если видно, что высыпания у младенца появляются в районе головы, а потом плавно растекаются по организму, это может указывать на наличие инфекции. Мелкая сыпь на лбу у ребенка до месяца может говорить о гормональном высыпании, ничего страшного в этом нет.
Лечить ребенка самостоятельно, опираясь исключительно на локализацию новообразований, не следует. Сыпь на груди у грудничка часто может быть связана с одеждой из шерсти или синтетических материалов. При кори, ветрянке, скарлатине может обсыпать все тело, в том числе ножки.
Важно! Осмотр того, как выглядит сыпь, – лишь первичная диагностика. Необходимо провести ряд обследований, чтобы установить точную причину. Это может сделать только врач
Это может сделать только врач.
Причины развития боковой кисты шеи
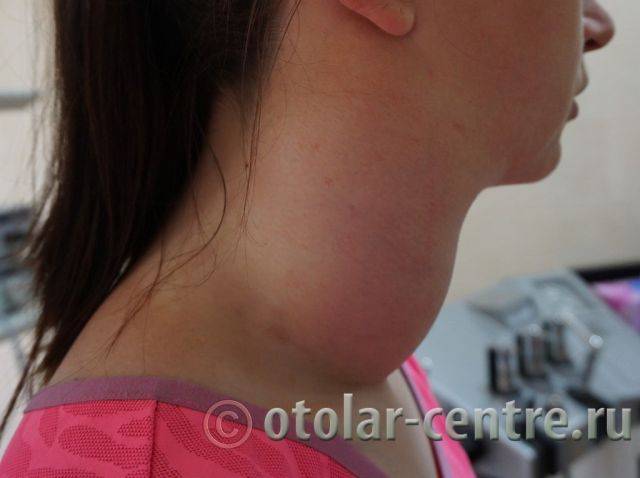 Боковая киста шеи или бранхиогенная опухоль (название заболевания произошло от греческого слова “kystis”- пузырь) относится к врожденным доброкачественным опухолевым образованиям, которая является следствием патологического эмбрионального развития плода. Многолетние исследования указывают на прямую связь с аномальным внутриутробным развитием плода на начальном сроке беременности.
Боковая киста шеи или бранхиогенная опухоль (название заболевания произошло от греческого слова “kystis”- пузырь) относится к врожденным доброкачественным опухолевым образованиям, которая является следствием патологического эмбрионального развития плода. Многолетние исследования указывают на прямую связь с аномальным внутриутробным развитием плода на начальном сроке беременности.
Уже начиная с четвертой недели беременности происходит формирование у зародыша жаберного аппарата, состоящего из 5-и пар полостей или «жаберных карманов», жаберных щелей и соединяющих их дуг, участвующих в развитии и формировании структур головы и шеи ребенка. При нормальном анатомическом развитии плода жаберные карманы постепенно зарастают, но в некоторых случаях, они сохраняются и образуют различные виды кист (боковая, срединная).
Симптомы
Признаки энцефалоптии зависят от локализации очага разрушения, а также степени развития заболевания. Наиболее часто пациенты и их родственники сталкиваются со следующими симптомами:
головная боль: может захватывать всю голову или концентрироваться в отдельных ее участках; интенсивность зависит от степени поражения и постепенно нарастает; болевые ощущения плохо купируются приемом анальгетиков;
головокружение: возникает эпизодически, сопровождается потерей ориентации в пространстве; нередко человек вынужден пережидать это состояние в постели, поскольку малейшее движение способствует усилению симптома; состояние часто сопровождается постоянной тошнотой и рвотой;
нарушения когнитивных функций: постепенное снижение способности адекватно мыслить является характерным признаком энцефалопатии; человек постепенно становится забывчивым, рассеянным, плохо концентрирует внимание на конкретном процессе и с трудом переключается между различными занятиями;
эмоциональные и поведенческие нарушения: человек с трудом контролирует свои эмоции, становится раздражительным, плаксивым, быстро возбуждается; по мере прогрессирования заболевания возникает апатия, депрессия и полное нежелание делать что-либо;
увеличение или уменьшение тонуса мышц; часто сопровождается гиперкинезами (дрожью в конечностях, навязчивыми движениями и т.п.);
снижение зрения и слуха;
повышенная метеочувствительность.
У одних пациентов преобладают расстройства поведения, другие перестают нормально владеть своим телом; у третьих страдают, в основном, органы чувств. В тяжелых случаях человек требует постоянного ухода и наблюдения окружающих.
Симптомы фронтита
Лобный синусит – заболевание серьезное. О развитии патологии сигнализируют его характерные симптомы:
- головная боль. Она может быть разлитой или локализоваться в определенном месте (лобная часть, возле бровей);
- повышение температуры (до 40°С) с появлением лихорадки у детей и озноба у взрослых;
- заложенность носа, затрудненное дыхание, снижение или отсутствие обоняния (гипосмия /аносмия);
- проблемы со зрением, слезотечение, развивающаяся светобоязнь;
- скопление слизи в носовых ходах, затрудненность ее удаления;
- покраснение и отечность кожи над переносицей и веками;
- появление зубной боли и боли в ушах;
- общая слабость и головокружение.
Своевременное обращение к отоларингологу поможет поставить правильный диагноз и отличить:
Подведем итоги
Народные средства для терапии неприменимы. Лучше не полоскать ротовую полость растворами и лекарственными настоями, а обращаться к стоматологу сразу, как только выявлены нежелательные симптомы
Также важно наблюдаться у специалиста в профилактических целях раз в полгода. Это обезопасит вас от острых воспалений и внезапных заболеваний, которым, как правило, сопутствуют немалые денежные траты
Способы вмешательства зависят от степени развития патологии, реакции организма пациента на медикаменты, индивидуальных особенностей. Можно ли вылечить кисту под зубом без удаления, что делать и какое лечение выбрать — посоветует лечащий доктор.