Самочувствие будущей мамы и болезни 2-го триместра
По мере роста животика меняется и организм женщины. Матка увеличивается в размерах, и после 12-14-й недели выходит из малого таза. При этом связки еще не растянулись, из-за чего могут возникать боли живота во втором триместре.
Связочные боли, которые как будто тянут матку вниз, неопасны. Они не угрожают здоровому течению беременности. Однако если тянет живот и возникают дискомфортные и тем более болезненные ощущения, необходимо обязательно посетить врача, даже если дата очередного визита еще не подошла.
У болей внизу живота может быть множество объяснений. Кроме растяжения связок, их могут вызывать безобидные и естественные схватки Брекстона-Хикса, которые обычно свидетельствуют о переутомлении женщины, потребности в отдыхе или смене положения тела.
Болями могут проявляться и опасные состояния. Например, тонус матки во 2-м триместре, при котором существует угроза преждевременных родов. Или воспалительные процессы в почках, мочевом пузыре, что требует консультации специалиста и лечения.
pixabay.com  / 
При возникновении болей внизу живота посетить врача будет не лишним. Обязательно это нужно сделать при:
- обильных или непривычных по цвету и консистенции выделениях во 2-м триместре (белых, зеленоватых, творожистых);
- повышении температуры тела без признаков простуды или вирусного заболевания;
- кровянистых выделениях;
- острой боли.
Увеличившаяся матка давит на внутренние органы, что может приводить к обострению хронических заболеваний или развитию специфичных состояний беременных
Могут усилиться проявления геморроя, поэтому для предупреждения запоров во 2-м триместре крайне важно соблюдать здоровую диету, богатую овощами и фруктами. И не забывать о физической активности — она тоже стимулирует моторику кишечника
Могут беспокоить и другие проблемы.
Отеки. Возникают обычно к вечеру, если женщина проводит на ногах весь день. Несмотря на то, что в декретный отпуск уходят только после 30 недель, уже в этот период будущей маме требуется больше отдыхать. Если есть возможность прилечь днем, нужно положить ноги на подушку, приподняв их чуть выше уровня головы. Если такой возможности нет, от отеков 2-го триместра помогут избавиться компрессионные чулки. Они также снижают риск обострения или развития варикозного расширения вен.
Цистит. Воспалительный процесс в мочевом пузыре может развиваться из-за анатомических изменений, резких ограничений питания, переохлаждения. Он проявляется болью и резью при мочеиспускании, в моче могут наблюдаться следы крови. Диагностируют его по анализу мочи, в которой выявляются лейкоциты. Если при посеве мочи обнаруживаются микроорганизмы, врач назначает антибиотики. Цистит при беременности 2-го триместра может приводить к серьезным осложнениям: хроническому воспалению или развитию пиелонефрита — воспалению почек. Для его профилактики нужно полноценно питаться и регулярно, по назначению врача, сдавать анализ мочи. Это станет профилактикой еще одного грозного заболевания беременных — бессимптомной бактериурии, которая может протекать совершенно незаметно. И обернуться развитием цистита или пиелонефрита.
pixabay.com  / 
Молочница. Обильные, творожистые или с зеленцой влагалищные выделения возникают на фоне роста грибковой микрофлоры. Несмотря на дискомфорт, которые они доставляют, врачи не считают молочницу заболеванием. Скорее — дисбактериозом, который может возникать как в кишечнике, что проявляется нарушениями стула и дискомфортом в животе, так и во влагалище. Это состояние типично для будущих мам. Из-за гормональных изменений среда влагалища меняется. Из кислой, подавляющей грибковую микрофлору, она становится щелочной, что позволяет грибкам активно размножаться.
Для нормализации кишечной микрофлоры используют препарат «Пимафуцин». Для местного применения назначают препараты «Пимафуцин», лактобактерии и бифидобактерии в виде свечей. В 90% случаев молочница у беременных проходит сама, но после 37-й недели в обязательном порядке проводится санация влагалища для предупреждения заражения плода грибковой инфекцией при прохождении по родовым путям.
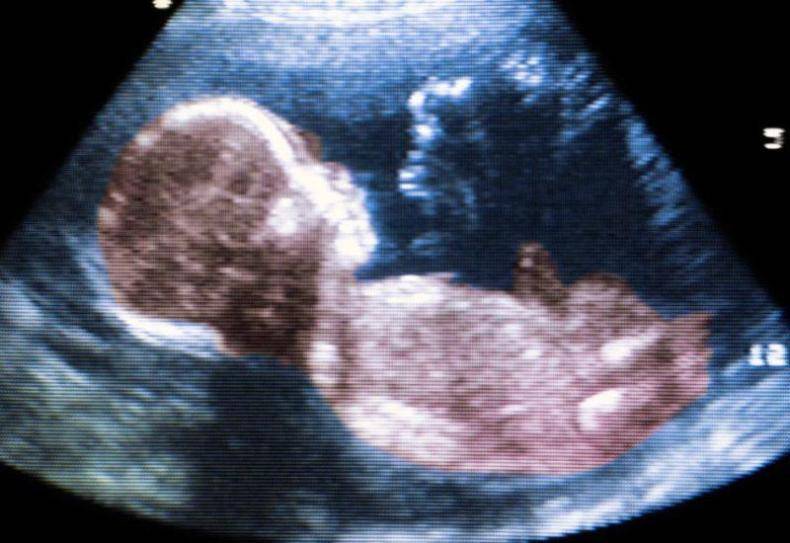
Плод во втором триместре беременности
Второй триместр начинается с 14-й недели беременности и длится по 28-ю неделю. В это время заканчивается формирование внутренних органов ребенка. У малыша уже есть все органы и системы, как у взрослого человека: головной мозг, позвоночник, конечности, подкожная жировая ткань и даже папиллярный узор на кончиках пальцев — будущие отпечатки. Ребенок растет и развивается ежедневно, а вместе с ним развиваются его внутренние органы.
На 14-й неделе печень впервые вырабатывает желчь, а поджелудочная железа начинает продуцировать гормон инсулин. Активность желез внутренней секреции возрастает. Если до этого времени в организме женщины присутствовали только ее гормоны, то во втором триместре они «дополняются» гормонами ребенка. Их вырабатывают созревающая щитовидная железа малыша, поджелудочная железа, кора надпочечников. По этой причине врачи внимательно следят за гормональным фоном будущей мамы.
pixabay.com  / 
Лечение зубов при грудном вскармливании –
Лечение зубов кормящей маме проводить не просто можно, а необходимо. Лечение зубов при лактации может быть временно противопоказано только при определенном психологическом состоянии, связанным с сильным стрессом и усталостью
Однако, если ребенок находится на грудном вскармливании – необходимо все же соблюдать определенные меры предосторожности, связанные с попаданием ребенку через грудное молоко различных лекарственных препаратов (например, местных анестетиков, применяемых для анестезии)
В грудное молоко могут проникнуть химические соединения из обезболивающих препаратов, анестетиков, антибиотиков, т.е. все то, что проникло в кровь женщины. О том, какие препараты можно применять во время кормления грудью – вы можете узнать из нашей статьи:
→ Препараты, разрешенные у беременных и кормящих
Выявление заболеваний шейки матки
Для определения наличия или отсутствия патологических изменений врач проводит скрининговое исследование шейки матки, включающее:
- цитологическое исследование – анализ частиц эпителия шейки матки и цервикального канала на наличие среди них атипичных, в том числе раковых, клеток;
- мазок на микрофлору – анализ влагалищной или цервикальной слизи на соотношение полезных, условно-патогенных и патогенных микроорганизмов, свидетельствующее об общем состоянии организма, репродуктивной системы, наличии или отсутствии воспалительных заболеваний;
- мазок на инфекции – исследование слизистого отделяемого из влагалища на наличие однозначно патогенных микроорганизмов (вирусов, бактерий, грибков, простейших), свидетельствующее о наличии в половых путях инфекционного процесса.
Также в рамках скринингового исследования может назначаться гистроскопия – визуальный осмотр шейки матки с помощью тонкого и гибкого инструмента, оснащенного камерой или оптической системой (гистроскопа). Он вводится непосредственно во влагалище и цервикальный канал, позволяет оценить цвет и толщину их слизистых, установить наличие полипов и других новообразований, размер шеечного просвета и т. д.
Совокупность этих методов дает врачам возможность определить общее состояние организма женщины и ее репродуктивной системы, своевременно выявить возможные патологии и осложнения. Тем самым повышается вероятность их успешного лечения, в том числе щадящими консервативными методами.
Профилактика кариеса у беременных –
В качестве профилактики кариеса беременным можно порекомендовать:
Предварительная санация полости рта − чтобы не проводить пломбирование зубов при беременности – лучше всего вылечить все зубы предварительно. Это особенно не сложно в том случае, если беременность была запланирована. Но ни в коем случае не бросайтесь лечить зубы – сразу после того как узнали о беременности. Любые лечебные мероприятия на раннем сроке и связанный с лечением стресс – могут привести к риску спонтанного аборта. Выше мы уже писали о том, когда желательно проводить лечение.
Правильное использование зубной нити и щетки –
Ирригатор –неплохим помощником для беременной женщины может стать ирригатор, который предназначен для промывания межзубных промежутков, пародонтальных карманов и других труднодоступных участков полости рта. Он позволит минимизировать риск развития гингивита беременных, а также уменьшить симптомы гингивита.
Профилактика эрозий зубов – мы уже говорили выше, что изжога и рвота часто встречаются в 1 триместре беременности. В этом случае обязательно нужно пользоваться антацидами и противорвотными средствами, а для нейтрализации попавшей в полость рта кислоты – использовать раствор соды (чайная ложка соды на стакан воды). Следует избегать чистки зубов сразу же после изжоги или рвоты, т.к. эмаль, которая только что подверглась воздействию кислоты – максимально подвержена истиранию. Воспользуйтесь полосканием, а зубы можно почистить уже через 30 минут.
Питание – очень вредны частые перекусы между основными приемами пищи, сладкие напитки. Каждый раз перекусив и не почистив зубы – вы снабжаете кариесогенные бактерии полости рта новыми порциями пищи, усваивая которые, бактерии выделяют огромное количество органических кислот. Надеемся, что наша статья на тему: Можно ли во время беременности лечить зубы – оказалась Вам полезной!
1. Высшее проф. образование автора по терапевтической стоматологии, 2. National Library of Medicine (USA), 3. (USA), 4. Food and Drug Administration (USA), 5. «Терапевтическая стоматология: Учебник» (Боровский Е.).
Особенности диагностики при беременности –
В самом начале общения с беременной женщиной стоматолог должен собрать тщательный анамнез, который позволит выработать тактику стоматологического лечения, чтобы максимально снизить риск неблагоприятного воздействия на плод
Особенно важно выяснить срок беременности, историю предыдущих беременностей и связанных с беременностью заболеваний – таких как диабет, гипертоническая болезнь, преэклампсия, эклампсия. Иногда для оценки рисков подключается акушер-гинеколог
Можно ли беременным делать рентгеновские снимки –
Во время беременности рентгенологические исследования не проводятся, только если во время исследования рентгеновские лучи проходят через плод или в непосредственной близости от него. Кроме этого, сейчас в стоматологии применяются высокочувствительные рентгеновские пленки и датчики, которые требуют в 8-10 раз меньшей дозы рентгеновского излучения, чем раньше. Поэтому использование рентгеновского обследования вместе со специальными средствами защиты (свинцовый фартук) – абсолютно безопасно для плода, даже если вы сделаете несколько прицельных рентгеновских снимков.
Поэтому избегать следует только регулярных рентгенограмм, ну и, наверное, более опасным по сравнению с другими – является период с 1 по 8 неделю включительно (первого триместра). Так как именно в этот период плод наиболее чувствителен к воздействию тератогенных факторов. Другими словами – в настоящее время стоматологические рентгеновские снимки не должны быть причиной для беспокойства. Это подтверждается многими исследованиями, например, британское клиническое исследование группы из 7375 матерей (которым делались рентгеновские снимки во время беременности) – не выявило повышенных рисков для плода. И таких исследований очень много.
Сбалансированная диета при синдроме раздраженного кишечника
Больной с синдромом раздраженного кишечника всегда более чувствителен к раздражителям, чем здоровые люди. Поэтому следует избегать всего, что слишком сильно нагружает кишечник.
Прежде всего, важен отказ от углеводов с короткой цепью. FODMAPs исключает глютенсодержащую белую муку, сахар, молочный сахар (лактозу) и фруктозу.
Для пациентов это конкретно означает:
- Лучше заменить пшеничный или ржаной хлеб на мюсли из полбы, риса, гречки, овса или пшена.
- Нельзя никаких «обычных» молочных продуктов, таких как молоко, йогурт, творог, сливки. Лучше употреблять продукты без лактозы. Можно есть, например, полутвердые и твердые сыры.
- Отказ от фруктов, богатых фруктозой: яблоки, груши, вишни, манго, сливы. Можно ананасы, бананы, киви, ягоды, дыню.
- Отказ от богатых фруктозой подсластителей, таких как сироп агавы, мед, кукурузный сироп, глюкозно-фруктозный сироп, сироп инвертного сахара. Можно: рисовый сироп, кленовый сироп, виноградный сахар (глюкоза).
- Запрет на подсластители с окончанием -it или -ol, такие, как мальтит или ксилит. Можно: аспартам.
- Отказ от жирных, панированных и жареных блюд. Можно: тушеные с небольшим количеством растительного масла (оливковое масло, рапсовое масло) продукты.
- Отказ от острой пищи. Также может раздражать пищеварительную систему слишком горячая или слишком холодная еда.
Отказ от жирных и жареных блюд
При синдроме раздраженной толстой кишки должны быть строго ограничены алкоголь, кофе и сигареты. В идеале их нужно полностью избегать, так как они усиливают все симптомы синдрома раздраженного кишечника, будь то запор, диарея или метеоризм.
Сахар, содержащийся в сладостях, способствует росту микробов в кишечнике, поэтому его также следует избегать.
Чем вредна хурма
Как все в этом мире, употребление хурмы имеет свои ограничения и побочные эффекты. Выше мы много говорили о том, как она полезна для организма беременной и ее будущего малыша. Но какой вред может нанести употребление хурмы и какие противопоказания она имеет?

- Нельзя употреблять фрукт при склонности к ожирению.
- Нежелательно давать хурму детям младше трёх лет.
- Если в ближайшем анамнезе была операция на любом отделе желудочно-кишечного тракта, то употреблять ее категорически нельзя.
- Такой же подход и при панкреатите.
Кроме того, не исключена аллергия на плоды и семена хурмы. Если наблюдаете подозрительные симптомы, откажитесь от её употребления
Так же молодым мамам в период лактации следует есть хурму с осторожностью, во избежание развития аллергии у ребёнка
Хурма: кладезь витаминов
Ценность фрукта обусловлена положительным воздействием на работу сердца, почек, печени, желудка. На фоне употребления хурмы отмечается снижение холестерина в крови и нормализация обмена веществ. Кардиологи утверждают, что при употреблении хурмы по 2 штуки в день можно снизить нагрузку на сердечную мышцу, тем самым, предотвратив отеки и усталость ног.
Дополнительная витаминная ценность:
- Ретинол является профилактическим средством при заболеваниях глаз, способствует выработке естественной слезы, увлажняет слизистую глаза.
- Кальций и бета-каротин полезен для зубной эмали.
- Пищевые грубые волокна (клетчатка) способствует нормализации пищеварительной системы, борятся с расстройствами стула.
- Йод помогает при заболеваниях щитовидной железы, снабжает орган необходимым витамином.
- Минералы магний и калий незаменимы для мочевыделительной системы. Помогают вывести лишнюю жидкость, устраняют отеки конечностей.
- Витамин В отвечает за выработку гормона счастья – эндорфина.
- Аскорбиновая кислота является профилактическим средством для предотвращения пневмоний и бронхитов.
- Железо помогает предотвратить анемию, которая часто отмечается при беременности на поздних сроках.
- Р и РР, СС снабжают кровь кислородом и увеличивают их эластичность. Являются профилактическим средством повышенного давления.
Микроэлементы и витамины, входящие в состав хурмы, не позволяют сердцу изнашиваться.
Хурма. Полезные свойства
Хурма прекрасный источник витаминов и микроэлементов. Это отличное средство для укрепления иммунитета. Ведь именно осень сезон простудных заболеваний
Очень важно заботиться об укреплении иммунитета
Обратить внимание на употребление свежих овощей и фруктов
Полезно употреблять в пищу хурму как во время болезни, так и после перенесенной болезни.
Особенно осенью, в сезон простудных и вирусных заболеваний полезно кушать хурму, как в принципе, и другие фрукты. Я обеими руками «за», чтобы фрукты каждый день присутствовали в нашем меню.
Очень полезно употреблять хурму при беременности. Так как лучше отдать предпочтение натуральным овощам, фрукта, ягодам, чем синтетическим витаминам.
Очень хочется порадовать людей, страдающих сердечно-сосудистыми заболеваниями. «Сердечникам» просто необходимо включать в рацион хурму, из-за содержания в ней калия.
Кроме этого, хурма улучшает аппетит, обладает тонизирующими свойствами для организма.
Хочется отметить пользу хурмы для нервной системы.
При сниженном гемоглобине в крови включите в рацион хурму и гранат. При сниженном гемоглобине нужно обязательно принимать меры, и корректировать питание.
Хурма укрепляет стенки сосудов, благодаря наличию витаминов, что благоприятно сказывается на работе сердечно-сосудистой системы.
Так как хурма богата йодом, ее рекомендуют употреблять при заболеваниях щитовидной железы. В день нужно съедать по одной хурме
Также при недостатке йода в организме рекомендую обратить внимание на плоды фейхоа, которые уже появляются в продаже
Благодаря наличию бета каротина хурма очень полезна для зрения.
Важным фактом является то, что хурма улучшает перистальтику кишечника и выводит из организма шлаки и токсины.
Как выбрать и как хранить хурму?
Хурму рекомендуют употреблять в пищу только в свежем виде. В сезон можно наслаждаться сладкими и спелыми плодами.
Выбирая хурму на рынке или в магазине обратите внимание ее внешний вид. Берите спелую хурму без видимых повреждений
Поверхность спелых плодов гладкая и блестящая. Кожица полупрозрачная и тонкая. Считается, чем больше на хурме коричневых полосок, тем она слаще.
Плоды хурмы очень мясистые, внутри может быть от 4 до 6 семян. Есть плоды без семян внутри.
Плодоножка спелой хурмы сухая с высохшими листочками бурого или коричневого цвета.
Считается, что очень вкусная хурма, это хурма с желеобразным содержанием внутри. Но как правило, на рынке не разрезают хурму.
Выбрать хурму вы можете сами, или довериться опытному продавцу, который для вас выберет спелую хурму.
Очень хочется отметить, что нести хурму домой следует очень аккуратно. Я обычно несу пакет с хурмой отдельно от всех остальных фруктов. Иначе можно принести домой «кашу».
Как хранить хурму? Хранить хурму можно в холодильнике или на балконе. Но в сезон хурмы не стоит покупать слишком много плодов. Так как в холодильнике хурма храниться не долго.
Я покупаю себе от 4 до 6 шт. Мне на 3 дня хватает. Храню в холодильнике или на столе при комнатной температуре. В течение нескольких дней, при комнатной температуре, хурма отлично храниться, и не портится.
А вот в морозилке, в замороженном виде, хурма хранится до полугода. Скажу честно, я не замораживаю хурму. Так как морозилка у нас маленькая и в ней хранятся ягоды, которые мы замораживаем летом.
Что делать, если хурма не спелая и не сладкая? Если честно, то всегда стараюсь покупать спелую хурму, и еще не попадалась хурма не сладкая, и не спелая.
Но если случилась такая ситуация, есть несколько советов как все исправить. В не дозревших плодах хурмы содержатся танины и поэтому у хурмы вяжущий вкус.
Исправить ситуацию можно при помощи тепла или холода. Хурму нужно положить на 10-15 минут в морозилку или поместить в теплую воду (40 °C) на 10-15 минут.
Почему болит желудок
Боль в желудке может быть вызвана ситуационными причинами, не угрожающими здоровью человека, и очень серьезными патологиями внутренних органов.
К ситуационным факторам относятся:
- Метеоризм (вздутие живота) — состояние, при котором в желудке скапливаются газы, распирающие орган изнутри и вызывающие болезненные ощущения. Скопление газов обычно связано с неправильным питанием, малоподвижным образом жизни.
- Запор. Причины запоров в основном связаны с употреблением большого количества жирной еды и сдобы, недостатком в рационе свежих фруктов и овощей, гиподинамией.
- Предменструальный синдром часто вызывает боли, по характеру и локализации напоминающие желудочные.
- Синдром раздраженного кишечника и другие функциональные нарушения работы пищеварительного тракта.
- Растяжение связок во время беременности.
Боли, вызванные ситуационными факторами, носят временный характер и достаточно быстро проходят без помощи врача и приема лекарственных препаратов. Длительные боли — сигнал, говорящий о серьезных проблемах со здоровьем.
Заболевания, вызывающие боль в желудке:
- Гастрит — острое или хроническое воспаление слизистой оболочки желудка, самая частая причина боли. Заболевание в большинстве случаев вызывает бактерия Helicobacter pylori. Обострение патологии и сильная боль в желудке могут быть связаны с неправильным пищевым поведением, нервным перенапряжением, приемом некоторых лекарств.
- Язва желудка и двенадцатиперстной кишки возникает на фоне хронического гастрита, проблем с кровоснабжением слизистой оболочки желудка и некоторых других заболеваний. Язва проявляется болями в желудке при больших перерывах между едой и в ночное время (голодные боли).
- Панкреатит — воспаление поджелудочной железы. Панкреатический сок, выделяемый железой, нейтрализует соляную кислоту. При недостаточной выработке сока кислота раздражает слизистую оболочку желудка, вызывая боль.
- Болезнь Крона — хронический воспалительный процесс во всех отделах кишечника.
- Холецистит — воспаление желчного пузыря. Нарушение процесса оттока желчи — одна из причин воспаления слизистой желудка и боли.
- Поражение слизистой оболочки желудка бактерией Helicobacter pylori и другими видами патогенной микрофлоры. Гастрит и язва желудка часто развиваются вследствие инфекционных заболеваний органов пищеварения.
- Опухоли желудка любой этиологии. Сильная боль — один из симптомов рака желудка, но она может быть вызвана и доброкачественными образованиями — полипами, липомами, невриномами и другими.
Боль может быть вызвана и заболеваниями, не связанными с самим желудком: острым аппендицитом, колитом, спазмом диафрагмы, тромбозом сосудов кишечника, ишемической болезнью сердца и другими (рис. 3).
Боли в желудке у женщин
Женщины часто испытывают боль в желудке во время беременности по разным причинам. Во-первых, из-за повышения уровня прогестерона расслабляются мышцы кишечника, и время прохождения через него пищи увеличивается, что ведет к метеоризму. Во-вторых, матка, увеличиваясь в размерах, давит на органы пищеварения, замедляя процесс переваривания пищи.
Во время беременности боли в желудке могут быть связаны и с запорами, причины которых — колебания гормонального фона, недостаточная физическая активность, нервное напряжение, особенности питания.
Острая боль в области желудка у женщин может быть сигналом к немедленному вызову скорой помощи, так как ее причиной может быть внематочная беременность, преэклампсия, выкидыш и отслойка плаценты.
Нормы и меры предосторожности
Беременным хурму есть можно и нужно. Однако не следует употреблять больше 1 плода в день, при этом включайте её в своё меню 2–3 раза в неделю (через день, к примеру). Если вы один раз позволили себе наесться хурмы вдоволь, это не страшно. А вот систематическое её переедание может сказаться негативно на состоянии вашего здоровья и на развитии плода. Помните, что соблюдение меры гарантированно убережёт вас:
- от аллергии — особенно будущим мамам-аллергикам следует опасаться ягод, имеющих красноватый оттенок, хоть по вкусу их мякоть нежнее и слаще;
- от запоров, которыми беременные очень часто страдают на поздних сроках, когда увеличившаяся в размерах матка мешает нормальной работе кишечника, содержащиеся в хурме дубильные вещества закрепляют стул, поэтому предпочтение лучше отдать сорту Королёк, в ягодах этого сорта дубильных веществ меньше;
- от кишечной непроходимости — она может возникнуть из-за присутствующего в составе ягод танина (в кожице его больше всего, а значит, хурму рекомендуется есть без кожицы);
- от стремительного набора веса и появления кариеса — хурму относят к продуктам с довольно высоким содержанием сахаров.
Ярко-оранжевый либо красноватый цвет хурмы свидетельствует о высоком содержании в ней природного красителя каротина. Поступая в организм беременной в слишком больших дозировках в первом триместре, он оказывает тератогенный эффект — становится причиной аномалий развития эмбриона.
Почему появляется кожный зуд при беременности: причины возникновения
Во время вынашивания малыша организм женщины подвергается серьезным изменениям: перестраивается принцип работы его органов и систем, меняется гормональный фон и т. д. Кроме того, на ранних сроках происходит снижение защитных сил организма: оно необходимо для того, чтобы иммунная система не отвергла плод как чужеродный объект.
Снижение иммунитета приводит к обострению хронических заболеваний и уязвимости организма будущей матери перед патогенными агентами.
Среди наиболее распространенных причин развития кожного зуда при беременности называют следующее:
- Полиморфный дерматоз и пемфигоид (Pemphigoidum) беременных. Полиморфный дерматоз является относительно распространенным осложнением беременности: по статистике, на 160 беременностей приходится 1 случай данной патологии. Это доброкачественное воспалительное заболевание, которое чаще всего проявляется при вынашивании двойни, тройни или крупного плода. Полиморфный дерматоз проявляется в виде возникновения на животе (за исключение пупочной области) папул, сопровождающихся сильным зудом во время беременности. Пемфигоид беременных представляет собой редко встречающуюся (в 0,002% случаев) аутоиммунную патологию, представленную образованием на кожных покровах зудящих пузырьков, булл и эритематозных бляшек, которые сильно зудят.
- Атопические поражения кожи. Обострение атопического дерматита на фоне беременности – весьма распространенное явление, наблюдающееся в 50% случаев. Активация симптомов АД обычно объясняется угнетением клеточного иммунитета и усилением гуморального. Патологический процесс представлен образованием на коже красных пятен, узелковой сыпи, шелушением и зудом кожи во время беременности.
- Кожные растяжки. Зуд на груди, животе и ногах может объясняться появлением растяжек. Они возникают, когда тело набирает объем вместе с растущим внутри ребенком. Растяжки на животе при беременностиПомимо увеличения объема тела, во время беременности наблюдается размягчение и растяжение волокон кожи, обусловленное изменением гормонального фона. Увлажняйте и питайте кожу специальными кремами и маслами, чтобы смягчить неприятные ощущения.
Мнение эксперта
По статистике, стрии являются самой распространенной кожной проблемой, с которой сталкиваются беременные: их появление отмечает до 90% женщин в период гестации. Причем было отмечено, что на вероятность их образования во многом влияет генетическая предрасположенность.
Врач акушер-гинеколог высшей категории
Оксана Анатольевна Гартлеб
Системные нарушения. Во время гестации возможно изменение работы отдельных внутренних органов и целых систем организма. Например, актуальной проблемой современного акушерства является внутрипеченочной холестаз (Cholestasis) беременных. Его развитие происходит во II/III триместрах под воздействием повышения содержания желчных кислот в сыворотке крови. ВХБ характеризуется развитием выраженного зуд тела при беременности, к которому может присоединиться желтуха (Icterus). Точных данных относительно причин возникновения ВХБ у современной медицины нет, однако считается, что предпосылками к его развитию могут быть генетические и гормональные факторы.
Стресс. Во время беременности зачастую растет нервное напряжение, вызванное переживаниями о будущих родах и здоровье малыша, огорчением по поводу изменений внешнего вида и пр. Все это приводит к изменениям в периферической нервной системе и вызывает кожный зуд у беременных.
- Недостаток витаминов и необходимых микроэлементов. Во время гестации потребность организма в полезных веществах увеличивается примерно в 1,5-2 раза, за счет чего у женщины может развиться их недостаток. Например, при беременности может начаться гиповитаминоз витамина D, нарушение всасывания витамина К и нехватка железа, которые чреваты возникновением зуда. Чтобы помочь организму восполнить недостаток полезных веществ, необходимо сбалансированно питаться и принимать витаминно-минеральные комплексы (после согласования с акушером-гинекологом).