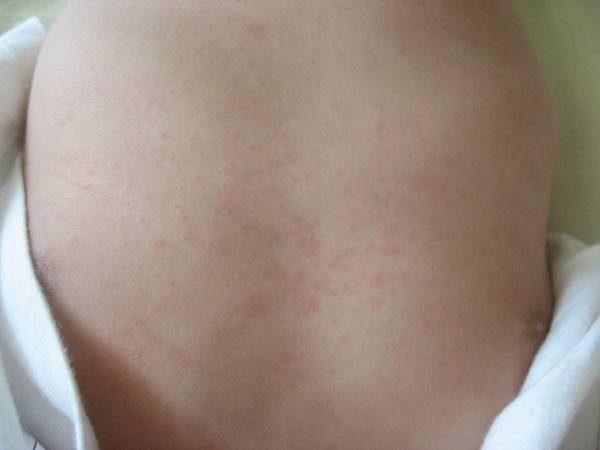
Когда следует обратиться к врачу
Поначалу липома никак себя не проявляет. В принципе, такое положение дел может оставаться достаточно долго, может, даже на протяжении всей жизни опухоль так и не побеспокоит своего хозяина. Образование в обычном для него состоянии выглядит безобидно и является безболезненным. Там, где разместился жировик, нет ни зуда, ни жжения и нет нагноений. Однако так происходит до тех пор, пока липома не воспалится. Такая ситуация может возникнуть, если жировик на лице у ребенка или на другом открытом месте был подвернут воздействию сквозняков, других неблагоприятных факторов, например, травмы, удары и пр.
Когда следует обратиться к специалисту? Это нужно сделать в срочном порядке, если образование на коже потвердело, возникла боль в месте опухоли. Жировик бывает схож с другими опухолевыми образованиями. Например, с такими, как атерома, гигрома или лимфоденит. Такие опухоли доброкачественные. Точно определить, какая именно опухоль у ребенка, сможет только профессионал. При малейшем подозрении на воспаление лимфомы нужно записаться на прием к дерматологу. Специалист индивидуально назначит схему лечения патологии с учетом возраста вашего чада и с учетом местонахождения опухоли.
Симптоматика ангиолипомы
КТ почек
Стоимость: 10 000 руб.
Подробнее
Проявления заболевания зависят от размера: до 4 см в диаметре опухоль ведет себя бессимптомно. Однако и при увеличении ангиомиолипома почки может долго не проявлять себя. Так, у 80% обследованных обнаруживаются образования размером 5 см, а у 18% — 10 см, найденные случайно при исследовании почек по другому поводу.
Размер в 4-5 см считается предельно безопасным, поскольку у подавляющего большинства людей никаких симптомов при этом нет. В дальнейшем опухоли требуется больше кислорода. Мышечная ткань формируется быстрее сосудов, которые не успевают за ростом мышц.
В итоге сосуды растягиваются, нагрузка на них в разы увеличивается. В стенках сосудов образуются участки истончения и аневризмы, которые легко рвутся. К тому же сама структура сосудистой стенки в опухоли редко бывает нормальной. Кровоизлияния – наиболее частые осложнения таких опухолей.
Ангиомиолипома почки может проявлять себя таким признаками:
- тупые боли или дискомфорт в пояснице и животе на стороне опухоли;
- быстрая утомляемость, слабость;
- увеличение почки или ясно прощупываемое округлое эластичное уплотнение в животе;
- примесь ;
- скачки артериального давления.
При разрыве сосуда и кровотечении развивается картина геморрагического шока, появляется острая боль в пояснице, видимая кровь в моче, прощупывается увеличивающееся уплотнение в области почки. Если кровь излилась в брюшную полость, формируется картина «острого живота».
К осложнениям заболевания относятся также сдавление соседних органов, некроз тканей опухоли, сосудистый тромбоз и раковое перерождение. Иногда опухоль остается доброкачественной, но образуются мелкие узелки в соседних органах, часто в печени.
Удаление атеромы
При наличии большого количества кожного сала в капсуле атерома может воспалиться, что приводит к появлению боли и зуда. Врач вскрывает нарост, очищает от содержимого, назначает лекарственные препараты для снятия воспаления. После этого проводят иссечение атеромы вместе с капсулой, в которой находился гной. Наиболее часто проводят хирургическое удаление атеромы. Если этого не сделать, возможен рецидив. Профилактика атеромы направлена на предотвращение закупорки сальных желез посредством ряда косметологических процедур по очищению кожных покровов (скрабы, маски щадящего действия).
Опухоли кожи
Это довольно разнообразная в морфологическом отношении группа,составляющая значительную часть новообразований у животных, к которой относят опухоли эпителиального происхождения, нейроэктодермального (невусы, меланомы) и мезенхимального происхождения (см. опухоли мягких тканей).
Доброкачественные опухоли кожи
Самыми распространенными доброкачественными опухолями кожи являются:
- папилломы;
- невусы;
- эпидермальные кисты;
- аденомы придатков кожи;
- аденома гепатоидных желез;
- гемангиомы;
- гистиоцитома.
Злокачественные опухоли кожи
- плоскоклеточный рак;
- базалиома;
- рак придатков кожи;
- кератоакантома;
- меланома;
- гепатоидная аденокарцинома.
Выделяют следующие клинические стадии рака кожи (ВОЗ, 1980г.):
- Т-преивазивная карцинома;
- Т-0 первичная опухоль не определяется;
- Т-1 опухоль менее 2 см в максимальном диаметре, поверхностно расположенная, эндофитная или экзофитная;
- Т-2 опухоль от 2 до 5 см в максимальном диаметре или с минимальной инфильтрацией дермы, независимо от размера;
- Т-3 опухоль больше 5 см в максимальном диаметре или с инфильтрацией подкожной клетчатке независимо от размеров;
- Т-4 опухоль, инфильтрирующая в другие структуры (фасции, мышцы, кость или хрящ).
- N-0 лимфатические узлы не пальпируются.
- N-1 подвижные лимфатические узлы на стороне поражения ( 1а – лимфатические узлы не увеличены, 1б – лимфатические узлы увеличены).
- N-2 подвижные лимфатические узлы на противоположной стороне или с двух сторон (2а – лимфатические узлы не увеличены, 2б – лимфатические узлы увеличены).
- N-3 неподвижные лимфатические узлы с любой стороны или с обеих сторон.
- М-0 нет выявленных метастазов.
- М-1 отдаленные метастазы.
Плоскоклеточный рак
По гистологическому строению может быть с ороговением и без ороговения. Ороговевающий рак более дифференцированный. Опухолевый процесс может протекать в виде язвенной или узловатой формы и локализоваться на любом участке тела. К характерным признакам относят образование язвы с приподнятыми валикообразными краями инфильтрата или массивного узла. Более злокачественное течение с тенденцией к прорастанию в подлежащие ткани и метастазированию в региональные лимфатические узлы свойственно раку с локализацией на кожно-слизистых стыках, лапах, предплечье и голени.
Базалиома
Опухоль в основном локализуется на коже головы, шеи, конечностей, реже туловище. Базалиома может быть в виде уплотненной плоской бляшки, бородавчатого разрастания, почти все формы склонны изъязвляться. После радикального удаления склонны рецидивировать. Метастазирует поздно при значительных размерах.
Кератоакантома
Условно-доброкачественная опухоль, обладает местно-деструктивным ростом, может врастать в кость и надкостницу. Не метастазирует.
Меланома
Кожные меланомы встречаются реже, чем меланомы полости рта. В основном они расположены на дистальной части конечности или кожно-слизистых соединениях (губы, веки), где они имеют очень злокачественную природу. Чисто кожные меланомы – условно-доброкачественны. Характерными чертами являются изъязвление и вторичные инфекции. Уже на ранних стадиях наблюдаются региональные и отдаленные метастазы.
Диагноз
Диагностика злокачественных опухолей кожи основана на клинических данных и подтверждается гистологическими и цитологическими исследованиями.
Лечение
Для лечения опухолей кожи необходимо радикальное удаление с захватом не менее 1 см окружающих тканей. При мастоцитомах не менее 3х см. При локализованных процессах возможно применение криодеструкции и цитостатические мази (проспидиновая, колхаминовая и др.). При удалении злокачественных меланом захват здоровых тканей должен быть не менее 3 см от края опухоли. Для лечения местно-распространенных и метастазирующих опухолей возможно применить химиотерапию по схеме:
- Доксорубицин 40 мг на метр квадратный в первый день.
- Цисплатин 40 мг на метр квадратный в первый день
Каждые 3 -4 недели. На курс – 6 циклов.
После удаления злокачественных меланом необходимо применить химиотерапию по схеме:
- Доксорубицин 40 мг на метр квадратный в первый день.
- Дакарбазин 150 мг на метр квадратный с 1-го по 5-й день.
Каждые 3 -4 недели. На курс – 6 циклов
Классификация опухолей брюшины
Опухоли брюшины делятся на злокачественные и доброкачественные. Доброкачественные встречаются крайне редко, при больших размерах могут сдавливать органы брюшной полости, вследствие чего в ряде случаев нуждаются в удалении.
Злокачественные опухоли подразделяются на первичные и вторичные. Первичные опухоли брюшины происходят из клеток серозной оболочки и по гистологическому строению являются мезотелиомами. Вторичные, в свою очередь, подразделяются на опухоли, проросшие в брюшину из располагающихся в брюшной полости органов, и на канцероматоз брюшины (поражение брюшины опухолевыми клетками иных органов, метастазировавшими в нее).

Причины появления жировиков у детей
Считается, что для образования липом нужно несколько факторов. Среди них называют наследственные причины, плохую экологию, нездоровую эмоциональную обстановку (стрессы), а также несбалансированное питание. Однако главный фактор, по мнению специалистов, – общая патология обменных процессов в жировой ткани. Еще есть версии, что у старших деток заболевание развивается на фоне других болезней – проблемы с печенью, патологии поджелудочной и щитовидной железой. Типичный жировик у ребенка – это доброкачественная опухоль. Однако в крайне редких случаях могут быть и жировики в виде злокачественных образований. Они называются липосаркомы.
Причины возникновения и развития опухолей:
- генетическая предрасположенность;
- аутоиммунный гепатит;
- болезнь Жильбера;
- хронический гастродуоденит;
- патологии печени наследственного характера;
- неправильный обмен веществ и болезни эндокринных органов;
- нарушения в гормональной сфере;
- закупорка протоков сальных желез и другие.
Диагностика
Диагностика опухолей брюшины включает в себя классический опрос и осмотр больного, ультразвуковое исследование брюшной полости, компьютерную, магнитно-резонансную и позитронно-эмитронную томографию. Также используются рентгенконтрастные исследования, сцинтиграфия. В ряде случаев приходится прибегать в диагностической лапароскопии (осмотру брюшной полости через небольшие разрезы в передней брюшной стенке с помощью специального оборудования). Постановке диагноза способствуют биопсия и анализ асцитической жидкости. Иные лабораторные методы (в частности биохимический и клинический анализы крови) носят вспомогательное значение, т.к. не являются специфичными.
“Шишка” под кожей
Предпосылки для возникновения липом, или как их называют в народе – жировиков, в подавляющем большинстве случаев создаются еще в период эмбрионального развития. При закладке жировой ткани зародыша образуются островки клеток, в которых отсутствуют или резко замедлены обменные процессы. Из таких клеток и разрастаются липомы — чаще всего единичные, реже множественные.
Нередко это заболевание носит наследственный характер. Жировик может возникнуть и в результате ушиба или постоянного механического раздражения какого-то участка тела. Развиваются липомы преимущественно в подкожной клетчатке на голове, шее, спине, в подмышечных впадинах. Обычно жировики безболезненны. Однако иногда при их разрастании сдавливаются нервные окончания, и возникает боль.
Растут липомы очень медленно, десятилетиями. Хотя эти опухолевые образования представляют собой лишь косметический дефект, врачи, как правило, рекомендуют их удалять. Дело в том, что иногда липомы начинают бурно расти, достигая огромных размеров, давят на окружающие ткани и могут нагнаиваться.
Причины
Формирование сальных желез происходит на третьем месяце беременности, чтобы обеспечить плоду защитную смазку. Эта субстанция предохраняет кожные покровы от растворения околоплодными водами и создает защитный барьер при рождении.
Она состоит на 80% из воды, а оставшиеся 20% – это продукты жизнедеятельности кожного эпителия и белки, обладающие антимикробным эффектом. Именно клетки отмершего эпителия закупоривают сальные протоки и препятствуют выходу кожного сала наружу. Этому может способствовать:
- гормональный сбой у матери, особенно в последнем триместре беременности;
- гиперчувствительность кожи малыша;
- недостаточная гигиена;
- наследственная предрасположенность;
- нарушение работы внутренних органов: в частности, низкая активность липолитических ферментов-триглицеридов, продуцируемых поджелудочной железой и необходимых для расщепления жиров.
Наиболее вероятной причиной врачи называют генетическую предрасположенность. Замечено, что жировики чаще наблюдаются у детей, чьи родственники сталкивались с той же проблемой.
Нужно отметить, что структура кожи младенцев не такая, как у взрослых. Верхний слой кожи, эпидермис, гораздо тоньше, и имеет сравнительно небольшой запас клеток. Кроме того, эти клетки связаны между собой очень слабо, из-за чего легко отслаиваются.
Сальных желез на лице новорожденных в несколько раз больше, чем у взрослых. Это тоже является одним из факторов риска появления жировиков преимущественно на лице, а не на теле.
Диагностика
Дерматовенеролог может распознать жировик визуально, по ее внешнему виду.
Может применяться также дифференциальная диагностика. Ее проводят для доброкачественных или злокачественных образований на коже. Ранее мы уже упоминали, что изредка жировики могут быть злокачественными. Тогда они называются не липомами, а липосаркомами. Чтобы верифицировать диагноз проводится УЗИ, а также компьютерная томография.
Ультразвуковое исследование помогает увидеть жировик в виде гипоэхогенного образования с капсулой, которое находится среди подкожно-жирового слоя или между волокнами мышечной ткани. КТ нужна, чтобы определить структуру опухоли. Например, выясняется как образование поглощает лучи Рентгена в сравнении с тканями, расположенными вокруг опухоли.
Исследования следует проводить только в профессиональном медицинском заведении с хорошей аппаратурой. Тогда диагностика будет наиболее точной и правильной.
Симптомы опухолей брюшины
Доброкачественные опухоли брюшины, как правило, протекают бессимптомно, за исключением ситуаций, когда они достигают крупных размеров и сдавливают окружающие органы. Выявляются доброкачественные опухоли зачастую случайно.
Симптомы злокачественных опухолей брюшины включают в себя симптомы, характерные для любых злокачественных опухолей — интоксикацию, анемию, похудение, снижение аппетита, которые обычно проявляются, когда опухоль достигает существенных размеров, и специфические, обусловленные конкретной локализацией. К последней группе можно отнести болевой синдром, нарушение функции сдавливаемых опухолью органов, появление асцита. При массивных опухолях, сдавливающих кишечник, возможно нарушение проходимости кишечника, вплоть до развития кишечной непроходимости, требующей экстренного хирургического вмешательства.
Как предотвратить появление
Предотвратить липому у детей, как впрочем, и у взрослых, практически невозможно. Но можно постараться снизить факторы риска, если будущая мама будет выполнять несколько несложных правил:
- питаться здоровой нежирной пищей;
- включать в рацион фрукты и овощи;
- не употреблять алкоголь;
- следить за гигиеной;
- беречь себя от вирусных заболеваний до и во время беременности;
- стоять на учете у гинеколога, выполнять его рекомендации и проводить необходимые исследования;
- извещать лечащего доктора об изменениях в самочувствии.
Правильный уход за новорожденным и его вскармливание также играют немаловажную роль в здоровье и развитии малыша.
Источник статьи: https://coriummed.ru/lipoma/u-novorozhdennyh.html
Методы избавления от липом
Удалять можно только проблемные жировики, которые воспалялись раньше или могут воспалиться из-за неудобного расположения (за такими необходимо наблюдать). Удаление липом проводят хирургическим путем после достижения ребенком 6-7 лет. Подобные операции предполагают применение анестетиков и антибиотиков, которые пагубно влияют на детское здоровье в целом, поэтому лучше не спешить удалять кожные наросты без причины.
Убрать жировики можно с помощью следующих хирургических процедур:
- Прижигание лазером – лучший способ удаления на сегодняшний день, самый безопасный, безвредный и минимально травматичный. Лазером иссекают капсулу липомы и прижигают ее ложе, благодаря чему предотвращаются рецидивы. Лазер сразу же запаивает кровеносные сосуды, что обеспечивает бескровность операции. На месте опухоли не останется шрамов. Процедура длится 30 минут, проводят ее под местным наркозом.
- Радиоволновое удаление эффективно для подкожных образований небольшого размера (диаметром до 5-7 см). Радиоволновой метод назначается тем, кому противопоказан лазер. Проводят процедуру радионожом под местной анестезией. По травматичности она такая же, как предыдущий вариант, после радионожа тоже не остается никаких следов.
- Традиционная операция применяется для удаления гигантских жировиков. Опухоли иссекаются скальпелем либо прокалываются шприцем, после чего удаляется их содержимое. Внутрь закладывается лекарство или устанавливается дренаж. Операцию проводят либо под местной анестезией, либо под общей, что зависит от здоровья, возраста пациента и места расположения жировика.
Лечить жировики, выдавливать и прокалывать их, мазать народными средствами и воздействовать на жировики иными способами в домашних условиях крайне нежелательно! После таких методов лечения липомы у грудничка практически всегда дают осложнения.
Где может быть липома?
Липомы могут возникать в любой части тела по разным причинам. Они располагаются под кожей и местами их локализации часто выступают область шеи, плеч, спины или живота. Иногда образования появляются на руках и бедрах. Если на липому нажать кончиками пальцев, ощущается ее подвижность, мягкость и рыхлость.
В диаметре липомы достигают 5 см. Поэтому их трудно отличить от других не менее опасных новообразований (лимфаденита, гигромы или атеромы). Каждая подкожная опухоль имеет свою схему лечения. Диагностировать липому может только врач, в частности, по виду и месту ее расположения.
Различают такие виды жировиков:
- периневральные (располагаются вокруг нервов);
- люмбосакральные (образуются возле позвонков, спинномозгового канала);
- влагалищные;
- мышечные (прорастают сквозь мышцы, могут возникать в случае неполного удаления образования).
Также выделяют миолипомы мягких тканей, которые состоят из мышечных и жировых клеток, ангиолипомы, содержащие жировую и мышечную ткань, клетки эпителия и, как правило, поражающие почки, редко — надпочечники, поджелудочную и аденолипомы, которые содержат железистые элементы и клетки сосудов, схожи с атеромой.
Лечение
Как убрать жировик у ребенка? Какими способами это происходит? Устранить проблему в случае необходимости может только квалифицированный специалист.
Есть разные случаи образования липом и соответственно для каждого из них предусмотрено разное лечение. Рассмотрим типичные случаи липом у детей.
Если жировик на лице у ребенка грудного возраста – как избавиться? У малышей до года образования выглядят как прыщики, белые изнутри. Чаще всего их можно увидеть на носике младенца или на веке ребенка. Такое образование обычно провоцируется нарушением в гормональной области и спустя некоторое время исчезает само по себе. Ни в коем случае нельзя нарушать целостность этого прыщика. Запрещается каким-либо образом воздействовать на такую липому. Ее нельзя выдавливать, протыкать и т.д.
Малыша необходимо записать на прием к дерматовенерологу. При необходимости он назначит соответствующий курс лечения.
Если образование находится в затылочной области и является подкожным, устранить его может только хирург. То же самое можно сказать про липому, что находится в области груди. Здесь также нужно оперативное вмешательство
Если образование возникло на груди особенно важно устранить его у девочек. В дальнейшем жировик может мешать нормальному развитию молочных желез
Если обнаружен жировик у ребенка лечение бывает и консервативного плана. Это практикуется, когда пациент еще достаточно мал по возрасту, а опухоль появилась только-только. Этот вид лечения проводится терапевтически, при использовании лекарственных средств. Могут назначаться:
- специальные лечебные мази;
- особый рацион, при котором следует употреблять в пищу продукты с повышенным содержанием клетчатки, полезных веществ.
Консервативное лечение показано и после того, как опухоль была удалена хирургическим путем. Оно может назначаться с профилактической целью во избежание рецидива новообразования.
Опухшие сосуды
Гемангиома – доброкачественное новообразование, или, попросту, опухоль, представляющая собой скопление ненормально разросшихся кровеносных сосудов. Несмотря на доброкачественность, гемангиомы отличаются быстрым прогрессирующим ростом. Разрастаясь, они разрушают окружающие их ткани. Это становится опасным, если гемангиомы локализованы на слизистой ротовой полости, ушных раковинах, в области глаз. Расположенные в этих местах сосудистые опухоли могут нарушить важнейшие функции организма – зрение, слух, дыхание. Характерная особенность гемангиом – непредсказуемость их поведения. Порой маленькая, точечная гемангиома за 2-3 месяца превращается в большую опухоль, требующую лечения. Столь же спонтанно гемангиомы исчезают. Занимаясь гемангиомами, врачи применяли раньше выжидательную тактику. Они предпочитали начинать лечение, когда окончательно выяснится, что опухоль сама не пройдет. Сегодня хирурги рекомендуют удалять гемангиомы как можно раньше. Универсального метода лечения гемангиом не существует. Врач выбирает тактику, сообразуясь с видом сосудистой опухоли, ее сложностью, размерами, местом локализации.
Эффективное лечение
После определения генотипа, мы назначаем лечение папиллом на головке члена. Если сосочки появились недавно, имеют бледно-розовый цвет и небольшой размер, можно использовать лекарственный средства, улучшающие состояние кожного покрова. При осложнениях, сопутствующей бактериальной инфекции, нужен комплексный подход. Мы не рекомендуем народные средства терапии, т.к. они не имеют доказательств эффективности и приводят к осложнениям.
Медикаментозные средства
Если появились небольшие папилломы на половом члене, лечение лекарственными средствами остановит распространение инфекционного агента, укрепит иммунитет и уменьшит высыпания. Против ВПЧ применяют:
- Крем Алдара. Повышает местный иммунитет и противовирусную активность лейкоцитов, используется 3 раза в неделю.
- Раствор Кондилин. При нанесении на пораженную область блокирует деление пораженных клеток.
- Гель Панавир. Применяют наружно, обладает противовирусным и иммуномодулирующим действием.
- Веррукацид. Маслянистая жидкость для прижигания папилломатозных образований. Процедуру проводит только врач.
- Таблетки Изопринозин. Для укрепления защитных сил организма.
Удаление папиллом на члене при помощи лекарственных препаратов занимает много времени. Поэтому используется реже, чем другие способы.
Деструктивные методы
При полном избавлении от папиллом на члене исчезает очаг инфекции. Вирус может сохраняться в соседних клетках, но при нормальной иммунной защите он не активируется. Если сформировались множественные или крупные папилломы на члене, лечение нужно доверить врачу-урологу, который выберет безопасный способ удаления новообразования.
Мы прижигаем мелкие бородавки на головке жидким азотом. Он замораживает наросты и не повреждает здоровые ткани. Альтернативный метод — удаление папиллом на половом члене лазером. Излучение действует точечно, после него нет риска инфекционных осложнений и развития грубых рубцов. Период восстановления укорачивается.
Мы применяем радиоволновую терапию. Принцип действия и эффективность не отличается от лазерной абляции, а стоимость ниже. При больших наростах на пенисе можем предложить хирургическое иссечение папиллом.
Запишитесь на прием по телефону+7 (495) 021-12-26
или заполнив форму online
Администратор свяжется с Вами для подтверждения записи. Конфиденциальность Вашего обращения гарантирована.