Диагностика грудного остеохондроза
При подозрении на остеохондроз можно обратиться к терапевту или неврологу.
Проводится осмотр пациента с фиксированием всех клинических данных. При формировании 2-3 стадии, скелет подвергается значимой деформации. Следует собрать полный анамнез пациента, чтобы точно установить или исключить факторы, приводящие к формированию остеохондроза грудного отдела позвоночника.
Самым первым методом диагностики служит рентгенография. Дальнейшие исследования проводятся, исходя из данных клинического анамнеза и необходимости проведения дифференциальной диагностики.
Первоначально пациента может осмотреть любой врач. Главное – грамотный и полно собранный клинический анамнез. Это позволит точно установить этиологию заболевания и подобрать схему терапии. Лечением грудного остеохондроза занимается терапевт, невролог, ревматолог. При травматических воздействиях на позвоночный отдел требуется консультация травматолога.
- Рентгенографическое исследование грудной клетки в двух проекциях. Позволяет установить наличие и размер остеофитов, определить контуры и высоту межпозвонковых дисков, установить изменения формы диска.
- Дискография даёт возможность рассмотреть структуру пульпозного ядра за счёт использования контраста.
- Компьютерная томография используется для визуализации нервных волокон, мышц, связок и суставов.
- Электромиография позволяет проводить дифференциальную диагностику с неврологическими заболеваниями.
- Эндоскопические методы диагностики могут быть назначены с целью обследования органов кровообращения и пищеварения.
- ЭКГ проводится для установления этиологии сердечно-сосудистых заболеваний.
- Электроэнцефалография – для установления патологий нервной системы.
Дифференциальная диагностика
Грудной остеохондроз следует отличать от целого ряда заболеваний.
- Аномалии в формировании позвоночника, травмы, опухоли, воспаления. Существует несколько вариантов данных патологий. Например, дополнительный врожденный отросток, смещение или срастание позвонков (спондилолистез), остеомиелит, патология Бехтерева и другие.
- Поражение опорно-двигательного аппарата (разная длина нижних конечностей, мышечные спазмы, воспаление мышц и другие).
- Не связанные с поражением опорно-двигательного аппарата, но сходные по симптоматике заболевания внутренних органов. В частности, панкреатиты, воспаление придатков, язва желудка, ишемическая болезнь сердца, стенокардия, плеврит.
- Неврозоподобные расстройства, сочетающиеся с мигрирующими болями при повышенной утомляемости, раздражительностью, перепадами настроения.
Грудной остеохондроз и ИБС
Крайне важно проведение грамотной дифференциальной диагностики с наиболее схожими патологиями. Боли, возникающие при вертеброгенной торакалгии и ишемической болезни сердца (ИБС) имеют ряд различий, что позволяет точно установить диагноз. . Характер болей:
Характер болей:
При ИБС они имеют жгучий и сжимающий характер, сопровождаются страхом смерти.
По длительности болей:
- ИБС: Кратковременный, в течение нескольких минут приступ.
- Грудной остеохондроз характеризуется затухающими или продолжительными болями, в ряде случаев они не ослабевают в течение суток.
Изменение положения тела:
- При ИБС сила и интенсивность боли не варьирует при двигательной активности.
- При торакалгии даже относительно не резкие движения вызывают усиление боли или возникновение нового приступа.
Реакция на физические нагрузки:
- При ИБС боль появляется при физической нагрузке, купируясь в состоянии покоя.
- Торакалгия же наоборот ослабевает, но не купируется в состоянии покоя.
Купирование на прием лекарственных средств:
- При ишемическом приступе боли легко снимаются приемом нитратов (нитроглицерина).
- Торакалгия купируется использованием анальгетиков.
Влияние физиотерапевтических факторов и мануальной терапии:
- При ишемической болезни сердца даёт нестабильное и незначительное улучшение.
- При остеохондрозах отмечается значительная положительная динамика в состоянии пациента.
Проблемы при лактации
Выделяют целый ряд проблем, возникающих в период лактации, при которых воспаление наиболее вероятно.
- Ребенок неправильно прикладывается к груди. Если ребенок не может правильно приложиться к груди, он может получать меньше молока, из-за чего оно застаивается, снижается лактация. Если есть еще и трещины на соске, риск повышается в несколько раз. Нарушение прикладывания может быть вызвано такими состояниями, как расщелина верхнего неба, патологии челюстно-лицевого аппарата, короткая уздечка языка у ребенка, или если матьне может правильно расположить малыша у груди.
- Ребенок слишком часто пропускает кормления. Если мать часто пропускает кормление ребенка, грудь переполняется и не опорожняется полностью. Помимо того, что возрастает риск застоев и мастита, из-за редких кормлений постепенно снижается лактация.
- Мать кормит одной грудью. Мама или сам ребенок может предпочесть одну грудь другой, оставив вторую железу переполненной. Задержка молока в течение длительного времени может привести к застою молока и, в конечном итоге, к маститу.
- Резкое отлучение от груди. Если мать слишком быстро отучает ребенка, ее грудь может не иметь возможности постепенно уменьшить производство молока, которое она вырабатывает, что вызывает застой.
- Давление на грудь. Неправильно подобранный бюстгальтер или облегающее платье могут создать ненужную нагрузку на ткани молочной железы и сужение молочных протоков. Узкие молочные протоки труднее дренировать во время сосания, что приводит к задержке молока.
- Повреждение молочной железы. Сильный удар или сдавление молочной железы могут привести к разрыву млечного протока, вызывая воспаление и инфекцию, что затрудняет грудное вскармливание.
Как распознать запор при грудном вскармливании (лактации)
У кормящей мамы. О запоре при кормлении грудью могут свидетельствовать следующие признаки:
- уменьшение частоты дефекаций (меньше 3 раз в неделю);
- сухой, твердый, сегментированный кал;
- уменьшение количества кала (менее 40 граммов);
- чувство неполного опорожнения кишечника;
- регулярное долгое натуживание в процессе дефекации.
Кроме того, часто период запора у кормящей мамы сопровождается следующими симптомами:
- вздутие живота (метеоризм);
- плохое отхождение газов;
- ощущение тяжести в животе;
- боли в области кишечника и др.
При этом важно знать, что режим опорожнения кишечника у каждого человека индивидуален. И если редкие дефекации являются для женщины нормальными, и она не испытывает никакого дискомфорта, то нет причин для беспокойства
У малыша. Первые несколько недель жизни дети на грудном вскармливании ходят в туалет больше 4 раз в сутки (зачастую около 10). Следовательно, можно сказать, что дефекация у новорожденного может быть столько раз, сколько он поел. Как правило, данная цифра у детей на искусственном вскармливании несколько меньше. К 4 месяцам груднички ходят в туалет уже реже – обычно 2–3 раза в день. После 6 месяцев нормой считается 1-2 раза в день. Кал у новорожденных отличается жидкой или мягкой консистенцией и желтовато-коричневым цветом. Родители могут заподозрить запор у малыша при появлении следующих признаков:
- резко нарушается нормальная частота дефекаций (ребенок ходит «по большому» реже 1 раза в сутки);
- кал становится твердым;
- дефекация причиняет малышу дискомфорт (при приближении позывов или непосредственно в процессе опорожнения кишечника младенец начинает капризничать или плакать, становится беспокойным).
Нередко у малыша наблюдается вздутие живота. При этом животик ребенка становится округлым и плотным из-за скопившихся газов, он прижимает ножки к животу или сучит ими, капризничает, может начать плакать.
Помните, что не следует ставить диагноз себе или ребенку самостоятельно на основании обнаруженных симптомов. Рекомендуется проконсультироваться с врачом.
Кормление каждые 2-3 часа
Кормить ребенка необходимо часто, не дожидаясь момента, когда он сильно проголодается. Новорожденные, как правило, очень легко и быстро перерабатывают материнское молоко. Не удивительно, что им вскоре снова хочется есть. Если делать большие промежутки между кормлениями, то ребенок сильнее проголодается и будет сосать молоко более агрессивно и жадно, что может вызвать боль в области сосков и груди.
Если долго не кормить ребенка, грудь очень сильно наливается, усложняя малышу процесс кормления: ему становится трудно ухватить и зажать сосок губами. Сочетание плохого захвата ребенком груди и агрессивного сосания нередко чревато воспалением сосков. Поэтому рекомендуется, чтобы вскармливание новорожденного осуществлялось по его требованию.
Возможный характер боли в груди – на что следует обращать внимание
Боль в груди может быть ноющей, колющей, стреляющей, сжимающей, жгучей. В некоторых случаях она бывает острой, интенсивной, вплоть до нетерпимой.
Важно, где именно локализуется боль. Обычно боль довольно четко может быть локализована следующим образом:
- в одной половине грудной клетки – справа или слева. Иногда локализация боли может быть более конкретной, например – в области ребер;
- за грудиной. Боль за грудиной, особенно в том случае, когда болит и за грудиной и слева от неё, характерна для заболеваний сердца;
- чуть ниже грудины (в подложечной области). Подобная боль характерна для заболеваний пищевого тракта (желудка или пищевода).
Боль в груди без четкой локализации может говорить о раке лёгких или туберкулёзе.
Боль в груди может сопровождаться такими симптомами, как:
- одышка, затрудненность дыхания;
- кашель, повышенная температура тела;
- слабость, холодный пот;
- отрыжка, изжога, тошнота, рвота;
- изменения артериального давления.
Для диагностики также важно распространение боли. Боль может иррадиировать в руку
Такой характер боли наблюдается при инфаркте миокарда и остеохондрозе.
Воспалительные и гнойные процессы в молочных железах
Частая причина болей в тканях груди — воспалительный процесс, вызванный разными факторами.
Боль в молочных железах при лактостазе
Лактостаз — это застой молока, приводящий к сильному воспалению в одной или нескольких долях груди у кормящей матери. Суть заболевания: молоко по каким-то причинам не проходит по протокам к соску, и застаиваясь, начинает бродить. Образуется молочная пробка, которая вызывает сильнейшую боль и значительное повышение температуры. В дольках груди можно нащупать уплотнение, которое набухает и краснеет.
Причина лактостаза — неграмотное сцеживание молока, неправильное прикладывание к груди, отказ от ношения белья или ношение некачественного белья.
Мастит
Если не лечить лактостаз, то развивается более серьёзного заболевание — мастит (воспаление всей молочной железы с преобладанием патогенной микрофлоры). Гнойно-воспалительные процессы в молочных железах сопровождаются повышением температуры тела до 39 град., покраснением и уплотнением груди, расширением и выпячиванием вен.
Встречается также мастит, не вызванный лактацией (кормлением грудью). Его признак также боль в молочных железах. Такое состояние свойственно подросткам и встречается даже у младенцев, но его причина — инфекции или гормональные сбои.
- Ультразвуковой массаж. Он основан на проникновении ультразвуковых волн интенсивностью 0,2-0,4 Вт в железистую ткань груди. Происходит деликатный массаж, стимулирующий рассасывание уплотнений. Женщинам становится значительно легче уже после 2-го сеанса, а полное излечение наступает уже после пятого дня ежедневных 5-минутных процедур.
- Импульсная магнитотерапия. Воздействие проводится с двух сторон поражённых участков груди.
- Санти- и дециметроволновая терапия. Действует по тому же принципу, курс составляет 8-10 процедур.
При мастите дополнительно назначают антибиотики. Их подбирают в зависимости от типа и чувствительности возбудителя заболевания. Например, для уничтожения патогенной микрофлоры, врач может назначить Оспамокс, Амоксиклав, Цефазолин и т.д.
Лечение фиброзно-кистозной мастопатии
Терапию любых гиперпластических процессов в молочных железах рассматривают как профилактику злокачественных опухолей. Лечение назначает маммолог после обследования и выявления формы ФКМ (диффузная или узловая).
Врач прописывает комплексную схему терапии:
- Молочно-растительную диету.
- Психотерапевтические тренинги.
- Подбор адекватной контрацепции.
- Коррекцию гинекологических нарушений.
- Снижение потребления ксантиносодержажих продуктов (кофе, чай).
- Лечение сопутствующих патологий (печени, почек, щитовидной железы, сердца).
- Устранение метаболических нарушений.
- Витаминотерапию.
- Правильный образ жизни.
- ЛФК, плавание.
Врачи рекомендуют не посещать бани/сауны, солярии, не загорать топлесс.
Гормональную терапию назначают после тщательного обследования. Решение о хирургическом лечении принимает врач. Поскольку при наличии фиброзно-кистозной мастопатии диагностика рака затруднена, следует регулярно посещать врача-маммолога и проходить обследование.
Чтобы пройти диагностику и лечение фиброзно-кистозной мастопатии молочных желез записывайтесь на приём к маммологам медицинских центров Президент-Мед
Боли в паху после родов
Многих женщин боли в паховой области начинают беспокоить еще в период вынашивания ребенка. К боли в паху может приводить рост объемов матки, а также постепенное расхождение костей таза. Кроме того, боли в паху после родов (отдающие в поясницу) могут быть связаны с наличием камня в почке или мочеточнике. Нельзя исключать и такую причину, как воспаление внутренней слизистой оболочки тела матки – эндометрит. Как отмечают гинекологи, острый послеродовой эндометрит возникает при инфицировании матки в процессе родов довольно часто, при этом после проведения кесарева сечения он проявляется почти в 45% случаев.
Для острого послеродового эндометрита характерны такие симптомы, как боли в нижней части живота и в паху, повышение температуры тела, гнойные выделении и маточные кровотечения. При наличии таких признаков следует немедленно обращаться за медицинской помощью.
Кроме того, боли в паху после родов дает генитальный герпес, который был диагностирован у беременной.
Причины острых болей в молочной железе
Одна из частых причин мастодинии – киста – образование, наполненное жидкостью. Кистозные полости склонны к росту, во время которого они начинают давить на соседние ткани, нервные окончания и сосуды, проходящие в грудных тканях, вызывая болезненные ощущения. Боль при этом заболевании может быть острой – стреляющей.
Время появления кисты отследить сложно. Это новообразование может находиться в толще молочной железы очень долго, не давая симптомов – зачастую его выявляют уже в подростковом возрасте. Но вдруг по каким-то причинам киста начинает расти и вызывает боль.
Факторы возникновения кист:
- Гормональные нарушения, вызванные стрессами, диетами, возрастными изменениями. Поэтому кисты часто возникают в подростковом и климактерическом возрасте.
- Закупорка млечного протока. В результате молоко или молозиво скапливаются внутри протока, растягивая его и превращая в кисту. Со временем забитый проток закрывается, а образование остается внутри тканей. Постепенно его содержимое меняет цвет, становясь белым, желтым прозрачным или даже бурым. Иногда в кистозной полости могут обнаруживаться плотные включения. Такие кисты крайне редко превращаются в рак, но они могут нагнаиваться с возникновением гнойного воспаления – мастита.
- Закупорка сального протока. В этом случае образуется жировая киста, имеющая небольшой размер и практически не препятствующая функционированию органа. Ее присутствие не мешает вскармливанию и не влияет на протекание беременности. В рак такое образование практически не перерождается.
- Фиброзно-кистозная мастопатия. При этом заболевании обнаруживаются многочисленные кисты и уплотнения. Возникают боли и уплотнения в груди. Появляются выделения из сосков, которые могут быть белыми, желтыми, красноватыми и даже буровато-зелёными. Таким женщинам нужно периодически обследоваться, поскольку на фоне этой болезни намного чаще развивается рак.
Кисты удаляют при их выраженном росте, больших размерах и явных неприятных ощущениях. Иногда они могут рассосаться сами при нормализации гормонального фона. Для этого женщине назначают прием препаратов, содержащих гормоны.
Болезненность также может наблюдаться при наличии других доброкачественных опухолей – фиброаденом, липом (жировиков). Неприятные ощущения возникают при расположении опухолевого очага вблизи сосуда или нерва. Боль также может сопровождать опухолевый рост.
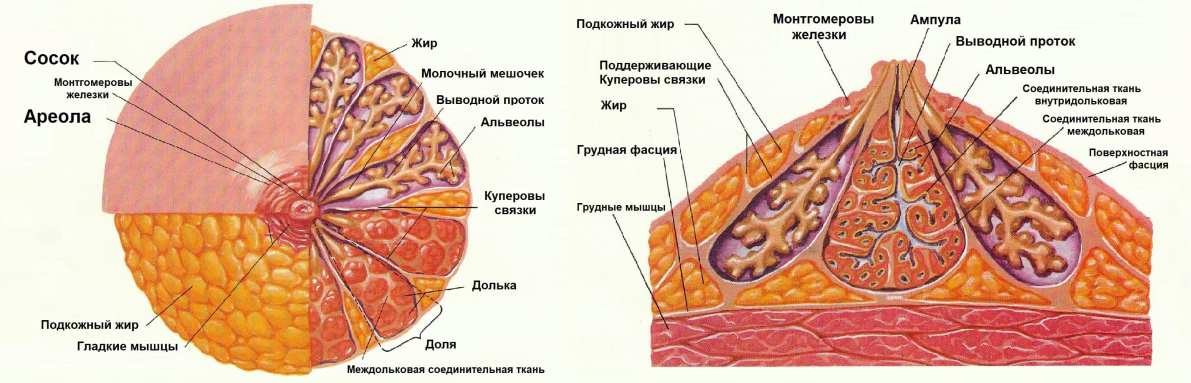
Строение молочной железы
Причины лактостаза и мастита
Почему же движение молока может приостановиться или нарушиться его отток? Этому способствуют следующие причины:
- Кормление ребенка по режиму при неустановившейся лактации.
- Ночной перерыв в кормлении.
- Постоянное кормление в неудобной позе.
- Сон в одной позе, на одном боку.
- Ношение неправильно подобранного бюстгальтера или слишком обтягивающей одежды.
- Длительная работа в такой позе, в которой приостанавливается адекватное движение молока по железе (вешание штор или белья высоко над головой).
- Недосыпание, эмоциональная неустойчивость матери.
- Использование пустышки или соски, из-за которых ребенок может хуже брать грудь.
- Смена погоды (скачки температуры воздуха или атмосферного давления), жаркая погода.
Что нужно делать для профилактики лактостаза и мастита?
Предупредить болезнь всегда легче. Что нужно делать для того, чтобы свести риск лактостаза и мастита к минимуму?
Совместное пребывание в родильном доме, кормление малыша по его желанию.
При невозможности прикладывания ребенка к груди (например, при тяжелом состоянии ребенка) начать регулярно сцеживаться, приурочив сцеживания к кормлению ребенка. Нужно обсудить все вопросы с медицинским персоналом.
Научиться сцеживаться правильно.
При сильных приливах молока сцеживаться по чуть-чуть, лишь до облегчения состояния. Затем дать рассосать грудь малышу.
Подобрать удобный мягкий бюстгальтер. Лучше купить его после установления лактации, чтобы не ошибиться с размером. Ношение бюстгальтера не является правилом, дома или ночью можно обойтись майками.
Оберегать молочные железы от травмирования (удары, сдавливание неудобной одеждой), т. к. при этом нарушается проходимость молочных протоков.
Стараться кормить ребенка в разных позах в течение дня (сидя, лежа)
Это способствует хорошему опорожнению разных долек молочной железы.
При большом размере груди важно научиться правильно ее поддерживать, не сдавливая железу и не пережимая протоки. Правильнее всего сделать букву «U» большим и указательным пальцами и расположить их под грудью.
Находиться рядом во время ночного сна (не обязательно спать в одной постели, важно спать в одной комнате)
Так мама скорее услышит забеспокоившегося малыша и вовремя приложит его к груди.
Научиться расслабляться вовремя кормления, думать о хорошем, не нервничать по пустякам. Это действительно важно для хорошего выделения окситоцина, который способствует оттоку молока.
Лактостаз и мастит — временные трудности кормления грудью
Грудное вскармливание (ГВ) — это естественный процесс, заложенный природой
Он дает возможность не просто выкормить младенца уникальным продуктом, а дать ему самое нужное в столь важном периоде развития. Тесная связь между малышом и мамой во время кормления очень важна для обоих
Эти прекрасные минуты любви, нежности и уединения становятся лучшим и естественным продолжением внутриутробного развития.
Кормление грудью для некоторых женщин представляется сложным и изнуряющим процессом. Это является заблуждением. Правильно организовав ГВ, отдавшись своим природным материнским инстинктам, можно научиться отдыхать во время кормления и получать удовольствие от него. Хорошее здоровье крохи, его улыбка, любовь и привязанность к матери будут наградой маме за ее «труды».
В процессе кормления грудью многие мамы сталкиваются с различными проблемами и сложностями, которые могут помешать кормить ребенка дальше. Чем раньше проблема будет распознана и решена (а решение есть почти всегда!), тем больше шансов на успех. В этой статье MedMe расскажет о том, что такое нагрубание молочных желез, лактостаз и мастит, и как нужно правильно ухаживать за молочной железой.
С нагрубанием молочных желез сталкиваются практически все мамы и не раз. Особенно часто это бывает в первый месяц после рождения крохи, когда лактация только устанавливается. То есть, молоко начинает вырабатываться в том количестве, которое запрашивает малыш. Нагрубание молочных желез может сопровождать сильный прилив молока. Это встречается часто на 3-4 день после родов («приходит» молоко) и на 2-3 неделе после появления малыша на свет (смена переходного молока на зрелое). Кроме того, нагрубание бывает в ситуациях, когда не прикладывали ребенка к груди дольше обычного (долго спал, много гуляли), когда малыш очень много сосал накануне, при нарушении питьевого режима матери.
При нагрубании молочные железы (или одна) становятся припухшими, твердыми, тяжелыми, иногда горячими и болезненными. Изменения затрагивают всю железу, а не определенный ее участок. Может подтекать молоко из соска. Температура тела чаще всего остается нормальной или незначительно повышается. Нагрубание молочных желез может быть препятствием тому, чтобы малыш правильно присосался.
Что делать при нагрубании молочных желез?
- Сцедить немного переднего молока пред прикладыванием, если малыш не может присосаться к груди.
- Чаще прикладывать ребенка к груди.
- Не сцеживать грудь после кормления, если железы мягкие.
- Не пить лишнюю жидкость (особенно на ночь).
Позы для кормления при лактостазе
Лактостаз может случиться в любом участке молочной железы. В зависимости от этого, положение ребенка при кормлении будет различным. Все позы запоминать не нужно, нужно запомнить одно правило: подбородок ребенка разворачивается в сторону уплотнения.
Так, поза «из-под руки» отлично подойдет матерям, у которых уплотнение располагается под мышкой. При лактостазе в нижней доле железы удобна поза «лежа на боку» и кормление нижней грудью, или же поза «сидя лицом к маме» для подросших деток. Если лактостаз располагается ближе к грудине, то кормить нужно этой грудью лежа на боку, но наперевес (то есть, чтобы больная грудь была верхней). Уплотнение в верхней части железы отлично рассасывается, если мама и малыш устроятся валетом лежа на боку. Можно для такой ситуации использовать и другую позу, склонившись над ребенком в перевернутом положении по отношении к нему.
Острая боль, сопровождающаяся покраснением тканей
Причина такого состояния – воспаление тканей железы. При этом заболевании женщина, кроме боли, ощущает жжение и распирание в пораженной области. Может подниматься температура, вероятно увеличение лимфоузлов, появление гнойных выделений из соска. Причина этой болезни – попадание инфекции в железистую ткань.
Существует неверное мнение, что мастит появляется только при беременности и кормлении. На самом деле он может возникнуть у любой женщины, даже в пожилом возрасте. Причина заболевания – попадание микробов из других органов с током крови. При травмах микроорганизмы могут проникнуть в ткани снаружи.
Мастит провоцирует переохлаждение, поэтому количество заболевших увеличивается весной и осенью. Больным назначаются антибиотики и противовоспалительные препараты.
Популярные вопросы
Здравствуйте. В послеродовых выделениях увидела сгусток, похожий даже наверное на кусок плоти, очень плотный бордовый сгусток. Что это такое?
Здравствуйте! Лохии после родов в норме сохраняются до 43 дней, характер их может меняться от кровянисто-слизистых до сукровичных. При сокращении матки в выделениях могут присутствовать сгустки крови. Для исключения остатков плацентарной ткани можно выполнить УЗИ органов малого таза.
После родов прошло девять дней, выделения вообще прекратились, сутки их не было, а сейчас льется. Это нормально?После родов выделения (лохии) могут продолжаться до 42 дней. Характер и обильность могут варьировать.
Лечение боли после родов
Боли внизу живота после родов максимум через 7-10 дней исчезнут сами, но это произойдет быстрее, если женщина наладит нормальное опорожнение мочевого пузыря, которое даст возможность сокращаться матке.
Врачи говорят, что можно использовать при боли в промежности после родов спрей Пантенол (обычно он применяется для лечения ожогов). Этот бактерицидный и местнообезболивающий препарат применяется для ускорения заживления при различных повреждениях кожи и слизистых оболочек и послеоперационных ранах. Пантенол наносят на поврежденную кожу несколько раз в сутки, его можно использовать при беременности и в период кормления грудью.
Чтобы как можно меньше травмировать швы на промежности, врачи рекомендуют использовать не обычные прокладки, а специальные послеродовые, у которых верхний слой изготовлен из материала, не прилипающего к шву.
При боли в позвоночнике после родов и боли в спине после родов рекомендуются физические упражнения:
- лежа на спине согнуть в колене правую ногу, левая остается в горизонтальном положении,
- завести носок стопы согнутой правой ноги под икру лежащей левой ноги,
- левой рукой взяться за правое бедро и наклонять влево правое колено.
Данное упражнение выполняется 8-10 раз, затем то же самое делается левой ногой.
При болях в спине старайтесь меньше наклоняться, не поднимать ничего тяжелого, во время кормления выбирать положение, максимально комфортное для спины – с обязательной опорой под поясничной областью.
Задача первостепенной важности в послеродовом периоде – избавиться от запоров! Поскольку проблемы со стулом могут усиливать боли в кобчике и крестце. Никаких слабительных, кроме – в крайних случаях – клизмы или глицериновых свечей
Лучше всего и безопаснее – есть сухофрукты, овсянку, кисломолочные продукты; принимать по утрам по столовой ложке подсолнечного масла, а натощак выпивать стакан холодной очищенной воды без газа.
Помните, что любой слабительный лекарственный препарат при кормлении грудью приведет к аналогичному эффекту и у вашего малыша. Но и запор у мамы вызовет проблемы с кишечником у ребенка.
А вот при лечении боли в лобке после родов, особенно в случае с разрывом лонного сочленения (симфизиолизом), необходим постельный режим, болеутоляющие лекарства, физиотерапевтические процедуры и тазовый бандаж для фиксации костей. Все это должен назначить врач – после постановки диагноза.
К народным средствам лечения боли после родов относятся отвары и настои лекарственных растений. Так, пастушья сумка является не только прекрасным кровоостанавливающим средством, но и способствует сокращению матки. Отвар пастушьей сумки готовится из расчета одной чайной ложки травы на стакан кипятка (заливается и настаивается около получаса). Его рекомендуется пить три раза в день по столовой ложке.
В излечении разрывов промежности поможет алоэ: сок из листика выдавливается на гигиеническую прокладку. Снизит боли при разрезе или разрыве промежности, а также смягчит грудь, затвердевшую от прилива молока, компресс с отваром имбирного корня: 50 г имбиря на литр воды.
А снять головную боль после родов можно при помощи эфирных масел (лаванды, лимона, грейпрута, базилика, розмарина и мелиссы), которыми натирают виски, за ушами и область шейных позвонков.