Первые симптомы беременности во время грудного вскармливания
Определить наступление беременности по субъективным ощущениям достаточно непросто. Классические признаки, возникающие после зачатия ребенка, как правило, достаточно слабо выражены, или остаются без внимания женщины, так как они списываются на восстановление после прошедших родов.
Действительно, наличие бессонницы, тревожности, чрезмерной усталости, тошноты и боли в пояснице может свидетельствовать в пользу реабилитации. А наиболее очевидный признак беременности — отсутствие менструации — и вовсе невозможен.
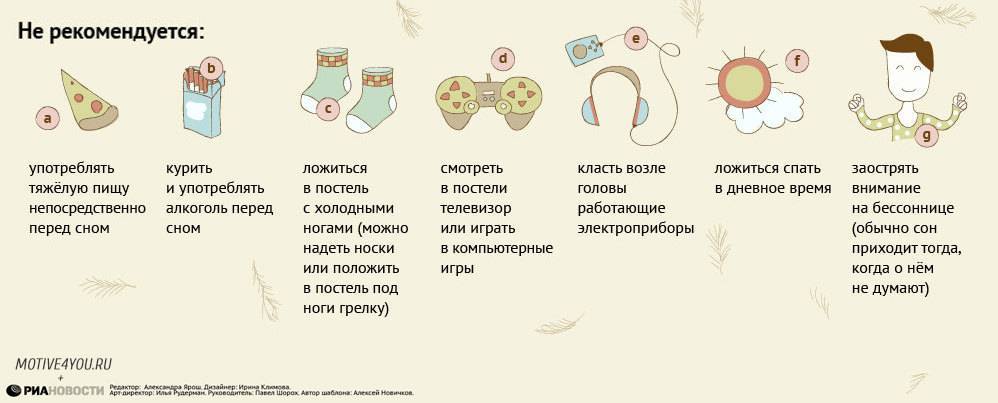
Поэтому более пристальное внимание стоит обратить на следующие симптомы:
- Появление общей слабости и постоянного желания отдохнуть. Это проявление беременности вполне можно списать на ночные недосыпы. Однако если женщина заметила, что она утомляется сильнее обычного, а после небольшого отдыха все равно чувствует себя разбитой, то лучше всего воспользоваться тестом на беременность.
- Учащение позывов к мочеиспусканию. Это может быть обусловлено одним из воспалительных заболеваний мочевыделительной системы или же беременностью. По мере развития плода организм женщины реагирует на этот процесс увеличением кровотока, который направлен на обеспечение будущего малыша всеми питательными веществами. Это провоцирует увеличение количества мочи. Поэтому нелишним будет посещение гинеколога.
- Болезненность в молочных железах. Ощущение дискомфорта может быть обусловлено не только застоем молока, но и наступившей беременностью. Изменение уровня прогестерона и эстрогена провоцирует развитие болезненных ощущений в молочной железе.
- Тошнота по утрам. Этот симптом может возникать из-за массы причин и повышение концентрации ХГЧ в крови женщины является одной из них. Уровень хорионического гонадотропина человека повышается с наступлением беременности. Поэтому использование теста будет информативным даже во время кормления грудью.
- Ребенок отказывается от груди. Изменение гормонального фона способствует уплотнению консистенции молока и уменьшению его количества. Поэтому в такой ситуации лучше всего обратиться к врачу для уточнения причины изменений в предпочтениях ребенка.
Как распознать запор при грудном вскармливании (лактации)
У кормящей мамы. О запоре при кормлении грудью могут свидетельствовать следующие признаки:
- уменьшение частоты дефекаций (меньше 3 раз в неделю);
- сухой, твердый, сегментированный кал;
- уменьшение количества кала (менее 40 граммов);
- чувство неполного опорожнения кишечника;
- регулярное долгое натуживание в процессе дефекации.
Кроме того, часто период запора у кормящей мамы сопровождается следующими симптомами:
- вздутие живота (метеоризм);
- плохое отхождение газов;
- ощущение тяжести в животе;
- боли в области кишечника и др.
При этом важно знать, что режим опорожнения кишечника у каждого человека индивидуален. И если редкие дефекации являются для женщины нормальными, и она не испытывает никакого дискомфорта, то нет причин для беспокойства
У малыша. Первые несколько недель жизни дети на грудном вскармливании ходят в туалет больше 4 раз в сутки (зачастую около 10). Следовательно, можно сказать, что дефекация у новорожденного может быть столько раз, сколько он поел. Как правило, данная цифра у детей на искусственном вскармливании несколько меньше. К 4 месяцам груднички ходят в туалет уже реже – обычно 2–3 раза в день. После 6 месяцев нормой считается 1-2 раза в день. Кал у новорожденных отличается жидкой или мягкой консистенцией и желтовато-коричневым цветом. Родители могут заподозрить запор у малыша при появлении следующих признаков:
- резко нарушается нормальная частота дефекаций (ребенок ходит «по большому» реже 1 раза в сутки);
- кал становится твердым;
- дефекация причиняет малышу дискомфорт (при приближении позывов или непосредственно в процессе опорожнения кишечника младенец начинает капризничать или плакать, становится беспокойным).
Нередко у малыша наблюдается вздутие живота. При этом животик ребенка становится округлым и плотным из-за скопившихся газов, он прижимает ножки к животу или сучит ими, капризничает, может начать плакать.
Помните, что не следует ставить диагноз себе или ребенку самостоятельно на основании обнаруженных симптомов. Рекомендуется проконсультироваться с врачом.
Когда причина кроется в прошлом
Часто бывает так, что причиной бессонницы является событие, случившиеся за месяцы и даже годы до появления симптомов. Чаще всего при остром тревожном расстройстве, вызванном смертью близкого человека. В первое время после потери на фоне стресса и регулярных выбросов адреналина бессонница не возникает. Но когда спустя полгода или позднее человек немного расслабляется, тут и появляются хронические нарушения сна.
Рассказывает доктор Колчина: «Женщина старше 80 лет столкнулась с проблемой бессонницы спустя 3 года после смерти мужа. Она старалась вернуть сон с помощью алкоголя и транквилизаторов, хотя ранее никогда не пила. Высыпаться не удавалось все равно, к тому же у пациентки возникли проблемы в дневное время вплоть до нарушения моторных функций и даже падений. В этом случае помогло комбинированное медикаментозное и психотерапевтическое лечение».
На качество сна часто жалуются и страдающие ожирением. Они легко засыпают, но испытывают проблемы с дыханием во сне из за синдрома гиповентиляции легких. Жировая ткань давит на грудную клетку, легкие дышат только за счет диафрагмы. В результате в организм поступает недостаточное количество кислорода, что усугубляет ожирение, так как затормаживает метаболические процессы. Поэтому полные люди часто просыпаются среди ночи и не высыпаются.
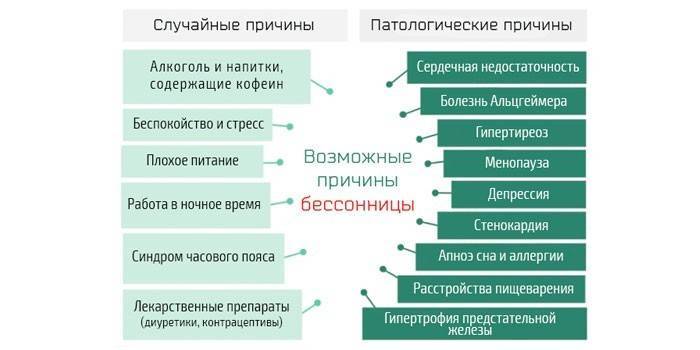
В чем причины
Обычно бессонница — это лишь факультативный симптом более серьезной проблемы, например, нарушения кровообращения головного мозга. Чаще всего настоящие причины кроются в невротических расстройствах, таких как депрессии или тревоги. Изолированная, ничем иным не отягощенная бессонница встречается крайне редко.
Впрочем, есть болезни, которые проявляются только бессонницей. Например, нарколепсия, при которой у человека ночное бодрствование компенсируется приступами засыпания днем. Или фатальная семейная бессонница — чрезвычайно редкое неизлечимое наследственное заболевание, при которой больной умирает, не будучи в состоянии заснуть.
Так, очень тревожный мужчина рассказал доктору Лутохину, что не спит нормально уже месяц после увольнения с работы из за ситуации с коронавирусом. У пациента были навязчивые мысли — одни и те же идеи и образы, от которых при засыпании крайне сложно избавиться. Также был высокий балл по шкале депрессии. В подобных случаях бессонницу нельзя вылечить, не устранив расстройство психики, а это работа психиатра.
4.Лечение бессоницы
Если бессонница действительно становится проблемой, ее нужно лечить. Несерьезную бессонницу часто удается победить, выработав правильные привычки, связанные со сном. Если бессонница приводит к существенному снижению работоспособности, потому что днем вы чувствуете себя сонным и уставшим, лечащий врач может рекомендовать прием снотворных препаратов. Не стоит самостоятельно принимать их, не посоветовавшись предварительно с врачом, потому что лекарства от бессонницы могут иметь нежелательные побочные эффекты. Кроме того, с течением времени они обычно теряют свою эффективность.
Лечение хронической бессонницы начинается прежде всего с устранения тех факторов, которые эту бессонницу вызывают, в том числе лечения заболеваний, из-за которых вы не можете уснуть. Помимо этого можно выполнять специальные упражнения для расслабления, пройти восстановительную терапию или терапию ограничения сна. Нередко такие немедикаментозные методы лечения бессонницы дают хорошие результаты.
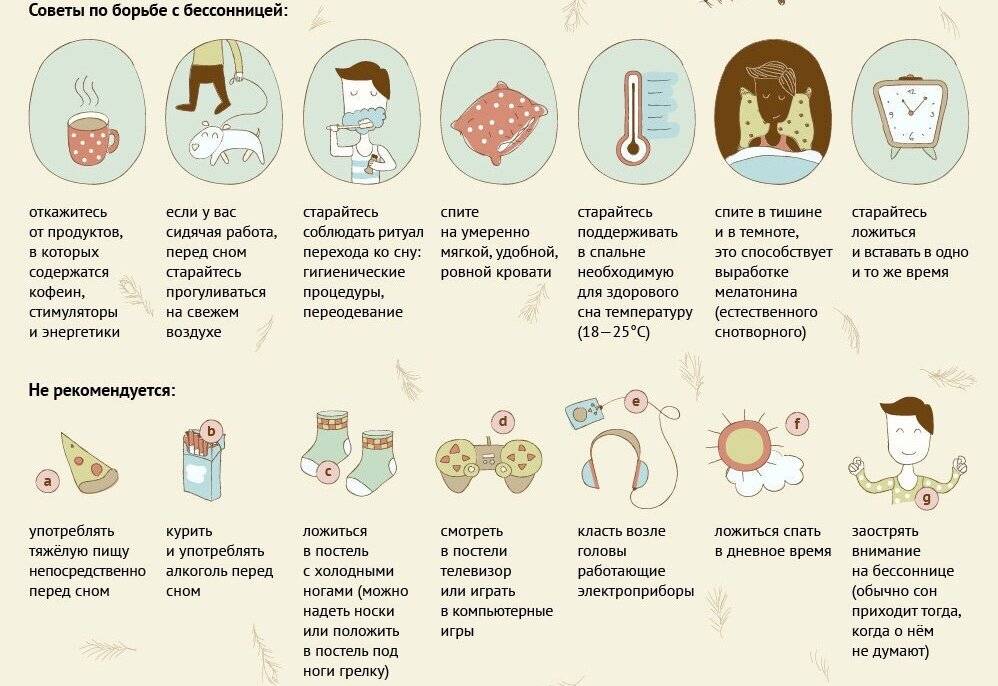
Правильные привычки, связанные со сном, которые еще называют гигиеной сна, также могут помочь в борьбе с бессонницей. Вот несколько советов:
Кто в группе риска
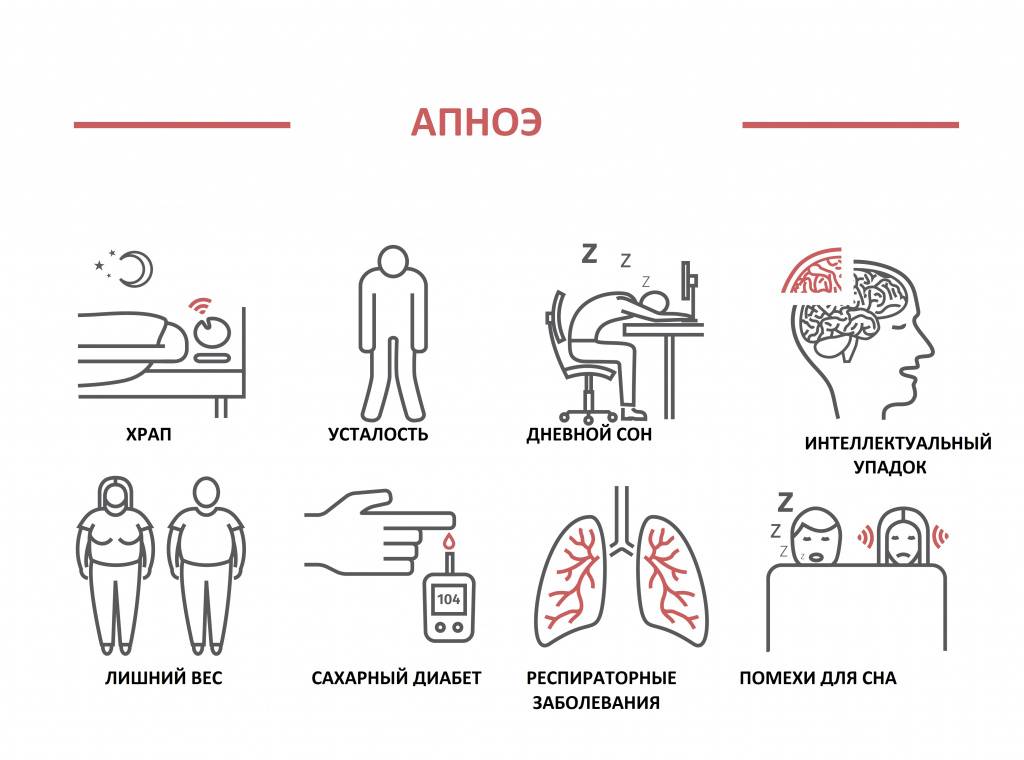
Статистика обращений к врачам показывает, что люди среднего и пожилого возраста сталкиваются с бессонницей намного чаще, чем молодые. По словам сомнолога Глеба Лутохина, две основные категории его пациентов это мужчины и женщины 60+, а также женщины 40-55 лет. Есть также много мужчин в возрасте около 40 лет, которым заснуть мешает апноэ — спонтанная остановка дыхания во сне.
У пожилых бессонница часто обусловлена сосудистыми поражениями мозга и нейродегенеративными заболеваниями, такими как болезни Паркинсона или Альцгеймера. Женщины почти всегда испытывают проблемы со сном в начале менопаузы. Кроме того проблемы с засыпанием и качеством сна нередко преследуют тревожных людей с повышенной ответственностью, а это чаще женщины. Мужчины доходят до врача, когда симптомы уже настолько выражены, что мешают нормально работать и жить.
Среди людей различных профессий больше всего проблем со сном у тех, кто работает по ненормированному графику с чередующимися сменами день/ночь: диспетчеры, машинисты поездов, пилоты самолетов. Поэтому в ведомственной поликлинике РЖД есть собственный штат сомнологов. По наблюдениям Глеба Лутохина, с бессонницей непропорционально часто сталкиваются и юристы.
Невролог отмечает, что плохо спят обычно люди, которые заняты интеллектуальным трудом. Физический труд — лучшее лекарство от бессонницы. Когда человек физически устает, он засыпает крепко и спит долго.
Лечение запора при грудном вскармливании
Лечение запора у кормящей мамы должно быть комплексным, поэтому пристальное внимание следует уделить изменению образа жизни и питания женщины. Среди общих рекомендаций – больше двигаться и заниматься физическими упражнениями, включить в меню значительное количество свежих овощей, фруктов и употреблять меньше белковой и жирной пищи
В таком случае высока вероятность, что запор и у кормящей матери, и у малыша пройдет быстрее. В первом полугодии подобные недомогания у ребенка могут быть связаны с пищевой аллергией, поэтому лучше убрать из рациона молоко, рыбу и орехи. Кроме того, следует исключить продукты:
- содержащие танин (натуральный кофе, крепкий черный и зеленый чай, гранатовый сок, зимние груши, айва);
- снижающие работу толстой кишки (рис, кисель, какао);
- вызывающие раздражение кишечника (редька, лук, редис, чеснок);
- повышающие газообразование (капуста, фасоль, горох, черный хлеб);
- содержащие большое количество животных жиров;
- способствующие запорам (выпечка, белый хлеб, макароны, сухари).
В рационе кормящей женщины должны присутствовать:
- кисломолочные продукты (простокваша, натуральный кефир);
- пища с большим содержанием клетчатки (овощи, фрукты, крупы, хлеб из муки грубого помола);
- жидкие супы;
- нежирное мясо;
- растительные масла.
При запоре кормящая мама должна соблюдать питьевой режим. Потреблять можно воду, чай, компоты, отвар из шиповника, разбавленные соки, цикорий. Необходимо больше времени проводить на свежем воздухе и маме, и ребенку. И, конечно же, следует по возможности избегать стрессов и меньше нервничать. Таким образом лечение запора у кормящей мамы и малыша быстрее принесет положительный результат.
Профилактика мастита
Основа профилактики мастита — своевременная борьба с застоем молока, правильная техника кормления, сцеживания и ухода за молочными железами.
Физиологические механизмы образования молока, его накопления в груди и отдачи во время кормления очень сложны. Для их правильного формирования очень важна тесная связь между мамой и ребенком. Поэтому начальными мерами профилактики мастита являются:
- раннее прикладывание к груди (в первые 30 минут после родов);
- совместное пребывание мамы и малыша в родильном доме.
Техника грудного вскармливания
Каждая женщина после родов должна научиться правильно кормить грудью. При неправильном кормлении повышается риск трещин сосков, застоя молока (лактостаза) и в дальнейшем — мастита.
Технике правильного кормления женщину должен обучить лечащий врач-акушер-гинеколог или акушерка. По всем вопросам грудного вскармливания вы можете обращаться к персоналу родильного дома.
Основные правила грудного вскармливания:
1. Перед кормлением нужно принять душ или обмыться до пояса теплой водой с детским мылом, грудь можно обмыть только водой, чтобы не сушить кожу сосков.
2. Вы должны принять удобную позу: сидя или лежа, чтобы не возникало чувства усталость в мышцах и не требовалось менять положение тела, прерывая кормление.
3. Ребенка необходимо надежно удерживать рукой около себя, предварительно удостоверившись, что даже если уснете во время кормления, малыш не упадет. Для этого можно подложить под руку подушку или отгородить край кровати валиком из одеяла.
4. Во время кормления все тело ребенка должно быть развернуто к маме, головка и спинка — находиться на одной линии, рот малыша — напротив соска. Ребенок должен иметь возможность свободно двигать головой, чтобы устроится поудобнее.
5. Самый важный момент — правильное захватывание груди во время кормления. Ребенок должен взять грудь широко открытым ртом, не только сосок, но и большую часть околососкового кружка — ареолы. Нижняя губа у малыша во время сосания должна быть вывернута наружу.
6. Если малыш ритмично и глубоко сосет, не беспокоится, не надувает щёки и не попёрхивается, а вы не чувствуете боли во время сосания, — значит все правильно.
7. Если необходимо прервать кормление, нельзя вытягивать грудь изо рта ребенка, это может травмировать сосок. Чтобы безболезненно извлечть грудь, аккуратно надавить пальцем на грудь около губ малыша, тогда сосок можно будет легко освободить.
8. После кормления остатки молока необходимо сцедить. Если есть явления лактостаза, то малыша в первую очередь прикладывают к больной груди.
Как правильно сцеживать молоко
При явлениях лактостаза эффективнее ручное сцеживание, хотя это очень трудоемкий и иногда болезненный процесс.
- Чтобы облегчить отхождение молока перед сцеживанием можно сделать мягкий массаж молочной железы.
- Во время сцеживания располагайте пальцы на периферии ареолы (на границе кожи и околососкового кружка), не тяните грудь непосредственно за сосок.
- Сцеживание чередуйте с поглаживающими движениями от периферии молочной железы к ареоле соска.
Уход за молочными железами
Кожа молочных желез, особенно оклососкового кружка очень ранима, через повреждения на коже внутрь молочной железы может проникать инфекция. Поэтому необходимо придерживаться следующих правил:
Методы лечения бессонницы
Лечение бессонницы не должно сводиться к употреблению снотворных препаратов. Снотворное может помочь заснуть, но оно не устраняет причину бессонницы. В некоторых случаях снотворное употреблять просто нельзя. Если причина бессонницы – проблемы с дыханием, человек должен иметь возможность проснуться, чтобы дыхание восстановилось. Также снотворное исключается во время беременности и кормления грудью.
Эффективное лечение бессонницы возможно только после выявления её причин. Диагностика и лечение бессонницы в Москве проводится в Реабилитационном центре “Семейного доктора”.
Если Вас беспокоит бессонница, лучше всего сначала обратиться к врачу общей практики (семейному врачу или терапевту). Если будет выявлено психогенное происхождение бессонницы, Вам потребуется консультация врача-невролога или психотерапевта.
В большинстве случаев лечение бессонницы требует комплексного подхода. Могут использоваться такие методы, как:
Снотворные препараты
Самостоятельно прибегать к использованию снотворных препаратов нежелательно. Снотворное должен назначать врач. Обычно курс приема снотворных препаратов составляет от 3-х дней до 2-х недель. При долговременном приёме эти препараты теряют эффективность и перестают помогать. Если Вы чувствуете, что препарат Вам плохо помогает, ни в коем случае не увеличивайте дозу, но и резко бросать его принимать также не стоит: иначе бессонница только усилится. Необходимо обратиться к врачу, который скорректирует курс приёма или заменит препарат.
Электросон
Метод состоит в следующем. С помощью слабых импульсных токов низкой частоты, направляемых через электроды, наложенные на веки, оказывается тормозящее воздействие на нервную систему. Пациент погружается в состояние, подобное сну. Процедура оказывает успокаивающее действие, положительно сказывается на качестве крови, улучшает мозговое кровообращение.
Физиотерапия
Из методов аппаратной физиотерапии наряду с электросном в лечении бессонницы используется магнитотерапия, а также дарсонвализация головы и воротниковой зоны.
Массаж
При бессоннице показан расслабляющий и успокаивающий массаж
Рефлексотерапия
В комплексе с другими методами лечения бессонницы может использоваться рефлексотерапия.
Поведенческая терапия
Поведенческая терапия включает в себя комплекс рекомендаций, изменяющих модель
отхода ко сну. Обычно выделяют контроль стимулов (в постель надо отправляться с
целью именно заснуть) и ограничение количества сна (не стоит валяться в
постели, если нет сна).
Не занимайтесь самолечением. Обратитесь к нашим специалистам, которые правильно поставят диагноз и назначат лечение.
Оцените, насколько был полезен материал
Спасибо за оценку
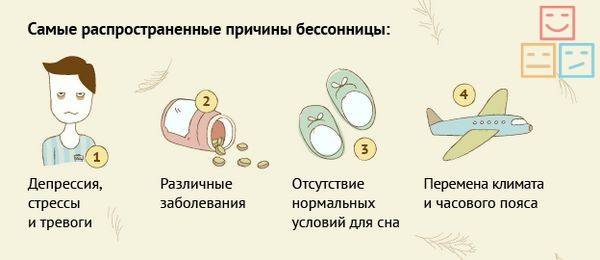
Причины, или как получить бессонницу
Нарушение сна может происходить у людей всех возрастных групп, но зависит это от физической и умственной деятельности:
1. Психические факторы: стрессы, тревога, депрессия, посттравматическое и биполярное расстройства.
2. Употребление кофеина, алкоголя, медикаментов от простуды или гриппа, негативно влияющих на сон, обезболивающих средств, кортикостероидов.
3. Ряд заболеваний, таких как аллергия, почечная патология, повышенная функция щитовидной железы, астма, онкология, ринит, любые с болезненными проявлениями.
Существует классификация бессонницы по длительности:
• преходящая, продолжающаяся несколько дней;
• кратковременная – от одной недели до месяца;
• хроническая.
Преходящая бессонница возникает от таких ситуаций:
• несоблюдения режима сна;
• каких-либо изменений в жизни;
• получения большого объема информации;
• смены временных поясов;
• переживаний, эмоциональных всплесков, тревожных мыслей, сильного стресса;
• острого телесного заболевания.
Данное нарушение сна неопасно, так как проходит быстро после того, как негативные факторы устраняются. Поэтому лечения не требуется, разве что можно использовать простые народные методы.
Кратковременная бессонница более серьезна и возникает от:
• болевых ощущений, хронических болезней организма;
• продолжающегося длительное время стресса;
• выработки рефлекторной боязни, что отход ко сну неизбежно приведет к бессонице;
• нарушения периодичности бодрствования и сна.
При этом придется использовать специальные лекарства от бессонницы, но, если оно не помогло, обратиться к медикам.
Хроническая бессонница – неимение ночного сна на протяжении месяца более трех раз в неделю. Приводят к ней следующие причины:
• злоупотребление различными психотропными средствами и алкогольными напитками;
• психические заболевания в хронической форме (шизофрения и т.д), и соматические (гипертония, эмфизема, астма и др.);
• тяжелые расстройства сна (апноэ, синдром беспокойных ног и т.п.).
Такой бессонницей организм человека сигнализирует о серьезном телесном или психическом заболевании. Заниматься самолечением ни в коем случае нельзя, а следует не медля обратиться к врачу–сомнологу. Он учтет особенности пирофессиональной деятельности пациента, проведет полисомнографическое обследование и проявления расстройств сна, назначит лечение или посоветует записаться на прием к психотерапевту, невропатологу или другому узкому специалисту.
В зависимости от причин, в качестве лечения бессонницы могут назначаться иглорефлексотерапия, прохождение курса аутотренинга, фототерапия, психотерапия, физиотерапевтические процедуры, необходимые препараты.
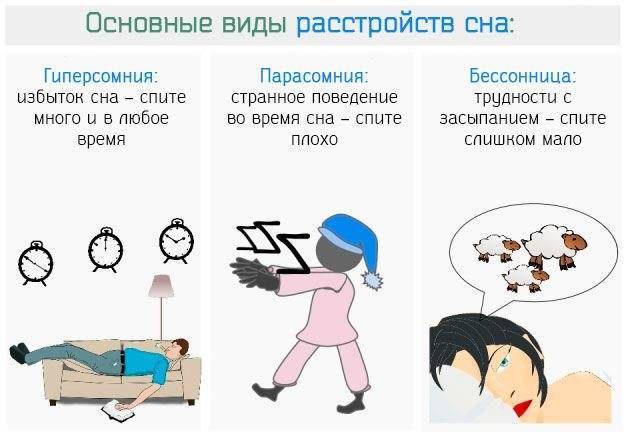
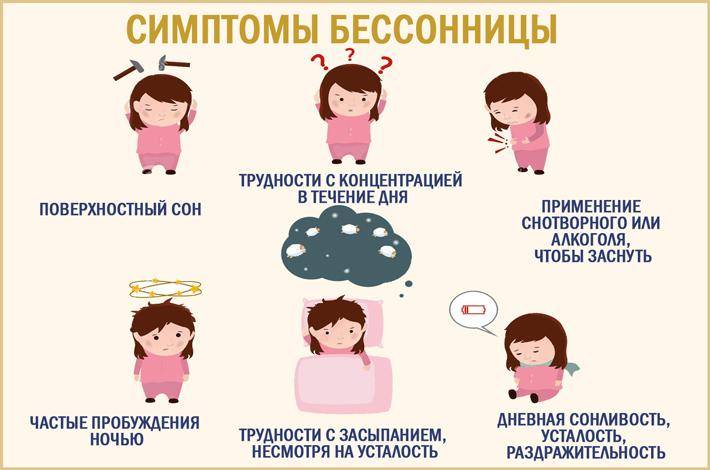
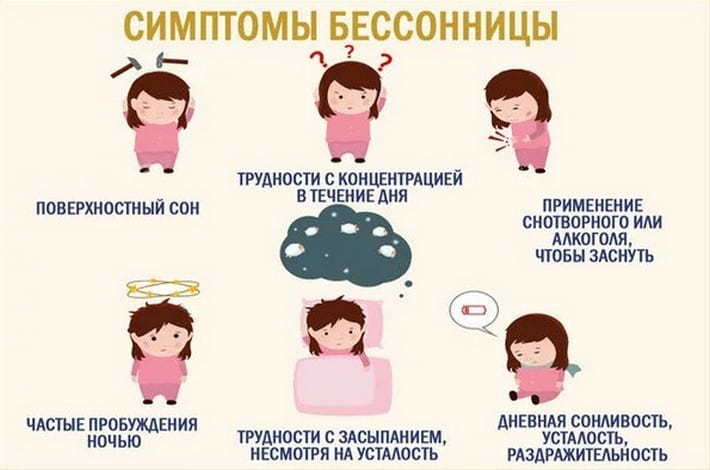
Симптомы бессонницы
Перед тем, как разобраться, почему бессонница ночью, определимся с ее признаками:
• сонливость в дневной период;
• трудно уснуть, даже несмотря на усталость;
• после ночного пробуждения тяжело снова погрузиться в сон;
• поверхностный, не крепкий сон;
• чтобы заснуть требуется алкоголь или специальные средства;
• в течение дня ощущается усталость и раздражительность, невозможность сконцентрироваться.
Существует 3 этапа расстройства сна:
1. Пресомнические тяжелое засыпание, формирование особого приготовления ко сну, становящегося ритуалом. Человек начинает бояться ложиться в постель, так как уверен, что не уснет.
2. Интрасомническое – частые пробуждения от кошмарных снов, звуков, боли, нарушения дыхания, неловкого движения. После этого удается уснуть нескоро.
3. Постсомническое – утром очень тяжело встать, сонливость, вялость, работоспособность низкая.
Если человек говорит, что ночью не сомкнул ни на минуту глаз, а на деле выясняется, что спал он пять часов, что специалистами считается нормой, то у него агнозия, то есть, искаженное восприятие сна.
Если кажется, что грудного молока недостаточно…
Иногда молодым мамам начинает казаться, что их малыш не доедает по причине недостаточного количества грудного молока. Но так ли это на самом деле? В подобных случаях рекомендуется придерживаться нескольких правил.
Правило № 1. Без паники! Согласно статистике,процент женщин, на самом деле неспособных полностью выкормить своего малыша материнским молоком, достаточно невелик. Кроме того, те женщины, у которых действительно есть подобные проблемы, при правильном подходе к процессу грудного вскармливания могут добиться улучшения молокообразования, что будет способствовать более качественному и полноценному вскармливанию.
Правило №2. Никаких домыслов! Только факты! Молодым мамам из-за мнительности может просто казаться, что их малыш остаётся недокормленным. И это нормально. Но перепроверить себя никогда не будет лишним.
Необъективная оценка. К наиболее распространённым методам самостоятельной проверки, но, к сожалению, не позволяющим составить объективную картину качества грудного вскармливания, можно отнести:
- взвешивание малыша до и после кормления;
- измерение длительности кормлений;
- оценка внешнего вида молока;
- контрольное сцеживание и т.п.
Объективная оценка. Получить объективную оценку количества материнского молока можно путём измерения недельной прибавки в весе и объёма мочеиспусканий.
Мочеиспускания. При употреблении малышом 45-50мл еды разовое мочеиспускание должно составлять порядка 25-30мл мочи. То есть при 12 мочеиспусканиях, соответствующих по объёму указанным цифрам, потребление ребёнком грудного молока составит порядка 600 мл.
Еженедельная прибавка в весе. Согласно рекомендациям ВОЗ, еженедельная минимальная прибавка в весе должна составлять:
- 125г – для детей до 6 месяцев;
- 85г – для детей от 6 до 9 месяцев;
- 65г – для детей от 9 месяцев до 1 года.
Если малыш получает докорм/прикорм, это тоже следует учитывать. При соответствии нормам ВОЗ волноваться совершенно не о чем. Малыш точно не голодает.
Для успокоения мнительности молодые мамы могут регулярно измерять прибавку в весе и работать над увеличением объёмов выработки грудного молока.
Обзор
Мастит — это инфекционное воспаление молочных желез, которое чаще всего развивается у женщин после родов и связано с грудным вскармливанием.
Лактационный (связанный с грудным вскармливанием) мастит составляет 95% всех воспалительных заболеваний молочной железы у женщин. Мастит не связанный с кормлением грудью встречается значительно реже и может возникать даже у мужчин и новорожденных детей.
Чаще всего лактационный мастит развивается на 2–3 неделе после родов на фоне застоя молока в молочной железе — лактостаза. Патологический лактостаз часто рассматривают как начальную стадию мастита. Застой молока способствует развитию инфекции, которая попадает в железу через микроповреждения, а также через молочные протоки соска от новорожденного во время кормления. Если молоко долго застаивается в груди, бактерии начинают активно размножаться в нем, что приводит к развитию воспаления.
Обычно мастит развивается на 3–4 день лактостаза. При своевременном устранении застоя молока, как правило, удается предотвратить мастит.
Развитие симптомов мастита происходит быстро, в течение нескольких часов. Без лечения состояние постепенно ухудшается, симптомы усугубляются, температура становится выше.
С начальными стадиями лактационного мастита обычно удается справиться с помощью простых мер: массажа, изменения техники кормления и сцеживания, физиопроцедур. Поздние стадии болезни протекают очень тяжело, требуют приема антибиотиков, отлучения ребенка от груди и оперативного вмешательства. После хирургической операции нередко остаются грубые рубцы, которые портят внешний вид молочной железы и заставляют женщину обращаться к пластическим хирургам.
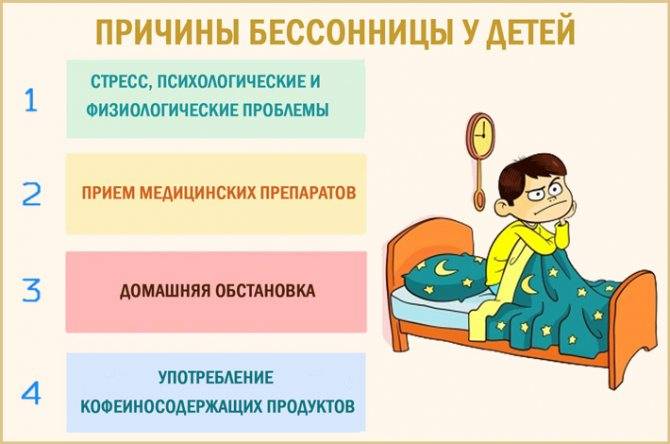
Причины бессонницы у кормящей мамы
Бессонница в период вскармливания может происходить по следующим причинам
Психологические:
- непривычная новая роль мамы у первородящих, связанные с этим волнения и тревоги;
- большие нагрузки для тех, кто имеет несколько детей (невозможность расслабиться);
- стрессы.
Физиологические:
- гормональные изменения в организме;
- вынужденные пробуждения ночью из-за малыша (его беспокоят колики, газики, он голодный, мокрый);
- дискомфорт в груди, обусловленный лактацией (подтекание молока, чувство переполнения, тяжести);
- неудобная поза во время сна, связанная с необходимостью ночного кормления;
- влияние некоторых лекарств, возбуждающе действующих на нервную систему;
- обильная еда перед сном;
- обострение хронических болезней, вызванное ослабленным иммунитетом после родов.
Какой врач вернет сон
Если человека всерьез беспокоит расстройство сна, нужно обращаться к сомнологу. Он должен найти первопричину проблемы и в случае необходимости направить к другому специалисту. Основной вид диагностики — полисомнография. Это комплексное исследование сна, фиксирующее особенности дыхания, сердцебиения, биоэлектрической активности мозга пациента в сонном состоянии. Процедура обычно проводится в клинической лаборатории сна.
Полисомнография надежно выявляет с идром апноэ, при котором пациент задыхается и не может спать. Процедура позволяет определить синдром нарушения сердечного ритма, при котором человек просыпается от повышенного до 150-160 ударов в минуту сердцебиения. Тогда он направляется к кардиологу, а затем обычно к хирургу.
Пожилые люди часто страдают нарушением восприятия сна, когда собственно бессонницы может и не быть. Нередко пациент утверждает, что ни минуты не спит в течение многих лет. Когда сон такого человека подробно исследуется в лаборатории, обычно выясняется, что спит он поверхностно, с частыми просыпаниями, но свои 6-7 часов в сутки просыпает.
Методы диагностики бессонницы
С учётом разнообразия факторов, способных вызвать бессонницу, большое значение приобретает диагностика причин бессонницы.
Полисомнография
Полисомнография предполагает одновременную запись разнообразных физиологических параметров, оценивающих работу сердца, головного мозга, органов дыхания. С помощью полисомнографии выявляется синдром обструктивного апноэ сна, оценивается тяжесть нарушений сна. Одного сеанса полисомнографии, как правило, достаточно для оценки состояния и определения причин бессонницы.
Чтобы точно продиагностировать заболевание, запишитесь на прием к специалистам сети «Семейный доктор».
Почему бывает задержка месячных, видео
К ВОПРОСУ О НАРУШЕНИЯХ МЕНСТРУАЛЬНОГО ЦИКЛА У ДЕВОЧЕК-ПОДРОСТКОВ: ЧАСТОТА ВСТРЕЧАЕМОСТИ, СТРУКТУРА, ОСОБЕННОСТИ ТЕЧЕНИЯ. Семенова Л.Г. Манчук В.Т. // Сибирский медицинский журнал (Томск). – 2008. – №1. – С. 61-62.
- РАЗРАБОТКА ТЕХНОЛОГИИ СОВЕРШЕНСТВОВАНИЯ ЛЕКАРСТВЕННОЙ ПОМОЩИ ГИНЕКОЛОГИЧЕСКИМ БОЛЬНЫМ С НАРУШЕНИЯМИ МЕНСТРУАЛЬНОГО ЦИКЛА. Ивакина С.Н., Лозовая Г.Ф. // Медицинский альманах. – 2011. – №6 (19). – С. 246-248.
Патогенез, диагностика и принципы лечения эндокринных гинекологических заболеваний у женщин с патологическим становлением менструальной функции. Кузнецова И.В. // Автореф. дисс. окт. Мед. Наук. – М., 1999. – С. 53.
Гормональный статус девочек нейтрального, препубертатного и пубертатного периодов жизни. Щедрина Р.Н., Коколина В.Ф., Афонина Л.И. //Акуш. и гинек. – 1986. – № 11. – С. 7-11.
Современные подходы к лечению первичной дисменореи. Лебедев В.А., Буданов П.В., Пашков В.М. //Трудный пациент. – 2008. – Т. 6. – № 1. – С. 30-36
Популярные вопросы
Здравствуйте. Возможна ли задержка на фоне бактериального вагиноза? Задержка более 30 дней, беременности нет. Если задержка вызвана гормональным сбоем, то, получается, нарушена функция яичников? Возможно ли восстановить самостоятельную работу яичников или придётся всю жизнь потом принимать гормоны?
Бактериальный вагиноз может поддерживать воспалительный процесс, что приводит к нарушению работы яичников и нерегулярности менструаций. Для выяснения причины задержки Вам необходимо обратиться на консультацию к акушеру-гинекологу, выполнить УЗИ органов малого таза и провести лечение в необходимом объёме в зависимости от выявленной причины.
Здравствуйте. Цикл 44. Большая задержка. По УЗИ сказали беременности нет, а в заключении пишут что размеры матки соответствуют 6-7 нед.беременности. Как это понять?
Здравствуйте! Увеличение размеров матки по разным причинам (воспаление, аденомиоз, миома и т.д.) сравнивается с её размерами во время беременности, что становится понятным всем врачам. Но при этом по узи в полости матки у Вас не обнаружено плодное яйцо. Значит беременности нет.
Здравствуйте, у меня задержка месячных 6 день, тест сделала – отрицательный. Можно ли узнать, в чем причина задержки может быть, либо это все-таки беременность?
Здравствуйте! Причин для задержки менструаций множество: от воспалительного процесса, смены климатической зоны, психо-эмоционального напряжения до эндокринных нарушений. При беременности тест будет положительным. Для уточнения причины следует начать с консультации врача акушера-гинеколога и выполнения узи органов малого таза. Это позволит определить объём необходимого обследования.
Была долгая задержка. Пошла на узи малого таза. Показало “Кистовая деформация яичника”. Врач сказал, что без Дюфастона месячные будут не скоро. Надо пропить из 10 дней, и как придут, то начинать пить Логест. Но месячные пришли сразу же на следующий день (даже не начала принимать Дюфастон). Нужно ли принимать Дюфастон, или сразу начинать пить Логест? Сказали, что всё из- за гормонального Сбоя. Возраст: 21 год Здравствуйте! Если по УЗИ в заключении было: мультифолликулярные яичники, то прием КГК (Логест) может быть одним из методов лечения. Если же в заключении была описана киста яичника (фолликулярная или желтого тела), то лучше повторно выполнить УЗИ на 5-7 день цикла и проконсультироваться с лечащим врачом по тактике лечения.