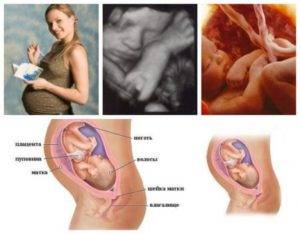
Причины коричневых выделений во время беременности
Период прорастания хориона в ткани эндометрия может протекать с выделениями коричневого цвета из влагалища. 1-2 неделя с момента оплодотворения характеризуется прикреплением плода к стенкам матки, в результате микротравм капилляров эндометрия выделившееся малое количество крои выходит из полости матки и попадает во влагалище.
Кровомазание в первые несколько недель, совпадающее по срокам с возможной менструацией, обусловлено незавершившейся перестройкой гормональной системы. Именно этот период является одним из критических моментов, от которых зависит существование беременности, рост и развитие плода.
Тревожным признаком следует считать подтвержденный факт беременности аптечными тестами, если на фоне коричневых выделений возникает выраженная боль в малом тазу.
Разобраться в причинах болей и кровомазания должен гинеколог, проведя ручное обследование и УЗИ для исключения грозной патологии – внематочной беременности.
Появление коричневых выделений во 2 триместре беременности может характеризовать отслоение части плаценты. Коричневого оттенка выделения сопровождаются спастическими болями. Кровомазание постепенно перерастает в обильное выделение крови и может нести угрозу жизни матери и сохранению плода.
Патологическое расположение части плаценты в области шеечного канала – частая причина коричневых выделений во время беременности. Выделение крови происходит из сосудов плаценты, не имеющих возможность прикрепиться к полноценному эндометрию.
Воспаления слизистой шейки матки: истинные или ложные эрозии могут вызывать выделения коричневого оттенка после полового соития.
Беременность не исключает заражение ИППП, поэтому кровомазание требует проведения комплексной диагностики.
Полезная информация по теме:
- Анализы на половые инфекции
- Прием гинеколога в клинике
- Диагностика гинекологических заболеваний
- Анализы в клинике и выезд на дом
- Диагностика кожных заболеваний
- Лечение выделений
- Диагностика при выделениях из уретры
- Хламидиоз
- УЗИ малого таза
- УЗИ на дому
- УЗИ простаты
- Причины выделений у женщин
- Причины выделений у мужчин
- Диагностика половых инфекций
Виды обильных выделений при беременности
Как уже было отмечено выше, нормальные выделения во время беременности — это полупрозрачная молочно-белая слизь, без резкого запаха, жидкой консистенции. Эти выделения не раздражают кожу и не вызывают других неприятных ощущений.
К концу срока беременности вагинальные выделения становятся обильными. На последних месяцах, особенно по утрам, из влагалища может выделяться прозрачная жидкость, которую нередко расценивают как признак начала родов. Если при этом нет сильных болей — успокойтесь: ребенок еще не рождается. Если жидкость продолжает выделяться в течение нескольких часов, то, вероятно, отошли воды — и вам пора в роддом.
Во время беременности будущая мама может наблюдать у себя не только выделения полупрозрачного белого цвета. Иногда они становятся коричневого, бежевого, красного, желтого, зеленого оттенка. Изменение цвета выделений — первый признак определенных патологий беременности или инфекций. Не рискуйте своим здоровьем и здоровьем вашего малыша: немедленно обратитесь к врачу.
Белые выделения
Не все выделения белого цвета являются нормальными в период беременности. Чаще всего у будущей мамы на протяжении всего срока может развиваться молочница. Гормональная «перестройка» в организме приводит к изменениям в кислотной среде влагалища, к угнетению иммунитета, а, следовательно, и к склонности к грибкам и различным инфекциям.
В таком случае женщины сталкиваются с молочницей. Ее симптомы таковы:
- выделения белого цвета, творожистые, обильные и с кислым, пивным запахом;
- зуд и жжение в промежности, нарастающие после полового контакта, водных процедур, в ночное время.
Молочница может сопровождать будущую маму всю беременность и появляться вновь после лечения. Врачи назначат вам абсолютно безопасные пробиотики или противогрибковые средства, которые помогут избавиться от вагинального кандидоза.
Кроме молочницы, подстерегает беременных бактериальный вагиноз. Если у вас появились водянистые и прозрачные выделения, имеющие неприятный запах, немедленно обратитесь к врачу. Дисбактериоз влагалища повышает риск преждевременных родов.
Кровянистые выделения
Чрезмерные выделения красного, бледно-розового, коричневого цветов считаются наиболее опасными. И если в самом начале беременности они не должны пугать («мазня» возникает в дни, когда у женщины должна была начаться менструация), то на поздних сроках могут свидетельствовать о различных тяжелых патологиях.
Кровянистые выделения, которые сопровождают сильные тянущие боли, головокружение, тошнота, давление, могут сигнализировать о возникшей угрозе выкидыша. В таком случае следует немедленно отправиться в больницу. Доктор назначит вам постельный режим и соответствующее лечение. Если вы своевременно обратитесь за помощью, то беременность можно будет сохранить.
Кроме того, розовые, красные и коричневые выделения могут говорить о других нарушениях: об эрозии на шейке матки, внематочной беременности, отслойке или предлежании плаценты, а также об инфекционных заболеваниях половых органов. На поздних сроках кровянистые выделения являются признаком отхождения слизистой пробки и сигналом начала родов.
В любом случае будущая мама должна пройти осмотр в гинеколога, чтоб исключить все возможные неприятности и избавиться от тревоги.
Желтые, серые и зеленоватые выделения
Если в организме будущей мамы обостряется воспалительный процесс, то выделения приобретают желтоватый, сероватый или зеленоватый оттенок и имеют резкий неприятный запах. Случается это в самом начале беременности и свидетельствует о развитии инфекции в микрофлоре влагалища.
При воспалении может пострадать слизистая оболочка матки, в которую внедрен зародыш. А это в большинстве случаев приводит к выкидышу. Если слизистые выделения появляются вместе с прожилками крови на поздних сроках беременности, не паникуйте. Возможно, у вас отходит слизистая пробка, а это является первым предвестником начала родов.
Наблюдайте за изменением в своем самочувствии и за внутренним и внешним комфортом. Особенно внимательно отнеситесь к выделениям во время беременности. А в случае появления вышеупомянутых симптомов сразу обращайтесь к акушеру-гинекологу.
Хорошей вам беременности и будьте здоровы!
Специально для beremennost.net Надежда Зайцева
Лечение в «ЛОР клинике Доктора Зайцева»
Многолетний опыт работы наших врачей позволяет с уверенностью сказать, что лечить хронический тонзиллит — это наш профиль. Современное оборудование клиники позволяет проводить эффективные и безопасные манипуляции по лечению тонзиллитов и удалению гнойных пробок. Промывание гланд осуществляется всеми известными в практике способами, в том числе с помощью модифицированной насадки «ТОНЗИЛЛОР», аналогов которой нет в других медицинских учреждениях. Это ноу-хау нашей клиники. Модифицированная насадка намного эффективнее обычной, полностью безопасна, ее использование не приносит болевых ощущений пациенту и подходит даже маленьким детям.
Причины коричневых выделений
К физиологическим причинам возникновения коричневых выделений относят:
- менструация;
- овуляция;
- адаптация организма к гормональным препаратам;
- половое созревание;
- беременность;
- начало половой жизни.
Также экскреции являются нормальным явлением в послеродовой период, в начале климакса при недостаточной личной гигиене. При недостатке смазки при интимной близости, во время неаккуратного осмотра у гинеколога или после аборта может произойти травма, которая способна спровоцировать появление коричневых выделений.
Нехарактерные экскреции могут быть не только естественным проявлением, но и указывают на такие патологические процессы, как:
- маточное кровотечение;
- нарушение гормонального фона;
- воспаления;
- эрозия шейки матки;
- эндометрт;
- опухоли в области матки, придатков;
- инфекции, передающиеся половым путем.
В некоторых случаях выделения возникают на фоне сильного стресса, при приеме определенных медикаментов, при наличии внутриматочной спирали. Коричневые выделения очень часто сигнализируют об эрозии шейки матки, кистах на яичниках.
В период беременности темная секреция появляется по причине гормональной перестройки организма. На 40-вой неделе выделения предупреждают об отхождении слизистой пробки и подготовке к родам. В любом случае с проблемой необходимо обратиться к врачу, так как экскреция может быть сигналом об отслойке плодного яйца, недостаточной выработке прогестерона, развитии пузырного заноса, внематочной беременности. В этом случае появляются дополнительные симптомы в виде: тошноты, головокружения, головной боли, болевого синдрома в области живота
Коричневые выделения могут появляться при некоторых лечебно-диагностических мероприятиях таких, как прижигание эрозии, гистероскопии и других процедурах, приводящих к нарушению целостности влагалища, цервикального канала. При этом несколько дней будут проявляться тянущие боли в области живота, о чем обязательно предупредит гинеколог.
Кровянистые выделения из груди – знак опасности
Кровь, вытекающая из соска, может быть алой, тёмной, содержащей сгустки. Чаще всего такие нарушения вызываются следующими заболеваниями:
Внутрипротоковыми папилломами – опухолями, развивающимися внутри молочных протоков. Иногда их может быть много – такое состояние называется папилломатозом. Эти мелкие сосочковые разрастания легко травмируются и кровоточат.
Иногда выделяющаяся влага может становиться розовой, бледно-желтой и исчезать совсем. Однако это не значит, что папиллома пропала – просто она на какое-то время перестала кровоточить. Через некоторое время кровь появится снова. Болезнь опасна переходом в папиллярный рак.
Травмами, сопровождающимися появлением кровянистых скопление – гематом, служащих источником крови, вытекающей из соска. Больной, травмировавшей столь нежную область, требуется врачебное наблюдение, поскольку на месте повреждения часто возникают опухоли.
Раком молочной железы. Его причиной может стать переродившаяся внутрипротоковая папиллома или доброкачественная опухоль. Однако злокачественные опухоли часто возникают без каких-либо предшествующих патологических процессов.
Кровь появляется при распаде ракового очага или прорастании опухолью кровеносного сосуда. При болезни Педжета – одного из видов злокачественных образований – кровоточивость из соска сочетается с язвами в околососковой области.
Противопоказания к применению
Свечи от выделений противопоказаны при аллергической реакции или гиперчувствительности к составным компонентам препаратов (Далацин, например, не следует назначать, если есть чувствительность к линкомицину и клиндамицину). Также их не назначают девушкам, не достигшим 16-летнего возраста (препарат Тержинан).
Препараты Метромикон-нео, Нео-пенотран и Нео-пенотран форте не назначаются детям младше 12 лет, на 1-м триместре беременности, при печёночной недостаточности, низком уровне лейкоцитов. Их также не рекомендуется применять, если имеются нарушения микроциркуляции, или если женщина болеет сахарным диабетом.
Жидкие выделения на поздних сроках беременности
Чем ближе к родам, тем более жидкими будут выделения. Изменение их характера связано с повышением уровня эстрогена. Выделения должны быть слизистыми и иметь консистенцию сырого куриного белка или жидкого киселя. Такое состояние является нормальным. Бесцветные или розовые водянистые выделения – неблагоприятный признак, указывающий на необходимость срочного обращения к врачу.
Норма
- Гормональные изменения. На третьем триместре эстрогены доминируют над остальными гормонами. А разжижение влагалищного отделяемого – один из признаков их деятельности.
- Жидкие выделения после введения лекарств во влагалище. Утрожестан, дюфастон и другие препараты делают выделения более жидкими.
- Индивидуальная особенность организма. У некоторых женщин выделения более жидкие и обильные, что связано с особенностями работы желез половых органов.
- Подтекание мочи в связи со сдавливанием мочевого пузыря маткой. Это состояние может вызывать более интенсивное промокание прокладки во время сна.
- Отхождение околоплодных вод. В том случае, если воды отошли на 37-й неделе и позже, это говорит о начале родов. Зеленый или коричневый цвет вод свидетельствует о попадании в них мекония (содержимого кишечника плода).
Чаще всего страхи у беременных женщин связаны с подтеканием околоплодных вод. Существует несколько способов проверить их наличие в выделениях:
- Амниотест. Тест на наличие околоплодных вод в выделениях. Одноразовый тест позволяет определить наличие особого белка, который присутствует только в амниотических водах. Такой одноразовый тест можно купить в аптеке.
- Тест «чистой пеленки». Если после 30-60 минут лежания на спине на подложенной ткани образовалось мокрое пятно, то требуется срочно обратиться к врачу.
- Метод сухого пятна. После высыхания на ткани края пятна могут приобрести розоватый или желтый оттенок.
Если какой либо из методов подтвердил наличие подтекания или в сомнительном случае необходимо обратиться к гинекологу на протяжении первых суток после обнаружения симптома.
Патология
- Подтекание околоплодной жидкости. Бесцветная водянистая жидкость без запаха может выделяться по каплям или более обильно. Объем выделений увеличивается при смене позы, напряжении мышц пресса, приседании, после приступа кашля. Если целостность околоплодного пузыря нарушена, то воды подтекают постоянно (не только ночью или в определенные периоды дня.) Первое время после нарушения целостности околоплодного пузыря состояние женщины не изменяется, боль в животе и другие неприятные симптомы могут отсутствовать, однако это не причина переносить визит к врачу.
- Воспалительные процессы в половых органах – изменение состава микрофлоры, воспаление слизистой оболочки влагалища. На ранних стадиях водянистые белесые выделения могут быть единственным признаком. Через несколько дней появляется жжение, дискомфорт, чувство распирания во влагалище. Слизистая оболочка краснеет и становится горячей на ощупь.
Прозрачные выделения без запаха у женщин — это норма!
Некоторые женщины ошибочно считают, что густые, тянущиеся или желейные выделения прозрачного цвета, появляющиеся во влагалище, являются симптомом патологии, и всячески пытаются лечить их собственными силами, чтобы сократить количество секрета. Делать это ни в коем случае нельзя, ведь слизь, находящаяся во влагалище, является природной защитой от патологической микрофлоры, попадания инфекции и развития воспалительного процесса. Поводом для беспокойства может стать изменение объема, консистенции, оттенка и запаха выделений.
Обычно объем слизи, выделяющейся из вагины, составляет 2-4 мл.
Если же количество выделений превышает эти показатели, доставляя женщине дискомфорт, можно посоветоваться с гинекологом.
Если у женщины имеются прозрачные выделения, напоминающие густую слизь и отличающиеся характерным гнилостным запахом, это может расцениваться как сигнал о наличии заболевания.
Слизистые выделения не должны причинять неудобства, сопровождаться зудом и жжением. Если же это наблюдается, необходимо записаться на прием к гинекологу.
Изменение цвета выделений с прозрачного или молочного на зеленый, коричневый, розовый, серый или желтый может свидетельствовать о ряде гинекологических проблем. Эти выделения могут быть признаком онкологических заболеваний, ЗППП, воспалительных заболеваний: сальпингоофорита и аднексита, эндометрита, эндоцервитита, миомы матки, патологии эндометрия, аденомиоза.
Мнение эксперта
Если после осмотра гинеколога и проведения лабораторных анализов было установлено, что вагинальные выделения изменили цвет, запах и консистенцию под влиянием нарушения баланса влагалищного биоценоза, необходимо проведение соответствующего лечения. В качестве вспомогательного средства в таком случае можно применять Восстанавливающий гель «Гинокомфорт», который прошел клинические исследования и зарекомендовал себя как эффективное дополнительное средство в терапии дисбиозов половых путей женщин.
Врач акушер-гинеколог высшей категории Оксана Анатольевна Гартлеб
В норме выделения имеют вязкую или желейную консистенцию. Если же она меняется на пенистую, творожистую, водянистую, имеющую сгустки крови или гноя, необходимо посетить гинеколога для проведения лабораторных исследований микрофлоры влагалища и онкоцитологию.
Выделения накануне родов
Готовность организма к родам также сопровождается естественными выделениями. Выделения при беременности на последних неделях сложно спутать с чем-либо другим. Первым предвестником приближающейся родовой деятельности оказывается отхождение слизистой пробки. Слизистая пробка – это вязкий слизистый сгусток, образующийся в шейке матке спустя 4-5 недель после начала беременности. Функция образования заключается в защите плода от патогенной микрофлоры, способной проникнуть в полость матки, например, во время купания в открытом водоеме. Под воздействием характерной для последних недель беременности гормональной перестройки слизистая пробка размягчается и самостоятельно выходит из влагалища, что сигнализирует о приближении родового процесса. Выделиться слизистая пробка может цельным гелеобразным сгустком, внешне напоминающим яичный белок, медузу или желе, объемом до двух столовых ложек, диаметром до двух сантиметров. Не всегда слизистая пробка отходит сгустком, это могут быть и мажущие выделения, схожие с окончанием критических дней. Окрас таковых колеблется от прозрачных и молочно-желтоватых до розоватых и с прожилками крови. Примеси крови в отошедшей слизистой пробке не являются очевидным признаком патологии: если это прожилки, то их природа объясняется разрывом мелких капилляров в процессе раскрытия матки. Если же это внушительное количество крови, возникнуть оно может по причине отслойки плаценты, что должно быть поводом для немедленной консультации специалиста.
Еще одна разновидность “поздних” выделений при беременности – это отхождение околоплодных вод. Таковые внешне напоминают мочу, однако бесцветным и с явно ощутимым запахом аммиака. Околоплодные воды обычно выделяются в количестве около 200 мл, но изливаться могут как полностью, так и едва ли не покапельно. Дабы не спутать частичные выделения с обыкновенными в период беременности, рекомендуется подложить белую салфетку и в течение 15-20 минут понаблюдать за ее наполнением – если пятно увеличится, пора обращаться за профессиональной помощью в период родовой деятельности.
Осложнения и профилактика
Самым распространенным осложнением считаются рецидивы полипоза, которые возникают при недостаточно тщательном выскабливании его ложа. Осложнениями процедуры являются:
- ожог слизистой шейки или влагалища;
- стриктура (заращение) или стеноз (сужение) цервикального канала.
Гораздо более опасны осложнения, возникающие в том случае, если новообразование не было ликвидировано своевременно:
- кровотечение из половых путей;
- некроз;
- поддержание хронических инфекций;
- малигнизация – превращение в рак;
- бесплодие;
- прерывание беременности.
Специалисты «Клиники ABC» настоятельно рекомендуют всем женщинам, у которых была выявлена описываемая патология, как можно быстрее пройти комплекс необходимых обследований и сделать удаление полипа гистероскопией. В Москве это можно сделать в нашей клинике быстро и максимально комфортно. Своевременно выявить полипоз можно лишь в том случае, если женщина регулярно проходит диспансерные осмотры у гинеколога. Профилактические меры заключаются в минимизации воздействия провоцирующих факторов, которые были перечислены выше. Прогноз после удаления полипа шейки матки весьма благоприятный – в нашей клинике частота рецидивов не превышает 5%.
Первоисточник медцентр «Клиника ABC»
Запишитесь на прием по телефону+7 (495) 021-12-26
или заполнив форму online
Администратор свяжется с Вами для подтверждения записи. Конфиденциальность Вашего обращения гарантирована.
Симптомы и диагностика опухоли
Несмотря на доброкачественную природу миомы – это ее главная опасность. Симптоматика настолько схожа с воспалительным процессом, что распознать ее удается чаще только на стадии оперативного вмешательства. Отсутствие явных симптомов вводит в заблуждении даже при болевых ощущениях и неспецифических выделениях. Первые симптомы женщина ощущает при среднем росте миомы до 2 см: схваткообразные спазмы, сбой цикла, выделения с примесью крови, проблемы с зачатием. Диагностика включает в себя несколько основных этапов:
- Осмотр у гинеколога, анализ на инфекции, присутствие воспалительного процесса.
- Забор крови на гормоны.
- УЗИ матки – проводится трансвагинально или трансабдоминально в зависимости от расположения миомы, показывает ее воздействие на другие системы организма.
- МРТ – нужен для изучения строения и размера узлов, подтверждения диагноза.
- Гистероскопия – осмотр матки изнутри, взятие пробы на биопсию.
- Лапароскопия – проникновение в матку для подробного изучения развития опухоли.
Провести диагностику рекомендуется при первых подозрениях на отклонения в организме. Наша клиника предоставляет для обследования современное высокоточное оборудование и сертифицированную лабораторию. Запишитесь на консультацию по телефону или формы обратной связи на сайте и узнайте о возможных рисках уже на первой консультации. Ранняя диагностика – первый, но ключевой фактор в выздоровлении.
Способы применения свечей от выделений
Свечи Тержинан вводятся глубоко во влагалище 1 раз/день в течение 10 дней. Перед введением свечи её нужно примерно полминуты подержать в воде, чтобы она немного размягчилась. Процедуру рекомендуется проводить вечером (это время суток считается оптимальным, так как после введения препарата через некоторое время могут появиться жёлтые выделения – при лечении Тержинаном это нормальный процесс), а если она всё же производится днём – после введения суппозитория необходимо полежать как минимум 10 минут.
Длительность применения препарата может отличаться, и зависит она от причины лечения.
Если свечи используются для стабилизации баланса влагалищной микрофлоры и устранения проявлений воспаления, этот период может длиться 6-10 дней (зависит от назначения врача и клинической картины болезни).
При лечении молочницы лечебный курс длится дольше – он может составлять 20 дней. Спустя 3 дня после завершения лечения нужно пройти повторный осмотр и ещё раз сдать анализы. Это необходимо для подтверждения выздоровления. В случае если лечение не дало эффекта, может быть назначен повторный курс.
Длительность лечения и дозировка при беременности назначаются врачом – они зависят от клинической картины заболевания.
Свечи от выделений Тержинан разрешены к применению во время месячных.
Далацин вводится во влагалище 1 раз/сут. в течение 3-х дней. Процедуру рекомендуется проводить перед сном. Свечи вводятся с использованием аппликатора или без него.
Период реабилитации и профилактика миомы
После удаления миомы матки требуется реабилитация
Важно избежать рецидива, кровотечения, инфекций или расхождения швов. Срок щадящего режима напрямую зависит от формы опухоли и способа лечения
Стандартные рекомендации включают:
- Соблюдение правил питания, характерного при проблемах с ЖКТ, стимулирование перистальтики кишечника.
- Отказ от физических нагрузок до восстановления.
- Прием назначенных препаратов, витаминно-минеральных комплексов.
- Избегание стрессов.
После операции и лечения врач проводит контрольные анализы и УЗИ. Для выписки пациента у него должна быть стабильная положительная динамика, отсутствие признаков воспаления.
Лечение узла миомы матки длительный и ответственный процесс. После выздоровления врачу трудно гарантировать, что болезнь не вернется. Но, несмотря на высокий риск первичного и повторного развития миомы во многих случаях, патологию можно предотвратить мерами профилактики:
- Пить успокаивающие сборы, травяные чаи.
- Заниматься спортом, вести активный образ жизни.
- Соблюдать режим труда и отдыха.
- Придерживаться рационального питания, следить за прибавками веса.
- Закаляться, больше бывать на воздухе, укреплять иммунитет.
- Поддерживать регулярную сексуальную активность.
- Проходить ежегодный осмотр у гинеколога, делать плановое УЗИ внутренних органов.
- Использовать контрацептивы, снизить риск абортов.
- Укреплять иммунитет в межсезонный период витаминами, наполнить рацион железом, цинком, йодом.
- Избегать длительного воздействия прямых солнечных лучей.
Профилактику важно проводить постоянно, делая небольшие перерывы в спортивных тренировках, употреблении дополнительных витаминов и препаратов. Своевременное лечение миомы матки способно сохранить женщине репродуктивную функции
Это во многом зависит от срока постановки диагноза, применяемом методе лечения и возраста пациента. Обратиться за консультацией следует при первых сигналах: недомогании, повторяющейся боли внизу живота, кровянистых выделениях. Помните, что лечение небольшой миомы матки занимает меньше времени и оказывает меньшую нагрузку на ваш организм
Своевременное лечение миомы матки способно сохранить женщине репродуктивную функции. Это во многом зависит от срока постановки диагноза, применяемом методе лечения и возраста пациента. Обратиться за консультацией следует при первых сигналах: недомогании, повторяющейся боли внизу живота, кровянистых выделениях. Помните, что лечение небольшой миомы матки занимает меньше времени и оказывает меньшую нагрузку на ваш организм.
Вы можете пройти консультацию у гинеколога в нашем медцентре. Для записи вам необходимо обратиться по телефону или через форму обратной связи. Администратор подберет наиболее удобное для вас время.
Как устроена молочная железа
Молочная железа состоит из 15-20 долек, внутри которых вырабатываются молозиво и молоко. Эти структуры снабжены трубочками – млечными протоками, которые сливаются друг с другом и открываются на соске 5-8 молочными отверстиями. Между дольками находится жировая и соединительная ткань.
Регулирует работу органа гормон пролактин, вырабатываемый гипофизом – придатком мозга, находящимся в выемке черепа – турецком седле. Именно это вещество отвечает за рост желез, их развитие, подготовку к беременности и появление молока. Во время беременности количество пролактина увеличивается, грудь начинает вырабатывать молозиво, а позже – молоко. После завершения кормления лактация прекращается.
Строение молочных желез
Что делать при обнаружении выделений из груди
В этом случае нужно обратиться к врачу- маммологу, который проведет осмотр и назначит диагностические исследования:
- УЗИ молочных желёз, на котором видны образования, абсцессы и другие патологические очаги.
- УЗИ органов половой сферы, проводимое для исключения воспалительных процессов в матке и яичниках.
- Осмотр гинеколога со взятием анализов на инфекции и цитологию (предрак).
- Анализы крови и мочи на гормоны.
- УЗИ щитовидной железы и надпочечников, во время которого обнаруживаются опухоли и воспалительные процессы, влияющие на выработку гормонов.
- Цитологическое исследование соскоба, отделяемого из сосков, и гистологический анализ тканей, взятых с помощью проколов с подозрительных участков. Полученные образцы отправляют в лабораторию для диагностики опухолей. Исследование показывает не только наличие новообразования, но и его злокачественность.
- Кровь на онкомаркеры – вещества, образующиеся при злокачественных новообразованиях молочных желез – СА-50, СА 15-3, СА-549, ТРА, МРА.
Названия свечей от выделений
Так как бели сами по себе разные и могут являться симптомом разных гинекологических заболеваний, существует множество названий свечей от выделений.
Антисептическое средство Гексикон используется при комплексной терапии таких заболеваний, как вагинит и бактериальный вагиноз, а также для профилактики ЗППП.
Свечи Бетадин, изготовляемые на основе йода. Благодаря этому элементу данный препарат хорошо борется с различными микроорганизмами, вызывающими выделения – грибками, вирусами, бактериями.
Препараты Метромикон-нео, Нео-пенотран, Нео-пенотран форте используются при местном лечении вагинитов, имеющих инфекционное происхождение.
Свечи от выделений Генферон используются при трихомониазе, молочнице, а также прочих гинекологических инфекциях. Обычно их применяют в комплексной терапии.
Вагинальные свечи от выделений
Эффективность лечения и профилактика вагинальных заболеваний во многом зависят от применения местных лекарственных средств – таких, как свечи. Эти препараты могут эффективно устранять болезнетворные микроорганизмы, при этом не оказывая побочных действий.
При лечении вагинальных кандидозов (молочницы) часто используют вагинальные свечи от выделений Ливарол. Это противогрибковое средство, имеющее широкий спектр воздействия. Он эффективно устраняет грибки, способствующие развитию молочницы, а помимо этого стафило- и стрептококки, появляющиеся при грибковых инфекциях.
При вагинальных выделениях из-за молочницы или вагинита эффективно действуют также свечи Изоконазол и Далацин (клиндамицин).
Свечи от желтых выделений
Если влагалищные выделения приобрели грязно-серый или жёлтый цвет, в них есть примесь гноя и они имеют неприятный запах, то, скорее всего, это воспаление влагалища, или кольпит, цервицит (воспаление шейки матки). Помимо этого симптомами может быть жжение, зуд, боль при половом акте и мочеиспускании.
Когда жёлтые выделения появляются из-за неспецифической флоры (например, кишечной палочки), могут быть назначены свечи от выделений Тержинан, Макмирор или Полижинакс.
При бактериальном вагинозе с жёлтыми выделениями помогают свечи Клион Д100 либо Нео Пенотран форте. В этих лекарствах содержатся миконазол и метронидазол. Первый устраняет молочницу (она часто сопровождает бактериальный вагиноз), а второй убирает возбудители основного заболевания. Лечение свечами в этом случае длится в течение 7-10 дней.
Свечи от кровяных и водянистых выделений
Кровянистые выделения могут появляться в случае нарушений менструального цикла, при эрозии или раке шейки матки, из-за эндометриоза (аденомиоза).
Водянистые выделения, появляющиеся в очень большом количестве и не прекращающиеся, а также вызывающие красноту и жжение, являются симптомом какого-то воспаления. Это может быть аднексит (воспаление маточных придатков), кольпит (воспаление слизистой влагалища) или эндометрит (воспаление слизистой матки).
В таких случаях эффективным средством будут свечи от выделений Супорон, которые имеют биостимулирующее, заживляющее, антивоспалительное воздействие. Их используют для лечения эрозии шейки матки, молочницы, цервицитов, вагинитов, кольпитов и эндометрита.
Препарат Депантол оказывает метаболическое, восстанавливающее, антисептическое воздействие. Он может использоваться для лечения вышеуказанных заболеваний, при которых появляются кровяные или водянистые выделения, а также при эктопии.
Фиторовые свечи – это один из самых действенных препаратов при лечении эрозии шейки матки. Они изготовляются на основе натуральных элементов (из лекарственных трав), поэтому не имеют противопоказаний.
Свечи от творожистых выделений
Творожистые выделения из влагалища, спровоцированные грибками типа Кандида, устраняются при помощи противогрибковых лекарств. Они действуют таким образом: связываясь с элементами клетки грибка, встраиваются в мембрану, разрушая тем самым её целостность.
При лёгкой форме заболевания в качестве местного лечения используются свечи от творожистых выделений. Препараты, в составе которых есть клотримазол, нистатин, миконазол, справляются с молочницей за 6-7 дней. Свечи нового поколения (например, Бетадин, Пимафуцин или Клион-Д) способны убрать грибок за 1-3 дня.
При склонности к дисбактериозу нужно использовать свечи, не изменяющие микрофлору влагалища. Среди таковых антимикотические лекарства вроде Гино-Дактанола. А вот свечи Полижинакс и Тержинан способны нарушать микрофлору и имеют некоторые побочные эффекты, поэтому применять их разрешается только после консультации с врачом и его разрешения.
Характеристики свечей от выделений рассматриваются на примере препаратов Тержинан и Далацин.