Диета при атрезии пищевода
Послеоперационная диета
- Эффективность: лечебный эффект через 21 день
- Сроки: 1-6 месяцев
- Стоимость продуктов: 1300-1500 руб. в неделю
Так как малышу не может помочь никакое консервативное лечение, а только незамедлительное оперативное вмешательство, то молодым родителям очень важно ознакомиться с перечнем рекомендаций по питанию в послеоперационный период. К ним относится:
- кормление гомогенизированными пищевыми массами;
- постоянное диспансерное наблюдение, в случае дисфагии или непроходимости необходима срочная эзофагоскопия;
- у достаточно взрослых детей в меню могут быть введены супы, бульоны и жидкие каши.
Виды стом
В зависимости от органа стома называется:
- трахеостома — создается на передней поверхности шеи при рассечении стенки трахеи между двумя соседними хрящевыми кольцами для восстановления движения воздушного потока по верхним дыхательным путям. Аналогично называется вставляемая в трахеостомическое отверстие трубка, поддерживающая стенки трахеи от слипания;
- гастростома — отверстие в желудке, формируется на передней брюшной стенке для подачи пищи непосредственно в желудок при повреждении, стриктуре или опухоли пищевода;
- нефростома — сделанное при пункции небольшое отверстие, в отличие от других видов вывод мочи из почечной лоханки наружу осуществляется катетером, без соединения кожи со стенкой полого органа. Нефростома необходима при блокировке оттока мочи по мочеточнику, что возникает при опухолевом поражении забрюшинных лимфоузлов, стенозе мочеточника;
- уростома — формируется из части мочеточника и, часто, резецируемого отрезка тонкой кишки, открывается в поясничной области, как и нефростома необходима для пассажа мочи при полном удалении мочевого пузыря после травмы или при раке;
- цистостома — этот вид необходим при нарушении оттока мочи по мочевыводящему каналу — уретре при аденоме или раке предстательной железы, для чего в мочевой пузырь вводится катетер, моча собирается по нему в специальный мешок;
- колостома — противоестественное анальное отверстие при выведении на брюшную стенку толстой кишки, при сдавлении её извне, обтурации её просвета опухолью или значительном сужении рубцами, имеет несколько подвидов в зависимости от уровня стомирования на протяжении кишечной трубки;
- еюностома — вывод отрезка тонкой кишки наружу в верхней части живота, часто решает задачи аналогично гастростоме и накладывается при раке желудка или его ожоге;
- илеостома — выведение на брюшную стенку конечной части тонкой кишки, причины аналогичны стомированию толстой кишки — непроходимость;
- цекостома — стомирование слепой кишки, выходное отверстие находится внизу живота справа.
Виды толстокишечных колостом:
- асцендостома — в правом подреберье выводит наружу часть восходящего отрезка ободочной кишки;
- трансверзостома — накладывается в поперечно-ободочной кишке, следующем после восходящего отдела толстого кишечника, поэтому может выходить наружу под ребрами справа или слева и на небольшом расстоянии от средней линии живота;
- десцендостома — устанавливается на нисходящей части толстой кишки, формируется в левой половине живота сбоку ниже или выше линии талии;
- сигмостома — самый частый вид колостом, располагается внизу живота слева на уровне сигмовидной кишки, необходима при раке зоны перехода толстой кишки в прямую, а также при опухолях прямой кишки.
Кишечная стома по внешнему виду может быть:
- одноствольной, когда наружу открывается только верхняя и здоровая часть кишки, остальная трубка удаляется, анальное отверстие наглухо зашивается, как правило, к такому варианту стомы прибегают при злокачественных опухолях;
- двуствольной, если на живот выводятся две части рассеченной кишки, при петлевой стоме две выведенные кишки располагаются рядом, при раздельной между кишечными отверстиями оставляют небольшой участок кожи.
По длительности существования любая стома может быть:
- временной, то есть удаляемой после ликвидации причины, вызвавшей заболевание;
- постоянной.
Хирургическое лечение атрезии хоан в Национальном медицинском исследовательском Центре оториноларингологии ФМБА РОССИИ
В Отделе детской ЛОР патологии ФГБУ НМИЦО ФМБА России с успехом проводят хирургическое лечение атрезии хоан, используя разработанную авторскую методику транссептального доступа, которая позволяет сформировать хоаны, не травмируя слизистую оболочку полости носа, что имеет большое значение для профилактики рецидива заболевания и формирования синехий, то есть послеоперационных осложнений.
Пример из практики
Приводим пример из практики
Ребенок (девочка), П, 1 мес 16 дн., находилась на стационарном лечении в Научно-клиническом отделе детской оториноларингологии с 30.06.2015 по 13.07.2015 г. с основным клиническим диагнозом: Врожденная двусторонняя полная костная атрезия хоан. Сопутствующий диагноз: Перинатальное поражение ЦНС. Синдром тонусных нарушений. МАРС. Анемия легкой степени.
Мама предъявляла жалобы на отсутствие носового дыхания у ребёнка и выделение из носа слизистого характера.
Из анамнеза известно, что указанные жалобы беспокоят с рождения. Ребенок родился в срок 40-41 неделя (27.05.2015), на фоне нарастания дыхательной недостаточности, через два часа после родов проведена интубация трахеи. Экстубация трахеи – 29.05.2015. С 01.06.2015 по 20.06.2015 с диагнозом нижнедолевая сегментарная правосторонняя пневмония, пиодермия, ринит, конъюнктивит девочка была на стационарном лечении в ОГБУЗ “Детской областной клинической больницы” г. Белгород. Проведено СКТ: картина двусторонней атрезии хоан. Рекомендовано консультация в НКЦО г. Москва. Ребёнок консультирован проф. Юнусову А.С. 22.06.2015 г. и направлен на хирургическое лечение в Отдел детской ЛОР патологии ФГБУ НКЦО ФМБА России.
Состояние при поступлении тяжелое.
Кожи и видимые слизистые чистые, бледные. При пальпации периферические лимфатические узлы не увеличены. Дыхание в легких пуэрильное, проводится в обоих легких, хрипов нет. ЧД 46 в минуту. Тоны сердца ясные, громкие, ритмичные. ЧСС 150 в минуту. Пульс удовлетворительных качеств. АД 70 / 50 мм рт. ст. Живот мягкий, доступный пальпации во всех отделах. Печень пальпируется у реберного края, не выступает. Локальной болезненности при пальпации не выявлено. Стул 1-2 раза в день, кашицеобразный. Со стороны мочеполовой системы патологии не выявлено. Мочеиспускание свободное, безболезненное. Со стороны нервной системы патологии не выявлено. Сознание ясное. Менингеальных симптомов нет.
LOR-status.
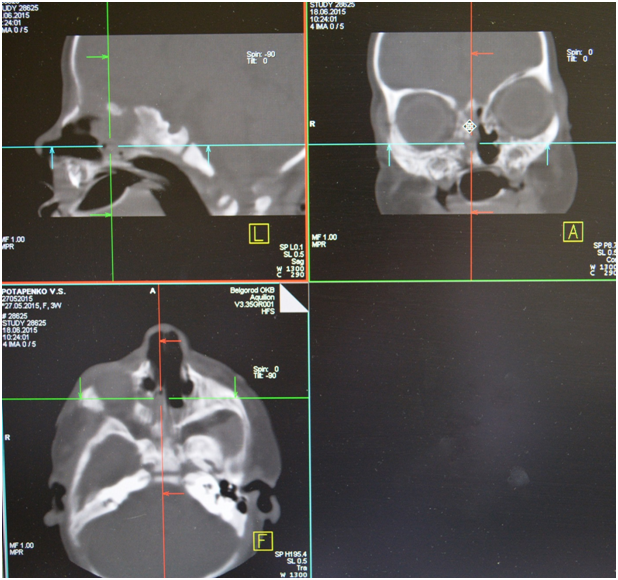
Форма наружного носа не изменена, слизистая оболочка полости носа бледно-розового цвета. Носовые ходы сужены, больше справа, за счет атрезии носовых ходов. Слизистое отделяемое в носовых ходах. Видимые нижние и средние носовые отечны, при анемизации сокращаются хорошо. Слизистая их бледно-розовая. Видимая часть перегородка носа не искривлена. Область придаточных пазух носа не изменена. Носовое дыхание отсутствует с обеих сторон. По другим ЛОР-органам без особенностей.
Формирование левой хоаны транссептальным доступом под эндотрахеальным наркозом проведено 01.07.2015 г.. Операционный и послеоперационный период без особенностей.
Трубка-протектор удалена на 11 сутки. Ребёнок выписан на 13 день после операции в удовлетворительном состоянии. Носовое дыхание восстановлено слева.
 |  |
1.Общие сведения
В медицине существует множество синонимов для обозначения патологического сужения, закупорки или перекрытия просвета, – обструкция, обтурация, эмболия, стриктура, облитерация и т.д. Термин «атрезия» означает нечто иное: природный канал в организме заращен полностью и отсутствует как таковой. Чаще всего атрезия бывает врожденной: на этапе внутриутробного развития какое-либо отверстие или проток не открываются, не формируются и к моменту рождения остаются слепым «тупиком». Любая аномалия такого рода является тяжелой, и зачастую уже в первые дни или даже часы после рождения она создает прямую угрозу жизни.
К атрезии пищевода вышесказанное относится в полной мере. Это один из тяжелейших вариантов пренатального дизонтогенеза, при котором пищевод на уровне десяти-двенадцати сантиметров ниже гортани перекрывается зарощенным тупиком.
Атрезия пищевода встречается в одном случае на 3-5 тыс новорожденных, и такая частота не позволяет отнести эту аномалию к очень редким болезням, да и просто к редким: в отечественной медицине редкими обычно считают болезни с частотой встречаемости 1:10000 и ниже.
От пола и расы риск пищеводной атрезии не зависит.
Осложнения
Кожные осложнения связаны с нефизиологичным соединением кожи и продуцирующей секрет слизистой оболочки, что приводит к хроническим дерматитам вокруг отверстия, разрастанию грануляций и вялотекущему воспалению. Той или иной степени выраженности неприятные кожные проявления пожизненны, не смотря на постоянное совершенствование предметов и медикаментов для ухода за стомой.
Наиболее опасны ранние осложнения со стороны самой стомы: некроз тканей, кровотечение, нагноение. Эти состояния, как правило, развиваются в ближайшее после операции время в стационаре, поэтому успешно лечатся.
Поздние осложнения: стриктура — рубцовое сужение, выпадение могут потребовать хирургической реконструкции.
Когда может быть выполнена реконструктивная операция с полным разделением клоаки?
Если состояние ребёнка нормализуется и он нормально питается и прибавляет по возрасту в весе, растяжение нижнего отдела кишки и влагалища уменьшается, то операция разделения клоаки может быть выполнена. Обычно это происходит к возрасту от 6 до 18 месяцев. Многие дети с персистирующей клоакой медленно прибавляют в весе и отстают от сверстников
Тем не менее питание ребёнка крайне важно для успеха последующей операции и, поэтому вскармливание имеет огромное значение. Иногда, у девочек с длинным общим каналом при узком тазе, растянутых влагалище и прямой кишке операцию стоит отложить до 1,5-2 лет, когда размеры таза позволят разместить в нем свободно все органы
Можно ли с помощью операции полностью восстановить функции кишечника?
Очевидно, что при удачном стечении обстоятельств, в которые входят – благоприятная форма порока, опыт и умения хирурга, оснащенность клиники, тщательная подготовка к операции и скрупулезный послеоперационный уход – вероятность благоприятного результата будет высокой. Надо учесть, что для достижения максимального результата хирург должен решить проблему качественно и с первой попытки. Доказано, что каждая следующая реконструктивная операция, выполненная после неудачной первой, будет иметь менее благоприятный прогноз. Однако, даже при успешном восстановлении после первой операции ряда функций кишечника, важные нервы и мышцы отвечающие за позыв к опорожнению прямой кишки и позволяющие удерживать кишечное содержимое могут отсутствовать. Поэтому после операции начинают программу реабилитации кишечных функций, включающую элементы тренировки и научения, помогающие детям стать опрятными.
Особенности лечения
Атрезия пищевода чревата гибелью младенца в довольно короткие сроки. Для спасения жизни малышу проводят экстренную операцию на протяжении первых 1,5 суток после появления на свет. Предоперационную подготовку начинают еще в роддоме, и она включает в себя:
- Придание малышу особенной позы, исключающей заброс желудочного сока сквозь имеющийся свищ.
- Отказ от кормления сквозь рот.
- Регулярное устранение слюны, а также слизи из ротовой и носовой полости.
- Постоянную кислородную ингаляцию.
- Дополнительную терапию антибиотиками и инфузионными растворами.
Наличие у малыша маленькой массы тела, а также сопутствующих пороков развития, требует разработки особенной схемы лечения.
Для выбора метода оперативного лечения атрезии пищевода врач ориентируется на форму порока развития, а также на состояние ребенка. Чаще всего медикам удается скорректировать состояние пищевода путем наложения прямого эзофаго-эзофагоанастомоза («конец в конец»), но иногда не обойтись без формирования временной гастростомы.
Операции по лечению атрезии пищевода у детей часто осложняются формированием рубцовой ткани, которая приводит к сужению просвета пищевода. Такое состояние становится показанием для нового лечения, в частности, для эндоскопического бужирования анастомоза.
При ранней диагностике и коррекции неосложненных разновидностей атрезии пищевода прогноз является вполне благоприятным, дети при этом выживают практически в 100% случаев. Но если этот порок развития дополняется прочими серьезными нарушениями и недоношенностью, но выживаемость снижается до 30-50%.
Пройдите тестCклонен ли ваш ребенок к аллергическим заболеваниямСклонен ли ваш ребенок к аллергическим заболеваниям и что является аллергеном? Пройдите тест и узнайте чего стоит ребенку избегать и какие меры предпринять.
Использованы фотоматериалы Shutterstock
Какие задачи должна решить хирургическая реконструкция клоаки?
Задачи полной реконструкции – восстановление нормальных анатомических взаимоотношений тазовых органов и формирование вместо одного – клоакального канала трех каналов – уретры влагалища и прямой кишки, восстановление удержания кала и мочи и возможности в последующем вести нормальную половую жизнь. Хотя все задачи могут быть решены в большинстве случаев, однако иногда решение всех задач весьма проблематично. Препятствиями для достижения хороших результатов могут быть аномалии крестца и позвоночника, сопровождающиеся патологией корешков спинного мозга, недоразвитие мышц тазового дна, ответственных за удержание мочи и кала, а также большая длина общего канала клоаки.
Осложнения
Самым частым осложнением при врожденной атрезии, стенозах, пищеводно-трахеальных и бронхопищеводных свищах является аспирационная пневмония. Атрезия пищевода может привести ребенка к голодной смерти в течение нескольких дней. При стенозе развивается застойный эзофагит. Сдавление бронхов удвоенным пищеводом вызывает повторные пневмонии, развитие бронхоэктазов. Кисты их при значительном увеличении могут сдавливать пищевод и вызывать дисфагию. Возможны нагноение кист и прорыв гноя в дыхательные пути или плевраль¬ную полость. Выстилка кист из эктопированной слизистой оболочки желудка может подвергаться изъязвлению с развитием кровотечения и перфорации. При врожденном коротком пищеводе и недостаточности нижнего пищеводного сфинктера возникают рефлкжс-эзофагит, пептическая язва, а затем стриктура пищевода; частым осложнением является аспирационная пневмония.
Причины воспаления яичка у мальчиков
Основные причины можно классифицировать по возрасту:
- у новорожденных мальчиков орхит может появиться из-за инфекции, полученной через пупочные сосуды;
- у детей дошкольного возраста и у подростков орхит может появиться после перенесенной свинки (эпидимического паротита).
Также причинами орхита у подростков и детей младшего возраста являются:
- заболевания вирусного характера (мононуклеоз, ОРВИ, ветряная оспа и пр.);
- такие инфекции, передающиеся половым путем, как хламидиоз, трихомоназ, сифилис и т.д. (при передаче от матери в период беременности или при родах и у сексуально активных подростков);
- травмы яичек;
- воспаления половых органов;
- аномальное строение половой системы (врожденное);
- цитомегаловирус и молочница;
- сниженный иммунитет и общее слабое развитие ребенка.
Хроническое или острое воспаление яичка (орхит) или придатка (эпидидимит) у детей школьного и дошкольного возраста по симптомам и результатам анализов определит врач. При своевременном обращении в медицинский центр «Энерго» вы обеспечиваете себя и своего ребенка качественным и квалифицированным лечением.
Обращение к врачу необходимо, как только были замечены первые признаки заболевания. Чем дольше родители откладывают визит, тем дольше ребенок будет испытывать сильную боль и дискомфорт, что может оказать негативное влияние на его психику и развитие.
Первичный прием – это осмотр пациента, сбор жалоб и другой необходимой информации с последующим назначением анализов. План лечения и посещений назначается исходя из общих положений о лечении данного недуга, но индивидуально для каждого конкретного клинического случая.
Диагностика орхита (воспаления) яичка у ребенка во время лечения и по имеющимся симптомам:
- общий и бактериологический анализ мочи;
- ультразвуковое исследование (УЗИ) мошонки и доплерография;
- биопсия области яичка и т.д.
Диагностика позволяет определить причину воспаления, а также тип лекарственных средств, которые будут наиболее эффективны при лечении маленького пациента.
Повторный прием
На повторном приеме доктор составляет план лечения орхита у детей и подростков для устранения симптомов на основании результатов анализов. Если информации по пациенту недостаточно, то возможно назначение дообследований.
С каждым последующим визитом доктор анализирует состояние ребенка и может корректировать лечение. Если назначенный план не приносит должных результатов, то подбираются другие методы и препараты.
Что назначают при лечении воспаления яичка у детей и мальчиков-подростков?
Обычно при орхите рекомендуют:
- строгий постельный режим и покой;
- приподнимать мошонку с помощью свернутого полотенца или не тесного тянущегося нижнего белья, чтобы уменьшить болезненные ощущения;
- щадящую диету;
- прием антибиотиков и противовоспалительных препаратов;
- препараты уменьшающие интоксикацию организма;
- холодные компрессы.
В сложных и запущенных случаях возможно хирургическое вмешательство: при гнойниках – вскрытие, в качестве крайней меры – удаление яичка. Если на фоне орхита развиваются другие инфекции мочеполовой системы или вирусные заболевания, то возможно назначение более сложного и комплексного курса.
Контрольный прием
После прохождения полного курса лечения обязателен контрольный прием у лечащего врача. Он назначается через 21–30 дней. После осмотра доктор также может назначить курс восстановительной терапии для повышения и укрепления иммунитета ребенка.
Заболевание излечивается, но сроки и методы лечения подросткового и детского орхита яичка индивидуальны. Весь план лечения подробно обсуждается с родителями на приеме у врача.
Как избежать этого неприятного и болезненного для ребенка заболевания:
- сделать прививки от эпидимического паротита;
- соблюдать правила гигиены половых органов (в случае с маленькими детьми – своевременно менять подгузники, подмывать ребенка и т.д.);
- соблюдать правила посещения мест, где может быть занесена инфекция (бассейны, детские сады, школы, аквапарки и т.д.);
- носить дышащее и не тесное нижнее белье, которое не приведет к травме или сдавливанию половых органов;
- укреплять иммунитет ребенка (физкультура, питание, прием витаминов, прогулки и т.д.);
- проходить профилактические осмотры у врача-уролога.
Проконсультироваться по любым вопросам детского здоровья или записаться на прием вы можете через онлайн-форму регистрации на сайте или по телефону 8 812 901 03 03.
Патологии печени у плода
Печень визуализируется на ультразвуковом обследовании уже на 1-м скрининге. На сроке 11-14 недель можно увидеть в верхней части брюшной полости гипоэхогенное образование в виде месяца. К 25 неделе эхогенность повышается и становится такой же, как у кишечника, а перед родами превышает по плотности кишечник.
Очень важна оценка состояния кровотока печени. Вена пуповины плода входит в печень, во 2 триместре визуализируется воротная вена. Её диаметр в норме равен 2-3 мм, а к родам увеличивается до 10-11 мм. Желчные протоки в норме визуализироваться у плода не должны. Одна из часто встречающихся патологий плода — гепатомегалия печени — увеличение размеров органа. Для выявления аномалии применяется 3D датчик, способный визуализировать срез в продольном, поперечном и вертикальном срезах. Также можно увидеть увеличение размеров печени и на обычном УЗИ аппарате по выступающему животику, охват которого значительно превышает норму.
Одновременно с этим на экране видны различные гиперэхогенные включения. Как правило, аномалия дополняется увеличением селезёнки.
Среди причин, приводящих к увеличению размеров органов пищеварения, выделяют скрытые инфекции (токсоплазмоз, сифилис, ветрянка), а также хромосомные мутации (синдромы Дауна, Зельвегера, Беквета-Видемана).
- При синдроме Зельвегера видны аномалии конечностей, искажение грудной клетки, кисты почек. Анализ амниотических вод выявляет нехватку дигидрокси-ацетон-фосфат-ацил-трансферазы.
- Ветряная оспа, герпес, цитомегаловирус вызывают кальцинирование тромбов печёночной вены, что отражается на экране УЗИ монитора гиперэхогенными кальцинатами круглой формы. Также они образуются при мекониевом перитоните — отравлении содержимым кишечника плода, которое попадает в результате повреждения стенок.
В 87,5% случаев причиной увеличения печени и образования кальцификатов являются внутриутробные инфекции. Также у большинства беременных диагностируется гиперэхогенный кишечник, изменение структуры плаценты, а также большие размеры селезёнки. Патология на 3 триместре возникает в случае резус-конфликта между матерью и ребёнком. Также не исключены и метаболические нарушения. Увеличение печени встречается при галактоземии (генетическое нарушением углеводного обмена, из-за которого галактоза не преобразуется в глюкозу), трипсинемии (отсутствия выработки пищеварительного гормона трипсина), метилмалоновой ацидемии (отсутствии превращения D-метилмалоновой кислоты в янтарную кислоту), нарушениях выделения мочевины. Одиночные гиперэхогенные включения большого размера гораздо лучше, чем множественные разрозненные образования в сочетании с другими патологиями. Практически в 100% случаев гиперэхогенные включения большого размера устраняются до рождения малыша или в первый год жизни. В некоторых случаях порок органов брюшной полости ставится ошибочно. Такое бывает, если брюшная полость малыша сдавливается стенками матки, патологиях миометрия или других факторах.
На экране монитора видна псевдоомфалоцеле — ошибочная визуализация выхода органов брюшной полости за пределы брюшной стенки. Иногда УЗИ “не видит” значительных пороков. Так, грыжа по форме и эхоструктуре напоминает петли кишечника, в этом плане большую помощь оказывает допплерометрия, позволяющая увидеть кровоток.
Наша клиника имеет прекрасный 4D аппарат, оснащённый всеми современными возможностями, исключающими ошибки диагностики.
Показания к стомированию
При стоме любого вида ведущее показание — необходимость восстановления проходимости анатомического пути в несколько измененном виде. Другое дело, что чаще всего первопричиной блокировки проходимости полого внутреннего органа становится именно злокачественная опухоль.
Доброкачественные заболевания и травмы реже приводят к необходимости стомирования, к примеру, к удалению большой протяженности толстой кишки вынуждают множественные дивертикулы.
Структура — рубцовое сужение мочеточника при мочекаменной болезни или после облучения забрюшинной области, гортани после травмы, желудка после ожога или кишечника в результате спаечной болезни, тоже может стать основанием для формирования обходного пути с помощью стомы.
Ещё реже стому накладывают с вспомогательной целью — для проведения лечебных мероприятий, на время выключая анатомическую область из функции, к примеру, делают трахеостому при необходимости длительной аппаратной вентиляции легких.
Бывают ли ошибки в диагнозе персистирующей клоаки и почему они возникают?
Ошибочный диагноз ставится при рождении более чем в 50% случаев. А причина ошибок в отсутствии у врачей опыта, настороженности или неполном обследовании пациентов. Я встретил у поступивших к нам девочек с клоакой множество неверных диагнозов:
Гермафродитизм, крипторхизм, атрезия ануса и прямой кишки. Синдром Prune Belly (сливового живота) Рабдомиосаркома клоаки Абсцесс (киста) таза Лимфангиома малого таза Высокая атрезия прямой кишки. Удвоение влагалища. Атрезия ануса с ректовестибулярным свищем и эктопией уретры во влагалище Атрезия влагалища, атрезия прямой кишки Ректовагинальный свищ Ректовестибулярный свищ, атрезия влагалища, женская гипоспадия.
Что приводит к атрезии хоан у новорожденных?
Впервые атрезия хоан описана в 1829 году Отто (Otto).
По литературным данным эта патология имеет место у 1 из 7 000 новорожденных.
Возникает врожденная атрезия хоан из-за прерывания или задержки деорганизации ткани в хоанальной области. В эмбриональном развитии наступает стадия, в процессе которой происходит разграничение полости носа от краниального отдела глотки глоточно-носовой мембраной, которая состоит из слоя мезенхимы, который в свою очередь покрыт эпителием на носовой и глоточной поверхности. Между 36-м и 38-м днем у эмбриона (на стадии 10 мм) из-за рассасывания мезенхимы эта мембрана истончается и, наконец, исчезает вовсе. Это ведет к образованию первичных хоан, которые отделяются перегородкой друг от друга.
Если же мембрана не исчезает, а продолжает существовать, то это приводит к атрезии хоан. Толщина атрезии может быть различной— от тонкой пластинки до 1—1,5 см.