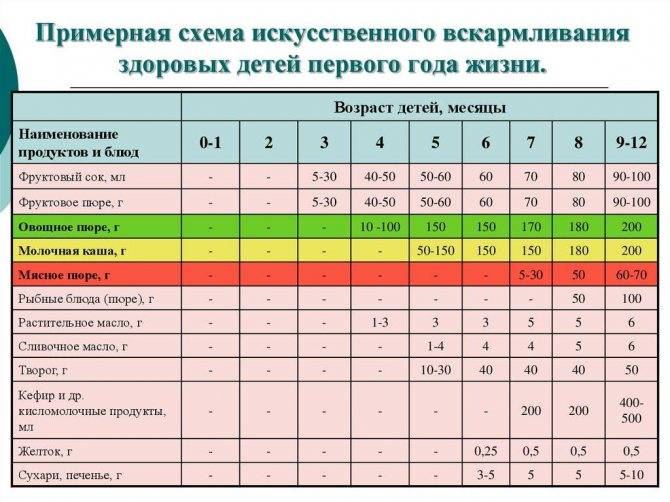
Заболевания половых органов у мальчиков. Нарушения опускания яичек
Яички развиваются как образования внутри брюшной полости и продвигаются к входу в паховый канал в течение 7-го месяца внутриутробного развития. К моменту рождения яички обычно оказываются уже в мошонке, но нередко переход в мошонку происходит в первые 2 нед жизни или даже несколько позднее. Регуляция продвижения яичка осуществляется гормональными стимулами: гонадотропинами, андрогенами и ингибиторного фактора парамезонефрального протока. Самостоятельное опущение яичка после одного года жизни становится маловероятным.
Нередко неопущение яичка констатирует врач или родители ошибочно. Причиной этого бывает повышенный кремастерный рефлекс и подтягивание яичка (яичек) к выходному отверстию пазового канала в момент их пальпации.
[], [], [], [], [], [], [], []
Неполное опущение яичек (яичка)
Можно констатировать в случае его обнаружения в каком-то участке его нормальной миграции по пути в мошонку. Если они (оно) находятся в брюшной полости или внутри пахового канала, то пальпаторное выявление яичек невозможно
При оперативном лечении нередко обращают на себя внимание своими маленькими размерами, мягкой консистенцией, разъединением яичка и его придатка. Характерно наличие большого грыжевого мешка
Сперматогенез обычно грубо нарушен.
Эктопия яичек
При эктопии яички проходят через паховый канал, но по выходе из него нормальное продвижение их нарушается, и они могут находиться в области промежности, бедра или лобкового симфиза. Эктопированные яички легко выявляются пальпаторно, и при операции выглядят как нормальные. Грыжевой мешок чаще отсутствует.
Фимоз
Крайняя плоть плотно соединена с головкой полового члена у мальчиков первого года жизни, и попытки открытия головки в это время предпринимать нельзя. Спонтанная сепарация происходит в интервале от 1 до 4 лет жизни. Повторные баланиты и травмирование крайней плоти при попытках открытия головки приводят к появлению рубчиков и стенозированию выходного отверстия крайней плоти – фимозу.
Гипоспадия
Одна из наиболее часто встречающихся врожденных аномалий мужских половых органов. При этом отверстие мочеиспускательного канала открывается намного проксимальнее, чем в норме.
Нефротический синдром
Этот синдром, или симптомокомплекс, наблюдается преимущественно у детей дошкольного возраста и может иметь отношение к широкому кругу заболеваний как самих почек, так и системного характера. Критериями нефротического синдрома принято считать триаду: протеинурия, притом значительно выраженная, гипоальбуминемия и отеки. Последние могут быть не только периорбитальными или всего лица, но и носить довольно распространенный характер и сопровождаться накоплением отечного транссудата в полостях, чаще всего в брюшной полости в форме асцита, затем в плевральных полостях (плевральный выпот). При нефротическом синдроме нередко наблюдаются упорные боли в животе, рвота и диарея. Возникающая при распространенных отеках, рвоте и диарее гиповолемия приводит к артериальной гипотензии и циркуляторному коллапсу. Отеки и гиповолемия являются основанием для госпитализации и инфузионной терапии. Большую опасность для больных с асцитом представляет инфекция – риск перитонита.
Основой для возникновения первичного нефротического синдрома являются иммунопатологические процессы и непосредственный эффект провоспалительных цитокинов, создающих высокую проницаемость клубочковых структур для белка.
Врожденный нефротический синдром наследуется аутосомно-рецессивно. По сути своей он принципиально отличен от приобретенных форм болезни, так как ведущей причиной здесь является микродисплазия почек по типу их микрокистоза. Иногда уже при родах констатируется отечность плаценты. У ребенка выраженный отечный синдром выявляется на первом году жизни параллельно с протеинурией и гипоальбуминемией.
Нефрит при геморрагическом капилляротоксикозе (болезни Шенлейна-Геноха) сопутствует части случаев этого заболевания и проявляется почти исключительно гематурией в периодах усиления кожного геморрагического синдрома. Только у отдельных больных отмечается относительно быстрая хронизация поражения почек, иногда с доминированием нефротического синдрома.
Ночное недержание мочи у детей
Одно из самых частых заболеваний у детей дошкольного и младшего школьного возраста, нередко переходящее на юношеский и взрослый периоды жизни, определяя и в эти периоды существенные ограничения жизненных возможностей человека. По своей сути, энурез не является единым заболеванием, а представляет собой итог реализации, или синдром, результирующий течение многих других конституциональных особенностей и болезней. При разных заболеваниях ведущую роль в генезе ночного недержания мочи играют разные факторы, условия и особенности самого ребенка в целом или его мочевыводящей, нервной или эндокринной систем. Компонентами синдрома могут быть заболевания нижних мочевых путей по типу нейрогенного мочевого пузыря, шеечного цистита или уретрита, инфравезикальной обструкции, аномалии мочеточников. Эти компоненты являются ведущими в 7-10% случаев ночного энуреза.
Нарушения на уровне спинальных центров ответственны за 20-25% случаев ночного энуреза. Непосредственную роль играют резидуально-органическая недостаточность спинальных центров, их ишемия при региональных поражениях сосудов спинного мозга и связанные с ними нейрогенные дисфункции гипорефлекторного или гиперрефлекторного типа. Можно также говорить о существенной роли резидуально-органической недостаточности или дисфункции церебральных высших центров регуляции мочеиспускания. Убедительно доказана связь недержания мочи с глубиной и фазовостью ночного сна, с особенностями электроэнцефалограммы больных детей как в покое, так и во время засыпания. Мочеиспускания происходят в периоде самого глубокого «медленного» сна на фоне некоторых признаков возрастной незрелости по соотношениям частотных характеристик ЭЭГ. На долю этой группы приходится до 50% и более от всей группы детей с энурезом.
Некоторую роль могут играть психические заболевания или акцентуации, где энурез отражает реакции активного и пассивного протеста (до 5-7%), но гораздо более значимы системные неврозы, на долю которых приходится до 15% всех случаев энуреза.
Связь ночного энуреза с факторами созревания подтверждается и существенным снижением частоты ночного энуреза в старшем школьном и подростковом возрастах.
[], [], [], [], [], [], [], [], []
Что такое пиелоэктазия?
Пиелоэктазия представляет собой расширение почечных лоханок (pyelos (греч.) – лоханка; ectasia – расширение ). У детей, как правило, пиелоэктазия бывает врожденной. Если вместе с лоханками расширены чашечки, то говорят о пиелокаликоэктазии или гидронефротической трансформации почек. Если вместе с лоханкой расширен мочеточник, это состояние называют уретеропиелоэктазией (ureter- мочеточник), мегауретером или уретерогидронефрозом. Пиелоэктазия в 3-5 раз чаще встречается у мальчиков, чем у девочек. Встречается как односторонняя, так и двухсторонняя патология. Легкие формы пиелоэктазии проходят чаще самостоятельно, а тяжелые нередко требуют хирургического лечения.
Причины гидронефроза
Лапароскопическая пластика гидронефроза
- Стоимость: 140 000 – 200 000 руб.
- Продолжительность: 1-3 часа
- Госпитализация: 3-4 дня в стационаре
Подробнее
Заболевание правильнее называть гидронефротической трансформацией, поскольку при нарушении оттока мочи изменения происходят не только с чашечно-лоханочной системой, но и с паренхимой, мочеточником, сосудами, мочевым пузырем и всей выделительной системой в целом. Правая и левая почки поражаются примерно с одинаковой частотой, двусторонний процесс бывает лишь в 5-9% случаев.
Основная причина патологии – затруднение оттока мочи из почки в связи с сужением мочевыводящих путей. Сужение может произойти на любом уровне, начиная от лоханки и заканчивая наружным отверстием уретры. Такое сужение бывает врожденным и приобретенным.
Встречаются следующие врожденные причины:
- аномалия расположения почечной артерии или ее ветвей, сдавливающих мочеточник;
- внутренние клапаны мочеточника;
- недоразвитие мочеточника;
- спиралеобразное расположение мочеточника, когда он охватывает нижнюю полую вену;
- уретероцеле – мешотчатое расширение участка мочеточника;
- атрезия мочеиспускательного канала или полное либо частичное заращение;
- мешковидные выпячивания мочеточника или дивертикулы.
- нефролитиаз или , при которой конкремент механически закупоривает мочеточник;
- длительно текущие хронические воспаления, при которых изменяется стенка мочеточника, развивается стриктура мочеточника;
- опухоли органов мочевыделения – доброкачественные и злокачественные;
- у женщин – хронические воспаления и опухоли органов малого таза;
- у мужчин – растущая ;
- метастазирование опухолей различного происхождения в забрюшинное пространство;
- травмы органов брюшной полости и таза;
- болезни спинного мозга, связанные с нарушением иннервации почек и мочевого пузыря.
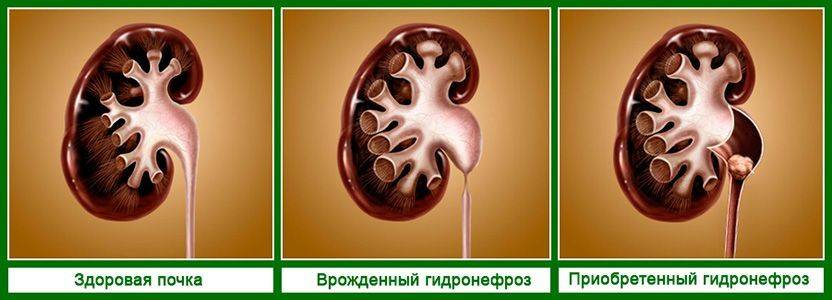
То есть всегда причиной гидронефроза является появление анатомической преграды на пути движения мочи.
Стадии гидронефроза
I стадия
Почечная лоханка расширена, в ней накапливается моча. На этой стадии функция почки нарушена незначительно, изменения обратимы при условии своевременного лечения. С постепенным расширением стенки лоханки она истончается, наступает II стадия гидронефроза.
II стадия
Характеризуется пиелоэктазией (расширением лоханки почек) и гидрокализом почки (расширением чашечек почек), нарушением эвакуаторной способностью лоханки. Функция почки снижена на 20-40%, ее размеры увеличены на 20-25%. Стенка лоханки истончается еще больше, что крайне негативно влияет на функцию почки.
III стадия
Лоханка и чашечка почки сильно расширены, почка увеличена в размере почти в 2 раза. Стадия характеризуется резкой атрофией ткани почки, сильной гипотрофией (истончением ткани почки), утратой функции почки почти на 70-80%.
Синдром нейрогенной дисфункции мочевого пузыря
Синдром нарушения двигательной координации мочевого пузыря, его мускулатуры, мускулатуры приводящих и отводящих мочевых путей, приводит к нарушениям как сохранения, так и выведения мочи (мочеиспускания). Нарушения уродинамики на уровне мочевого пузыря являются причиной субъективных нарушений самочувствия, жалоб и ограничений режима жизни или обучения. Наряду с этим нейрогенная дисфункция может быть компонентом более распространенных моторных расстройств, усугубляющих обструктивные и рефлюксные проявления, способствующих возникновению восходящей инфекции. Причиной дискоординации могут быть изменения и вышележащих уровней регуляции вегетативной нервной системы как сегментарного, так и надсегментарного отделов.
Выделяют два различных варианта нейрогенной дисфункции – гипорефлекторный и гиперрефлекторный. При втором преобладают явления поллакиурии, усиленные позывы на мочеиспускание при малых порциях выделяемой мочи. При первом тонус мочевого пузыря снижен, мочеиспускания редкие при большом объеме мочи, сам акт мочеиспускания продленный. Выделяют еще и такую разновидность нейрогенной дисфункции, которая проявляется только при вертикальном положении – «постуральный» мочевой пузырь.
Организация питания
| Разрешенные продукты | Запрещенные продукты |
|---|---|
| Группы продуктов:
При хронической почечной недостаточности ограничивается прием белка. |
Цель питьевого режима — «промыть» почки. Пить можно практически все, т.к. болезнь не приводит к задержке жидкости и соли:
| Если на фоне пиелонефрита возникает гестоз (поздний токсикоз с отеками и повышением давления) — питьевой режим организуется согласно рекомендациям лечащего врача. |
Диагностика и лечение гидронефроза
Диагностика гидронефроза почек начинается с УЗИ. Именно это исследование зачастую впервые позволяет поставить диагноз гидронефроза и направить пациента к урологу. Дальнейшее обследование должно выявить причину гидронефроза и определить функциональное состояние почки.
Крайне важную информацию дает спиральная компьютерная томография с внутривенным усилением и 3D-реконструкцией. Для точной оценки функции почки назначается динамическая нефросцинтиграфия (иногда — с функциональными тестами, например с Фуросемидом).
Гидронефроз лечение
Совершенно очевидно, что задачей лечения гидронефроза является устранение вызвавшей его причины. Учитывая вышеописанное разнообразие возможных причин,
Вы можете представить существующее обилие методов лечения гидронефроза.
Объединяет все методы лечения гидронефроза одно — все они являются хирургическими. Другими словами, восстановить нарушенный отток мочи с помощью медикаментов невозможно.
Одна из наиболее частых форм гидронефроза обусловлена врожденной аномалией (сужением или стриктурой) лоханочно-мочеточникового сегмента. Несмотря на то, что этот тип гидронефроза формируется с детства, сталкиваться с ним приходится в любом возрасте.
Конечно, наиболее тяжелые формы выявляются и оперируются в детском возрасте, но нередко диагноз устанавливается только к 20-30 годам.
Симптомы гидронефроза
Развитие заболевания ведёт к поражению т.н. почечной паренхимы – то есть основных компонентов почки, что чревато потерей почкой её функций. Лоханка постепенно увеличивается, как бы разбухая, а почечная ткань, в свою очередь, истончается. Оказываемое задерживающейся мочой давление ещё больше задерживает её отток, почка всё меньше справляется с мочевыводящей функцией. Затем может развиться опущение разбухшей почки. Прорыв стенок лоханки может привести к попаданию мочи прямо в забрюшье.
Печальным итогом гидронефроза может стать почечная недостаточность и смерть от отравления (интоксикации) продуктами обмена веществ, обычно выводящихся из организма мочой.
Особенно опасен двусторонний гидронефроз, то есть тот, который поражает обе почки.
Кроме того, выделяют гидронефроз асептический и гидронефроз инфицированный. Различаются они наличием в остающейся в почке моче микроорганизмов. Инфицированный гидронефроз, при котором микроорганизмы в моче есть, может показаться более опасным, однако коварной стороной асептического гидронефроза является тот факт, что длительное время он может развиваться без проявления каких-либо симптомов.
Симптомами гидронефроза могут быть боли в животе, обнаруживаемые на ощупь опухолевидные образования в брюшной полости, а также выявляемый при медицинском обследовании т.н. «вторичный пиелит» или пиелонефритом – воспаление почек, вызываемое нарушениями оттока мочи. Свидетельствовать о задержке мочи в почечной лоханке может гематурия – присутствие элементов крови в моче.
1
УЗИ в МедикСити

2
Консультация нефролога в МедикСити
3
Консультация нефролога в МедикСити
В зависимости от стадии заболевания, деформация почечной лоханки, мочевыводящая функция, поражение всей паренхимы почки прогрессируют от незначительных объёмов до значительных
Поэтому важно выявлять гидронефроз на ранних этапах его развития
Классификация
А. Я. Абрамян (1956) делит Гидронефрозы на четыре группы: врожденные, развивающиеся на почве пороков развития моче-выделительной системы; механического происхождения; динамические, развивающиеся в результате повреждения нервно-мышечного аппарата лоханки и мочеточника; травматические.
Современная классификация предусматривает деление Гидронефроза на две группы: первичный, или врожденный, развивающийся вследствие какой-либо аномалии лоханки, мочеточника и паренхимы почки (сюда относятся и динамические виды Гидронефроза); вторичный, или приобретенный, как осложнение какого-либо заболевания (мочекаменная болезнь, опухоль почки, лоханки, мочеточника, повреждения мочевых путей).
Гидронефроз может быть открытым, закрытым интермиттирующим, а каждый из них в свою очередь — асептичным, инфицированным.
Диагностика и лечение при гидронефрозе
Выявление гидронефроза – непростая задача, требующая внимательного изучения состояния и жалоб пациента, его анализов. Нередко для диагностики гидронефроза используется УЗИ и рентгенография мочевых путей.
В клинике «МедикСити» работают опытные специалисты, в распоряжении которых собственная диагностическая база, новейшее оборудование для рентгенографических и ультразвуковых исследований. Рекомендуем обращаться к специалистам при любых отклонениях в работе мочеполовой системы! Очень многие заболевания успешно лечатся консервативными методами при обращении на ранних этапах.
Как правило, консервативное лечение гидронефроза показано тем больным, у которых это заболевание находится на ранней стадии и протекает без осложнений. В остальных случаях требуется операция для того, чтобы исправить ставшие причинами заболевания деформации и срочно вывести избыток мочи из организма, не допустив развития почечной недостаточности. При осложнении гидронефроза инфекционными или иными заболеваниями прибегают также к медикаментозному лечению и процедурам по очищению крови.
После хирургического вмешательства пациент сначала в стационаре, затем в амбулаторных условиях должен оставаться под контролем врача, регулярно проходя необходимые обследования и соблюдая специальную диету.
Специальное питание включает употребление в пищу свежих ягод, фруктов и овощей. Требуется отказаться от мяса и рыбы, ограничить употребление соли и увеличить количество принимаемой жидкости до 2 литров в день.
Вопрос – ответ
Юлия
Здравствуйте. Подскажите, пожалуйста, можно ли в вашем центре сделать УЗИ малого таза? и какова стоимость?
• Ответ
Здравствуйте,Юлия! УЗИ органов малого таза одним датчиком стоит 700 руб., двумя датчиками – 900 руб. Запись по тел: 28-05-05; 27-27-12 http://familydoctor48.ru/ceny_na_ultrazvukovuju_diagnostiku
Елена
Здравствуйте, на 18 неделе беременности колличество околоплодных вод 95 миллилитров. Это мало? Сколько должно быть миллилитров вод в норме на 18 недели беременности. Спасибо!
• Ответ
Здравствуйте, Елена! Заочно ответить на ваш вопрос не предствляется возможным, так как только после полного сбора информации врач может дать заключение. Здоровья Вам и малышу!
Патологическая анатомия
Рис. 2. Микроскопическая картина здоровой почки (слева) и почки при гидронефрозе (справа): просвет канальцев (1) резко расширен, клубочек (2) склерозирован; выражено разрастание соединительной ткани, инфильтрированной круглоклеточными элементами (3).
Рис. 1. Гидронефроз при внепочечной лоханке: 1 — увеличенная и растянутая лоханка оттесняет почку (поверхность почки бугристая); 2 — ретроградная пиелограмма, видна увеличенная лоханка.
Рис. 2. Гидронефроз при внутрипочечной лоханке: 1 — истончение почечной паренхимы, расширенные чашечки, разделенные тонкими перегородками, сообщаются с растянутой тонкостенной лоханкой; 2 — ретроградная пиелограмма, видны расширенные чашечки.
Морфологические изменения при Гидронефрозе зависят в первую очередь от стадии болезни. В начальных стадиях почка (независимо от внутри- или внепочечной локализации лоханки) мало отличается от здоровой. В основном патол, изменения выражены в чашечках и лоханке. Под действием повышенного внутрилоханочного давления увеличивается емкость чашечек и в значительной степени изменяется их конфигурация — они становятся круглыми, шейка их укорачивается и увеличивается в поперечном размере. Подобная картина чаще наблюдается при внутрипочечном расположении лоханки; она носит название гидрокаликоз (расширение одной или нескольких чашечек). Одновременно с увеличением размеров чашечек нарастает емкость лоханки; это происходит быстрее при внепочечном ее расположении. Т. о., к гидрокаликозу присоединяется и пиелоэктазия, а при низких локализациях препятствий развивается гидроуретеронефроз. Стенка лоханки постепенно истончается вследствие прогрессирующей атрофии гладких мышечных волокон и замены их соединительной тканью; погибают нервные окончания; облитерируются кровеносные и лимф, сосуды лоханки. Существует параллелизм между длительностью существования препятствия оттоку мочи и степенью нарушения нервно-мышечного тонуса лоханки. В терминальной стадии Г. лоханка представляет дряблый тонкостенный мешок, стенки к-рого в основном состоят из грубоволокнистой соединительной ткани. Прогрессивно растягивающаяся лоханка оттесняет почечную паренхиму к периферии, сдавливает форникальные вены и артериолы. В почечной паренхиме постепенно развиваются явления атрофии и склероза (рис. 2), позже почка превращается в соединительнотканный мешок с отдельными остатками нормальной ткани. Наблюдаются и различные изменения сосудов почки — артерии становятся извитыми, удлиненными, расширенными. Артериография удаленных почек и прижизненная серийная ангиография позволили обнаружить сужения магистральной почечной артерии, облитерацию и запустевание ее ветвей. При этом, чем глубже выражена атрофия почки, тем уже их просвет, тем дальше отстоят ветви одна от другой (H. A. Лопаткин, 1961). В этой стадии Г. почка бывает резко увеличена в размерах, корковый слой ее очень тонкий (цветн. рис. 1 и 2).
Что происходит в организме при гидронефрозе
Почки, заполненные мочой, не могут нормально работать. Из-за скопления жидкости происходит расширение чашечно-лоханочного аппарата, который теряет свои функции. Сначала происходит расширение лоханок и чашечек, а потом процесс переходит на ткань – паренхиму почки, в которой находятся нефроны, обеспечивающие их нормальную работу.
Существует три стадии заболевания:
- Первая – патологический процесс ограничивается только расширением почечных лоханок – конечных элементов сбора мочи. Такое состояние называется пиелоэктазией. В этот период симптомы минимальны, а процесс полностью обратим. Поэтому, вовремя посетив уролога, можно устранить нарушение и выздороветь.
- Вторая – к поражению лоханок присоединяется расширение почечных чашек, также участвующих в сборе и выведении урины. Начинает затрагиваться почечная ткань. Почки расширяются, увеличиваясь примерно на 20%. Появляются боли, вызванные растяжением капсулы органа и сдавлением соседних тканей.
- Третья – почки атрофируются и увеличиваются примерно в два раза, превращаясь в емкости с невыведенной уриной. На этом этапе развивается недостаточность органов. У пациента появляется аммиачный запах, исходящий от тела и изо рта. Возникает мучительный кожный зуд. Эти процессы вызваны нарушением вывода шлаков и токсинов, которые не уходят через почки, а выделяются через другие органы, в том числе через кожу.
Нарушается выработка почечной тканью гормона эритропоэтина, участвующего в образовании красных кровяных телец – эритроцитов, транспортирующих кислород по организму. У больных возникает малокровие (анемия), а ткани плохо снабжаются кислородом. Ухудшается общее самочувствие, появляются слабость и снижение работоспособности.
Болезнь нарушает образование ренина и ангиотензина, обеспечивающих нормальный уровень артериального давления. Поэтому при гидронефрозе повышается АД, которое невозможно сбить лекарственными средствами. Высокому АД способствует переполнение кровеносных сосудов невыведенной жидкостью.
«Лишняя» жидкая часть крови из переполненных крупных сосудов попадает в капилляры – мельчайшие сосудики, находящиеся в тканях. Через них влага проникает в ткани, приводя к отекам, которые начинаются с лица, постепенно захватывая большие участки тела.
Особенно опасно присоединение инфекции с развитием пиелонефрита. Инфекционный процесс может привести к гнойным почечным поражениям – абсцессу и карбункулу, требующим проведения операции для устранения гнойников. В тяжелых случаях может возникнуть заражение крови – сепсис.
Лечение
При лечении заболевания необходимо в первую очередь обнаружить препятствия, мешающие отхождению мочи, и устранить их. Уролог убирает полипы, опухоли, камни, сгустки, освобождая мочевыводящие пути. Проводятся операции на предстательной железе, сдавливающей мочеиспускательный канал снаружи и мешающей оттоку урины. Удаляются другие патологические образования, сдавливающие снаружи мочеточники и уретру.
Суженный мочеточник расширяют с помощью специального стента – металлического или пластикового расширителя, вводимого в его просвет. В почки устанавливают устройства – нефростомы, через которые можно выводить наружу мочу при острой ее задержке и сильных болях. При сужении уретры проводится ее расширение – бужирование – с помощью введения приспособлений – бужей.
Однако намного легче заболевание предотвратить, обратившись к урологу при первых признаках неблагополучия почек. В этом случае гидронефроз можно вылечить на ранней стадии, не допустив необратимых изменений в почечной ткани.
Как возникает гидронефроз – застой мочи в почках
В норме почечные структуры – чашечки и лоханки – выделяют мочу, которая стекает по мочеточнику вниз, скапливаясь в мочевом пузыре, а потом выходит наружу. Но иногда току мочи что-то может помешать.
Помеха перекрывает мочеточник – тонкую трубочку, идущую от почек к мочевому пузырю и имеющую диаметр 6-8 мм. Иногда такое состояние возникает при застое мочи в мочевом пузыре. Возникает пузырно-мочеточниковый рефлюкс – заброс урины из мочевого пузыря в мочеточники, а затем – в почки.
Перекрытие оттока мочи бывает двух видов:
- Внутреннее – мочевые пути изнутри перекрываются камнями, кровяными сгустками, полипами, закрывающими их просвет. Иногда на мочеточниковой стенке может возникнуть выпячивание – дивертикул, мешающий оттоку урины. Гидронефроз может вызвать стеноз (сужение) мочеточников и уретры.
- Наружнее – мочевыводящие пути сдавливаются снаружи опухолями, кистами, расширенными сосудами, находящимися в соседних органах. У мужчин такая картина часто наблюдается при простатите или аденоме простаты. В этом случае оттоку урины мешает разросшаяся железа. Поэтому несвоевременное лечение болезней простаты – одна из самых частых причин гидронефроза.
Пузырно-мочеточниковый рефлюкс и рефлюкс-нефропатия у детей
Обратный ток мочи из мочевого пузыря в мочеточник и почку связан обычно с врожденной несостоятельностью пузырно-мочеточникового соединения, реже эта несостоятельность возникает как осложнение или последствие перенесенной инфекции мочевыводящих путей. Рефлюкс может встречаться у нескольких членов семьи. Фактором, предрасполагающим к возникновению рефлюкса, является изменение анатомических соотношений между длиной и диаметром мочеточникового «туннеля» в стенке мочевого пузыря – нормальное соотношение составляет (4…5) : 1. Рефлюксу сопутствует отношение 2 : 1 и меньше. Аналогичное нарушение защиты от обратного тока мочи наблюдается при нарушении анатомии мочепузырного треугольника, удвоении или дивертикуле мочеточника. Нейрогенный мочевой пузырь, особенно в сочетании с миеломенингоцеле, почти в половине случаев осложняется рефлюксом. Основное патогенное действие рефлюкса на структуры и функцию почки связывается с повышенным гидростатическим давлением мочи на лоханку и вещество почки в процессе мочеиспускания, когда это гидростатическое давление оказывается наивысшим. Кроме того, стаз мочи или ее обратное нагнетание являются самым «благоприятным» для передачи восходящей инфекции. В классификации пузырно-мочеточникового рефлюкса выделяют несколько его степеней. При I степени констатируется только наличие заброса рентгеноконтрастирующего вещества в мочеточник. При IV и V степенях выраженности рефлюкса видны уже расширение и извилистость мочеточника, дилатация лоханки и чашек почки. Клинические проявления даже выраженного рефлюкса могут быть минимальными, часто ограничиваясь только изолированным мочевым синдромом. При выявлении рефлюкса одного вида можно ожидать наличия у ребенка и других форм рефлюксов, в том числе и несколько разновидностей внутрипочечных.
Рефлюкс-нефропатия является осложнением рефлюксных синдромов системы мочеотделения, приводящим к возникновению и прогрессированию сначала минимального и сугубо локального интерстициального нефрита – нефросклероза и последующим расширением его площади с конечным выходом в хроническую почечную недостаточность уже у молодых людей. Наличие рефлюкс-нефропатии может быть и одним из факторов, приводящим к раннему формированию артериальной гипертензии у детей и подростков. Особенно быстро прогрессирует рефлюкс-нефропатия у детей с гипоплазией почек. Причины и механизмы возникновения рефлюкс-нефропатии включают в себя ишемию паренхимы почек, цитотоксическое действие лейкоцитов, инфильтрирующих ишемизированную ткань, и возможное формирование аутоиммунных реакций.
[], [], [], [], [], [], []
Проявления гидронефроза
Болезнь протекает в двух формах – острой и хронической. При одностороннем процессе болезнь протекает немного легче, а вот двусторонний гидронефроз нередко представляет прямую угрозу жизни.
Острый односторонний гидронефроз похож по течению на почечную колику: быстрое нарастание поясничной боли, приступообразный ее характер, повышение температуры, частые позывы к мочеиспусканию, уменьшение количества отделяемой мочи, тошнота и рвота. Боли очень сильные, отдают в бедро, промежность, пах, гениталии. В моче могут быть следы крови, видимые глазом. Прогноз при остром процессе иногда лучше, чем при хроническом, потому что острая боль и яркие симптомы интоксикации заставляют обращаться к врачу немедленно, что гарантирует своевременную квалифицированную помощь.
Хронический гидронефроз протекает по-другому. Если к расширению лоханок долго не присоединяется воспаление, то такой процесс никак не обнаруживается. Симптомы неспецифические, встречаются при множестве других болезней:
- дискомфорт в области поясницы;
- тупые поясничные боли;
- усиление дискомфорта после употребления большого количества жидкости и физической нагрузки;
- постоянная или хроническая усталость;
- артериальная гипертензия;
- примесь , обнаруживаемая только при лабораторном обследовании.
Признак, который может натолкнуть на мысль о том, что у человека гидронефроз – привычка спать на животе. В таком положении моча лучше отходит из больной почки.
При подозрении на гидронефроз необходимо обязательно обратиться к врачу-урологу.
Лечение
1. Острое заболевание
Лечение возникшей патологии нельзя откладывать. Развиваясь, болезнь может принести негативные последствия для женщины и ребенка. Это именно тот случай, когда прием антибиотиков во время беременности оправдан. Врач подбирает максимально безопасные для плода антибиотики: в зависимости от триместра, используются те или иные препараты. За ходом лечения необходимо строго следить, поэтому при острой форме рекомендуется стационар.
Препараты, назначаемые врачом:
- антибиотики — воздействуют на возбудителя патологии: пенициллины, нутрифоновый ряд лекарств, цефалоспорины и другие лекарства, согласно триместру беременности;
- спазмолитики — подавляют мышечные спазмы;
- болеутоляющие — снимают болевые ощущения;
- уроантисептики — оказывают противомикробное действие;
- общеукрепляющая терапия, прием витаминов, фитотерапия, седативные вещества. Эффективен прием канефрона, обладающего спазмолитическим, противовоспалительным и болеутоляющим действием. Это растительный препарат, позволяющий снять лекарственную нагрузку на организм;
- физиотерапия, катетеризация, дезинтоксикация и другие виды воздействия;
- позиционная терапия — для очищения почки от застоя мочи.
Постельный режим (около 1 недели) рекомендован в острой фазе болезни, при сильных болях, температуре. Далее желательно проводить время в движении, чтобы восстановить движение мочи из пораженного органа. Поза «кошки», которую беременной рекомендовано принимать несколько раз в день по 10–15 минут, способствует лучшей работе почек.
2. Хронический пиелонефрит
Лечение хронической формы, если нет отклонений в анализах, может происходить дома. Как лечить данную форму, определяет врач. Если симптомы не беспокоят, и женщина чувствует себя хорошо, обычно врач дает общие рекомендации.
При диагностике у больной хронической почечной недостаточности схема лечения корректируется (запрещается применять нефротоксичные антимикробные лекарства).
Прогноз лечения благоприятный. В некоторых случаях возможен переход острой болезни в хроническую форму. Случается, развиваются осложнения.
Инфекции мочевыводящих путей
Инфекции мочевыводящих путей являются чрезвычайно распространенными заболеваниями детского возраста, особенно раннего, и особенно свойственны девочкам в силу анатомической предрасположенности к инфицированию мочеиспускательного канала. Особую опасность инфекция мочевыводящих путей представляет для детей с наличием измененной моторики мочевых путей, прежде всего пузырно-мочеточникового рефлюкса. Наличие рефлюкса создает предпосылки для проникновения инфекции в верхние отделы мочевых путей, лоханки и чашки почки и многолетнего персистирования инфекционного воспаления как в мочевых путях, так и в интерстиции почки. Последнее характеризует уже возникновение хронического пиелонефрита. Симптоматика инфекции мочевых путей может быть очень неспецифичной и создает трудности для быстрого распознавания болезни. Так, в грудном возрасте или у новорожденного симптомы инфекции могут ограничиться только беспокойством, плохими прибавками в массе тела, рвотами, частыми «срывами» стула (диарея), лихорадками неправильного типа. Только исследование мочи, ее посевы и количественная характеристика имеющейся бактериурии дают ключ к распознаванию природы острого и тяжелого лихорадочного заболевания. Этиологическими факторами выступают чаще всего микроорганизмы кишечной группы.