Варианты терапии спазма сосудов
- Избегайте холода. Держите грудь или все тело в тепле.
- Прикройте грудь как можно скорее после того, как ребенок закончит есть. Некоторые мамы говорят, что полезно использовать шерстяной шарф для груди.
- Используйте сухое тепло сразу после кормления грудью. Мешочек с крупой может быть полезен в качестве источника сухого тепла: заполните носок или сшитый лоскут сухим рисом, крупной солью и нагрейте в микроволновой печи 45 секунд (или до тех пор, пока не будет достигнута необходимая температура). Приложите теплый мешочек к ареоле поверх футболки и держите, пока не возобновится кровоток.
- Массируйте грудь с кремом для сосков или оливковым маслом во время приступов боли.
- Избегайте кофеина, никотина, лекарств, содержащих псевдоэфедрин или фенилэфрин, бета-блокаторов и других сосудосуживающих препаратов, поскольку они могут вызывать симптомы.
- Оральные контрацептивы, содержащие эстроген, также связаны со спазмом сосудов. Обсудите с врачом и партнером другие варианты предохранения.
Что еще может помочь?
- Ибупрофен в возрастной дозировке с учетом лактации.
- Прием кальция, магния, витаминов группы В, рыбьего жира.
- Нифедипин перорально в низких дозах показан при синдроме Рейно. С учетом новых исследований он относится к группе низкого риска при лактации. Обязательно посоветуйтесь перед началом применения со своим врачом!
Пройдите тестТест: ты и твое здоровье
Пройди тест и узнай, насколько ценно для тебя твое здоровье.
Использованы фотоматериалы Shutterstock
Сжатие соска как причина спазма
После прикладывания к груди сосок может бледнеть вплоть до практически белого цвета. Это происходит из-за ограничения или полного прекращения притока крови.
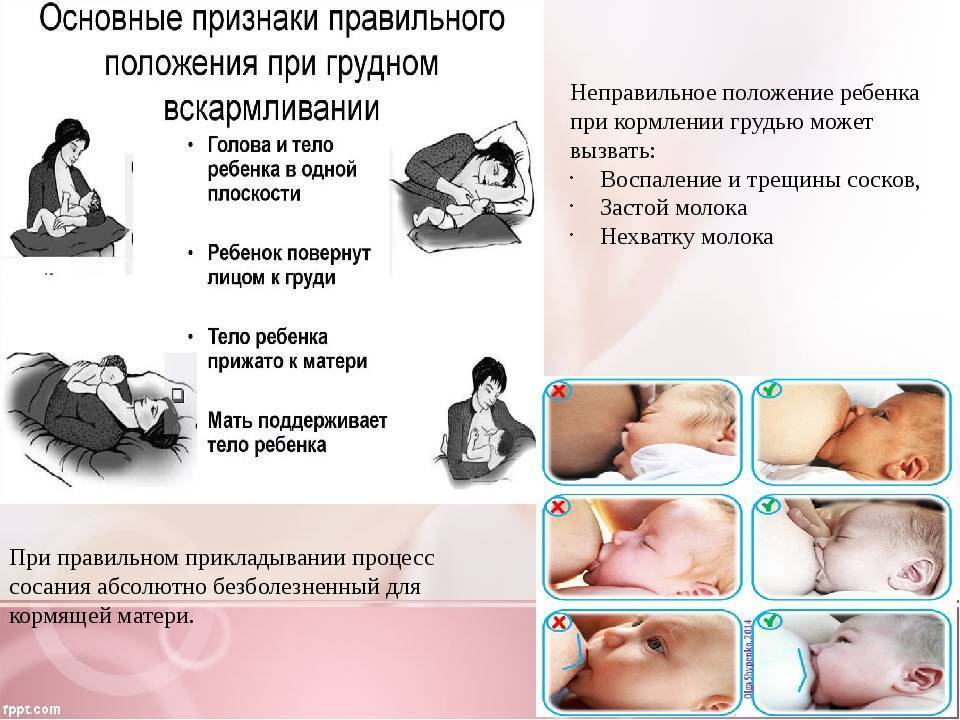
Кровоток может ограничиваться по различным причинам, но самая распространенная – компрессия, сжатие тканей, когда ребенок слишком сдавливает грудь во время питания. Это может быть вызвано следующими факторами:
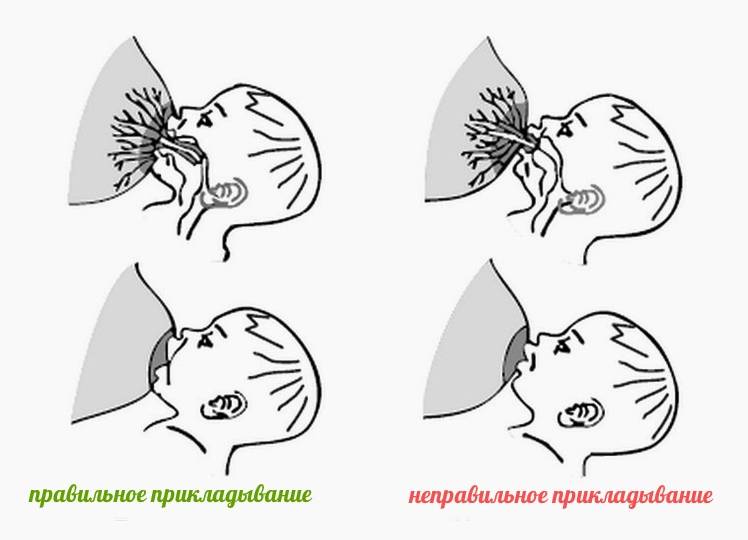
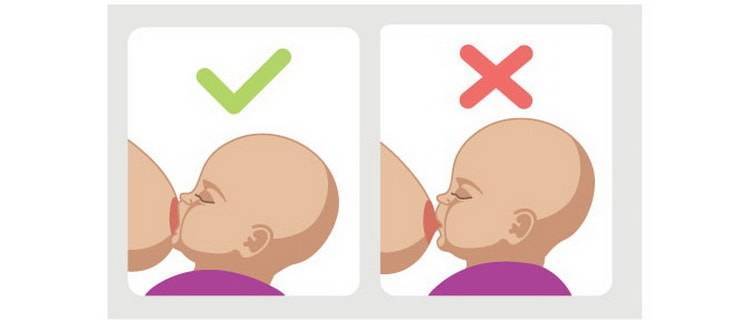
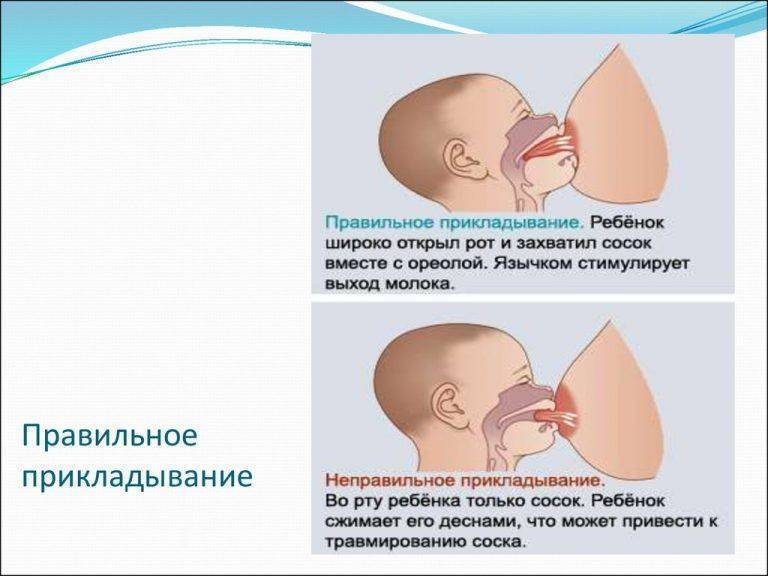
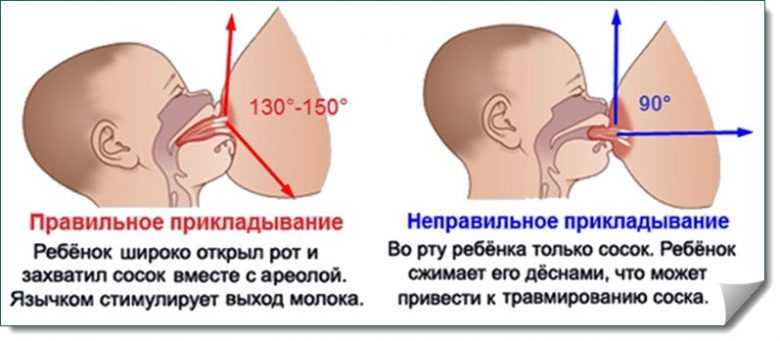
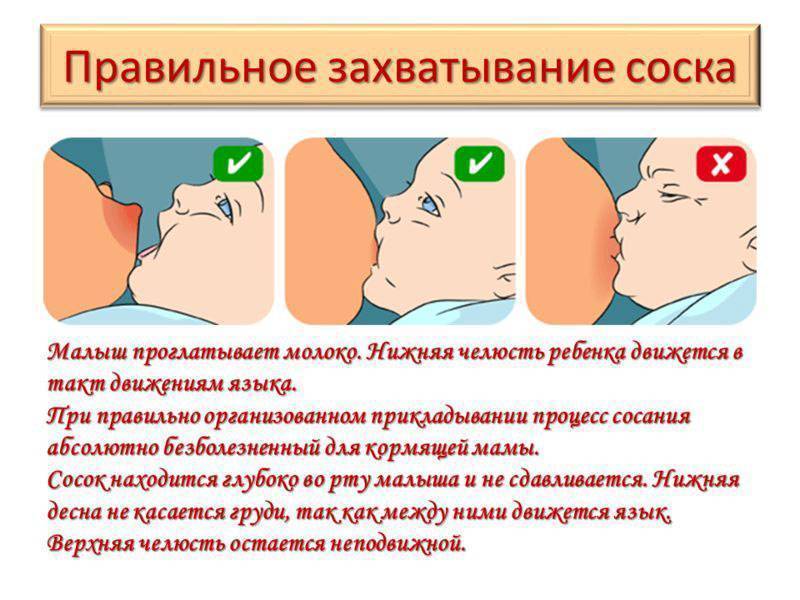
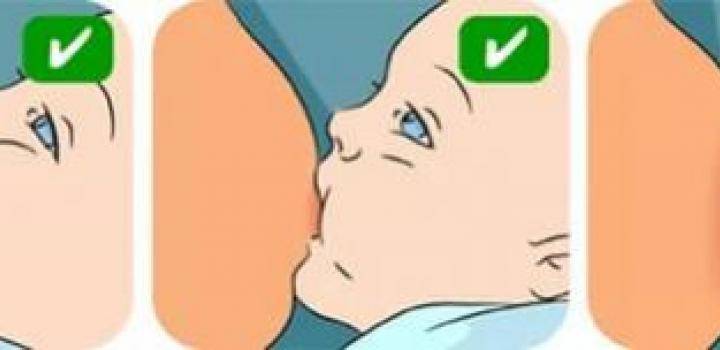
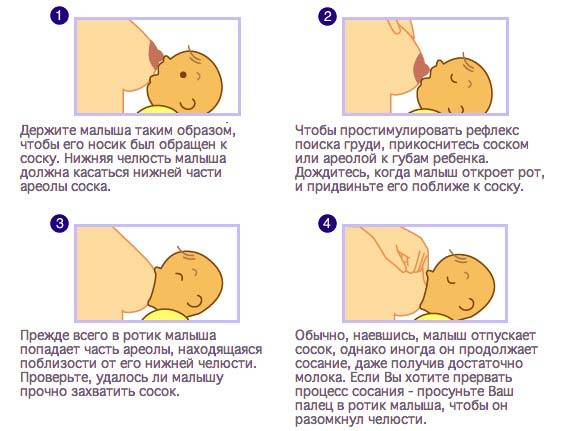
- неглубокий захват груди, когда ребенок «сползает на сосок». В таком положении у языка и ареолы нет достаточной площади контакта, молоко выделяется слабее, а сжатие соска вызывает нарушения кровотока, боль, жжение. Это самая распространенная причина проблемы;
- неправильное сосание;
- слишком быстрый вывод молока, заставляющий ребенка сжимать челюсти и губы, чтобы ограничить поток;
- короткая уздечка;
- спазмы желудочно-кишечного тракта у малыша (колики, аллергия, расстройства пищеварения), из-за которых он непроизвольно сжимает сосок;
- повышенный тонус мышц в области рта и т. д.
Если нарушения кровотока происходят из-за сдавливания, сосок сразу же после отъема груди выглядит не только побелевшим, но и деформированным – уплощенным, заостренным, «смятым», иногда – с белой полоской поперек соска и ареолы.
Диагностика грудного остеохондроза
При подозрении на остеохондроз можно обратиться к терапевту или неврологу.
Проводится осмотр пациента с фиксированием всех клинических данных. При формировании 2-3 стадии, скелет подвергается значимой деформации. Следует собрать полный анамнез пациента, чтобы точно установить или исключить факторы, приводящие к формированию остеохондроза грудного отдела позвоночника.
Самым первым методом диагностики служит рентгенография. Дальнейшие исследования проводятся, исходя из данных клинического анамнеза и необходимости проведения дифференциальной диагностики.
Первоначально пациента может осмотреть любой врач. Главное – грамотный и полно собранный клинический анамнез. Это позволит точно установить этиологию заболевания и подобрать схему терапии. Лечением грудного остеохондроза занимается терапевт, невролог, ревматолог. При травматических воздействиях на позвоночный отдел требуется консультация травматолога.
- Рентгенографическое исследование грудной клетки в двух проекциях. Позволяет установить наличие и размер остеофитов, определить контуры и высоту межпозвонковых дисков, установить изменения формы диска.
- Дискография даёт возможность рассмотреть структуру пульпозного ядра за счёт использования контраста.
- Компьютерная томография используется для визуализации нервных волокон, мышц, связок и суставов.
- Электромиография позволяет проводить дифференциальную диагностику с неврологическими заболеваниями.
- Эндоскопические методы диагностики могут быть назначены с целью обследования органов кровообращения и пищеварения.
- ЭКГ проводится для установления этиологии сердечно-сосудистых заболеваний.
- Электроэнцефалография – для установления патологий нервной системы.
Дифференциальная диагностика
Грудной остеохондроз следует отличать от целого ряда заболеваний.
- Аномалии в формировании позвоночника, травмы, опухоли, воспаления. Существует несколько вариантов данных патологий. Например, дополнительный врожденный отросток, смещение или срастание позвонков (спондилолистез), остеомиелит, патология Бехтерева и другие.
- Поражение опорно-двигательного аппарата (разная длина нижних конечностей, мышечные спазмы, воспаление мышц и другие).
- Не связанные с поражением опорно-двигательного аппарата, но сходные по симптоматике заболевания внутренних органов. В частности, панкреатиты, воспаление придатков, язва желудка, ишемическая болезнь сердца, стенокардия, плеврит.
- Неврозоподобные расстройства, сочетающиеся с мигрирующими болями при повышенной утомляемости, раздражительностью, перепадами настроения.
Грудной остеохондроз и ИБС
Крайне важно проведение грамотной дифференциальной диагностики с наиболее схожими патологиями. Боли, возникающие при вертеброгенной торакалгии и ишемической болезни сердца (ИБС) имеют ряд различий, что позволяет точно установить диагноз. . Характер болей:
Характер болей:
При ИБС они имеют жгучий и сжимающий характер, сопровождаются страхом смерти.
По длительности болей:
- ИБС: Кратковременный, в течение нескольких минут приступ.
- Грудной остеохондроз характеризуется затухающими или продолжительными болями, в ряде случаев они не ослабевают в течение суток.
Изменение положения тела:
- При ИБС сила и интенсивность боли не варьирует при двигательной активности.
- При торакалгии даже относительно не резкие движения вызывают усиление боли или возникновение нового приступа.
Реакция на физические нагрузки:
- При ИБС боль появляется при физической нагрузке, купируясь в состоянии покоя.
- Торакалгия же наоборот ослабевает, но не купируется в состоянии покоя.
Купирование на прием лекарственных средств:
- При ишемическом приступе боли легко снимаются приемом нитратов (нитроглицерина).
- Торакалгия купируется использованием анальгетиков.
Влияние физиотерапевтических факторов и мануальной терапии:
- При ишемической болезни сердца даёт нестабильное и незначительное улучшение.
- При остеохондрозах отмечается значительная положительная динамика в состоянии пациента.
Диагностика боли в мышцах груди
Боль в мышечной ткани груди может свидетельствовать о разных заболеваниях, в том числе об угрожающих жизни состояниях. Поэтому диагностика боли в мышцах груди должна быть не только своевременной, но и максимально дифференциальной, точной, что довольно непросто, учитывая полисимптомность и вариативность ощущений такого характера. По статистике скелетно-мышечные боли в груди являются результатом таких патологий:
- Кардиалгия – 18-22%.
- Остеохондроз и другие вертеброгенные патологии – 20-25%.
- Заболевания пищеварительной системы – 22%.
- Истинные доброкачественные мышечные заболевания, чаще МФБС (миофасциальный болевой синдром) – 28-30%.
- Травмы – 2-3%.
- Психогенные факторы, депрессия – 3-8%.
Для того, что быстро дифференцировать сугубо мышечные патологии от коронарной кардиалгии и других серьезных заболеваний врач проводит и назначает следующие виды обследования:
- Сбор анамнеза, в том числе наследственного, определение объективной причины боли, ее связи с приемом пищи, неврогенным фактором, положением тела и так далее.
- Исключение или подтверждение типичных признаков стенокардии.
- Электрокардиограмма.
- Возможны пробы с применением антиангиальных препаратов.
- Выявление симптомов возможных вертебральных заболеваний. Визуально определяется деформация позвоночника, его биомеханические нарушения, с помощью пальпации выявляются мышечные зажимы в триггерных точках. Кроме того определяется ограничение движений, наличие участков гиперестезии.
- Исключение или подтверждение дегенеративных изменений в позвоночнике с помощью рентгена.
- Проведение мануального обследования мышечной ткани.
Если определяется предварительно МФБС (миофасциальный болевой синдром), по локализации боли можно определить пораженную мышцу и составить более точную терапевтическую стратегию.
Зона болевого симптома | Мышцы |
Передняя часть грудной клетки | Большая, малая, лестничная, грудинно-подключичная, грудинно-ключичная (сосцевидная) мышцы |
Задняя зона грудины, верхняя часть | Трапециевидная, а также поднимающая лопатку мышцы |
Средняя часть груди, середина | Ромбовидная мышца и широчайшая мышц спины, задняя верхняя зубчатая мышца, а также передняя зубчатая и трапециевидная мышцы |
Задняя поверхность груди, нижняя зона | Подвздошно-реберная и задняя нижняя зубчатая мышцы |
Кроме того, диагностика боли в мышцах груди учитывает такие состояния и признаки:
- Связь боли с положением и позой тела больного, а также с движениями рук.
- Отсутствие или наличие рентгенологических признаков вертеброгенного синдрома, или же мышечно-тонических проявлений.
- Наличие сопутствующей симптоматики, в том числе чувства тревоги, страха.
- Отсутствие или наличие остеофиброзных участков в верхней части груди.
- Отсутствие или наличие явно выраженных отклонений на ЭКГ.
- Реакция на применение антикоагулянтов и нитроглицерина.
- Зависимость боли от массажа, биомеханической коррекции.
Обобщая, можно отметить, что опытный врач всегда помнит о так называемых «красных флажках» в процессе диагностики дорсалгии в целом и торакалгии в частности. Это позволяет быстро исключить или подтвердить серьезные патологии и начать адекватные терапевтические мероприятия.
Когда нужно обратиться?
Послеродовая депрессия, как самостоятельный вид расстройства, был выделен относительно недавно. До этого времени проявления данного патологического состояния списывали на невоспитанность женщины, плохой характер и банальную лень. Непонимание со стороны близких приводило к усугублению расстройства, что нередко заканчивалось скандалами в семье, разводами и даже несчастными случаями.
Современная медицина способна помочь женщине справиться с психологическими последствиями родов. Своевременно начатое лечение обеспечивает скорейшее выздоровление. Обращаться за профессиональной помощью стоит в таких случаях:
- Симптомы, характерные для послеродовой депрессии, проявляются на протяжении длительного времени, не менее двух недель.
- С течением времени состояние заметно ухудшается.
- Решение ежедневных задач вызывает затруднения.
- Уход за ребенком превращается в непосильную ношу.
- Периодически возникают мысли о нанесении увечий малышу или себе.
Во время послеродовой депрессии женщины часто испытывают стыд. Они могут считать себя плохой матерью или неадекватным человеком. В таком состоянии очень важна поддержка близких людей и, особенно, мужа. Женщина должна осознать, что в происходящем нет ее вины, это небольшое расстройство, помочь справиться с которым может опытный врач.
От послеродовой депрессии страдает не только сама женщина, но и ее ребенок. Уже установлено, что в таком состоянии мама не может установить эмоционального контакта с малышом, а значит, у ребенка будет отсутствовать чувство безопасности, что негативно отразится на механизме формирования внутренней самозащиты, способности к концентрации внимания и развитии речи в будущем.
Если у женщины появились признаки послеродовой депрессии, то не стоит игнорировать их. Существующие проблемы не исчезнут сами собой. С течением времени состояние молодой матери будет усугубляться, что негативно скажется на всех аспектах ее жизни. Если вы чувствуете, что ваших внутренних резервов не хватает для того, чтобы справиться с ситуацией, то без излишней стыдливости обращайтесь к психотерапевту.
Что делать родственникам женщины, страдающей послеродовой депрессией
Издавна у многих народностей существовала традиция, когда в дом к родившей женщине на месяц приезжали близкие родственники. Мама, сестра или тетя брали на себя всю работу по хозяйству, давая возможность роженице восстановиться после родов. Сегодня такое встречается редко, но, все же, помогать молодой маме нужно.
Еще задолго до родов можно договориться о том, как разделить обязанности по хозяйству между членами семьи. Не стоит слишком критиковать родившей недавно женщины, и уже тем более не стоит упрекать ее в чем-то, называть слабохарактерной, беспомощной или ленивой. Помните, что она в этот период нуждается в утешении и ласке.
Особо внимательным к родившей жене должен быть ее супруг. Прежде всего, это касается интимной стороны жизни. Довольно часто в послеродовый период женщины испытывают отвращение к сексу, но не стоит давить на нее и принуждать к близким отношениям. Врачи не рекомендуют вступать в интимную близость 1-1.5 месяца по физиологическим причинам. Но в тоже время, секс может помочь выйти из депрессивного состояния. Только он должен быть по обоюдному желанию.
Почему болит мышца под грудью?
Если болит мышца под грудью, это может означать множество не связанных с сугубо мышечным синдромом проблем.
- Синдром Титце или перихондрит, реберный хондрит, синдром передней грудной стенки и другие варианты названий. Судя по многообразию определений синдрома его этиология до сих пор неуточнена, однако клинические проявления изучены достаточно хорошо. Согласно версии автора, впервые детально описавшего синдром в начале прошлого века, заболевание связано с алиментарно-дистрофическим, пищевым фактором, то есть с нарушением обмена веществ и дегенерацией хрящевой структуры. Также существуют теории, объясняющие хондрит постоянной травматизацией, инфекционными и аллергическими заболеваниями. Синдром Титце характерен острой, стреляющей болью в области прикрепления грудины к реберным хрящам, чаще в зоне II-IV-го ребра. Воспаленные хрящи провоцируют болевой симптом, похожий на приступ стенокардии, то есть боль левосторонняя. Однако, нередко отмечаются и жалобы на то, что болит мышца под грудью справа, также часто встречается симптоматика, напоминающая признаки холецистита, гастрита, панкреатита.
- Хроническая форма синдрома Титце называется ксифоидитом или ксифоид-синдромом, когда боль локализована в зоне мечевидного отростка, реже – в нижней части груди (под грудью). Боль иррадиирует в эпигастрий, в зону между лопатками, усиливается в движении, особенно при наклонах вперед. Характерным симптом ксифоидита является усиление болевого ощущения при переедании, переполнении желудка. В отличие от желудочно-кишечных болей ксифоидит проявляется клинически в положении сидя, полусидя.
- Грыжа пищевода(диафрагмы) часто провоцирует боли, схожие с мышечными спазмами внизу груди. Боль ощущается как колика, локализована в загрудинном пространстве, но может переместиться в зону под грудью или в бок, порой напоминая приступ стенокардии. Симптом зависит от положения тела, усиливается в горизонтальной позе и стихает в вертикальной, что помогает отличить его от стенокардических признаков.
- Абдоминальная форма скелетно-мышечных болей в области груди может свидетельствовать о нетипичном развитии инфаркта миокарда. Боль локализуется в верхней части живота, под грудью, сопровождается ощущением тошноты, вздутием живота. Клиника такого синдрома очень схожа с признаками непроходимости кишечника, что значительно затрудняет и диагностику, и своевременность оказания помощи.
Причины возникновения послеродовой депрессии
- физиологические изменения в организме. Беременность и роды всегда связаны с резкими гормональными перепадами. После появления на свет малыша в организме матери резко падает уровень эстрогена и прогестерона. Также может снизиться и количество других гормонов, например, продуцируемых щитовидной железой. Перестройка затрагивает работу кровеносной системы, изменяется артериальное давление, иммунная система и процесс обмена веществ. Все это приводит к тому, что женщина испытывает постоянную усталость, подавленность, она подвержена перепадам настроения;
- эмоциональный фон также может стать причиной развития послеродовой депрессии. В это время женщина часто бывает лишена возможности нормально выспаться, она перегружена домашними заботами. В таком состоянии решение незначительных проблем становится непосильной задачей. У многих мам возникает ощущение того, что они теряют контроль над своей жизнью, также может появиться ощущение собственной непривлекательности. Нередко депрессия развивается на фоне отождествления роженицы с собственной мамой. Происходит переоценка многих событий из детства, заново переживаются неразрешенные конфликты или психологические травмы;
- сложности, связанные с периодом лактации. Новоиспеченная мама должна кормить ребенка и сцеживать молоко вне зависимости от времени суток, часто это происходит в ущерб ночному сну. В первые дни кормление грудью связано с сильнейшими болевыми ощущениями, которые могут быть вызваны трещинами и ранами на сосках. Поводом для развития депрессивного состояния могут стать и лактационные кризы, повторяющиеся каждые 1.5-2 месяца;
- социальные факторы и образ жизни. К развитию послеродовой депрессии также могут привести некоторые особенности жизни. Отсутствие поддержки со стороны близких, наличие финансовых сложностей, трудности, связанные с грудным вскармливанием, а также требования старших детей. Все это может усугубить состояние и привести к развитию депрессии или психоза.
Нередко причины развития психологического расстройства после родов следует искать в наследственных факторах
Но если женщину окружить заботой и вниманием, давать ей возможность для полноценного отдыха и сна, помогать в осуществлении ежедневных домашних дел, то риск возникновения депрессивного состояния будет минимален
Как уже отмечалось выше, на риск возникновения послеродовой депрессии не оказывает влияние возраст женщины и то, сколько раз она уже была матерью. Тем не менее, специалисты определили, что есть женщины, склонные к развитию депрессивного состояния после родов. К этой группе относятся лица, расположенные к развитию любых неврозов, независимо от того, какой ситуацией они были бы вызваны.
Усугубить ситуацию может и наличие у роженицы другого психологического расстройства или заболевания. Вероятность возникновения послеродовой депрессии будет в несколько раз выше, если у женщины уже был опыт, приведший к развитию этого расстройства.
Как действует Афобазол
Средство относят к транквилизаторам, но нужно отметить, что оно выгодно выделяется на фоне других собратьев.
Большинство представителей этой группы воздействуют на бензодиазепиновые рецепторы. В связи с этим существуют некоторые побочные явления таких препаратов, как то: сонливость, мышечная атония, снижение концентрации внимания. Нередки случаи привыкания и синдрома отмены. А вот Афобазол действует очень мягко, минуя все вышеперечисленные осложнения. Он не оказывает воздействия на бензодиазепиновые рецепторы, действуя непосредственно на ГАМК-чувствительные нейроны, повышает их чувствительность.
ГАМК (гамма-аминомаслянная кислота) подавляет повышенную нервную возбудимость мозга. Это — ведущий нейромедиатор, который отвечает за процессы торможения в ЦНС. Он угнетает действие ацетилхолина и адреналина, которые вызывают эмоциональные всплески и боль. Но в то же время ГАМК активизирует энергетический потенциал тканей мозга, стимулирует в нем кровообращение и поглощение клетками глюкозы и кислорода, то есть, улучшает трофику или питание головного мозга.
Афобазол снижает активность подкорковых центров, таких как таламус или гипоталамус, отвечающих за эмоции человека.
Принимая Афобазол, вы защитите нервную систему, не впадая при этом в ступор.
В каких случаях обращаться к врачу стоит немедленно
Если вы давно страдаете заболеванием суставов, но этой весной организм выдал совершенно новые симптомы, например, появился непривычный дискомфорт, нехарактерный хруст и др., не стоит медлить с визитом к врачу. Специалист проведет диагностику артроза, определит динамику развития болезни и, возможно, изменит схему терапии, порекомендовав новые методы.
Если с наступлением весны вы впервые почувствовали «неполадки» суставов, также не оттягивайте с визитом к врачу. Записаться на прием стоит, если:
- боль в суставе не проходит несколько недель;
- появилась скованность движений по утрам;
- иногда слышен хруст или скрип.
Возможно, диагноз артроз и не подтвердится и виной всему окажется чрезмерная весенняя усталость в сочетании с колоссальными физическими нагрузками. Но, если в суставе таки обнаружатся дегенеративные изменения, действовать надо немедленно.
Отправляйтесь на прием к врачу с результатами общего анализа крови, анализом крови на сахар и ревмопробами. Так специалисту будет проще сориентироваться и назначить при необходимости дополнительные анализы – рентген, МРТ или КТ суставов.
Весенний артроз не проходит сам по себе: суставы нуждаются в помощи!
По статистике, артроз затрагивает преимущественно людей старшего возраста. Поэтому многие из них просто не обращают внимания на весеннее обострение, находя облегчение в спазмолитиках и «волшебных» мазях. От подобного бездействия ситуация только усугубляется и может незаметно вылиться в полное обездвижение конечности.
Посадка, прополка, рыхление грунта – все это очень важно, но далеко не настолько, как собственное здоровье, тем более что современная медицина давно не ограничивается простым обезболиванием. Всего несколько внутрисуставных инъекций синтетического вископротеза Noltrex, соблюдение минимальных рекомендаций по диете и физической активности – и вы с легкостью дождетесь осеннего урожая, будучи здоровым и бодрым!
Боль в груди при вегетососудистой дистонии (ВСД) и тревоге
Иногда боль в груди бывает связана с тревожным расстройством или функциональным (временным) расстройством нервной системы — вегетативно-сосудистой дистонии (ВСД). Это расстройство вызывает чувство волнения, тревоги, а иногда может сопровождаться и физическими симптомами, как например, болью в груди, одышкой и сердцебиением. Как правило, эти симптомы возникают у молодых людей и не имеют связи с физической нагрузкой. Если отвлечься на что-то приятное и интересное, симптомы стихают. При этом во время обследования никаких опасных изменений со стороны сердца и внутренних органов не находят.
Более серьезная проблема: спазм сосудов
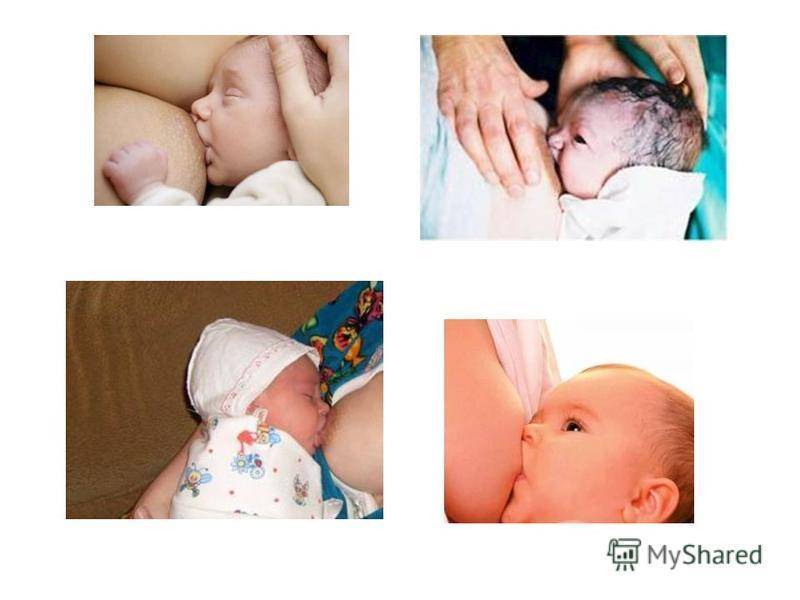
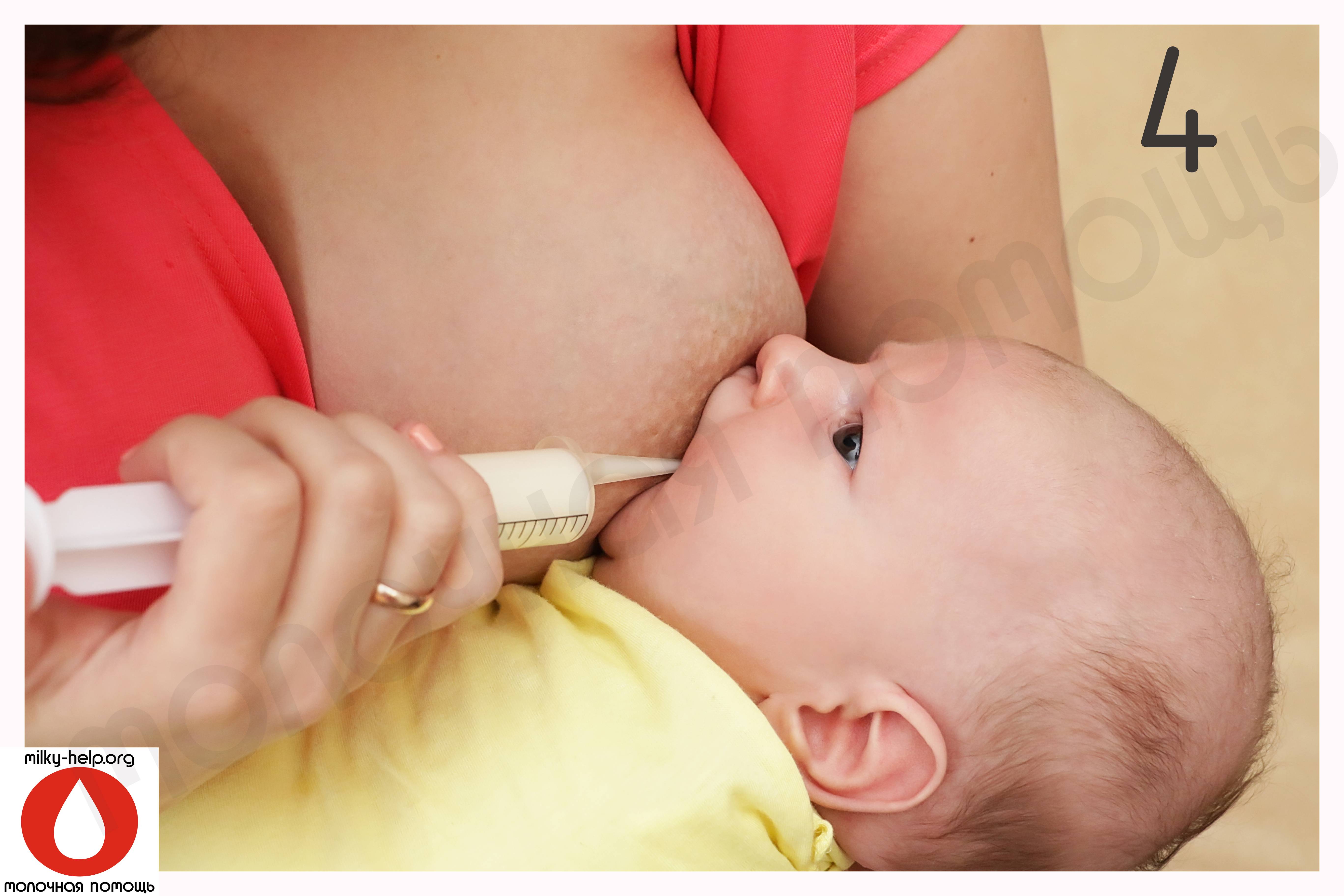
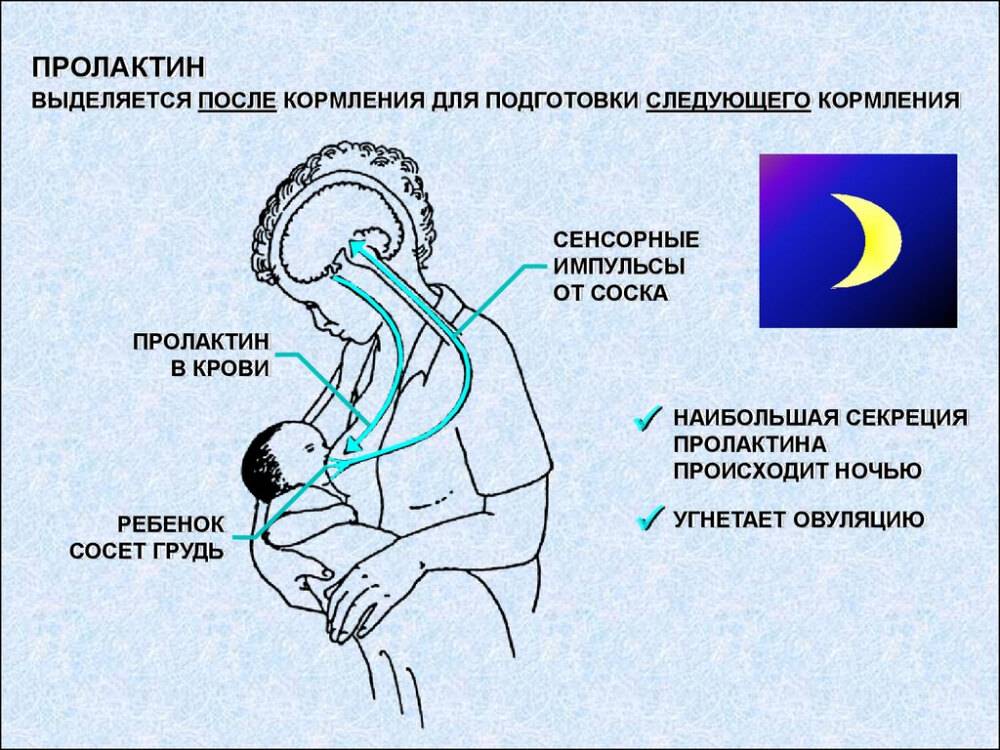
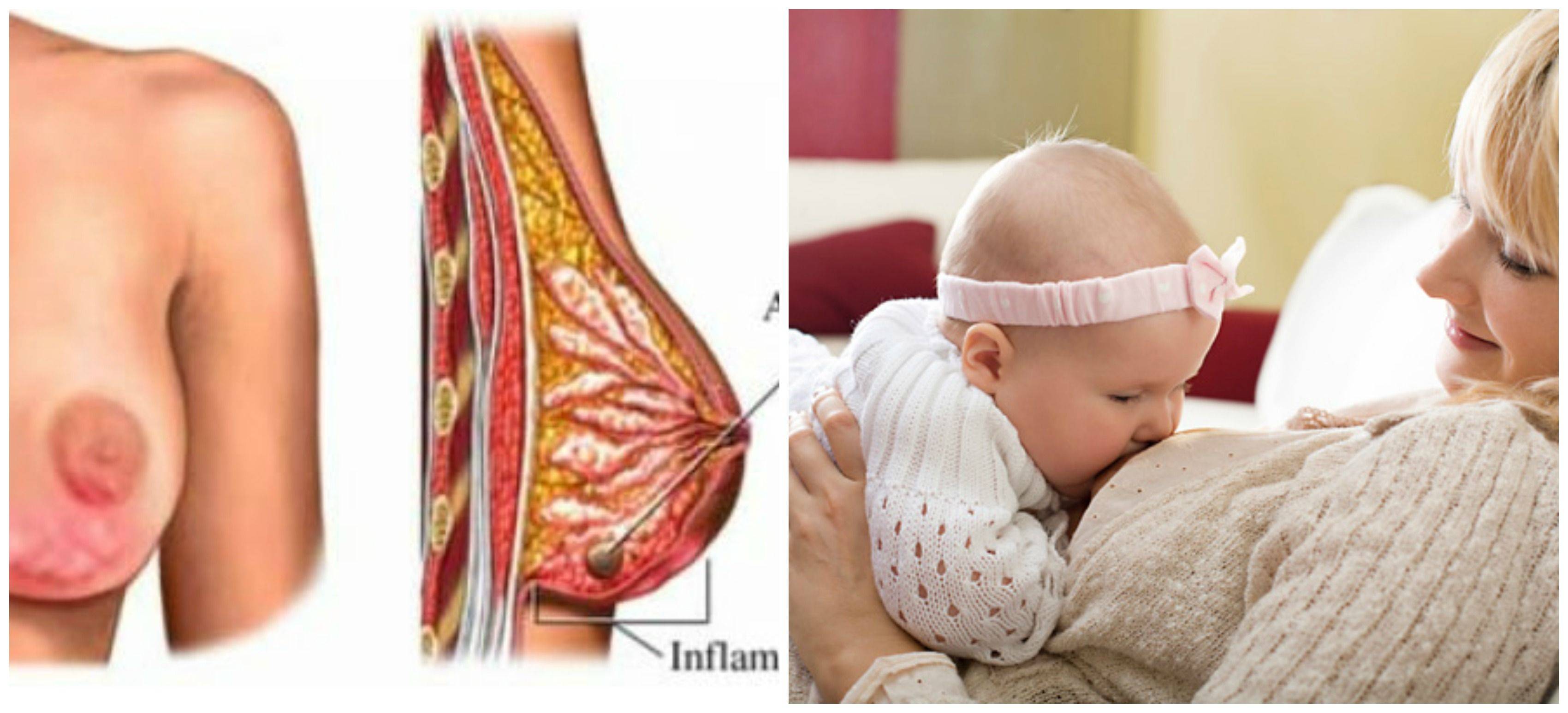
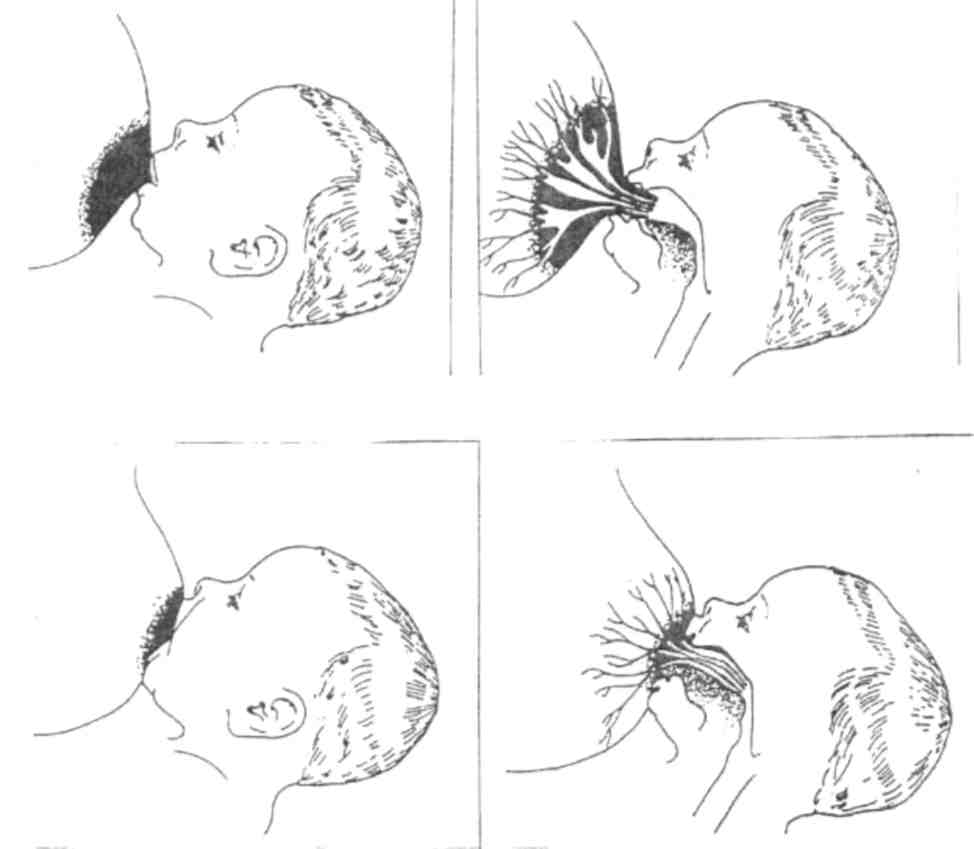
Спазм сосудов, более тяжелое состояние, представляет собой внезапное сужение кровеносного сосуда (в данном случае в тканях соска груди), вызывающее чрезвычайную болезненность. Это может произойти через короткое время после кормления или в промежутках между прикладываниями ребенка.
Спазм сосудов может быть вторичным ответом на боль или травму (поврежденные соски, кандидоз, известный больше как молочница). В этом случае сосок становится белым вскоре после кормления грудью, а не сразу же появляется из детского рта белым и деформированным. Мама может заметить белый круг в период от нескольких секунд до нескольких минут после отъема от груди.
Заживление травм соска, излечение от инфекции или другого источника боли должно устранить спазмы сосудов, хотя они могут еще некоторое время сохраняться после того, как сосок зажил (ранее поврежденная ткань может оставаться чувствительной, но это пройдет).
Синдром Рейно
Сужение сосудов также может быть вызван синдромом Рейно, который вызывает внезапные спазмы сосудов в конечностях, но может распространяться и на область молочной железы. Когда спазм сосудов сосков вызван этим феноменом, обычно наблюдается заметное изменение цвета в три фазы – от белого до синего и красного – по мере восстановления кровообращения. Изменение цвета также может быть двухфазным, от белого до синего.
Синдром Рейно встречается у 3-5 человек из ста и чаще наблюдается у женщин детородного возраста.
Спазм сосудов, вызванный болезнью Рейно, чаще возникает с обеих сторон, а не только в одной молочной железе, длится относительно долго (а не в течение нескольких секунд или нескольких минут). Он также может появляться во время беременности, а иногда вазоспазм соска не связан ни с грудным вскармливанием, ни с вынашиванием.
Спазмы сосудов также могут возникать в пальцах рук или ног. Холод, как правило, вызывает сужение стенок кровеносных путей. Травма соска и другие причины компрессии или спазма сосудов могут усугубить проблему.
Синдром Рейно может повториться при последующих беременностях и лактации.
Поскольку боль в груди, связанная с синдромом Рейно, сильная и пульсирующая, ее часто ошибочно принимают за кандидоз, молочницу соска. Это нередкая инфекция для матерей, и ее распространенность и симптомы приводят к ненужному лечению от молочницы тех, чьи проблемы вызваны синдромом Рейно.
Надо помнить, что эта патология не вызвана грудным вскармливанием. Она может быть у кого угодно. Но при лактации она влияет на кормление грудью.
Причиной синдрома могут быть как физиологическая реакция организма, так и некоторые лекарственные препараты и заболевания. К таким провокаторам относят:
Причины боли в мышцах груди
Причины торакалгии так же, как и причины боли в мышцах груди могут быть связаны как с вертеброгенными патологиями, обусловлены конкретно мышечными поражениями, так и нейрогенными факторами, а также заболеваниями сердца и желудочно-кишечного тракта. Собственно торакалгические синдромы – это ущемление, раздражение или сдавление межреберных нервов, результатом которого является мышечный спазм и боль различного характера, локализации и длительности. Таким образом, любая причина торакалгии в той или иной степени может быть фактором, провоцирующим боль в мышцах груди.
Существует несколько хорошо изученных клинических форм торакалгии вертеброгенного характера, которые диагностируются в 65-70% случаев: 1.
Функциональная торакалгия, обусловленная дегенеративными изменениями позвоночника в нижне-шейном отделе. Боль в груди, в нервных окончаниях и мышцах локализуется в верхней зоне и иррадиирует в шею, плечо, часто в руку. Симптом напрямую связан с состоянием позвоночника и может усиливаться при различных движениях, физической нагрузке 2.
Торакалгия, вызванная дегенеративными процессами в верхне-грудном отделе позвоночного столба. Синдром отличается диффузной болью в загрудинном пространстве, между лопатками, зависит от глубины дыхания, но совершенно не меняется при движениях в силу малоподвижности 3.
Боль в груди, в спине, связанная с поражением лопаточной зоны. Боль характерна колющими, острыми, режущими ощущениями, зависит от глубины дыхания, частично от движений и иррадиирует в сторону направления межреберных нервных окончаний 4.
Торакалгия, обусловленная поражением, сдавлением передней части груди. Боль ноющая, длительная, локализована в середине или нижней части грудной клетки, зависит от двигательной активности
Следует отметить, что причины боли в мышцах груди могут быть как вертеброгенного, так и невертеброгенного характера:
- Остеохондроз.
- Кифосколиоз.
- Ксифоидалгия.
- Травмы позвоночника (грудной отдел).
- Синдром Титце.
- Инфекционные заболевания (герпес).
- Грыжи, ущемления, протрузии дисков.
- Вертебро-мышечный коронарный синдром.
- Миалгия, связанная с перенапряжением, подъемом или перемещением тяжестей.
- Миофасциальный болевой синдром – скелетно-мышечная торакалгия.
[], [], [], []
5 советов тем, кто страдает от весеннего артроза
1. Не отказывайтесь от медпрепаратов.
Помогут средства, которые используются в лечении артроза и остеоартроза, – обезболивающие и противовоспалительные. Принимать их можно перед нагрузкой и после нее, если возникнет необходимость. Какие препараты подойдут именно вам, лучше проконсультироваться у специалиста.
2. Озадачьтесь механической защитой сустава.
Если предполагается нагрузка на коленный сустав, стоит заранее приобрести или изготовить наколенники. Подойдут обычные эластичные бинты, которые зафиксируют проблемный участок. Обезопасить локтевой или лучезапястный сустав можно с помощью специальных бандажей. Главное – правильно подобрать размер. Можно использовать те же эластичные бинты, если рядом есть кто-то, кто сможет выполнить эту процедуру: самостоятельно выполнить такой маневр вряд ли удастся.
Наколенники защитят сустав от чрезмерных нагрузок
3. Подкорректируйте режим питания.
Как правило, лечение артроза или остеоартроза необходимо людям с избыточной массой тела, и весенний артроз – не исключение. Болью, дискомфортом и хрустом суставы сигнализируют о том, что им сложно справляться с такой нагрузкой. Поэтому никогда не будет лишним избавиться от лишнего веса.
Для этого:
- ешьте не только меньше, но и правильные, полезные продукты;
- придерживайтесь принципа раздельного питания, например употребляйте мясо или рыбу с овощами, а не с картошкой или хлебом;
- дополните рацион полезными для суставов ненасыщенными омега-3 жирными кислотами из растительных масел – льняного, тыквенного, а также авокадо;
- начните употреблять свежий имбирь – очень полезный продукт при диагнозе артроз;
- введите в меню твердый сыр в количестве до 30 г – натуральный источник кальция.
Сбросить вес гораздо легче в мечтах, чем в реальности. Сколько людей – столько и способов похудения, а сила воли есть далеко не у каждого. Если вы не готовы изнурять себя голодовками и чрезмерными тренировками, попробуйте три простых способа, которые в комплексе наверняка помогут вам избавиться от пары-тройки лишних килограмм и оздоровить суставы:
4. Обеспечьте хрящи жидкостью.
Поскольку гиалуроновая кислота подобно губке впитывает жидкость, ее объем в организме необходимо регулярно пополнять. При дефиците воды вещество высыхает, что приводит к истончению хрящевой прослойки. Неудивительно, что страдает и синовиальная жидкость в суставе – артроз прогрессирует.
Очень важно, особенно в период весеннего обострения заболевания, выпивать достаточно обычной чистой воды – 20-30 мл на 1 кг веса. В среднем это составляет около 2 л
Однако есть и исключения. Гипертоникам и людям, страдающим заболеваниями сердечно-сосудистой системы, так много пить нельзя, так как это создает дополнительную нагрузку на сердце из-за увеличенного объема крови.
Помогите суставам адаптироваться к весенним нагрузкам – пейте воду!
5. Не откладывайте визит к специалисту.
Врачи советуют пациентам с диагнозом артроз обследоваться в плановом порядке осенью и весной. Если из года в год симптоматика не ухудшается, вполне сможете обойтись привычными средствами для лечения остеоартроза. Однако в этом необходимо убедиться с помощью ревматолога или ортопеда.
На приеме у специалиста можно узнать о новых методах борьбы с этим заболеванием. Например, если раньше вы практиковали только хондропротекторы, возможно, пришло время пройти курс внутрисуставных инъекций «Нолтрекс» и облегчить симптоматику на дольше, чем 9-12 месяцев.
Обзор
Боль в грудной клетке, в сердце, в груди может быть вызвана самыми разными причинами, в том числе, сердечным приступом, поэтому к ней никогда нельзя относиться легкомысленно.
Ниже описываются самые распространенные заболевания и состояния, которые сопровождаются болью в грудной клетке. В отдельной статье вы сможете почитать о болях в молочной железе. Эта информация поможет вам понять, с чем может быть связана боль, в каких случаях нужно обратиться на прием к врачу, а когда потребуется срочно вызвать скорую помощь.
Особенно серьезно нужно относиться к боли в грудной клетке в том случае, если вы курите, страдаете от повышенного артериального давления (гипертензии), диабета, высокого уровня холестерина в крови или ожирения. Эти факторы повышают риск заболеваний сердца. А боли в сердце являются самыми опасными и без своевременной медицинской помощи могут привести к смерти.
Боль в груди считается сердечной, если она:
Боль в грудной клетке при остеохондрозе
Боль в грудной клетке при остеохондрозе позвоночника может быть очень похожей на сердечную боль. Она возникает при неловком движении, иногда, в положении лежа или сидя. Может быть острой и интенсивной или развиваться постепенно и иметь ноющий тянущий характер. Боль в грудной клетке может сопровождаться онемением правой или левой руки, распространяться в лопатку или вдоль по позвоночнику. При выраженной боли наблюдаются трудности при дыхании (невозможность сделать глубокий вдох), страх смерти, как при инфаркте. Отличить такую боль от боли в сердце можно по следующим признакам:
- возникает или усиливается уже после физической нагрузки, а сердечная боль — во время нее, когда пульс и частота дыхания учащены;
- боль зависит от положения тела, можно выбрать позу, в которой боль минимальна или отсутствует;
- при надавливании пальцами на точки вдоль позвоночника можно обнаружить место наибольшей чувствительности и болезненности.
Однако чтобы наверняка убедиться, что причина боли — проблемы с позвоночником, а не с сердцем, обратитесь к врачу. Кроме остеохондроза есть и другие заболевания костей, суставов и мышц, которым могут вызвать боли в грудной клетке.
Например, тянущая поверхностная боль в груди, возникшая при резком движении может быть связана с растяжением мышц или их воспалением – миозитом. Отдых и покой быстро приносят заметное облегчение и мышцы вскоре восстанавливаются. При прощупывании через кожу неприятные ощущения возникают в проекции поврежденной мышцы.