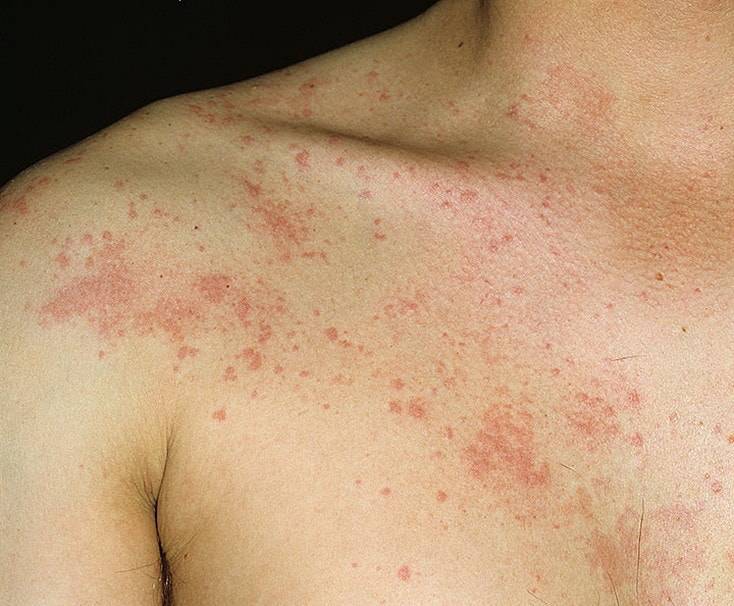
Что такое дальтонизм?
Дальтонизм — это заболевание, для которого характерно снижение или полная утрата способности различать цвета. Очень часто люди, которые страдают этой патологией, не могут различать красный и синий цвета. Каждый фоторецептор сетчатой оболочки глаза «отвечает» за определенный оттенок. Всего существуют три вида пигментов:
- красный;
- синий;
- желтый.
Они являются основой спектра. Только с их использованием можно получить другие оттенки, например, оранжевый, голубой или бардовый. Кстати, дальтонизмом страдали и многие художники, среди которых: Винсент Ван Гог, Михаил Врубель, Илья Репин.Фоторецепторы располагаются в центре сетчатки, который называется «желтым пятном». Внутри каждого из них содержится специальный пигмент. От количества пигмента зависит, как сетчатая оболочка глаза будет различать цвета. Если содержание пигмента нарушается или какой-то из них отсутствует полностью, то изменяется и восприятие цвета. Дальтонизм может развиться до абсолютной цветовой слепоты, когда человек утрачивает способность воспринимать все оттенки и цвета.
В чем заключаются минусы гиперопеки над ребенком?
Хочется начать с хорошего, но положительных сторон здесь как таковых нет. Гиперопека обеспечивает не решение проблем, а только лишь самоуспокоение. Полностью контролировать все вокруг невозможно. Дети могут пораниться на ровном месте или, наоборот, выйти «сухими» из воды. Да, загнав малыша в тесные рамки, родители смогут обеспечить ему относительную безопасность. Но разве можно лишать ребенка свободы? Сверхопека имеет массу недостатков:
Ребенок растет ограниченным и беспомощным.
С рождения пребывающий в сковывающих условиях малыш не имеет возможностей учиться решать проблемы самостоятельно. А ведь человеческая жизнь полна трудностей и препятствий! Только представьте: ребенок вырос, и совершенно не понимает, кто он, что ему делать со своей жизнью, как преодолевать препятствия и делать правильные выводы из совершаемых ошибок; мамы и папы рядом нет, подстраховать некому, есть только безумный страх опасности, который ему постоянно прививали.
Чадо может выйти из-под родительского контроля и стать неуправляемым.
Если малыш изначально имел волевой характер, но его побуждения постоянно подавляли, то высока вероятность того, что в старшем возрасте ребенок будет выражать протесты против установленных правил. Подросток может бунтовать, отрекаясь от своей семьи и обрывая контакты с родителями. И винить его в этом будет неправильно, ведь такое поведение с его стороны станет результатом жажды полноценной жизни.
Вероятность формирования у ребенка потребительского отношения к людям.
Привыкший жить в окружении чрезмерной заботы малыш может вырасти в эгоистичного, излишне требовательного к окружающему миру взрослого человека. Он будет постоянно ждать «обслуживающий персонал», который сделает его жизнь комфортной. Разумеется, такой человек будет испытывать существенные трудности при выстраивании дружеских и романтических отношений.
Вероятность формирования у ребенка стойкого стремления быть угодным.
Сломленные гиперопекой дети, привыкшие во всем полагаться на решения старших, нередко становятся тихими спутниками, жертвами без права голоса, которых постоянно подавляют другие люди. Сложно поверить, что на такую судьбу их обрекли любящие родители!
Всем известно, что успешная личность — это лидер; тот, кто не боится падать и подниматься вновь; человек, который верит в себя и свои силы. У жертвы родительской гиперопеки мало шансов стать сильной и уверенной личностью, ведь такому ребенку буквально прививается чувство беспомощности перед целым миром наряду с неспособностью постоять за себя, добиться хоть какого-нибудь успеха без посторонней помощи.
Признаки синдрома
Приступ паники, как правило, развивается внезапно. И может застать больного в любом месте, в любое время суток. Его проявления различны: от безудержного, мучительного чувства страха и тревоги до внутреннего дискомфорта. Паническую атаку с неярко выраженными симптомами называют «паникой без паники». При этом доминируют физиологические симптомы.
Продолжительность приступа может быть всего несколько минут, в других случаях он длится несколько часов. Но в среднем его длительность составляет 20–30 минут. ПА повторяются в одной ситуации с периодичностью 1–2 раза в день, в других – несколько раз за месяц. Впервые испытав подобные ощущения, человек сохраняет о них память на всю жизнь.
Бывает невероятная случайность, когда больной подвергается приступам всего пару раз за всю жизнь. Они бесследно исчезают, предположительно, после прекращения действия стрессового фактора.
Приступ панической атаки сопровождается следующими симптомами:
Психологические | Физиологические (вегетативные) |
|
|
Первый случай панической атаки выражается сверхсильным страхом умереть. Его сила настолько мощная, что может доводить пациента до состояния аффекта. В последующих случаях чувство неизбежной смерти трансформируется в определенную фобию. Это может быть боязнь сойти с ума, задохнуться и др.
Бывают ситуации, когда состояние не сопровождается тревожно-фобическим комплексом. На первый план выходят эмоциональные симптомы: апатия, чувство ненужности, агрессия, нервозность.
После пароксизмы больные ощущают себя обессиленными и разбитыми.
Чаще всего панические атаки встречаются в возрасте 25–50 лет. От патологии страдает примерно 5% человечества. И что интересно, в основном жители крупных городов. В пожилом возрасте такие пароксизмы возникают редко, имеют стертый характер и становятся пережитками атак, случавшихся в молодости.
Те, кто хоть раз в жизни пережил подобное состояние, описывают его с ужасом и волнением.
Например, девушку приступ застал, когда она ехала в машине с мужем и ребенком. Появилось ощущение нехватки воздуха, нереальный ужас пробирал с головы до пят. В одно мгновение появилось желание открыть дверь и выскочить из салона. Сдержала оживленная трасса.
Другого пациента охватывал страх при появлении определенных звуков. Ощущалось противное покалывание в ладонях. Накатывает волнение, от которого путаются мысли и отнимается язык.
Женщина описывала проявления панической атаки у своего мужа, когда они гуляли в парке и говорили о родственнике, у которого недавно случился инфаркт. Она заметила, что внезапно у мужа начали трястись руки и плечи. Он покрылся потом, он даже стекал каплями. Лицо побледнело, практически перестал дышать (не мог сделать вдох), взгляд был блуждающий и неосознанный. Мужчина был уверен, что умирает. Домой добирались почти 2 часа, тогда как обычно на это уходило 20 минут. Он постоянно останавливался, садился на землю, и приступ повторялся.
Судороги у детей первого года жизни

У малышей первого года жизни судороги возникают значительно чаще, чем у детей старшего возраста. Это связано с анатомо-физиологическими особенностями нервной системы малышей. Судороги, развившиеся у новорожденных, называются неонатальными. Их частота варьирует по разным данным: от 1,1 до 16 на 1000 новорожденных малышей.
Каковы основные причины появления судорог новорожденных младенцев?
- Последствия родовых травм;
- Проявления билирубиновой энцефалопатии (из-за сильной желтухи);
- Последствия перенесенной тяжелой гипоксии и асфиксии;
- Проявления внутриутробной инфекции, или той инфекции, которая развилась после рождения;
- Врожденные пороки развития мозга;
- Поражение головного мозга, возникшие из-за употребления матерью при беременности алкоголя, наркотиков и токсических веществ;
- Транзиторные обменные нарушения (недостаток глюкозы, кальция, магния, нарушения обмена натрия и др.);
- Врожденные обменные болезни (фенилкетонурия, галактоземия и др.);
Личный опыт
Светлана, 22 года
У нас в семье большое горе. Наша долгожданная малышка родилась больной. Хотя сначала мне казалось, что все хорошо. Она сосала грудь с аппетитом, была активной. Но еще в роддоме внезапно начались судороги. Врач сказала, что домой выписываться нельзя. Нас перевели в детскую больницу на обследование в областной центр. На МРТ нашли множественные кисты в головном мозге. Откуда это все? Я ничем не болела при беременности. Роды прошли легко. Врачи думают, что я перенесла инфекцию в раннем сроке беременности. А я считаю, что повлияла моя профессия. Я работаю маляром, и дышала краской до 30 недель! Судороги повторяются у дочки каждый день. Я все время плачу, врачи подбирают лечение и не дают никаких прогнозов. Быть может нам смогут поставить точный диагноз и найти причину развития судорог. Но пока в диагнозе стоят страшные буквы «ВПР» (врожденный порок развития).
На первом году жизни есть и другие причины появления судорог, о которых не сказано выше. Многие из них являются причинами судорог у детей старшего возраста. К ним относятся:
- Инфекционные болезни (грипп, различные менингиты, энцефалиты и другие инфекции), интоксикации, отравления;
- Черепно-мозговая травма;
- Нежелательные реакции после прививок;
- Эпилепсия;
- Опухоли мозга;
- Врожденные пороки сердца;
- Спазмофилия при наличии выраженных симптомов рахита;
- Факоматозы (некоторые наследственные болезни, при которых поражаются кожа, нервная система, внутренние органы);
- Аффективно-респираторные судороги, связанные с отрицательными эмоциями ребенка.
Личный опыт
Ольга, 28 лет
Наш сын Тимур рос и развивался как все дети. Беременность и роды прошли хорошо. Из роддома нас выписали на 4 день. В 6 месяцев Тиме сделали вторую прививку АКДС. На следующий день у него высоко поднялась температура. Я дала ему жаропонижающее, температура быстро упала и тут же снова резко поднялась до 39. Ему на этом фоне резко стало плохо: он стал терять сознание, и его стало потряхивать. Я испугалась, вызвала «скорую». Пока ехала «скорая», Тимур пришел в себя. Врач сделал укол и госпитализировал нас в инфекционку. Больше судорог не было, а температура повышалась еще 2 раза, но не так высоко. Нас обследовали в течение недели и выписали домой с диагнозом «фебрильные судороги». Скоро сынуле 2 года, судорог больше не было. Надеюсь, и не будет. Лекарств не назначали. Прививки далее нам делали щадящие, АДС-М. Перенес он их хорошо.
Как определить дальтонизм у ребенка 6 лет?
К 6 годам у ребенка уже складывается представление о цветовой палитре. Детям этого возраста становится сложнее четко называть цвета окружающих предметов. Часто бывает так, что дальтонизм ребенка становится большой неожиданностью для его родителей. Происходит это обычно потому, что слыша от сверстников, что елка зеленая, а шар — красный, ребенку до 6 лет сложно с этим не согласиться. Он не знает другой палитры цветов, а потому полностью доверяет этой. На самом деле, и елка, и шар воспринимаются его глазами, как серые. Однако родителям он может называть правильные цвета, так как их он слышит от окружающих. В этом и заключается проблема диагностики дальтонизма.

Детям старше 4 лет, но младше 6, которые страдают дальтонизмом, сложнее озвучивать цвета окружающих их предметов. Многие начинают делать это позже своих ровесников. Очень часто родители стараются самостоятельно научить своего малыша различать цвета. Для этой цели они неоднократно повторяют название одного из них. В случаях дальтонизма у ребенка он воспринимает цветовой спектр в искаженном варианте, но не способен определить это самостоятельно. Часто бывает и так, что пациенту ставят данный диагноз уже во взрослом возрасте, например, при проверке зрения в военкомате или получении водительских прав.
Осложнения
Наиболее грозным осложнением эпилепсии является эпилептический статус. Это состояние характеризуется следующими друг за другом приступами судорог, между которыми человек не приходит в себя. Это состояние требует экстренной медицинской помощи ввиду высокого риска развития отека головного мозга, остановки дыхания и сердцебиения.
Внезапно возникший приступ эпилепсии может стать причиной падения и травмы. Кроме того, частые приступы и отсутствие качественного лечения приводит к постепенному ухудшению умственной деятельности и деградации личности (эпилептическая энцефалопатия). Это особенно характерно для алкогольной эпилепсии.
Разновидности болезни
Наше ухо состоит из трёх областей: наружной, средней и внутренней. Первая — это видимая часть уха, которую мы в повседневной жизни и называем ухом. Средний и внутренний отделы не видны и имеют сложное строение. Появление острого воспаления уха у детей может коснуться каждой из его части, поэтому диагноз подразделяют соответственно на наружный, средний и внутренний отит.
Две трети зафиксированных случаев болезни приходится на острый средний отит. У детей до года – двух лет этот процент ещё выше. Так как болезнетворные микроорганизмы попадают в среднее ухо из носоглотки.
Острое воспаление среднего уха представлено катаральной, экссудативной и гнойной стадиями. Катаральное воспаление считается острым воспалением начальной стадии. В этот период больной начинает ощущать заложенность в ухе и ухудшение слуха. При экссудативной форме образуется вязкий секрет — именно он, накапливаясь, вызывает болевые ощущения. Отличительная особенность острого процесса этого типа воспаления — гноетечение из уха. Это самая тяжёлая разновидность болезни, сопровождаемая высокой температурой.
Если средний острый отит у детей не лечить, начинается развитие отита внутреннего отдела — лабиринтит. Для детей такое состояние крайне опасно и требует правильного лечения. Иначе последствия могут быть очень тяжелыми.
Запишитесь на приём прямо сейчас!
Позвоните нам по телефону +7 (495) 642-45-25 или воспользуйтесь формой обратной связи
Записаться
Исходя из продолжительности заболевания, разделяют отит в острой форме, подострой и хронической. Острое течение болезни характеризуется стремительным началом, длится такое состояние не больше трёх недель. Если болезнь у ребёнка длится от трёх недель до трёх месяцев, мы говорим о подострой форме. Если острое заболевание не лечить или лечить острый воспалительный процесс неправильно, произойдёт хронизация воспалительного процесса. Такое заболевание уже будет длиться более трёх месяцев.
Признаки отита
С какими же симптомами отита у малышей сталкиваются родители? Симптоматика непосредственно зависит от места расположения воспаления.
При наружном воспалении видимая часть органа слуха краснеет и отекает, больного беспокоит зуд. Ещё один признак наружного воспаления — боль во время пережёвывания пищи или глотании. Если у ребёнка болит ушная раковина — это нетрудно проверить: слегка потяните за мочку уха, и по реакции малыша всё сразу будет понятно. Заболевание наружного уха бывает очаговым или диффузным. При очаговом воспалении проявляются фурункулы, то есть воспаление точечное. Как только фурункул созревает, и из него выходит гнойное содержимое, болевой синдром проходит. При диффузном типе течения воспаляется слуховой проход полностью или какая-то его область. Кожные покровы слухового прохода при этом шелушатся, зудят, иногда проявляются волдыри.
При остром среднем отите проявления недуга зависят от характера воспаления. При отите у детей с катаральной форме заболевания у ребёнка появляется следующая симптоматика:
- острая боль, которая периодически отдаёт в виски или челюсть (в ухе «стреляет»);
- повышенная температура тела;
- чувство заложенности в ушах;
- сонливость, малыш становится капризным, беспокойным;
- иногда возможна рвота.
Если своевременное лечение острого отита у ребёнка на начальной стадии не проводить, болезнь перейдёт в гнойную стадию. При ней боль становится более нетерпимой, слух заметно снижается. Если произошла перфорация (разрыв) барабанной перепонки, из уха начинается гноетечение.
Если лечение острой формы отита не проходило на должном уровне либо было начато очень поздно, с большой долей вероятности заболевание станет хроническим. При таком заболевании симптомы выражены слабо, болевые ощущения терпимы. Для хронического диагноза характерны гнойные выделения из уха, поскольку барабанная перепонка не успевает зарасти, характерен звон в ушах, а слух постепенно будет ослабевать.
При лабиринтите наблюдаются частые головокружения, тошнота и рвота.
Как проявляется эписиндром?
Провокатором становится раздражение тканей коры или глубинных отделов, которое вызывает локальную и ограниченную во времени вспышку электрической активности клеток по типу «короткого замыкания». При этом остальные клетки головного мозга из-за кислородного голодания снижают уровень судорожной готовности, то есть быстрее реагируют на возбуждение.
Важно!
Стабильного очага аномальной электрической активности в тканях мозга при этом нет.
Чаще всего первое проявление эписиндрома отмечается при лихорадочном состоянии – фебрильные судороги у детей входят в этот общий термин. Причина – нарастание внутричерепного давления и начало кислородного голодания мозга.
Как проявляется судорожный приступ у ребенка? Внезапное повышение тонуса конечностей (напряженные руки и ноги), мышечные спазмы, подергивания, дрожание, тики, кивки, раскачивание, сгибание туловища, заведенные глаза, остановка дыхательных движений. Приступы могут начинаться как во время бодрствования, так и во сне. Ребенок обычно находится в сознании.
Диагностика
Диагностикой и лечением эпилепсии занимаются неврологи. Некоторые из них специально расширяют свою квалификацию именно в этом направлении, что позволяет им действовать еще более эффективно.
Обследование больного с подозрением на эпилепсию включает в себя следующие методики:
сбор жалоб и анамнеза: врач подробно расспрашивает пациента о беспокоящих его симптомах, выясняет время и обстоятельства их возникновения; характерным признаком эпилепсии является появление приступов на фоне резких звуков, яркого или мигающего света и т.п.; особое внимание уделяется наследственности, перенесенным травмам и заболеваниям, образу жизни пациента и его вредным привычкам;
неврологический осмотр: врач оценивает мышечную силу, кожную чувствительность, выраженность и симметричных рефлексов;
ЭЭГ (электроэнцефалография): процедура регистрации электрической активности мозга, позволяющая увидеть характерную активность эпилептогенного очага; при необходимости врач может попытаться спровоцировать перевозбуждение с помощью вспышек света или ритмичных звуков;
МРТ головного мозга: дает возможность выявить патологические участки и образования: опухоли, трещины, очаги ишемии, последствия перенесенного инсульта и т.п.;
ангиография сосудов головы: введение в кровь контрастного вещества с последующей рентгенографией; позволяет увидеть участки сужения сосудов и ухудшения кровотока;
УЗИ головного мозга (Эхо-энцефалограмма): используется у детей первого года жизни, у которых еще не закрылся родничок; визуализирует опухоли и другие объемные образования, скопление жидкости и т.п.;
реоэнцефалография: измерение электрического сопротивления тканей головы, с помощью которого можно диагностировать нарушения кровотока;
общие обследования: общие анализы крови и мочи, биохимия крови, тесты на инфекции, ЭКГ и т.п. для комплексной оценки состояния пациента;
консультации узких специалистов: нейрохирурга, токсиколога, нарколога, психиатра и т.п
(назначается в зависимости от предполагаемой причины приступов).
Список исследований может меняться в зависимости от возраста больного, вида приступов, наличия хронических патологий и других факторов.

Как можно определить дальтонизм с помощью теста?
Такой диагноз, как дальтонизм подтверждают при помощи полихроматических таблиц или проведения специальных тестов. Наиболее популярной считается методика Ефима Рабкина. Она включает в себя несколько таблиц. Пациенту по очереди показывают около трех десятков цветных таблиц. Рисунки на них выполнены в форме точек и кружочков разной окраски. Такой способ позволяет выявить дальтонизм у детей и у взрослых. Потому он считается универсальным.

Второй тест был придуман японским офтальмологом Шинобу Ишихара. Пациенту предлагают прочесть текст, который состоит из красочных пятен. По итогам теста окулисты определяют наличие дальтонизма у детей и у взрослых. Оба метода используются только для диагностики психически здоровых пациентов. Проведение тестов у людей с психическими отклонениями покажет неверные результаты.
Судороги у ребенка: симптомы болезни?

Судороги у грудного ребенка бывают похожи на тремор или дрожь, следствия физиологической незрелости центральной нервной системы. Почему у ребенка судороги, может понять специалист. Иногда для дифференциации физиологических проявлений от симптомов болезни требуется только осмотр, но бывают ситуации, когда судороги у ребенка — симптомы наличия заболеваний.
При таком явлении, как судороги маленького ребенка, необходимо показать врачу. Особенно это относится при явлении судороги у детей до года. Настораживать родителей должны миоклонии и судороги при температуре у ребенка. В таком случае, возможно, судороги у ребенка — симптомы инфекций или нарушений развития.
Для детей старше года характерны доброкачественные миоклонии — ножные судороги во сне у ребенка, сокращения мышц, подергивания. Подобные миоклонические судороги ночью у ребенка физиологичны и вызваны, как правило, обилием дневных впечатлений и физической активности.
Как возникает сенсорная афазия
Причины потери способности к связанной речи лежат в повреждении коры височной доли головного мозга. Это может быть следствием:
- черепно-мозговых травм;
- эпилепсии;
- аневризмы сосудов головного мозга;
- опухолей;
- инфекций — энцефалитов, менингитов и других заболеваний, поражающих мозг и его оболочки;
- абсцессов, возникающих как осложнения отита либо по другим причинам;
- тяжелых заболеваний, сопровождающихся нейродегенерацией или демиелинизацией нервных волокон;
- инсульта.
Последние две причины у детей встречаются крайне редко, но, к сожалению, полностью исключить их нельзя.
Профилактика и диета
Профилактика эпилепсии – это здоровый образ жизни. Врачи рекомендуют:
- избегать стрессов и переутомления;
- своевременно лечить любые инфекции и воспалительные процессы, включая кариес;
- минимизировать (а лучше, исключить совсем) интоксикации, включая алкоголь и курение;
- поддерживать индекс массы тела в пределах нормы;
- регулярно заниматься спортом на любительском уровне, больше гулять;
- полноценно высыпаться и отдыхать.
Диета при уже диагностированной эпилепсии, а также повышенном риске ее развития должна соответствовать принципам правильного питания:
- достаточное количество и правильный баланс макро- и микронутриентов (витамины, минералы), а также воды;
- дробное питание небольшими порциями;
- исключение или резкое сокращение специй, кофе, черного чая, газированных напитков и т.п.
Некоторые формы эпилепсии подлежат коррекции с помощью кетогенной диеты, отличающейся минимальным количеством углеводов, средним – белков и высоким – жиров (до 80% всех калорий). Переход на этот стиль питания должен проводиться только с разрешения врача и проходить под его строгим контролем.
Острый и рецидивирующий обструктивный
Обструктивный острый бронхит — одна из форм бронхита, сопровождающаяся нарушением проходимости дыхательных путей (непроходимостью). Клинические симптомы обструктивного бронхита у детей очень похожи на симптомы обычного острого бронхита, но есть и некоторые особенности.
Отделение обструктивного бронхита:
- одышка;
- кашель;
- повышение температуры;
- катаральные явления;
- ухудшение общего состояния ребенка;
Выраженность симптомов зависит от этиологического фактора, вызвавшего заболевание.
Заболевание начинается остро, с кашлем, повышением температуры тела и одышкой. Проблемы с дыханием могут возникать с первых дней или с 3-го по 5-й день. Одышка на выдохе (выдохе), проявляющаяся в виде частой одышки с продолжительным выдохом.
Механизм образования одышки заключается в сокращении гладкой мускулатуры бронхов, отечности слизистой оболочки и закупорке просвета бронхов густой и липкой мокротой. Основное звено в этом процессе — закрытие просвета желудочно-кишечного тракта мокротой. С этим связана одышка на выдохе, потому что на выдохе поток воздуха перемещает мокроту по дыхательным путям, что приводит к ее скоплению и закрытию просвета.
Он усиливается в период эструса и достигает максимума в остром периоде, а после его разрешения постепенно спадает и исчезает на 7-10 день болезни.
Кашель появляется с первых дней и продолжается до выздоровления. Являетсясухой, очень интенсивный, судороги, мокрота не отходит. Вследствие бронхита наблюдается отхождение мокроты, при этом уменьшается выраженность одышки. Мокрота мелкая, бесцветная, без запаха, очень густая и липкая.
Температура тела повышается незначительно, до 37-38 ° С. Остальные симптомы аналогичны симптомам острой респираторной инфекции. Иногда болезнь протекает без повышения температуры и без кашля.
Катаральные воспаления слизистых оболочек ЛОР-органов (ринит, фарингит, ларингит) сопровождают
- насморк;
- Потливость и боль в горле.
Фото ангины при бронхите у детей:
Ухудшение общего состояния проявляется слабостью, сонливостью, беспокойством, головной болью, усилением одышки из-за физических нагрузок.
Объективно наблюдается вовлечение в дыхание вспомогательных мышц, вздутия носа, сужение межреберных промежутков на выдохе, цианоз носогубного треугольника.
Дыхание становится громким, резким, сухие хрипы или хрипы слышны во всех легких и даже на расстоянии. Грудь увеличена в объеме за счет и постоянно находится как бы в состоянии вдоха.
Обострения рецидивирующего обструктивного бронхита протекают как острый обструктивный бронхит.
Лечение
Детям с врожденной эпилепсией требуется длительный курс лечения противосудорожными препаратами. Практикуется монотерапия, когда подбирается одно лекарственное средство. Сначала его дозировки небольшие, но постепенно их увеличивают.
Также могут применяться и немедикаментозные методы терапии — психотерапия, гормональное лечение, кетогенная диета.
Хирургические методы применяются редко. Операция может быть назначена для лечения резистентных форм эпилепсии. Для этого может назначаться темпоральная лобэктомия, темпоральная резекция, гемисферэктомия и другие методы.