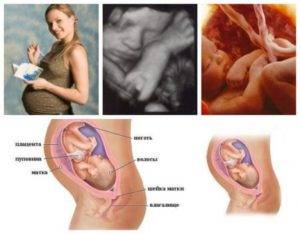
Патологические состояния
Физиологические отеки возникают у каждой беременной женщины и не доставляют ей дискомфорта, кроме недовольства своим внешним видом. Приходится снимать кольца и не носить их вплоть до родов. Обувь становится маленькой, некоторые женщины покупают сапоги и ботинки на размер больше. Это нормальное состояние, вся лишняя вода выводится из организма самостоятельно в течение недели после родов.
Другие симптомы гестоза:
- белок в анализе мочи;
- рвота или тошнота;
- повышенное давление;
- головные боли;
- судороги.
Существует несколько стадий гестоза, при регулярном посещении женской консультации врачи диагностируют его на раннем этапе и сразу принимают меры. Если не посещать врача и не соблюдать рекомендации по профилактике гестоза, это может привести к ухудшению состояния, появлению судорог и отказу почек.
Применение народной медицины в лечении отеков беременных
Особенно большое внимание во время беременности уделяется лечению народными средствами. Они относительно безопасны и просты в применении, и не менее эффективны в борьбе с отеками, чем медикаментозные препараты
Зачастую беременные очень сильно верят в применение фито-чая, и эти средства оказываются достаточно действенными в применении. Однако, как и в случае применения медикаментов, при использовании средств народной медицины необходимо предварительно посоветоваться с врачом, а не заниматься самолечением, обнаружив отеки век или ног. Беременность и самолечение даже средствами народной медицины — несовместимы!
Специалист, установив причину отеков, назначит для вас наиболее эффективные и безопасные травяные сборы, направленные на устранение тех или иных видов отеков. Кроме того, зачастую в магазинах и аптеках продают хотя и безвредные фито-чаи, но и толку они никакого не дают. Они просто принимаются как чай, в то время, как при беременности необходим эффект от принимаемых препаратов. Поэтому приступая к фитотерапии нужно заручиться поддержкой специалиста и проводить прием препаратов под его контролем. От некоторых компонентов растительных сборов вред может быть причинен не только самой маме, но и плоду.
Симптомы
В норме человек не может чувствовать или увидеть бурсу. Если происходит воспаление бурсы локтевого отростка, то появляется утолщение кожи и отечность на задней части локтя. Бурса также может быть заполнена жидкостью и тогда выглядит как маленький мягкий шарик – немного похожий на кисту. В большинстве случаев (при неинфицированных бурситах и не связанных с артритом) локтевой бурсит безболезненный или слегка болезненный. Движение в локтевом суставе не нарушается.
Если бурса инфицирована (“септический” бурсит локтевого отростка), то, как правило, развиваются боли, покраснение и болезненность в локте.
Бурсит, связанный с артритом может быть сам по себе безболезненным, но могут быть боли в суставах обусловленные артритом. Пациенты с бурситом локтевого отростка обычно испытывают боль, и припухлость в задней части локтя. Боль обычно усиливается, когда, опираются на локоть или при сгибании или выпрямлении локтя. В менее тяжелых случаях, пациенты могут испытывать только боль и скованность в локте в покое после таких видов деятельности как ношение сумки. Кроме того такие виды деятельности как использование молотка или выпрямление локтя против сопротивления тоже могут вызвать боль в начальных стадиях.
По мере прогрессирования, пациенты могут испытывать симптомы, которые увеличиваются во время занятий спортом или физической деятельностью. Пациенты могут заметить отмечать отек и появление большого выступа над локтевым выступом. Большинство пациентов с локтевым бурситом испытывают боль при касании к локтевому отростку. Иногда могут прощупываться небольшие комочки в области локтевого отростка. Пациенты могут также испытывать слабость в локте особенно при попытке выпрямить локоть против сопротивления.
Обратите внимание
Жалобы на то, что при беременности отекают ноги, едва ли не самые частые, которые приходится слышать врачам, наблюдающим будущую маму. И здесь необходимо знать ряд важных нюансов.
Отеки беременных могут быть скрытыми или явными. Явные отеки женщина хорошо идентифицирует: при беременности отекают щиколотки, на ногах долго сохраняются следы от резинок носков или гольфов, обувь тяжело надевать
А вот со скрытыми отеками дело обстоит сложнее: они не сразу обращают на себя внимание, поэтому женщина поздно принимает меры, чтобы от них избавиться. Будущей маме необходимо следить за следующими моментами:
- вес увеличивается более чем на 300-400 граммов в неделю
- окружность голеностопного сустава увеличивается примерно на 1 см в неделю
- объем выделяемой жидкости составляет меньше чем 75% объема потребленной жидкости (замеры обычно производятся в лечебном учреждении)
Также для выявления отеков врач может провести волдырную пробу, при которой под кожу на руке вводится физраствор, и по скорости его рассасывания можно судить о наличии внутренних отеков.
Обратите внимание:беременная женщина также должна внимательно следить за локализацией отеков. К сожалению, отеки ног встречаются практически у всех будущих мам
Однако если они начинают распространяться выше, переходя на живот, грудь, лицо, необходимо срочно обратиться к врачу!
Лечение отеков
Принимая лекарства для удаления избыточной жидкости и уменьшая количество соли в пище, отеки можно снять, но если не лечить основное заболевание, они тут же появятся снова. Поэтому первая задача врача, выявить причину и назначить лечение для ее устранения. Со временем симптом — отек уйдет сам собой.
Если отеки значительно ухудшают состояние пациента, параллельно с терапией основного заболевания, проводятся мероприятия, направленные на вывод лишней жидкости из организма. Врач назначает мочегонные препараты — диуретики, отвары трав, физиотерапевтические процедуры, стимулирующие отток жидкости из тканей.
Почему отеки возникают у беременных?
Во время беременности в женском организме происходит множество изменений. Количество жидкости, циркулирующей в тканях, увеличивается. Это естественный процесс, который необходим для полноценного питания будущего ребенка. Врачи рекомендуют беременным женщинам пить больше воды. В день нужно потреблять не менее 2-х литров жидкости. Из-за гормональных изменений, происходящих в организме беременных, увеличивается объем крови. Это обеспечивает поступление необходимого количества питательных веществ для плода. Около 90% плазмы крови составляет вода. Чтобы обеспечить надлежащую выработку крови, женщинам необходимо пить много воды.

Необходимость выпивать большое количество жидкости часто приводит к тому, что наступает задержка ее выделения. Это приводит к увеличению веса. Такая проблема обычно возникает в первом триместре. В это время регулярное потребление воды необходимо, так как происходит формирование эмбриона, его ключевых органов и систем. Если осложнений в первые месяцы беременности не выявлено, то женщина накапливает в тканях тела примерно 3 литра воды. Существенное отклонение этих показаний говорит о патологиях протекания беременности. В это же время около 3 литров жидкости тратятся на увеличение объема крови, которая нужна для полноценного снабжения будущего ребенка полезными веществами.
Беременные женщины часто страдают от инфекций мочевыводящих путей. В таком состоянии они представляют серьезную проблему, потому врачи рекомендуют разные способы профилактики, которые позволяют не допустить этого. Один из самых простых и эффективных способов предупреждения этой ситуации — увеличение потребляемого количества воды. Она помогает увеличивать количество мочевой жидкости, которая способствует вымыванию бактерий и микробов. Вода в организме беременной необходима для формирования околоплодных вод. В конце второго триместра ее количество увеличивается примерно на 50 мл за неделю и к концу девятого месяца составляет около 1 литра.
Если беременность проходит без патологий и жидкость не задерживается в организме женщины долго, то отеки не образуются. При нормальном течении беременности отечность может возникнуть во второй половине срока. Врачи считают это нормальным, так как объем крови к этому периоду значительно увеличивается. Но иногда бывает так, что отеки при беременности возникают раньше и являются более выраженными. Они могут серьезно усложнять жизнь будущей матери и представлять опасность для малыша. Деятельность почек регулирует натрий. Он отвечает за нормализацию солевого обмена, трансфер глюкозы. Если он задерживается в почках женщины, то содержание воды в организме становится избыточным, возникают отеки.
Мы лечим все виды отеков
Специалисты Клинического госпиталя на Яузе диагностируют и лечат отеки различного генеза.
Отеки при сердечно-сосудистых заболеваниях
«Сердечные» отеки развиваются медленно — на протяжение нескольких недель, месяцев. Характеризуются симметричностью, нарастают к вечеру. Они возникают вначале на нижних конечностях или нижней части живота, в тяжелых случаях распространяются по всему телу и сопровождаются скоплением жидкости в брюшной полости (асцит), увеличением печени. Кожа при этом чаще всего на ощупь холодная, отеки плотные. При надавливании остается ямка.
Пациенты жалуются на одышку, которая усиливается в положении лежа, низкую переносимость физической нагрузки. У них отмечаются хрипы в легких, тахикардия, бледность губ, синюшность носогубного треугольника. По мере компенсации недостаточности кровообращения отёчность уменьшается или исчезает.
Отёки при венозной недостаточности тоже сильнее проявляются к вечеру, вызывают ощущение вдруг ставшей тесной обуви (из-за отёчности стоп), визуально утолщаются голени, причём часто несимметрично. Отеки на ногах сопровождаются чувством тяжести, усталости, боли в ногах. На коже заметны сосудистые звёздочки, усиленный рисунок вен. В тяжёлых случаях отёчность держится постоянно, возможны судороги в икрах ног, развиваются трофические изменения — истончение кожи, её стойкое покраснение, шелушение, зуд, плохо заживающие язвы. Своевременно оказанная профессиональная медицинская помощь помогает предотвратить или снизить риск подобного прогрессирования болезни.
Отеки при заболеваниях почек
«Почечные» отеки могут развиться очень быстро — меньше, чем за сутки. Отеки появляются преимущественно на лице. Отеки под глазами заметны утром. Также могут локализоваться на конечностях, брюшной стенке. При перемене позы тела быстро смещаются. Часто происходит скопление жидкости — асцит или гидроторакс. Отечная кожа мягкая или плотноватая, бледная, сухая.
Отеки при заболеваниях почек могут сопровождаться уменьшением количества выделяемой мочи, изменением ее цвета, возможно появление крови (эритроцитов) и белка в анализе мочи. Появляется боль в области поясницы. К неспецифическим проявлениям относятся головная боль, слабость. Одышки, увеличения печени, характерных для недостаточности кровообращения, не наблюдается. Почечные отеки могут стать следствием перенесенного инфекционного заболевания (тонзиллита, вирусной инфекции и др.) и требуют наблюдения и лечения у специалиста (нефролога, ревматолога, терапевта).
Аллергические отеки
Аллергические отеки развиваются быстро (за несколько минут) и носят регионарный характер. Возникают как следствие контакта с аллергеном, укуса насекомого. Развиваются чаще всего на лице (глаза, веки, слизистые, губы), руках (пальцах, кистях), локтевых и коленных сгибах.
Развитие аллергического отека сопровождается зудом, сыпью. В тяжёлых случаях из-за спазма бронхов возможны приступы затрудненного дыхания, обычно в фазе выдоха. Отек гортани может привести к удушью и создать угрозу жизни больного. Поэтому склонные к такой реакции пациенты должны быть готовы к опасной ситуации.
Необходимо заранее обсудить с врачом какие лекарства помогут пациенту благополучно дождаться прибытия «скорой помощи» (доставки в больницу) при остром приступе аллергии и всегда иметь их в наличии.
Длительная отечность вызывает растяжение кожи, делает сосуды менее эластичными, нарушает кровообращение. Отеки негативно влияют на суставы, провоцируют сложности при движении. На месте отека могут развиваться язвы, впоследствии сложно поддающиеся лечению. Не доводите ситуацию до крайности. Запишитесь к врачу и избавьтесь от проблемы.
Чем опасна преэклампсия?
В первую очередь наш эксперт призывает говорить о возможных последствиях гестоза для женщины, а не для плода, поскольку последствия для ребенка идут от матери.
Как мы уже выяснили, при тяжелой форме преэклампсии давление повышается свыше 170/100-110 мм рт. ст., что может закончиться весьма плачевно. Среди наиболее частых осложнений Евгений Рафаилович называет отслойку сетчатки глаза, кровоизлияние в мозг или ишемический инсульт, отек мозга, различные полиорганные нарушения. Кроме того, может произойти отслойка плаценты и, как следствие, сильное кровотечение, создающее угрозу жизни.
Что же касается ребенка, нужно понимать, что он тоже страдает, поскольку от спазма сосудов происходит нарушение питания плода, возникает плацентарная недостаточность, которая влечет за собой хроническую или острую гипоксию, то есть нарушение кислородного снабжения. Мелкие сосуды плаценты недостаточно питают плод, поэтому происходит асимметричная задержка его физического развития. Это означает, что, например, длина его тела соответствует норме, а вес слишком низкий.
При тяжелой форме преэклампсии, особенно в фатальных случаях, необходимо незамедлительно извлекать ребенка, независимо от срока беременности. Ранняя преэклампсия развивается после 24 недель беременности. Плод на этом сроке весит порядка 700 г и в наше время считается жизнеспособным, ведь сейчас неонатологи выхаживают малышей весом от 520–540 г. Глубоко не доношенные новорожденные с экстремально низкой массой тела имеют свои весьма серьезные проблемы, но в случае с преэклампсией преждевременные роды являются единственным возможным выходом ради спасения жизни матери и ребенка.
pixabay.com  / 
К сожалению, специфической профилактики преэклампсии не существует. Однако здоровый образ жизни, рациональное питание, умеренные физические нагрузки, отказ от алкоголя и курения еще на этапе планирования будут только на пользу и помогут организму будущей мамы справиться с возросшей нагрузкой.
Диагностика
Обнаружить отек врач может визуально или пальпаторно. При нажимании на боковую часть ступни, на ней остается след, который не сразу выправляется. Это свидетельствует об отеке невоспалительного характера. При травмах же важную роль играет анамнез, внешние признаки (гематомы, ссадины) и внешний вид кожи (натянутая, блестящая, видно покраснение). Также нужно оценить состояние ног (возможное наличие плоскостопия) и обувь, в которой ходит женщина.
Для установления причины отека проводится комплексное обследование пациентки:
- общий анализ мочи — присутствие белка говорит о возможном начале преэклампсии;
- общий анализ крови — установит аллергическую реакцию;
- коагулограмма — покажет нарушение свертывающей системы крови, что может говорить о тромбофлебите, флеботромбозе;
- биохимический анализ крови — позволит установить недостаток белка;
- суточный мониторинг артериального давления — женщине на теле закрепляют аппарат, который круглосуточно проводит измерение давления и пульса.
После установления причины возникновения отеков назначается терапия. Беременным женщинам подбирают только разрешенные и безопасные для ребенка препараты.
Отеки на ногах во время беременности
Отеки стоп и лодыжек – самая частая жалоба, которую приходится слышать гинекологу от беременных женщин. В большинстве случаев это не опасные физиологические отеки, появляющиеся после 30-й недели. Их признаки:
- Следы от носков и швов одежды подолгу заметны на лодыжках;
- После надавливания пальцем на голень остается ямка;
- Ноги отекают во вторую половину дня;
- Отеки не поднимаются выше колен;
- Отечность сходит после ночного сна.
Повод для консультации с врачом:
- Отеки на ногах после ночного сна. Во время сна в горизонтальном положении тонус сосудов улучшается и облегчается работа сердца. Если в таких условиях отечность не прошла, то необходимо найти причину.
- Асимметричные отеки ног у беременных говорят о проблемах с венами. Отек, более заметный на одной ноге – повод обратиться к врачу-флебологу. Возможно, растущая матка сдавливает вены с одной стороны тела.
- Плотные отеки на ногах в конце дня, которые сопровождаются слабостью, повышенной утомляемостью, головокружением и одышкой – признак того, что сердцу сложно обеспечить нормальное кровообращение.
Травы в лечении отека

Самыми распространенными и безопасными во время беременности (если их принимать под контролем врача) рецептами являются:
- настой медвежьих ушек,
- листьев толокнянки,
- почечные фито-сборы в специальных фильтр-пакетах,
- а также настой хвоща полевого.
Такие средства заваривают кипятком, настаивают и принимают примерно по четверти или трети стакана не более трех-четырех раз в сутки. Курсовое лечение назначает и контролирует врач, в стандартном варианте длительность его составляет не более трех-четырех недель.
Но не стоит прибегать к такому народному рецепту, как использование ягод брусники. Хотя в ней много витаминов и она обладает некоторым противоотечным эффектом, стоит учитывать индивидуальные реакции организма, перед приемом необходимо предварительно посоветоваться с врачом. Есть данные о том, что брусника повышает тонус всего организма, в том числе она может также повлиять и на тонус матки, что при беременности крайне нежелательно.
Лечение
В большинстве случаев локтевой бурсит может быть излечен самостоятельно с помощью уменьшения нагрузки на локоть. Но в некоторых случаях требуется медицинское вмешательство вплоть до хирургического.
Консервативное лечение локтевого бурсита включает:
- Покой и изменение деятельности. Пациентам с локтевым бурситом необходимо избегать деятельности связанной с давлением на локоть. Ношение налокотников также может помочь защитить локтевую сумку от давления или дополнительного раздражения.
- Холод. Прикладывание холодных компресс к опухшему локтю в течение 20 минут два или три раза в день может помочь облегчить симптомы и уменьшить отек.
- Компрессия. Использование эластичного бинта обернутого вокруг пораженного сустава может помочь снизить отек.
- Элевация. Подъем локтя на уровень сердца или выше уменьшает приток крови и тем самым уменьшает воспаление.
Медикаментозное лечение. Нестероидные противовоспалительные препараты, такие как аспирин, ибупрофен (например Advil), напроксен (например, Aleve), и ингибиторы ЦОГ-2 (например, Celebrex) могут уменьшить отек и воспаление и облегчить боль, связанную с локтевым бурситом.
Аспирация. Аспирация опухшей бурсы с помощью иглы и шприца позволяет сразу же сбросить давление. Аспирация также проводится для тестирование жидкости на микробы. (Положительный тест будет означать, септический бурсит).
Инъекции кортикостероидов. Симптомы бурсита могут быть значительно уменьшены с помощью инъекции кортикостероидов. Кортикостероиды является мощными противовоспалительными препаратами, и введение их непосредственно в воспаленную бурсу, как правило, значительно уменьшают боль и отек. Тем не менее, инъекции кортикостероидов имеют потенциальные побочные эффекты, такие как инфекции и дегенерации кожи на локте. Таким образом, эти инъекции, как правило, назначаются при упорно текущих бурситах и не эффективности другого лечения.
Антибиотики. Септический бурсит локтевого отростка требует назначения антибиотиков. Выбор антибиотика зависит от того микроорганизма который является причиной инфекции (чаще всего золотистый стафилококк). У большинства людей с септическим бурситом лечение антибиотиками достаточно эффективно в некоторых случаях требуется госпитализация и внутривенное введение антибиотиков.
Как избавиться от отеков во время беременности
Беременной женщине под силу избавиться от физиологических отеков и предотвратить их развитие. А вот патологические отеки, которые сопровождаются появлением белка в моче и повышением артериального давления, требуют специального лечения, которое может назначить только врач.
- Диета при отеках беременных
Для лечения отеков беременным необходимо:
- придерживаться молочно-растительной диеты – потреблять творог, кисломолочные напитки, овощи и фрукты, а также курицу, нежирное мясо и рыбу;
- потреблять продукты, обладающие мягким мочегонным действием – арбуз, дыню, яблоки, клубнику, клюкву, бруснику, ежевику, гранаты, цитрусовые, абрикосы, курагу, морковь, свеклу, огурцы;
- уменьшить потребление соли до 1,5 г/сутки;
- полностью исключить соленья, консервы, копченые и маринованные продукты, чипсы и фаст-фуд, которые содержат много соли. Снижение концентрации натрия позволит избежать задержки жидкости в тканях, и лишняя вода будет выводиться почками.
- Питьевой режим
Беременная женщина должна пить не менее 1-1,5 литра воды в день, если врач не установил другую норму. При этом исключают соленые минеральные воды и сладкие газированные напитки. Наилучшим вариантом будет чистая вода.
Не стоит пытаться избавиться от отеков, потребляя жидкости меньше нормы. Вода необходима для пополнения амниотической жидкости, удаления продуктов обмена и подготовки организма к родам.
- Лекарственные травы при отеках
Многих женщин интересует вопрос: «что пить от отеков во время беременности?». Врачи рекомендуют беременным от отеков толокнянку, бруснику, клюкву, чай с цикорием или ромашкой.
При почечных отеках беременным назначают препараты Фитолизин и Канефрон. Эти средства на растительной основе улучшают работу почек, способствуя выведению жидкости. Однако они имеют противопоказания, и их не стоит использовать для самолечения.
- Режим дня
Для улучшения тонуса сосудов беременной рекомендуют проводить больше времени в лежачем положении. Это облегчает работу сердца и помогает улучшить циркуляцию крови. При отеках на ногах под них стоит подложить подушку, чтобы они находились выше корпуса, на возвышении около 30 см над уровнем кровати. Отдых на левом боку также способствует уменьшению отеков.
Прогулки для беременных так же важны, как сон и еда. Во время ходьбы улучшается циркуляция крови, опорожняются расширенные вены и улучшается лимфодренаж. Продолжительность прогулки должна составлять более получаса.
- Компрессионный трикотаж
Компрессионный трикотаж – специальное белье, которое позволяет уменьшить отеки, связанные с нарушением работы сосудов.
Надевать компрессионные чулки или колготки нужно после ночного сна лежа в постели, пока вены ног не переполнились кровью. Компрессионный трикотаж поможет избежать застоя крови в венах ног, предотвратит варикозное расширение, уменьшит отечность и чувство тяжести в ногах. Перед покупкой компрессионного трикотажа нужно проконсультироваться с врачем-флебологом, поскольку такой метод борьбы с варикозом имеет свои недостатки.
- Физическая активность
Умеренные физические нагрузки уменьшают отечность на 50%. Прогулки и гимнастика помогают улучшить кровообращение, поскольку сокращающиеся мышцы выталкивают кровь из вен, предупреждая их переполнение, тем самым облегчая работу сердца.
При малоподвижном образе жизни беременным желательно уделять упражнениям по 5-10 минут каждые 2 часа. Лучшие виды активности – гимнастика для беременных, упражнения на фитболе, йога, плавание.
Противопоказанием к занятиям гимнастикой являются повышенный тонус матки и тяжелая стадия гестоза.
- Прием витаминов
Витамины улучшают обмен веществ, свойства крови и состояние сосудов, а также являются профилактикой развития гестоза. Поэтому прием витаминных комплексов, назначенных врачом, поможет уменьшить отечность.
- Своевременное обращение к врачу
Если не удалось избежать появления отеков, а указанные выше меры не помогают снять отечность, то стоит сообщить о проблеме своему гинекологу. При не резко выраженных отеках лечение проводят амбулаторно, учитывая основное заболевание. Назначают препараты, поддерживающие функцию почек и сердца.
Для лечения патологических отеков врач может рекомендовать лечь в стационар. Внутривенно капельно вводятся препараты, которые улучшают внутримозговое кровообращение, циркуляцию крови и устраняют гипоксию плода. Лечение также направлено на очищение крови от токсинов и облегчение работы почек.
Особенность выведения лимфы
Так как лимфа отвечает за уничтожение и вывод из организма токсинов и продуктов распада клеток, нужно понимать, как это происходит. Вывод осуществляется в первую очередь через слизистые: кишечник, половые органы, носоглотка, дыхательные пути. Также в процессе задействованы потовые железы. Медикаментозные средства, купирующие симптомы, связанные с выведением жидкостей по факту, оставляют токсины внутри организма, засоряя его. Именно поэтому в период болезни рекомендуют пить больше воды и потеть
При этом важно помнить: лимфатическую систему нельзя греть – нельзя усердствовать с сауной и прогреванием, когда хотите избавиться от токсинов и шлаков
Симптомы отечности ног
Главная причина тяжести в ногах — нарушение лимфотока и венозного кровообращения. Эти явления проявляют себя в виде определенных симптомов:
● опухание ног. Под конец дня ступни наливаются, обувь начинает давить;
● сосудистые звездочки на ногах. “Снежинки” из красных капилляров или синеватых венул — сигнал, что система кровообращения не справляется с нагрузкой, есть проблемы с лимфодренажем;
● усталость в ногах. Ощущение тяжести ярче всего выражается в ступнях. Под конец дня хочется закинуть ноги повыше, помассировать, чтобы убрать ноющие боли;
● судороги. Это сигнал, что из-за отека нарушается иннервация нижних конечностей. Чаще всего судороги донимают во время сна.
Если проигнорировать все эти симптомы отечности ног, то высока вероятность столкнуться с варикозным расширением вен, тромбофлебитом, экземой на ногах
Поэтому при появлении тревожных звоночков важно обратиться за помощью к хирургу или флебологу (доктор, который занимается профилактикой и лечением заболеваний сосудов)
Методы диагностики и лечения отёков нижних конечностей
Доктора выделяют основные признаки отёчности:
- Увеличение веса
- Припухлость лица, губ и носа
- Стойкие следы от носков на ногах
- Покалывание, жжение и онемение пальцев
- Припухлость стоп
Но иногда эти симптомы малозаметны. Тогда врачи проводят дополнительные исследования, например, сравнивают количество выпитой жидкости и объём мочи. В среднем люди выделяют до 75% выпитого. Так что нарушение нормы указывает на отёки.
Другой метод диагностики — измерение окружности ног. Если диаметр голеностопа за неделю увеличился больше, чем на сантиметр, то в этом виновата задержка жидкости в организме.
Как избавиться от отёков?
Против физиологических опухолей доктора назначают сбалансированное питание. Фактически, они предлагают пациенткам те же советы, которые мы описали ранее.
Патологические отёки устранить сложнее.
Сначала нужно побороть причину их появления — то есть метод лечение будет зависеть от поражённого органа.