Процедура
Вскрытие мастита проводится после выполнения ряда исследований, в которые входят анализы крови и мочи, УЗИ. Также определяются противопоказания и возможные аллергические реакции на применяемые лекарственные препараты. В легких случаях, когда гнойная капсула расположена близко к поверхности, обходятся без инвазивных действий с использованием местного наркоза. Хирург делает прокол, через который выводится экссудат. Операционная зона промывается антисептиком, далее назначается прием антибиотиков.
Разрезы выполняются при внутригрудном, загрудном и глубоком мастите. Внутригрудная форма характеризуется скоплением гноя между долями грудной железы, поэтому врач разделяет их, сделав радиальные надрезы. При загрудном мастите очаг воспаления находится между долями молочной железы и грудной фасцией. Хирург использует разрез Барденгейера под грудью в естественной складке. Глубокая и разной локализации грудница подлежит операции с применением наружно-боковых или параареолярных надрезов с накладыванием впоследствии швов и установкой дренажа.
Лучше малыша никто не справится с лактостазом

Как бы удивительно это ни звучало, но именно малыш способен помочь маме справиться с лактостазом и освободить от застоя молока проблемные дольки молочной железы, но только при условии правильного кормления:
- ребенок должен хорошо захватывать грудь (подбородок прижат к молочной железе, рот широко открыт, нижняя губка вывернута, малыш захватил не только сосок, но и часть ареолы, носик не упирается в грудь и мама не делает «ямок» пальцами);
- частый режим кормления;
- поза при кормлении эффективна для опорожнения уплотнения (ребенок расположен таким образом, что его подбородок направлен в сторону проблемной зоны). Существует универсальная поза для кормления, эффективная при застое молока в любых дольках молочной железы — «нависая над малышом». Ребенка можно положить на кровать или стол и предложить грудь, склоняясь над ним.
Что такое лактостаз?
Лактостазом в маммологии называют явление застоя молока в протоках грудных желез. Понимание этого явления кроется в знании о том, как устроена женская грудь. Каждая из парных желез разделяется на 12-20 долей, каждая из которых еще сегментируется на более мелкие части. Пространство между дольками груди заполняется жировой тканью. Каждая доля пронизана молочными железами, представляющими собой ветвящиеся трубочки, завершающиеся мельчайшими пузырьками. Альвеолы или ацинусы, как называют такие пузырьки, в период лактации синтезируют молоко, это секреторные отделы желез. По железам молоко отсюда выводится к соску, в котором раскрываются млечные синусы. Выделяться молоку или нет организму понятно по реакции нервных окончаний и специальных мышечных клеток, расположенных на поверхности соска и околососковой ареоле. Прикосновение к соску в период грудного вскармливания влечет за собой выделение молока.
В одной молочной железе содержится множество альвеол, в каждой из которых секретируется молоко. Альвеолы расположены на различной глубине, но каждая из них соединяется с соском протоками. От того насколько интенсивно и равномерно высасывает молоко из груди младенец зависит степень опорожнения каждой альвеолы. Если в течение нескольких дней молоко из альвеолы не выводится, протоки пережаты, сформирована молочная пробка, происходит застой молока в определенном сегменте молочной железы.
Такое состояние сложно проигнорировать, женщина сталкивается с неким дискомфортом в груди:
- грудное вскармливание сопровождается тянущими болезненными ощущениями;
- в состоянии покоя или при контакте груди с бельем наблюдаются ноющие дискомфортные ощущения;
- в некоторых местах груди при пальпации обнаруживаются некие уплотнения и комочки;
- иногда имеет место покраснение тех участков кожи, которые находятся в непосредственной близости.
Кормление малыша усложняется как дискомфортом, так и интенсивностью выделения молока. В процессе кормления, а еще очевиднее при сцеживании молока, становится неравномерность его выделения из соска. С той стороны соска, где имеется закупорка, молоко будет еле вытекать, капать, в то время как с другой стороны струиться.
При неблагоприятных обстоятельствах лактостаз развивается в неинфекционный мастит, а присоединение инфекционного агента, соответственно, означает развитие инфекционного воспалительного процесса.
Что такое лактостаз?
Лактостазом в маммологии называют явление застоя молока в протоках грудных желез. Понимание этого явления кроется в знании о том, как устроена женская грудь. Каждая из парных желез разделяется на 12-20 долей, каждая из которых еще сегментируется на более мелкие части. Пространство между дольками груди заполняется жировой тканью. Каждая доля пронизана молочными железами, представляющими собой ветвящиеся трубочки, завершающиеся мельчайшими пузырьками. Альвеолы или ацинусы, как называют такие пузырьки, в период лактации синтезируют молоко, это секреторные отделы желез. По железам молоко отсюда выводится к соску, в котором раскрываются млечные синусы. Выделяться молоку или нет организму понятно по реакции нервных окончаний и специальных мышечных клеток, расположенных на поверхности соска и околососковой ареоле. Прикосновение к соску в период грудного вскармливания влечет за собой выделение молока.
В одной молочной железе содержится множество альвеол, в каждой из которых секретируется молоко. Альвеолы расположены на различной глубине, но каждая из них соединяется с соском протоками. От того насколько интенсивно и равномерно высасывает молоко из груди младенец зависит степень опорожнения каждой альвеолы. Если в течение нескольких дней молоко из альвеолы не выводится, протоки пережаты, сформирована молочная пробка, происходит застой молока в определенном сегменте молочной железы.
Такое состояние сложно проигнорировать, женщина сталкивается с неким дискомфортом в груди:
- грудное вскармливание сопровождается тянущими болезненными ощущениями;
- в состоянии покоя или при контакте груди с бельем наблюдаются ноющие дискомфортные ощущения;
- в некоторых местах груди при пальпации обнаруживаются некие уплотнения и комочки;
- иногда имеет место покраснение тех участков кожи, которые находятся в непосредственной близости.
Кормление малыша усложняется как дискомфортом, так и интенсивностью выделения молока. В процессе кормления, а еще очевиднее при сцеживании молока, становится неравномерность его выделения из соска. С той стороны соска, где имеется закупорка, молоко будет еле вытекать, капать, в то время как с другой стороны струиться.
При неблагоприятных обстоятельствах лактостаз развивается в неинфекционный мастит, а присоединение инфекционного агента, соответственно, означает развитие инфекционного воспалительного процесса.
Сцеживать или не сцеживать — вот в чем вопрос
Бабушки, успешно воспитавшие детей в советскую эпоху, передавая свой опыт кормления и профилактики осложнений грудного вскармливания современным мамам, говорят: «Сцеживать до последней капли после каждого кормления». К сожалению, такой совет более не актуален и даже вреден. Дело в том, что современные рекомендации выступают «за» грудное вскармливание по требованию, когда нет строго назначенных временных интервалов между кормлениями, и малыш сам регулирует прием молока в течение дня. Такая тактика позволяет организму матери подстроиться под потребности ребенка и не производить излишков. Малыш выпивает столько, сколько ему нужно. Дополнительное сцеживание дает лишь ложный сигнал синтезировать больше молока, которое снова придется сцеживать. Таким образом, формируется порочный круг, опасный развитием застоя молока.
Осложненные формы
При отсутствии быстрой медицинской помощи острый панкреатит может дать множество осложнений, в том числе тяжелых, угрожающих жизни человека.
Вот почему при симптомах острого воспаления требуется быстрая госпитализация больного в хирургическое отделение или в отделение реанимации и интенсивной терапии.
Клиника «Медицина 24/7» осуществляет срочную транспортировку больных с немедленным оказанием первой медицинской помощи.
Осложненные формы острого панкреатита бывают связаны с двумя факторами — попаданием ферментов поджелудочной железы в кровь и присоединением инфекции.
Наиболее частые осложнения, при которых проводится хирургическое лечение — образование участков некроза тканей, скопление воспалительной жидкости (экссудата), гнойное воспаление (абсцесс), перитонит.
Жидкость может скапливаться как внутри самой поджелудочной железы, так и вокруг нее, образуя асцит — водянку.
- Полиорганная недостаточность.Из-за острого воспаления, попадания панкреатических ферментов в кровь и токсического воздействия развивается полиорганная недостаточность.
- Дыхательная недостаточность.На фоне острого воспаления поджелудочной железы возможно развитие синдрома, который называется «шоковым легким» — быстрое развитие экссудативного плеврита, дыхательной недостаточности, спадение легкого.
- Почечная, печеночная недостаточность.Эти осложнения развиваются из-за токсического воздействия ферментов, попавших в кровь.
- Сердечно-сосудистая недостаточность.Поражение сердца при остром панкреатите имеет общую причину с развитием почечной, печеночной недостаточности — токсическое действие ферментов, попавших в кровь.
- Перитонит.Одно из частых осложнений, которые дает острый панкреатит — воспаление брюшной полости, которое бывает гнойным (инфекционным) или асептическим (без инфекции).
- Расстройства психики.Токсическое воздействие панкреатических ферментов на мозг вызывает изменение психоэмоционального состояния вплоть до развития психоза.
- Сепсис.Развитие гнойного процесса на фоне острого панкреатита может вызвать заражение крови (сепсис), которое требует экстренных мер. В противном случае сепсис может привести к смерти.
- Абсцессы.Присоединение инфекции вызывает образование гнойников в брюшной полости.
- Парапанкреатит.Гнойное воспаление может распространиться на окружающие органы — сальник, забрюшинную клетчатку, брюшину, связки печени, 12-перстной кишки.
- Псевдокисты.Вокруг некротических очагов в поджелудочной железе могут образоваться капсулы из соединительной ткани — так возникают псевдокисты, наполненные жидкостью или гноем.
- Опухоли.Острое воспаление может спровоцировать перерождение клеток и развитие онкологического заболевания поджелудочной железы.
Помощь при развитии застоя молока в молочной железе
Независимо от того, лактостаз развился у матери или же начинается мастит, план действий примерно следующий:
- Успокоиться и взять себя в руки. Контролировать температуру тела.
- Устранить неприятные ощущения в железе, правильно организовав кормление (частое прикладывание, эффективная для опорожнения поза, хороший захват груди ребенком при кормлении).
- Продолжать кормить ребенка обеими молочными железами.
- Постараться выяснить причину случившегося.
- При наличии гнойных выделений из сосков обратиться к врачу незамедлительно.
В том случае, когда самостоятельно лактостаз не разрешился в течение суток, потребуется помощь специалистов (гинеколог, акушерка, маммолог, хирург, консультант по грудному скармливанию). Они осмотрят молочную железу, дадут советы по устранению уплотнения в железе. Это может быть легкий массаж, сцеживания, компрессы на пораженную область, некоторые лекарственные препараты и народные методы лечения. Самолечение может повредить и привести к осложнениям.
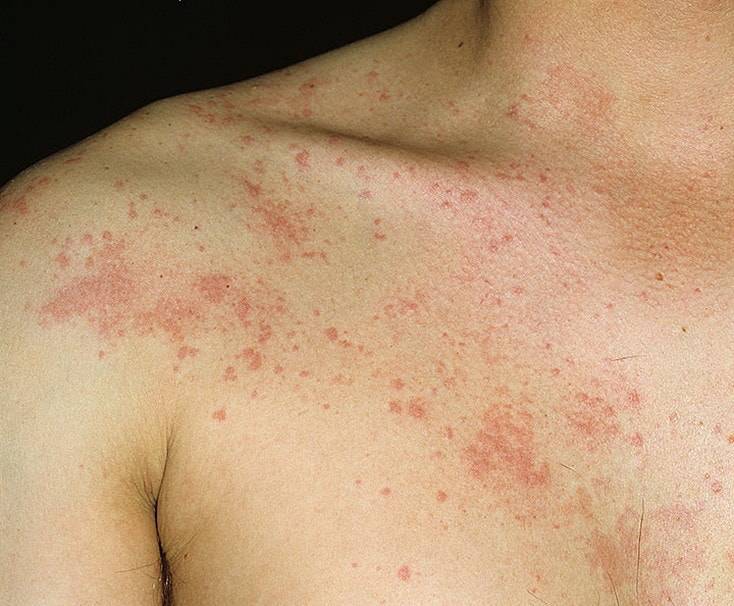
Диагностика мастита
Ваш врач диагностирует мастит на основе физикального осмотра, с учетом Ваших жалоб, таких как озноб, боль в груди. Довольно очевидным и патогномоничным является симптом клиновидного участка гиперемии на молочной железе, болезненный на ощупь. Главным в диагностике для врача будет определить – не развился ли еще абсцесс молочной железы, поскольку лечение мастита осложненного и не осложненного абсцессом – кардинально различается.
Фото 5. Гнойная полость в молочной железе (УЗИ молочной железы)
Второй главной заботой врача – будет исключение воспалительного рака молочной железы, который также может проявляться покраснением и отеком, и который нетрудно на ранних стадиях спутать с маститом. Возможно, с этой целью врач назначит Вам диагностическую маммографию, или биопсию молочной железы.
Лечение мастита
Лечение мастита обычно включает следующие лекарственные препараты и методы лечения:
Антибиотики. Лечение мастита обычно требует от 10 до 14-дневного курса антибиотиков
Уже через сутки-двое после начала приема антибиотиков Вы можете почувствовать себя совершенно здоровой, однако важно продолжать курс лечения столько, сколько сказал врач – чтобы не допустить рецидива инфекции.
Обезболивающие. Пока эффект антибиотиков еще не проявился – Ваш врач может порекомендовать легкий анальгетик, такой как парацетамол или ибупрофен.
Корректировка техники кормления грудью
Убедитесь, что Вы полностью опорожняете молочные железы во время кормления, и что Ваш ребенок правильно сосет грудь. Ваш врач может посоветовать сменить технику кормления или разнообразить ее новыми позициями. Он может рекомендовать Вам посетить консультанта по грудному вскармливанию.
Уход за собой. Отдых, продолжение грудного вскармливания и потребление большого количества жидкости – поможет Вашему организму бороться с инфекцией молочной железы.
Если мастит не ослабевает спустя 2-3 дня полноценного лечения – посетите своего врача повторно.
Как происходит выработка грудного молока?
Процесс регулируется двумя гормонами:
- Окситоцином, который способствует сокращению мышц матки и молочной железы.
- Пролактином, усиливающим выработку грудного молока и деление клеток в молочной железе. Он начинает действовать ещё во время беременности, продолжая регулировать формирование молока весь период ГВ.
Оба гормона вырабатываются в гипофизе — железе, которая находится в нижней части головного мозга.
Во время самого процесса кормления грудью выработка пролактина в гипофизе по принципу обратной связи увеличивается. А если грудь полная, то, соответственно, его синтез уменьшается.
Также из-за механической стимуляции молочной железы (во время кормления или массажа) усиливается синтез окситоцина в гипофизе.
То есть, чем чаще и эффективнее кроха сосет мамину грудь, тем больше вырабатывается молока в молочной железе.
При развитии лактостаза этот механизм нарушается. В результате выработка гормонов в гипофизе уменьшается.
Узнайте из нашей статьи, как консультанты по грудному вскармливанию могут помочь наладить оптимальное кормление грудью U-интервью с консультантом по грудному вскармливанию
Причины возникновения лактостаза
Почему же происходит застой молока в дольках молочной железы? Понимание процессов позволит самостоятельно нормализовать функционирование груди и даже предотвратить, свести к минимуму риск первичного или повторного лактостаза. Тем более, это необходимо для профилактики мастита.
Основная причина лактостаза формулируется как недостаточное опорожнение груди или определенного ее сегмента
Если ранее происхождение лактостаза связывали с переохлаждением или конституциональными особенностями груди, то сегодня во внимание принимаются различные факторы, однако пусковым механизмом аномального явления считается исключительно неправильное опорожнение груди. Происходить оно может следующим образом:
- редко – когда мама следует определенному режиму кормления, когда отрывает малыша от груди раньше, чем он доел, возрастает риск развития лактостаза;
- в одинаковом положении – существует масса поз для кормления малыша и рекомендуется чередовать каждые из них, чтобы в течение суток малыш “прорабатывал” различные сегменты материнской груди;
- в неправильном положении – какую бы позу для кормления вы не выбрали, в каждой из них ребенок должен полностью захватывать сосок и околососковый кружок, во время кормления он не должен вертеть головой;
- при постороннем физическом воздействии на грудь – сюда относится удерживание груди при кормлении в определенном месте пальцем (например, рядом с лицом малыша, чтобы ему было якобы легче дышать), при давлении тесного и неправильно подобранного бюстгальтера;
- вследствие травмы – это касается минимальных повреждений, которые либо остались незамеченными, либо не удостоились достаточного внимания, следствием же их становится микросиняк, пережимающий молочный проток;
- вследствие привычки спать на животе – во сне мы редко себя контролируем, однако нанести ту же микротравму проще простого;
- вследствие стрессового фактора – переутомление, чрезмерные физические нагрузки, или постоянное напряжение, сказывающее на гормональном фоне и, следственно, на выработке молока, обуславливают нарушение лактации с риском последующего лактостаза.
Лактостаз становится закономерным следствием отказа от грудного вскармливания. Если к тому имеются медицинские показания, грудь нельзя оставлять без внимания, имеющееся молоко нужно сцеживать. Если же молока мало и/или ребенок постепенно переводится на прикорм, то прекращение грудного кормления все равно не должно быть резким, все также необходимо проследить за количеством вырабатывающегося и выделяющегося из груди молока. Лактостаз может быть обусловлен и строением женской груди, в частности если у женщины узкие молочные протоки. Трещины на груди, обезвоживание и переохлаждение факторы второстепенного значения.
Почему развивается мастит?
Мастит – это воспаление молочной железы или отдельных ее сегментов, среди причин которых застой молока, то есть лактостаз. Мастит в преобладающем числе случаев становится следствием лактостаза, а последний, как уже стало ясно, развивается из-за плохого опорожнения железы при кормлении. Причинами развития мастита становится игнорирование проблемы лактостаза, переохлаждение, трещины соска и обострение хронических инфекций как факторы присоединения бактериального агента. Неинфекционный мастит диагностируется в случае, когда молочная железа воспалилась спустя несколько дней застоя молока в ней. Инфекционный мастит – это всё то же воспаление молочной железы, однако при участии стафилококка, стрептококка и других бактерий, проникнувших сюда:
- через трещины и изъязвления сосков,
- при несоблюдении правил гигиены,
- ношении грязного белья,
- игнорировании инфекционных заболеваний других локализаций,
- обострении хронических заболеваний,
- в качестве осложнения, вторичного заболевания при наличии инфекции в организме.
Что такое мастит при грудном кормлении?
Мастит, в том числе лактационный, это воспаление молочных желез. В случае лактации — из-за застоя в них молока. При нарушении оттока молока через область соска (особенно, если есть трещины, молочница или мозоли) внутрь железы проникают бактерии, возникает инфекционный мастит. У кормящих женщин формируется лактационный мастит, также называемым послеродовым, который непосредственно связан с кормлением ребенка и нарушением оттока молока. Это происходит из-за задержки молока в груди слишком долго (редкие прикладывания, неэффективное сосание).
Лактационный мастит чаще всего возникает в первые месяцы после родов, приносит беспокойство молодой матери из-за собственных ощущений и проблем с кормлением ребенка. Воспаление молочной железы развивается примерно у 10% кормящих матерей, обычно в течение первых шести месяцев лактации. Риск самый высокий в течение первых трех месяцев после родов, когда мать кормит совсем маленького ребенка. Тем не менее, риск существует все время, пока женщина кормит грудью.
Как устроена молочная железа?
В одной молочной железе (вне зависимости от её размеров) имеется от 15 до 20 железистых долек.
От долек отходят мелкие млечные (выводные) протоки, которые в дальнейшем объединяются в более крупные млечные протоки — галактофоры. В свою очередь, галактофоры перед открытием на поверхности соска объединяются, образуя млечные синусы (цистерны), в которых скапливается грудное молоко.
Сам сосок окружен околососковой областью (ареолой).
Во время беременности в железистых дольках формируются микроскопические пузырьки (ацинусы), которые весь период грудного вскармливания (ГВ) вырабатывают молоко. Пузырьки окружены небольшими мышцами, которые, сокращаясь, способствуют перетеканию грудного молока в млечные протоки. После окончания ГВ пузырьки исчезают.
Механизм развития лактостаза
В результате влияния одной или нескольких причин молоко застаивается в груди. Далее в области застоя развивается отек и появляется уплотнение. В результате раздражаются болевые рецепторы нервных окончаний, поэтому появляется боль.
В свою очередь, застоявшееся грудное молоко подвергается обратному всасыванию, вызывая повышение температуры тела (в основном за счет белка грудного молока).
Кроме того, в дольках молочной железы повышается давление, которое по принципу обратной связи подавляет синтез окситоцина и пролактина в гипофизе. Поэтому понижается дальнейшая выработка грудного молока. То есть, образуется порочный круг.
Следует помнить, что выработка молока в груди полностью прекращается при длительном его застое в молочной железе.