Зеленый стул у грудного ребенка
Дети, которых мама кормит грудью, часто «ходят по большому». У них желтоватый стул, который не имеет плохого запаха. Он может быть светлым или чуть темнее. Консистенция может быть как полностью однородной, так и иметь крупинки. Если памперс в течение продолжительного времени не поменять, его содержимое станет зеленым. Это не выходит за рамки нормы. Поэтому не должно вызывать у молодых родителей беспокойство. Кал может приобретать несколько зеленоватый цвет из-за билирубина, который выходит из организма с калом.
Зеленый стул у младенца может появиться из-за того, что мама употребляет в пищу определенные продукты. Это шпинат, брокколи, а также зелень. То же самое бывает и у тех деток, которые сами употребляют зеленые продукты в пищу. Например, если родители накормили ребенка порцией брокколи, стул после этого может быть зеленоватым.
Но если стул не только зеленый, но и пенистый, обратитесь к педиатру. Это означает, что он питается только «передним» молоком, которое не такое жирное и густое, как то, что поступает из груди через 4-5 минут после начала кормления. Это опасно недостатком лактазы. Ведь организм крохи сам ее вырабатывать почти не может. В результате начинают образовываться газы, а стул пенится и зеленеет.
Молодая мама должна следить за тем, чтобы ребенок питался в течение более длительного времени. То есть нельзя убирать грудь слишком рано. Это бывает также в тех случаях, когда молока у мамы много. Ребенок наедается до того, как начинает поступать более жирное молоко. Чтобы этого избежать, нужно реже менять грудь. Если у вас не получиться справиться с проблемой вышеуказанными методами, обратитесь к специалисту. Скорее всего, врач назначит специальные ферменты. Их нужно будет разбавлять в молоке, которое ребенок должен будет выпить перед кормлением. Но самостоятельно эти ферменты давать крохе нельзя. Врач должен назначить анализы.
В любом случае, не стоит паниковать. Врач назначит правильное лечение.
Слизь в стуле ребенка
Если стул у грудничка не только приобрел зеленый цвет, но и содержит слизь, это может быть признаком дисбактериоза. Кроме этих признаков у малыша могут появиться высыпания на коже. Другие симптомы этой проблемы – это нарушение сна, беспокойство. Если у крохи зеленый стул, в котором есть слизь и кровь, необходимо сразу же обратиться к врачу.
Иногда зеленый стул наблюдается у тех детей, которые питаются смесью. Скорее всего, причиной является то, что данная смесь вашему ребенку не подходит. Ее нужно поменять на другую и проследить за изменениями. Но в любом случае необходимо наблюдение врача.
Некоторые детские смеси содержат железо, которое тоже может быть причиной зеленого стула у крохи.
В результате можно сделать вывод, что изменение цвета стула у грудного ребенка – это не обязательно проблемы со здоровьем. Чаще всего это вызвано или особенностями питания, или недостатком лактазы. Поэтому поднимать большую панику не стоит. Но консультация с врачом никогда не бывает лишней
Обратите внимание не только на цвет стула, но и на общее состояние крохи. Если он активный, у него нормальное настроение и ничего не болит, скорее всего, никакой опасности для здоровья нет
Но если это сопровождается вялостью, плачем, обильным срыгиванием, расстройствами сна – обязательно обратитесь к врачу. Наличие пены, слизи и крови – тоже серьезный повод обратиться к доктору.
С появлением в доме новорожденного молодых родителей ожидает множество радостных и тревожных моментов. В первые дни больше всего вопросов вызывает питание грудничка, а также прямое следствие этого процесса – дефекация. Вид, который имеет стул, порою сильно удивляет мам и пап, особенно если в нем присутствует слизь. Разберемся, какие причины могут привести к ее появлению.
- Этапы развития
- Норма и патология
- Проблемы с питанием
- Дисбактериоз
- Лактазная недостаточность
- Инфекции
Причины
Чаще всего насморк вызывается вирусами. Назальные выделения при ОРВИ бесцветны и имеют жидкую консистенцию. На борьбу с вирусным агентом организм посылает множество защитных факторов. Однако при ослаблении иммунитета и отсутствии своевременной терапии на поврежденной вирусами слизистой начинают размножаться бактерии. Основным инструментом их уничтожения служат лейкоциты, которые в больших количествах доставляются с кровью к месту воспаления. Именно отмершие клетки бактерий и лейкоцитов образуют субстрат, придающий выделениям из носа зеленоватую окраску и густоту.
Источником бактериальной инфекции, осложняющей вирусную , становятся представители условно-патогенной микрофлоры носовых ходов. Значительно реже насморк бактериальной природы развивается как самостоятельное заболевание вследствие попадания возбудителя из внешней среды. Такими болезнетворными микроорганизмами могут быть стафилококки, стрептококки, менингококки, гемофильная или синегнойная палочка.
Следует отметить, что верхние дыхательные пути человека оснащены многоступенчатой системой местного иммунитета, успешно обезвреживающей патогенные бактерии. К факторам, которые ослабляют защитные механизмы, относятся:
- переохлаждение;
- сильные или продолжительные стрессы;
- изматывающие физические нагрузки;
- серьезные сопутствующие заболевания, снижающие иммунитет.
Таким образом, зеленые сопли, как у взрослых, так и у детей, являются признаком бактериального воспаления и не могут быть следствием аллергии или вирусной инфекции.
Желтые выделения из носа
В слизистой ткани носовой полости находится множество желез, ежедневно выделяющих слизь. Изменение нормального цвета муконазального секрета всегда связано с каким-либо видом воспаления. Желтые выделения из носа – признак затянувшегося процесса вирусной или бактериальной этиологии.
Механизм появления слизи, окрашенной в желтый цвет:
- Лейкоциты, гранулоциты (нейтрофилы) защищают полость от вредоносных микроорганизмов, вирусов.
- Протекторные клетки крови устремляются на борьбу с бактериальной, вирусной инфекцией, уничтожают возбудителей воспаления.
- Погибшие микроорганизмы «связываются» клетками крови и выводятся наружу.
- Продукты распада молекул как защитных клеток, так и бактерий придают желтый цвет выделяемой слизи.
Считается, что желтые выделения из носа – это верный признак окончания насморка. Однако, такой сигнал не всегда бывает свидетельством завершения воспаления.
Более 50% случаев насморка не завершается в течение 8-10 дней и сопровождаются такими клиническими проявлениями:
- Повышение температуры тела до 38-39 градусов.
- Симптомы общей интоксикации – отсутствие аппетита, слабость, тошнота.
- Присоединение к желтым слизистым выделениям конъюнктивита.
- Болевые симптомы – болит голова, горло.
- Слизистая носоглотки отекает.
- Выделения имеют специфический неприятный запах.
- Уменьшается чувствительность к запахам и вкусу.
Если насморк желтого окраса не заканчивается благополучным исходом на 9-10 день, состояния может ухудшиться. Причины развития процесса таковы:
- Развивается фронтит.
- Желтые выделения из носа – признак катарального гайморита.
- Желтый окрас слизи может быть симптомом синусита.
- Густой, вязкий секрет желтого цвета – один из признаков внутреннего ринита (ринофарингита).
Состояния, по клинической картине схожие на вышеуказанные заболевания, нуждаются во врачебной помощи. После прохождения медикаментозной терапии выделения могут изменить цвет, консистенцию (прозрачные и более жидкие). Это свидетельство результативности лечения и сигнал о начавшемся выздоровлении.
Что делать, если у Вас подозрения на инородные тела в носу у детей?
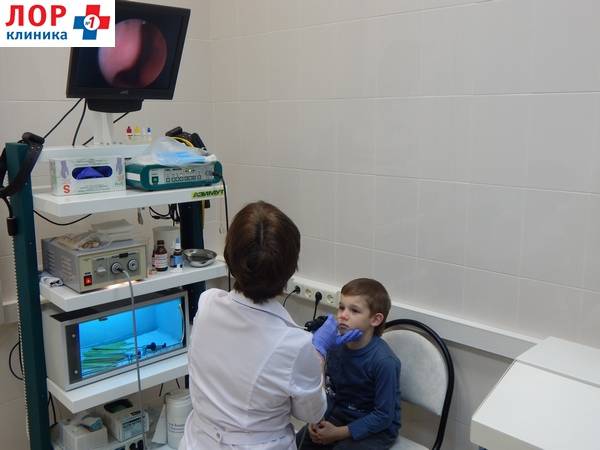
Безотлагательно обратиться в специализированную ЛОР клинику или ЛОР кабинет к врачу оториноларингологу с обязательным видеоэндоскопическим осмотром полости носа. Во время такого осмотра, врач с помощью видеокамеры с дополнительным освещением, увеличением и выводом на экран, осмотрит все отделы носа, особенно глубокие отделы, которые недоступны для осмотра обычным методом, применяемым в поликлинике. При этом как врач, так и родители смогут увидеть наличие самого инородного тела, его местоположение и воспалительные изменения слизистой.
Под контролем видеокамеры инородное тело будет извлечено пинцетом или специальным крючком для удаления инородных тел из носа. При необходимости будет назначен курс медикаментозного лечения сформировавшихся последствий.
Стоимость удаления инородного тела из носа 1500 рублей. Стоимость удаления инородного тела из наружного слухового прохода с одной стороны с отоскопией 2000 рублей. Стоимость удаления инородного тела из наружного слухового прохода с двух сторон с отоскопией 2500 рублей.
В части случаев, при невозможности извлечения инородного тела в амбулаторных условиях, ребенок будет направлен в ЛОР стационар для удаления инородного тела под наркозом.
Никогда не оставляйте подозрительные симптомы без внимания, не ждите формирования осложнений, как можно быстрее разрешите все сомнения на приеме у врача оториноларинголога!
Осложнения нелеченных влагалищных белей
Палочки Дедерлейна занимают 95-98% микрофлоры интимной зоны, когда происходит резкое снижение иммунитета, их количество уменьшается. Поэтому самолечение возможно только при дисбактериозе. Если во влагалищную среду попали агрессивные микробы, начинаются необратимые изменения, угрожающие здоровью.
Появление белей так же свидетельствует о разрастании доброкачественной или злокачественной опухоли во влагалище. Каждая девушка должна посещать ежегодные гинекологические консультации, а заметив несвойственные влагалищные признаки, сообщить доктору. Рассмотрим последствия запущенных заболеваний, сопровождающихся выделениями:
- Присоединение вторичной инфекции.
- Разрыв фаллопиевой трубы при внематочной беременности.
- Выкидыш, заражение плода.
- Прободная язва, свищ.
- Развитие рака.
- Бесплодие, аменорея.
- Атрофия слизистой оболочки.
- Занесение патогенной флоры в верхние отделы урогенитального тракта из влагалища.
Запущенные состояния нуждаются в интенсивной терапии. Обойтись без антибиотиков не получится, длительный прием препаратов отражается на организме в целом. Если повреждена целостность влагалищной стенки или опухоль стала злокачественной, пациент подвергается хирургическому вмешательству. Вовремя не диагностированный рак переносит метастазы по телу и приводит к смерти.
Интересно знать! Эктопия — биологическая смена цилиндрического эпителия на многослойный. Травмированние цервикального канала, венерические болезни быстро развивают атипичные клетки, превращают в эрозию.
Влагалищные выделения тревожный сигнал, распознать который компетентен врач узкой специализации. Не стесняйтесь посещать смотровой кабинет и выражать жалобы интимного характера. Даже при полном здравии гинеколог станет для вас помощником и расскажет о способах профилактики урогенитальных патологий.
Недостаточно просто убрать бели, снять воспаление влагалища травяными настоями, нужно искать истинную причину, чтоб не допустить осложнений. Со временем симптомы вернутся, болезнь будет прогрессировать.
Эффективно лечение влагалищных выделений основано на физиотерапевтических методах, подборе комплекса лекарств и схемы приема. В терапии белей уреаплазмоза, гарднереллеза, гонореи важен контроль анализов. Прерывание курса — это риск выработки устойчивости к лекарствам.
Лечение гайморита
Такую серьезную болезнь нельзя лечить самостоятельно. Доверьте свое здоровье профессионалам. Специалисты медицинского центра «Клиника К+31» проведут полный цикл лечения гайморита, начиная от диагностики, и заканчивая выпиской пациента и конечным осмотром. В центре есть уникальные методики лечения:
- Прокол при гайморите – избавление от жидкости, застоявшейся в носовой полости.
- Ямик процедура при гайморите – откачивание гноя сразу из нескольких пазух.
- Процедура «Кукушка» при гайморите – промывание без проколов.
Эти и другие методы позволят эффективно и безопасно вылечить даже гайморит при беременности, у детей и пожилых людей.
Симптомы гайморита
Отличить заболевание можно по нескольким признакам:
- Заложенность носа и выделения. В результате отека слизистой и застоя жидкости человека мучает чувство давления в области пазух.
- При осложнении болезни начинаются сильные и длительные головные боли. Также появляется боль в переносице и висках.
- Температура повышается до 37-38 градусов.
- Может возникнуть слабость, ухудшиться память и концентрация.
- Снижение работоспособности и быстрая утомляемость.
Обратите внимание, что необязательно все эти симптомы проявляются вместе – болезнь может сопровождаться лишь парой этих признаков.
Белые выделения при беременности
• Все идет хорошо, если выделения у будущей мамы прозрачные или беловатые, иногда обильные, но не имеют запаха.• Если они стали интенсивно белыми, творожистыми – это признак молочницы, грибкового заболевания, которое лечится под контролем врача за несколько дней. • Желтоватый или зеленоватый цвет, гнилостный или «рыбный» запах – признак бактериальной инфекции. Нужно обязательно обратиться к врачу-гинекологу.
Как выглядят нормальные выделения?
Белые выделения из влагалища при беременности часто появляются в первые недели, когда женщина еще сама точно не знает, что находится в положении. Даже обильные прозрачные и беловатые выделения считаются вариантом нормы и объясняются началом гормональной перестройки в организме.
https://youtube.com/watch?v=IG11IH5lhxg
Кроме того, образовавшаяся на шейке матки слизистая пробка, которая защищает развивающегося в утробе ребенка, вызывает более обильные выделения из влагалища.
Итак, если выделения у будущей мамы слизистые, похожие на яичный белок, без хлопьев и комочков, цветом – от прозрачного до молочно-белого и без запаха, повода для беспокойства они не представляют.
При соблюдении элементарных правил гигиены (регулярный туалет, использование ежедневных прокладок, которые желательно менять каждые 4–6 часов, ношение удобного белья из натуральных тканей) такие выделения из влагалища не вызывают раздражения и зуда, поэтому почти незаметны.
Самолечение в этом случае категорически недопустимо, потому что будущим мамам, особенно в первом триместре, противопоказано использование большинства препаратов от молочницы.
Фрагменты слизи с вкраплениями крови в более жидких выделениях могут свидетельствовать об эрозии шейки матки и цервиците (воспалении ее канала), выделения, отслаивающиеся пленками и имеющие запах тухлой рыбы, – признак гарднереллеза (нарушения микрофлоры влагалища, когда в ней начинает размножаться бактерия гарднерелла).
Иногда белые выделения при беременности постепенно приобретают желтый или зеленоватый оттенок. Эти события указывают на то, что в них появился гной – признак бактериальной инфекции половых органов.
Достоверно установить, нормальными или патологическими являются белые выделения при беременности, можно только после того, как врач возьмет мазок из влагалища. Если вы здоровы, содержание лейкоцитов в нем не повышено, а в микрофлоре преобладают палочки.
Выделения в конце беременности
К концу третьего триместра по утрам будущая мама может наблюдать увеличение количества выделений, которые являются признаком приближающихся родов. Если при этом женщина не ощущает боли в нижней части живота и спине, то беспокоиться не о чем – время до встречи с малышом у вас еще есть.
Если же прозрачные беловатые выделения из влагалища появляются в течение нескольких часов, ими могут оказаться воды, смешанные с фрагментами отходящей пробки. В такой ситуации необходимо отправляться в роддом.
Меры профилактики
Но длительного лечения храпа можно избежать, если при первых же его проявлениях незамедлительно принять эффективные меры противодействия:
- следить за чистотой и влажностью воздуха в помещении, где спит ребенок;
- купить хорошую, качественную подушку (лучше ортопедическую);
- обеспечить малышу умеренное, но полноценное питание, которое избавит его от лишнего веса, но при этом обеспечит всеми необходимыми витаминами и минералами;
- принимать все возможные меры по укреплению иммунитета: гимнастика, закаливание, водные процедуры, витаминотерапия;
- делать с ребенком дыхательную гимнастику, которая укрепит мягкие ткани неба и носоглотки.
- обязательно долечивать все респираторные заболевания, не допуская их перехода в хроническую форму.
Но главное – не запускать проблему. Если ваш ребенок храпит во сне уже не первую неделю и самостоятельно справиться с этим не удается – отправляйтесь к врачу и ищите причины вместе. Храп – это симптом, указывающий, что что-то не в порядке, и чем раньше будет выявлена проблема, тем легче ее исправить.
Разновидности фронтита
Типы фронтита различаются в зависимости от путей проникновения инфекции, типа и время развития патологии.
Специалисты различают:
- Острый фронтит. Характеризуется внезапным возникновением воспалительного процесса, развитие – стремительное, окончание заболевания – полное.
- Хронический фронтит. Возникает как следствие плохо вылеченной острой формы заболевания; при нем длительные периоды обострения сменяются короткими паузами ослабления симптомов.
- Аллергический фронтит. Немедленная реакция на аллергены: частое чихание, зуд носа и глаз, повышения температуры может не быть или она невысокая;
- Вирусный фронтит. При воздействии вируса начинается быстрый подъем температуры, жалобы на боль в горле, чихание, появляется жидкая полупрозрачная слизь.
- Бактериальный фронтит. При бактериальной атаке температура поднимается, но медленно; больной не чихает, а слизь формируется густая, с характерным оттенком.
- Катаральный фронтит. Заявляет о себе тяжестью в лобной области, заложенностью носа; может не давать осложнений, а может перейти в более острую стадию.
- Гнойный фронтит. Образование и скопление гнойного содержимого в лобных пазухах пагубно влияет на состояние больного; возможна даже потеря сознания.
- Пневмосинус. Особая форма фронтита, которая характеризуется растяжением лобной пазухи; при этом воздух в пазуху поступает, но выхода для него нет. В этом случае воспаления может не быть, а боль в лобной части будет ощущаться.
Независимо от типа фронтита, он может затрагивать или одну пазуху (правую или левую) или быть двусторонним, когда в воспалительный процесс вовлечены обе пазухи.
Когда нельзя лечиться дома?
Большинство случаев гайморита лечатся в домашних условиях. Исключения составляют ситуации, когда болезнь привела к осложнениям, которые чреваты ухудшением здоровья и создают угрозу для жизни. Речь идет о ситуациях, когда инфекция распространяется на костную ткань, область головного мозга. При нарастании симптомов, резком ухудшении самочувствия, повышении температуры потребуется срочная медицинская помощь и госпитализация.
Острый гайморит у детей чаще всего лечится в больнице. Для снятия воспаления назначаются инъекции антибиотиков, физиотерапевтические процедуры. Это необходимо, чтобы предотвратить переход заболевания в хроническую форму.
Если у пациента обнаружена киста носовой пазухи или полипы, необходимо хирургическое лечение. Это же касается запущенных случаев хронического гайморита, при которых для откачки гноя из гайморовых пазух назначается пункция. Ее также называют проколом. Пациенту придется провести в больнице около недели, после чего его направляют на домашнюю реабилитацию.
Госпитализация может потребоваться и при одонтогенном гайморите, когда инфекция от больного зуба проникает в носовую пазуху. В ряде случаев показано хирургическое лечение.
Какие инородные тела могут быть в носу у детей?
Все, что попадает в поле зрения малыша, и тем более в его руки, может в последствии стать тем самым инородным телом носа. Это могут быть мелкие предметы, части игрушек, камешки, палочки, травинки, косточки, семена, кусочки фруктов, таблетки и т.д. Список настолько широк, насколько хватает детской фантазии.
Меры профилактики:
- Старайтесь не оставлять детей без присмотра
- Покупайте игрушки только рекомендованные для детей каждой возрастной группы
- Убирайте и закрывайте на ключ все мелкие бытовые предметы, пищевые продукты, канцелярские принадлежности, кухонные принадлежности и т.д.
- Не отвлекайтесь от общения с ребенком во время прогулки.
Но, даже если Вы принимаете все возможные меры, никогда не исключайте возможности, что это может произойти и если у Вас появится хоть малейшие подозрения на инородное тело носа у ребенка, сразу же обратитесь к специалисту врачу оториноларингологу.
Признаки наличия инородного тела носа:
- Возможно неоднократное чихание (как попытка организма освободиться от инородного тела самостоятельно)
- Отек и заложенность одной половины носа (возможно полное отсутствие дыхания через одну половину носа)
- Отделяемое слизистое, а в последующем гнойное из одной половины носа.
- Возможно слезотечение или формирование конъюктивита с одной стороны.
- В части случаев появление неприятного гнилостного запаха с одной половины носа.
Причины состояния
Слизь в носу есть в норме у всех людей. Она помогает удалять патогенные микроорганизмы и частицы пыли с поверхности слизистой оболочки. Сгущение выделений наблюдается по разным причинам:
- недостаток употребляемой жидкости;
- сухой воздух в помещении;
- воспалительный процесс;
- нахождение в загрязнённом помещении.
При недостатке влаги в воздухе или в организме выделяется слишком густая слизь, но при этом не наблюдается симптомов заболевания. Воспалительный процесс делает сопли мутными за счёт попадания в них лейкоцитов — белых кровяных телец. Они выполняют иммунную функцию и уничтожают болезнетворные микроорганизмы. При этом сами лейкоциты погибают, оставаясь в составе слизи, что и делает её мутной.
Густая слизь мешает нормальному функционированию ресничек эпителия слизистой оболочки. Они не могут полноценно очищать и защищать от патогенных микроорганизмов, так как находятся в слепленном состоянии. Поэтому лечить густые белые сопли необходимо для возобновления нормальной работы слизистой оболочки верхних дыхательных путей.
Меры профилактики
Гайморитом болеют люди любого пола и возраста. Для минимизации рисков следует следить за своим здоровьем, укреплять иммунитет, избегать переохлаждений
Болезнь чаще всего возникает как осложнение после простуды и гриппа, поэтому их лечению нужно уделить должное внимание. На здоровье дыхательной системы положительно влияют прогулки по хвойному лесу, морской воздух, профилактические промывания носа морской водой.
В группе повышенного риска – люди с деформированной носовой перегородкой, воспалением аденоидов, болезнями зубов и десен, аллергики, курильщики, работники вредных производств. Для профилактики заболевания стоит по возможности устранить те причины, которые способны спровоцировать воспалительный процесс.
Причины скапливания слизи в носоглотке
Причин, по которым скапливается слизь, может быть несколько. В первую очередь это ОРВИ, аллергия, реже – излишне сухой воздух. Рассмотрим эти причины более подробно.
ОРВИ. Любое простудное заболевание провоцирует выработку слизистого секрета, и если вовремя не принять меры, это может быть чревато гайморитом или фронтитом. Слизь из носовых пазух попадает в легкие и бронхи, а это уже грозит тяжелыми последствиями – пневмонией и бронхитом. Воспалительный процесс происходит в результате холодного питья или воздуха, мокрых ног или сильного переохлаждения организма.
Аллергия. Многим знаком такой неприятный недуг, как аллергический ринит. И нередко бывает непросто выявить тот самый аллерген, на который отреагировал организм. Тут без специального обследования не обойтись, чтобы оперативно пройти лечение. Причиной скапливания слизи в носоглотке может быть пыль любого происхождения, лекарственные препараты, пыльца растений, шерсть животных, продукты питания (например, фрукты).
- Сухой воздух. Также слизь в носовых пазухах может собираться по причине сухого воздуха в помещении. В этом случае организм реагирует усилением выработки слизи, чтобы защитить носоглотку от пересыхания. И чтобы избежать негативных последствий, необходимо устранять излишне сухой воздух при помощи специального увлажнителя. И если возникли проблемы с дыханием – обязательно проконсультироваться с врачом.
Причины
Заболевание может быть вызвано разными факторами:
- Основная причина – это простуда и ОРЗ, ведь они сопровождаются насморком, а при отеке тканей и скоплении слизи образуется благоприятная среда для размножения бактерий и грибков.
- Переохлаждение и постоянное нахождение на холодном воздухе и сквозняках также приводят к простуде и насморку, что грозит обернуться гайморитом и привести к обострению хронической формы болезни.
- Аллергические реакции.
- Врожденные аномалии: искривление перегородки и т.д.
- Травма носовой перегородки и близлежащих костей и хрящевых тканей.
- Заражение инфекциями, бактериями или грибками.
- Аденоиды и полипы, образующиеся в носовой полости.
- Такие серьезные заболевания, как туберкулез, лучевая болезнь, грибок и т.д.
Необходимо помнить: многие из этих причин взаимосвязаны, и все они приводят к печальным последствиям, если человек занимается лечением самостоятельно или вовсе затягивает с ним.