Причины закупорки слезного канала у грудничков
Причиной заболевания у малыша грудного возраста является желатинообразная пленка, находящаяся в слезно-носовом протоке. Когда плод находится в утробе, эта пробка защищает зрительные органы от проникновения околоплодных вод. При рождении она разрывается. Если этого не происходит, слеза скапливается и застаивается, приводя к развитию инфекционного процесса.
Существуют и другие причины, связанные с аномалиями развития:
- нарушение строения лица при некоторых генетических заболеваниях;
- опухоли лица, носа или кисты в протоке;
- аномалии строения век и лицевого черепа;
- узкий слезный канал.
 Причиной закупорки у грудничка выступает попадание в слезные протоки инородных тел. Например, косметических средств, пыли. Болезнь развивается при переломах носа, костных стенок глазницы и глазного яблока. Травмирование носослезного канала часто возникает при его зондировании или промывании.
Причиной закупорки у грудничка выступает попадание в слезные протоки инородных тел. Например, косметических средств, пыли. Болезнь развивается при переломах носа, костных стенок глазницы и глазного яблока. Травмирование носослезного канала часто возникает при его зондировании или промывании.
Рекомендации для родителей
 Постоянное слезотечение и покраснение глазика должно насторожить родителей. Дакриоцистит может пройти самопроизвольно ко 2–3 месяцу, но оставлять без внимания заболевание не стоит. Своевременное принятие мер оградит малыша от проведения оперативного вмешательства.
Постоянное слезотечение и покраснение глазика должно насторожить родителей. Дакриоцистит может пройти самопроизвольно ко 2–3 месяцу, но оставлять без внимания заболевание не стоит. Своевременное принятие мер оградит малыша от проведения оперативного вмешательства.
Ребенка в обязательном порядке показать врачу, не принимать самостоятельные меры и тем более не массировать слезные точки, если нет соответствующих навыков, и врач не показывал, как правильно это делать.
В случае присутствия непроходимости слезных каналов офтальмолог назначит лечение. Оно предотвратит распространение инфекции и развитие таких осложнений:
- целлюлит;
- воспаление тканей глаза, находящихся за орбитальной перегородкой;
- инфекционное поражение головного мозга;
- заражение крови.
Глазные капли следует закапывать строго по инструкции. Перед применением вымыть руки и очистить глазки ребенка от скопившихся выделений.
Если утром глазик закисает, и образуются корочки после сна, не сдирать их
Требуется обработать антисептическим раствором, слегка размочить и только затем осторожно удалить корочки
Причины
Патологическое отделяемое является следствием воспалительного процесса в различных структурах глазного яблока:
- Конъюнктивит — воспаление наружной оболочки глаза. Эта патология возникает у малыша даже при тщательном соблюдении гигиены. Причин этому несколько:
- Иммунитет у детей раннего возраста не сформирован до конца. Ребенок плохо справляется с атакой множества бактерий и вирусов внешней среды. Поэтому частота случаев конъюнктивита уменьшается с возрастом.
- Ситуация усугубляется, если малыш рождается недоношенным, с родовой травмой или задержкой внутриутробного развития. Защитные механизмы у таких детей работают плохо, заболевание протекает дольше, чем у доношенных здоровых новорожденных.
- Часто дети инфицируются, проходя через родовые пути матери. Возбудители гонореи и хламидии имеют тропность к конъюнктивальной оболочке, поэтому легко приживаются у ребенка.
- Несоблюдение правил гигиены, микротравмы и попадание грязи. Такое бывает с малышами постарше — 1–2 года, которые заносят инфекцию через грязные руки или травмируют глаза во время игры.
- Аллергический конъюнктивит. Частыми аллергенами в раннем детском возрасте являются продукты питания (первый прикорм, аллергия на отдельные компоненты молочной смеси) и пыль.
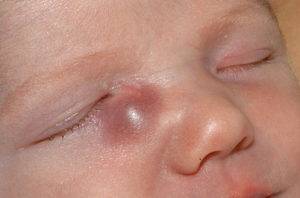
- Дакриоцистит — воспаление слезного мешка. В норме слезная жидкость свободно стекает в полость носа по носослезному каналу. Если его проходимость нарушена (у новорожденных за счет закупорки эмбриональной тканью), то слезы накапливаются в слезном мешке и служат питательной средой для развития микроорганизмов.
Терапевтическое лечение и операции при дакриоцистите
Лечение дакриоцистита обычно осуществляют в стационаре и используют:
- медикаментозную терапию;
- хирургические вмешательства;
- физиотерапию.
Добиться возобновления проходимости слезных путей и уничтожить очаг нагноения при лечении дакриоцистита можно при помощи антибактериальных и противовоспалительных препаратов.
Острую форму заболевания лечат общими и местными противовоспалительными препаратами в комбинации с антибактериальными средствами. Для местного лечения используют капли и различные мази. Чтобы избежать осложнения, терапия должна проходить под строгим врачебным надзором.
При хронической форме используют хирургическое лечение дакриоцистита. Его цель — восстановить проходимость слезного канала.
Для этого разработаны два метода:
- бужирование;
- дакриоцисториностомия.
Бужирование выполняют специальным зондом — бужем
Его осторожно вводят в носослезный канал. Он раздвигает стенки канала и пробивает пробку
Процедуру проводят с использованием внутривенной анестезии. Данный метод сочетают с лекарственной терапией.
Дакриоцисториностомия — это более сложное вмешательство. Его используют тогда, когда иные методы лечения, включая бужирование, не дали достаточного результата. Цель этого метода — формирование нового канала между носом и слезным мешком взамен существующего. Эта операция дает возможность не допустить тяжелых осложнений и возникновения гнойников.
Используется общий наркоз и эндоскопическая техника. Хирург создает во время операции новый канал. Методы современной медицины позволяют избежать появления шрамов и рубцов на лице. В послеоперационный период больные на протяжении 7 дней придерживаются щадящего режима и используют для закапывания в нос масляные препараты. После операции больной 4–6 дней проводит в стационаре. В это время пациенту проводят обезболивание и промывание слезных каналов, чтобы предотвратить образование спаек.
Физиотерапию применяют как вспомогательный метод при лекарственной терапии. Если у пациента нет гнойного воспаления, ему показаны терапия с применением УВЧ, а также прогревание сухим теплом слезной железы.
Этиология норовируса
Причина норовируса — вирус Норфолк, который относится к РНК-содержащим микроорганизмам. В мире изучено больше 7 его генетических групп, но для человека опасны только 3. Геногруппы разделяют на генотипы. Самой распространенной считается геногруппа 2 с 23 генотипами. Патоген принадлежит к семейству Caliciviridae. Впервые вирус был замечен в г. Норуолк (США, штат Огайо).
Возбудитель хорошо переносит перепады температур, живет на поверхностях около месяца, погибает при обработке дезинфектором с хлором.
Обычно болезнь возникает зимой и между сезонами. Летом норовирус стихает, но возможны вспышки в местах с большой численностью отдыхающих.
Пик выделения патогена — острая стадия.
Противопоказания
Абсолютным противопоказанием для зондирования является искривление носовой перегородки. Эта патология требует хирургического вмешательства, так как может быть причиной хронического дакриоцистита.
Относительные противопоказания:
- ОРЗ или острый период заболевания ЛОР-органов;
- флегмонозный дакриоцистит новорожденного;
- флегмона слезного мешка.
Обострение инфекционного процесса вызывает отек слизистой носа, поэтому хирургическое вмешательство в этот период нецелесообразно.
Если слезный мешок инфицируется патогенными микроорганизмами, образуется флегмона. Это воспаление соединительной ткани и клетчатки с образованием гноя. Опасная патология требует неотложного стационарного лечения. Зондирование рекомендовано после полного затихания воспаления.
Показания к зондированию слезно-носового канала
Каковы же показания к зондированию, чтобы маме быть уверенной, что надо его сделать малышу?
Если взять клинические рекомендации Министерства здравоохранения Российской Федерации, то там написаны следующие показания:
- врожденная непроходимость слезно-носового канала,
- дакриоцистит новорожденного,
- киста слезного протока,
- врожденное отсутствие либо заращение канала.
Помимо показаний, есть еще и противопоказания:
- Острые заболевания дыхательных путей, горла, уха, носа;
- Общие соматические заболевания.
При наличии противопоказаний младенец допускается на зондирование только после разрешения педиатра или соответствующего узкопрофильного специалиста.
Противопоказания
Как и для любой другой процедуры, для промывания слезных путей характерны некоторые противопоказания. Так, операцию не делают людям, у которых выявлена водянка слезного мешка или гнойное воспаление глаз (гидропс и флегмон соответственно).Промывание не назначается, если у обследуемого диагностировано растяжение слезного мешка (при этом он содержит слизь) из-за опасности распространения гноя.В ряде других случаев процедура не считается опасной и не требует дополнительного ухода, однако на время заживления придется отказаться от ношения мягких контактных линз и других их разновидностей (для коррекции рефракции рекомендуется использование очков с диоптриями).
ЛЕЧЕНИЕ ХАЛЯЗИОНА
На ранних стадиях заболевание можно лечить консервативными методами: каплями, мазями, инъекциями кортикостероидов или физиотерапией. Эти средства помогают при небольшом размере халазиона. Если халязион стал большим, начинает болеть, врачи рекомендуют его удалить. Если медикаментозное или физиотерапевтическое лечение не помогает, не стоит откладывать операцию.
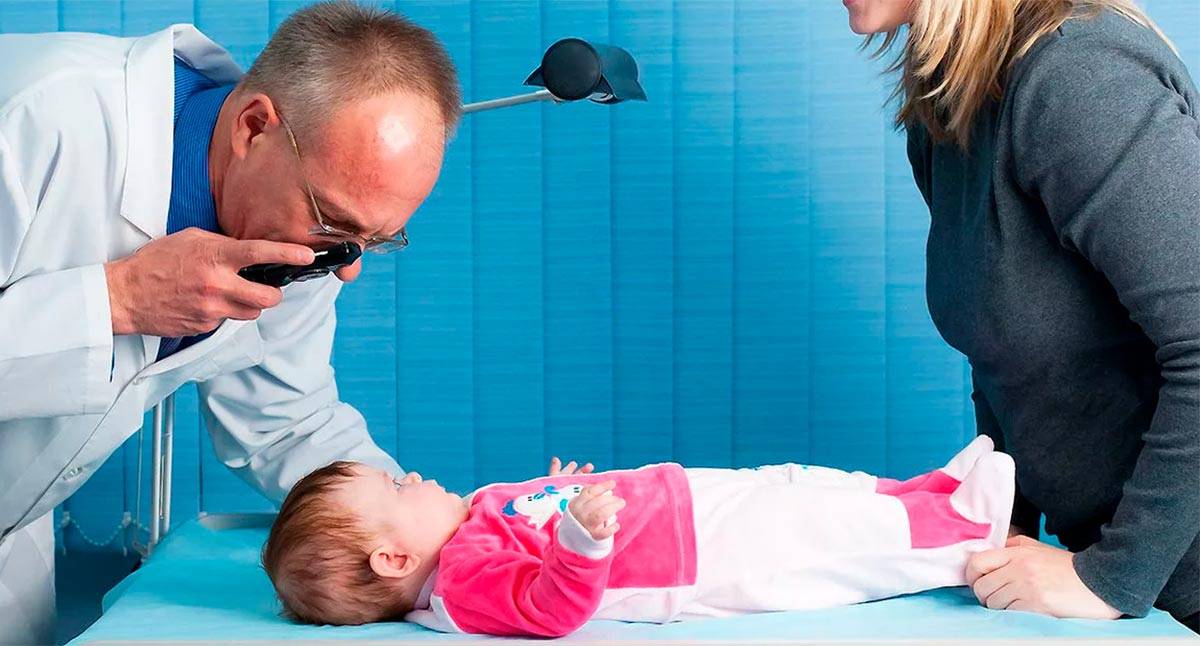
Микроинвазивная операция проходит под местной анестезией. Хирург с помощью микрохирургического скальпеля вскрывает капсулу халязиона с внутренней стороны века, вдоль мейбомиевых желез. Содержимое халязиона вычищают и обрабатывают внутреннюю полость. На этом операция заканчивается. За веки закладывают антибактериальную глазную мазь и через 15 минут вы можете идти домой.
Контрольный осмотр проводят на 2-3 день после операции.
Подготовка к зондированию:
1. Процедура проводится натощак, чтобы избежать срыгивания и попадания содержимого желудка в дыхательные пути.
2. Ребенка надо запеленать, чтобы малыш не шевелился во время манипуляции и не мешал руками.
3. Этот пункт больше относится к матерям, которые сильно обеспокоены. В глазки младенцу капается обезболивающее. Ребенка выносят после зондирования уже спокойного, но заплаканного. Через 5 минут после процедуры младенец мирно спит.
4. Отсутствие родителей в кабинете во время процедуры – самое правильное решение!
Амир Ахунов,
детский врач-офтальмолог, DOK.Клиника Пузыревского,
17.06.20
методы лечения, о новорожденных, физиология Другие статьи автора
Что делать, если массаж при конъюнктивите и дакриоцистите не помогает
Бывает так, что назначенное лечение не помогает, а конъюнктивит глаз у ребенка возникает снова и снова. Врач выписывает разные антибиотики, но после кратковременного улучшения глаз воспаляется снова. В этом случае назначают операцию — зондирование. Она проводится под местным наркозом. Врач вводит зонд в слезно-носовой канал, прорывая эмбриональную пленку, а затем промывает его. Восстановить проходимость канала необходимо к шестимесячному возрасту ребенка, иначе в дальнейшем может развиться флегмона. К тому же тонкая мембрана со временем начинает уплотняться, и прорвать ее становится сложнее.
После операции назначается курс массажа глаз и специальные капли для профилактики образования спаек, которые могут привести к рецидиву заболевания, опять закупорив слезный канал. Если зондирование не оказывает ожидаемого эффекта, проводится дополнительная расширенная диагностика зрительных органов ребенка: возможно, причина кроется в аномалии развития слезно-носового канала, искривлении носовой перегородки или других факторах. В некоторых случаях ребенку может понадобиться дакриоцисториностомия — сложная операция, которая выполняется только по достижению им возраста 5-6 лет.
Лечение аденовирусной инфекции
Большинство пациентов выздоравливают полностью. Даже тяжелая первичная аденовирусная пневмония не является смертельной, за исключением редких случаев, в основном среди младенцев, военнослужащих и пациентов с ослабленным иммунитетом. Легкая и среднетяжелая формы лечатся амбулаторно. Госпитализация показана при тяжелом состоянии, осложнениях и наличии сопутствующих хронических заболеваний.
Лечение аденовирусной инфекции является симптоматическим и поддерживающим. Цель терапии заключается в устранении причины аденовируса, симптомов, профилактике осложнений, повышении иммунитета.
Немедикаментозное лечение включает постельный режим при повышении температуры и диету.
Для снятия симптомов назначаются отхаркивающие средства, капли от насморка, жаропонижающие, при поражении глаз, ушей применяют местное лечение.
Медицинская клиника НАКФФ
Медицинская клиника НАКФФ – это современный многопрофильный медицинский комплекс, который предлагает своим пациентам полный спектр услуг в области диагностики и лечения заболеваний, профилактики, а также реабилитации для взрослых и детей.
В клинике оказывают услуги в области онкологии, хирургии, кардиологии, неврологии, ортопедии, гинекологии, урологии и многих других.
Особого внимания заслуживает Онкологическое отделение, где работают высокопрофессиональные врачи, использующие в своей практике последние мировые разработки в области лечения онкологических заболеваний, что позволяет эффективно бороться с опухолевыми заболеваниями и добиваться стойкой ремиссии.
Возможности Онкологического отделения клиники НАКФФ позволяют проводить:
• Лапаротомические операции
• Лапароскопические операции
• Химиотерапию
• Иммунотерапию
• Высокодозную химиотерапию
• Оказывать паллиативную помощь
Среди онкологов клиники есть онкогинекологи, онкоурологи, онкодерматологи, доктора, работающие со злокачественными образованиями ЖКТ, а также со злокачественными образованиями мягких тканей.
В первую очередь при обращении в нашу клинику врачи проводят полный спектр диагностических мероприятий, для того чтобы поставить точный диагноз. Используя современное оборудование и многолетний опыт, специалисты клиники НАКФФ могут поставить диагноз в день обращения. Такая оперативность благотворно влияет на сроки госпитализации, а как следствие и на успехе лечения!
В клинике оборудован комфортабельный стационар с круглосуточным наблюдением за состоянием пациента, что позволяет в оперативном режиме обеспечивать медицинскую помощь всем обратившимся.
Клиника НАКФФ свыше 10 лет пользуется безупречной репутацией у своих пациентов, ценящих высокий уровень обслуживания, индивидуальный подход, а также доброжелательность, чуткость персонала и комфортные условия.
Процесс выполнения
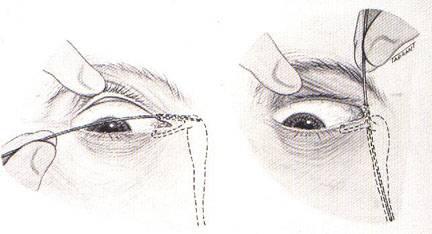 Операцию в больнице проводит офтальмолог, практикующий хирургическое вмешательство. Процесс занимает не более 5 минут.
Операцию в больнице проводит офтальмолог, практикующий хирургическое вмешательство. Процесс занимает не более 5 минут.
Манипуляция проводится в операционной. Для взрослых и грудничков до года применяют местную анестезию в виде обезболивающих глазных капель. Малыша туго пеленают, чтобы он не вырвался и не навредил себе. Ребенку старше года дают общий наркоз, так как удержать его невозможно, а уговорить на процедуру не получится в силу возраста. В больничной обстановке ребенок впадает в истерику, даже когда не больно.
Зондирование проводится по такому плану:
- Пациенту делают местную анестезию.
- Врач применяет специнструмент (зонд Боумена), который помещает в слезную точку на нижнем веке, разворачивает и входит в носослезный проток, продвигаясь к носу. Веко держат натянутым.
- Почувствовав на пути движения зонда преграду, врач расслабляет нижнее веко и пробивает слизистую пробку.
- С помощью канюли слезно-носовой проток промывают физраствором и антисептиком.
- Результат операции проверяют с помощью окрашенной жидкости, которую закапывают в глаз. В носовой ход помещают ватный тампон. Окрашивание тампона означает, что проток свободен.
По завершении операции пациента выписывают домой. В период восстановления после зондирования желательно избегать переохлаждения. Врач покажет, как правильно делать массаж после зондирования и закапывать противовоспалительные капли.
При благоприятных условиях одна процедура решает проблему, и повторное вмешательство не требуется.
Московская Клиника
Многопрофильная клиника специализируется на диагностике (МРТ, УЗИ, рентген, функциональная диагностика и др.), амбулаторных приемах, на курсовом лечении, восстановительных процедурах. В клинике пациенты могут сдать все необходимые лабораторные анализы, пройти комплексные и чек-ап программы.
В связи с масштабным распространением коронавируса, в клинике приняты все необходимые меры для обеспечения безопасности пациентов: выполняется обеззараживание оборудования, воздуха, производится дезинфекция помещений, соблюдается стандартный температурный режим и режим проветривания на частой основе, размещены дополнительные дезинфекторы для рук, проводится ежедневная термометрия сотрудников, администраторы зала следят за тем, чтобы все пациенты были в масках.
Московская Клиника круглосуточно проводит следующие виды тестирования: экспресс-тест COVID-19 (данный тест является официальным аналогом ПЦР-теста и выполняется в течение 30 минут), срочный ПЦР-тест CITO (выполняется в течение суток), ПЦР-тест (выполняется до 3-х дней), экспресс-тест на антитела к COVID-19. Тесты проводятся в клинике круглосуточно!
По результатам любого вида теста пациентам выдается справка как на русском, так и английском языке, которую вы можете предъявить по месту требования. Срок действия справки по месту требования составляет 3 дня.
Клиника располагается по адресу ул. Полковая, д.12, к.1.
В диагностическом отделении для пациентов доступна точная диагностика на новейшем и современном оборудовании экспертного класса:
Все виды МРТ-исследований на аппарате General Electric 1,5 Тесла закрытого типа (2018 г.);
Все виды УЗИ на аппарате MINDRAY DC-70PRO X (2018 г.);
Рентгенография с минимальной лучевой нагрузкой на аппарате PXP-100 CA фирмы POSKOM Co.Ltd с трубкой Toshiba (2018 г.);
Функциональная диагностика (СМАД, ХОЛТЕР, ЭЭГ, ЭНМГ, ЭКГ, ЭХО-КГ, спирометрия и др.);
Гастроскопия;
Лабораторные исследования.
В лечебном отделении представлено более 15-ти направлений, среди которых: оториноларингология, гинекология, урология, хирургия, неврология, кардиология, ортопедия, офтальмология, эндокринология, терапия и др.
В восстановительном отделении можно пройти курс процедур по массажу, физиотерапии, мануальной терапии.
В Московской клинике прием ведут более 30 специалистов высшей категории, кандидаты и доктора медицинских наук с большим опытом работы.
Клиника располагается в 15-ти минутах ходьбы от станций метро Марьина роща и Савёловская с удобной транспортной развязкой.
Для пациентов на территории клиники предоставлена бесплатная парковка.
Методы диагностики рака кожи
Диагностика рака кожи начинается с визуального осмотра пациента. При выявлении подозрительных новообразований врач назначит другие методы диагностики.
Дерматоскопия выполняется специальным прибором, который позволяет рассмотреть опухоль с максимальным увеличением в поляризованном свете.
С помощью микроскопа исследуют материал, полученный разными способами:
- мазок-отпечаток, когда стекло прикладывают к язве;
- соскоб, на который собирают материал со дна язвы;
- биопсия (наиболее точные результаты) – забор материала для гистологического анализа осуществляется с использованием шприца, скальпеля или пинцета, которым отбирают клеточный материал опухоли.
Алгоритм проведения зондирования
Процедура выполняется в манипуляционном кабинете в условиях клиники высококвалифицированным офтальмологом. В период подготовки необходимо посетить профессионального отоларинголога, чтобы исключить наличие искривления носовой перегородки. Также перед процедурой доктор в обязательном порядке назначает ОАК и анализ крови на свертываемость.
Длительность процедуры в общей сложности от 5 до 10 минут. Все манипуляции выполняются под местной анестезией. В глаза закапывают два раза капли с обезболивающим эффектом. После этого посредством использования специального инструмента конической формы (зонда Зихеля) проводится расширение протоков.
Далее доктор берет более длинный инструмент (зонд Боумена) и вводит его на необходимую глубину, производя разрыв мешающей пленки. После разрыва пленки доктор тщательно промывает слезный канал и дезинфицирует его. Для данной манипуляции используются препараты, безопасные для слизистых глаз, и физиологический раствор.
Если массаж и медикаментозное лечение не помогло решить проблему, и процедура зондирования просто необходима, придется потерпеть все дискомфорты. Особенно это касается маленьких деток. Хоть процедура и проводится исключительно после обезболивания, ребенок все равно будет плакать – и это естественная реакция новорожденного, так как его трогают, в лицо светит лампа, и вокруг находятся чужие люди. После процедуры дискомфортные ощущения быстро проходят.
Виды и стадии рака кожи
Под определение “рак кожи” попадают несколько онкологических заболеваний. Каждая из этих болезней имеет собственные симптомы, у них разное происхождение и прогноз.
Различают такие злокачественные опухоли кожи:
- Базальноклеточный рак (базалиома). Встречается чаще других видов рака кожи. Новообразование образуется из клеток эпидермиса и имеет вид небольшого узелка с проступающей сетью кровеносных сосудов. Развиваясь, опухоль начинает кровоточить, вероятно появление язвочки. Чаще всего, локализуется на лице. Отличается медленным развитием. Метастазы отсутствуют. При правильном и своевременном лечении достигается полное выздоровление.
- Плоскоклеточный рак кожи (грибовидный). Опухоль напоминает бородавку, крепится на тонкой ножке. Иногда на поверхности образуются чешуйки. Легкое прикосновение может привести к повреждению опухоли. Может достигать размера в несколько сантиметров. В подавляющем числе случаев располагается на нижней губе. Также, может размещаться во рту. Проникает в глубокие слои кожи, может давать метастазы.
- Меланома.Самый агрессивный вид рака кожи. Развивается из пигментированных клеток на месте родинок или веснушек. Родинка припухает, увеличивается в размерах, меняет форму и цвет. Быстро растет и может давать метастазы даже на ранних стадиях.
Реабилитация и послеоперационный уход
В период реабилитации важно следить за общим состоянием здоровья, не допуская простудных заболеваний, ОРВИ, соблюдать рекомендации офтальмолога. Для профилактики инфицирования назначаются антибактериальные капли и мази:
Для профилактики инфицирования назначаются антибактериальные капли и мази:
- Флоксал;
- Тобрекс;
- Тобрисс;
- Тобрамицин;
- Вигамокс;
- Витабакт;
- Левомицетин;
- Ципромед и Ципролет (с года).
Для промывания глаз перед закапыванием используется водный раствор фурацилина или марганцовки слабой концентрации, отвар ромашки или чайная заварка. Все жидкости должны быть комнатной температуры и свежеприготовленными.
После зондирования можно совершать привычные действия и процедуры – умываться, купаться в ванне и др. Однако многие специалисты советуют месяц наблюдать за состоянием глаз. Воду для умывания следует использовать кипяченую. Нежелательно купание в открытых водоемах.
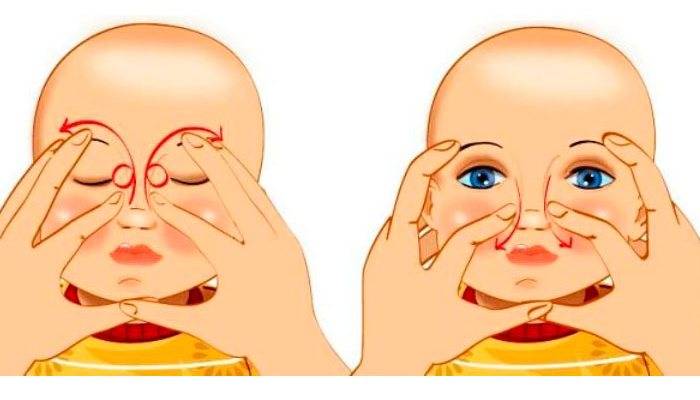 Для лучшего результата после зондирования в течение 7 дней и более необходимо делать массаж слезных каналов. Перед совершением массажных действий маме необходимо подстричь коротко или подпилить ногти, помыть руки и насухо вытереть.
Для лучшего результата после зондирования в течение 7 дней и более необходимо делать массаж слезных каналов. Перед совершением массажных действий маме необходимо подстричь коротко или подпилить ногти, помыть руки и насухо вытереть.
Действия после проведения зондирования
Для того чтобы закрепить эффективность процедуры, пациенту в обязательном порядке назначают:
- недельный массаж слезных канальцев, который проводится аккуратно пучками пальцев (руки должны быть в стерильных перчатках или тщательно обеззаражены, чтобы не занести инфекцию);
- медикаментозное лечение антибактериального действия.
Медикаментозное лечение назначается в соответствии с возрастом пациента. Если у пациента наблюдается искривление носовой перегородки либо аномальное изменение слезного канала, процедура полностью бессмысленная.
Лучшие материалы месяца
- Коронавирусы: SARS-CoV-2 (COVID-19)
- Антибиотики для профилактики и лечения COVID-19: на сколько эффективны
- Самые распространенные «офисные» болезни
- Убивает ли водка коронавирус
- Как остаться живым на наших дорогах?
Подготовка ребенка к зондированию
Оптимальный период проведения зондирования – новорожденность или возраст 1-5 месяцев. При откладывании операции на поздний срок увеличивается вероятность осложнений, в частности повторной закупорки, необходимости еще одного зондирования. Кроме того, в младшем возрасте ребенку не больно, нет неприятных ощущений. При взрослении пленка твердеет, ее удаление не так безболезненно.
Перед прокалыванием канала ребенку следует посетить отоларинголога. При выявлении искривленной перегородки носа операция нецелесообразна. Необходимо другое хирургическое вмешательство.
Перед операцией новорожденного за 1,5-2 часа не следует кормить для предупреждения срыгивания. Для предотвращения случайных шевелений руки, ноги детям желательно туго спеленать. При необходимости применения лекарственных средств проконсультироваться с врачом на предмет их совместимости с используемыми медикаментами во время вмешательства и после него.
Перед операцией выполняются следующие мероприятия:
- постановка диагноза дакриоцистита, дифференциальная диагностика;
- посещение педиатра для исключения заболеваний, воспалительных процессов, служащих противопоказанием к зондированию в определенный период;
- сдача общего анализа крови;
- посещения аллерголога для предупреждения развития непереносимости анестезии, нежелательных реакций, выявления возможной аллергии;
- анализ содержимого слезного мешка, выявление возбудителей для последующего назначения медикаментов в реабилитационный период после зондирования;
- анализ крови на свертываемость;
- определение степени закупорки канала с помощью пробы Веста, когда в глаза закапывается окрашенная жидкость, в нос вставляется тампон, по количеству окрашивания делаются выводы.