Виды отклонений и нарушений у младенцев. Причины возникновения тонуса у детей
В норме повышенный тонус у новорожденного неравномерный – напряжение мышц-разгибателей головы и шеи выше. Повышенный тонус шеи у младенца приводит к тому, что головка крохи несколько запрокинута. Тонус ножек обусловлен напряжением приводящих мышц бедер, поэтому при попытке развести ножки ребенка в разные стороны чувствуется сопротивление. Неправильное напряжение мускулатуры верхних конечностей немного ниже и, несмотря на сопротивление их можно развести, а кулачок – разжать. Сохраняется тонус в ручках 4 месяца после рождения.
Физиологический гипертонус у новорожденного присутствует даже во сне
Нормальный гипертонус симметричен и сохраняется вплоть до появления у крохи произвольных навыков движений. Происходит это в возрасте 3-3,5 месяцев. Затем, постепенно гипертонус снижается – в возрасте 3-6 месяцев напряжение уменьшается в группе сгибателей, а в разгибателях – исчезает асимметрия. В том случае если гипертонус остается и после полугода, то он является признаком патологии.
Более подробно о гипертонусе, его причинах и когда проходит тонус мышц у младенцев можно узнать на сайте. Перенапряжение в мышцах у новорожденного может быть признаком:
- ДЦП;
- врожденных нарушений формирования головного мозга;
- родовой травмы или заболевания ЦНС;
- гипоксии.
Противоположностью гипертонуса является гипотонус – пониженный тонус мышц. Малыш с таким нарушением выглядит вялым, пассивным. Ребенок мало и слабо двигает конечностями, плохо удерживает головку. Суставы при гипотонусе гиперподвижны – угол при разгибании составляет более 180°. При выкладывании крохи на живот он не сгибает ручки под телом, а занимает распластанное положение.
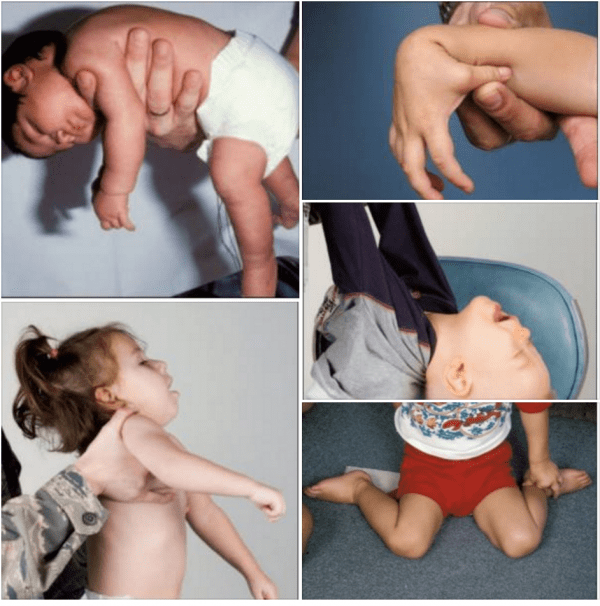
Гипотонус у новорожденных и детей младшего возраста
Слабый мышечный тонус у новорожденного не менее опасен, чем гипертонус, так как состояние может быть признаком опасных заболеваний:
- полиомиелита;
- врожденной миопатии;
- спинальной мышечной атрофии;
- ботулизма;
- неонатальной миотонической дистрофии.
Кроме перечисленных нарушений состояния мышц имеется:
- асимметрия мышечного напряжения;
- дистония.
При асимметрии у малыша могут отмечаться следующие аномальные нарушения:
- кривошея;
- синдром короткой ноги;
- искривление позвоночника.
Дистония – состояние мышечной системы, при котором одни группы мышц слишком напряжены, а другие – чрезмерно расслаблены.
Причина нарушения тонуса мышц состоит в повреждении ЦНС, обусловленном:
- внутриутробной гипоксией;
- острыми или хроническими заболеваниями, которые перенесла мать малыша во время беременности;
- интоксикацией;
- акушерскими патологиями – токсикозом, риском выкидыша, повышенным тонусом матки;
- маловодием;
- многоплодием;
- тяжелыми или стремительными родами;
- родовыми травмами;
- резус конфликтом между плодом и беременной.
На состояние мускулов крохи оказывает влияние наследственность и генетические аномалии, плохая экология. Нарушение может возникнуть из-за инфицирования, травм, эндокринных и нервных и других заболеваний.
При любом развитии отклонений от нормы (дистонии) есть угроза здоровью ребенка. Он отстает в физическом развитии, у малыша позже формируются двигательные навыки, а затем отмечаются проблемы и с умственным развитием.
Что такое тонус мышц. Какой тонус является нормальным
Тонус – характеристика нормального состояния мышечной ткани любого вида. Рефлекторное напряжение мускулатуры зависит от:
- силы нервных импульсов, достигающих ткани – нервно-мышечная активность;
- происходящих в волокнах метаболических процессов – собственный тонус мускулов.
Даже в состоянии покоя мышечные волокна находятся в напряжении. Обусловлено такое состояние ткани нервными импульсами, проходящими от головного мозга и ответными сигналами от пучков волокон в мозг. Подразделяют тонус на:
- активный;
- пассивный.
Благодаря активному напряжению тело ребенка сохраняет фиксированную вертикальную позу и удерживает равновесие, а мышцы постоянно находятся в готовности к активным движениям. Пассивный тонус в ножках определяется при совершении движений конечностей – отведении/приведении, сгибании в суставах. При активном напряжении задействованы все эластичные волокна в пучке, а при пассивном – часть волокон напряжена, а часть – расслаблена. Такое поочередное «включение» сберегает энергию и позволяет мускулам продолжительное время совершать движения.
Тонус мышц у ребенка несколько отличается от мышечного напряжения у взрослых. Малыш в утробе матери продолжительное время сохраняет вынужденное положение – его ручки согнуты в локтях, кисти сжаты в кулачки, а ножки подтянуты к животику и согнуты в суставах. После рождения возбуждение нервных импульсов в мышцах тонус новорожденных некоторое время поддерживает привычную позу эмбриона.
Тонус в ножках доношенного новорожденного приводит к рефлексивному их положению и умеренному приведению. Физиологическое перенапряжение сохраняется примерно 1 месяц. Постепенно нервная система созревает, и состояние мышц малыша приходит в норму. Происходит это к 3 месяцам. У двухлетнего ребенка активность мускулатуры должна соответствовать таковой у взрослых. Что такое тонус мышц у младенца можно понять, проведя простые тесты. С их помощью определяют, является ли напряжение физиологическим или это патологические причины.
Причины и принципы лечения
Если врач-невролог подтвердил ваши опасения, отчаиваться не стоит — в большинстве случаев гипертонус у малышей успешно лечится и в дальнейшем не скажется на здоровье ребенка
Важно определить причины появления мышечного тонуса. А они могут быть разные: тяжелое течение беременности с гипоксией плода, недоношенность ребенка, следствие родовых травм, повышенное внутричерепное давление у малыша, патология внутриутробного развития
Чтобы определить причины гипертонуса у ребенка, врачи чаще всего назначают нейросонографию — ультразвуковое исследование головного мозга. Если будут обнаружены отклонения, врач назначит соответствующую терапию — обычно медикаментозную. Если же по данным нейросонографии изменений не выявлено, но есть признаки повышенного тонуса, скорее всего лечение будет в виде массажа, ароматерапии и плавания. Наиболее эффективным считается массаж.
Мышечный тонус новорожденных
Мышечный тонус – некоторая напряженность мышц в состоянии покоя. Благодаря мышечному тонусу тело остается в определенном положении и обеспечивается физиологическая готовность в определенный момент совершить произвольное или непроизвольное движение.
В периоде внутриутробного развития мышцы ребенка постоянно находились в значительном напряжении, что обусловлено малыми размерами матки матери и необходимостью находиться в позе эмбриона. Поэтому некоторый физиологический гипертонус мышц ручек и ножек у новорожденных не считается патологией (сжатость в кулачки, прижатие согнутых в локтях ручек). Постепенно тонус мышц снижается и к 2-ум годам практически приближается к мышечному тонусу взрослого человека. Однако при нарушении соматической нервной регуляции выявляется синдром двигательных нарушений, что является неврологической патологией.
Особенности работы мышц у новорожденного
Находясь в материнской утробе, ребенку необходимо чувствовать свое положение, и все эти ощущения младенец получает, благодаря сокращению мышц. Когда ребенок родился, мышечный тонус помогает его психическому и физическому развитию: за счет него малыш учится удерживать голову, пытается схватить игрушку, делает перевороты на животик и на бок, позже — учится сидеть, ползать и ходить. Чтобы все эти умения осуществлялись поочередно и вовремя, необходим физиологичный тонус мышц — небольшое напряжение в мышцах скелета даже в состоянии полного расслабления.
В разном возрасте тонус мышц у новорожденного проявляется по-разному, а особенно он выражен в первые месяцы жизни. Это происходит оттого, что в течение целых 9 месяцев ребенок развивался и жил в тесном пространстве — матке, где у него не было возможности проявлять высокую активность. Поэтому к моменту рождения все мышцы младенца крайне напряжены — находятся в гипертонусе. Гипертонус распределен по группам мышц неравномерно — этим и объясняется типичное положение грудничка: голова запрокинута назад, а руки и ноги прижаты к телу. Особенно высоким тонусом у грудничка обладают мышцы бедер: если вы попробуете развести его ножки, то ощущите сопротивление. Такой
гипертонус мышц у грудничка будет держаться около 4 месяцев, постепенно снижаясь к двум годам: в этом возрасте тонус мышц ребенка и взрослого примерно одинаковы.
Лечение
Лечение при мышечно-тонических синдромах в основном направлено на лечение основного заболевания, послужившего причиной мышечного спазма. Но нередко снятие мышечного спазма приводит к положительной динамике и самого заболевания. Кроме того, длительный спазм мышц приводит к формированию замкнутого патологического круга. И поэтому задача пациента максимально быстрее обратиться к врачу и устранить мышечный спазм. Рекомендуются следующие лечебные мероприятия:
- Ортопедические изделия. Ношение корсета (поясничный отдел) или воротника Шанца для разгрузки соответствующих отделов позвоночника. Использование ортопедических подушек.
- Медикаментозное лечение. Для уменьшения мышечного спазма возможно применение миорелаксантов, таких, как мидокалм, сирдалуд, баклофен. НПВС (мовалис, вольтарен, ибупрофен и т. д.) помогают уменьшить болевые проявления и снять воспаление.
- Местные инъекции анестетиков иногда вместе с кортикостероидами помогают прервать патологическую импульсацию триггерных точек.
- Массаж и мануальная терапия достаточно эффективны при мышечно-тоническом синдроме. Эти методы позволяют нормализовать тонус мышц, мобильность двигательных сегментов и таким образом устранить причину болевого синдрома.
- Иглорефлексотерапия – хорошо зарекомендовавший себя метод лечения мышечно-тонических синдромов. Метод, прежде всего, помогает минимизировать прием медикаментов, нормализует проводимость по нервным волокнам и снимает боль.
- Физиотерапия. Такие процедуры как электрофорез, магнитотерапия, ДДТ, СМТ позволяют уменьшить отек тканей, улучшить кровообращение и уменьшить болевые проявления.
- ЛФК. После уменьшения болевого синдрома комплекс упражнений помогает нормализовать мышечный корсет, тонус мышц и является профилактикой мышечных спазмов
Что такое гипертонус мышц?
Гипертонус – это аномальное состояние мышечных волокон, при котором отмечается их перенапряжение, снижение способности к растяжению, уплотнение и уменьшение объема движений. Гипертонус бывает:
- физиологический;
- патологический.
Если первый вид обратим, и тонус приходит в норму самостоятельно, то второй вызывает нарушения опорно-двигательной системы, которые могут стать необратимыми. Последствия нелеченого феномена приводят к органическим патологиям – структурным и функциональным. Чем раньше выявлен гипертонус и начато лечение, тем лучше будет его результат. Обследовать ребенка у специалиста необходимо при первых признаках патологии.
Здоровье в первые месяцы жизни
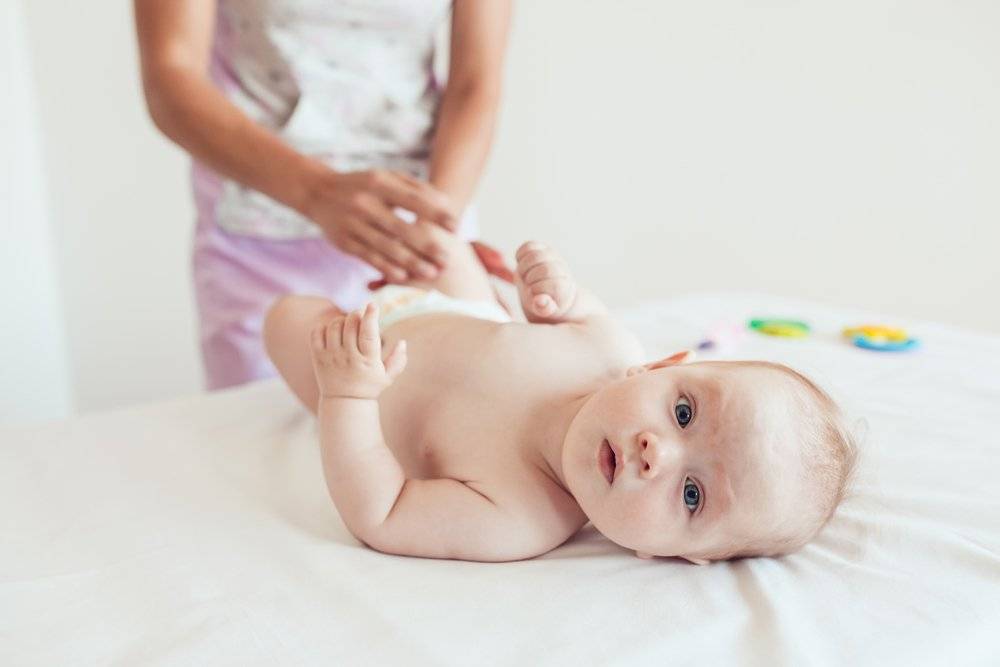
Для первых недель жизни крохи мышечный гипертонус является естественным состоянием. Здоровье ребенка при этом не страдает — это последствия пребывания в утробе матери. Там малыш постоянно находился в сгруппированном состоянии, его ручки и ножки были прижаты к телу. Крохе не был необходимости вытягивать их на расстояние, да и расстояния для этого не было. В итоге мышцы-сгибатели ребенка напрягались более интенсивно, чем мышцы-разгибатели, поэтому в течение какого-то времени после рождения их тонус будет более выраженным.
Если здоровье ребенка в порядке, то скоро эта неравномерность в развитии пройдет сама собой к возрасту 6 месяцев. Малыш привыкнет к жизни в условиях иного давления, привыкнет к воздействию воздуха, мышцы-разгибатели наберут силу. За этим процессом должен следить специалист, именно поэтому осмотры хирурга и ортопеда включены в обязательный список врачей, наблюдающих ребенка первого года жизни. Но иногда здоровье крохи дает сбой. Если мышечная система слишком ослаблена, такое состояние называют гипотонусом. Если же, наоборот, у малыша постоянно перенапряжены мышцы, врач, скорее всего, диагностирует гипертонус.
Массаж, гимнастика
В первую очередь необходимо уделить внимание тому месту, где вы будете проводить массаж
Самое удобное — это пеленальный столик: важно расположить малыша так, чтобы к нему не приходилось наклоняться. Если ваш ребенок не склонен к аллергии, можно проводить массаж и на полу, расстелив одеяло или коврик — гигиеническое состояние пола при этом должно быть идеальным
Если ваш ребенок не склонен к аллергии, можно проводить массаж и на полу, расстелив одеяло или коврик — гигиеническое состояние пола при этом должно быть идеальным.
Во-вторых, нужно знать, что массаж лучше проводить до обеда, но можно и во второй половине дня. После еды должно пройти 1–2 часа — не меньше. Но самое главное, чтобы ваш карапуз был в хорошем настроении, а массаж проводился так, чтобы у ребенка не возникала негативная реакция на проводимые процедуры. Если массаж будет заставлять младенца плакать, а значит напрягаться, это только усилит напряжение мышц и, как следствие, расстройство нервной системы. Проще говоря, результат будет обратным
Поэтому очень важно во время лечения следить, чтобы состояние ребенка было спокойное. Только в этом случае массаж укрепит здоровье ребенка
Теперь можно начинать его проведение.
Начните с легкого поглаживания
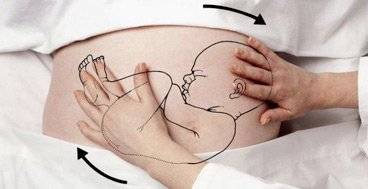
Помассируйте сначала животик — осторожно по часовой стрелке; сделайте несколько круговых движений
Ножки и ручки массируйте скользящими движениями по внешним и внутренним сторонам вверх и вниз
Особое внимание — ладошкам и стопам: разминайте их мягкими круговыми движениями, слегка помассируйте каждый пальчик. А на стопах малыша несколько раз нарисуйте восьмерку — сделайте это большими пальцами рук
Переверните малыша на животик. Помассируйте спинку: спуститесь от плеч к ягодицам, поглаживая мягко, но энергично.
Малыши первых месяцев жизни быстро устают, поэтому если малыш стал беспокоиться и готов заплакать, занятие лучше отложить.
Массаж нужно сопровождать нежными и ласковыми словами, будьте спокойны и уверены, дарите любовь и тепло своих рук — в этом случае ваш малыш не испугается, не запротестует. Кроме того, обычные нежные прикосновения маминых рук могут привести к тому же результату, что и 20 минут полноценного массажа.
Напоследок стоит уяснить, что если не отчаиваться и не пускать гипертонус ребенка на самотек, то немедикаментозных методов лечения (таких как массаж) часто оказывается достаточно, чтобы максимум через год-полтора состояние ребенка полностью нормализовалось и больше не вызывало тревоги.
Также полезно почитать: дисплазия тазобедренных суставов у новорожденных.
Тонус мышц малыша
Повышение тонуса — это официальный термин, которым обозначается природное свойство мышц напрягаться. Это физиологическая особенность мышечной системы, которая начинает развиваться у крохи еще во внутриутробный период. Находясь в матке, малыш в определенное время начинает шевелиться, двигать ручками и ножками, ощущать себя в пространстве. Все это и есть проявления тонуса мышц — значит, эта система развивается нормально. Как только ребенок появится на свет, врач-неонатолог оценит его состояние по многим показателям, и нормальный тонус мышц является необходимой составляющей подтверждения здоровья.
После рождения малыш должен будет привыкнуть к новым условиям. В полости матки он был защищен околоплодными водами от воздействия окружающей среды, не взаимодействовал с воздухом, не регулировал полностью самостоятельно температуру тела. От мышц также не требовалось больших усилий. Но теперь нужно будет учиться делать это все, а также осваивать новые навыки — умение совершать жесты, держать головку, переворачиваться, хватать предметы, садиться, перемещаться в пространстве. Успешность развития в этой области будет зависеть от тонуса мышц, который должен развиваться в соответствии с возрастом крохи. Если на каком-то этапе тонус выражен сильнее, чем следует — это называется гипертонусом.
Обследование и диагностика тонуса у новорожденного. К кому обращаться?
Как правило, для выявления дистонии (гипотонии или гипертонии мышечной системы) врачу достаточно провести диагностические тесты и оценить состояние их отдельных групп. Самыми информативными из них являются:
Тест на разведение бедер – ребенок находится в позе «на спине», животиком вверх. Нужно аккуратно обхватить ножки крохи и бережно развести их в стороны. При повышенном напряжении ощущается выраженное сопротивление. Сгибание/разгибание также затруднительно. Если ножки раздвигаются легко, а в суставах отмечается чрезмерная подвижность, то это признак гипотонии.
Присаживание за ручки – кроху укладывают на твердую ровную поверхность так, чтобы спина была ровной
Бережно берут за ручки выше запястий и осторожно подтягивают к себе, чтобы малыш занял позу «сидя». Во время тестирования необходимо наблюдать за положением тела крохи и оценивать сопротивление поступательному движению
Если ручки не распрямляются и ощущается чрезмерное сопротивление, то причина в мышечной гипертонии. В случае если головка крохи откидывается назад или свисает вперед, то тонус шеи у младенца снижен. Когда суставы конечностей разгибаются без усилий, а тело в сидячем положении изогнуто – спина округлена, живот выпячен, поза нестабильная, то налицо все признаки гипотонии.
Шаговый и опорный рефлекс – позволяет оценить тонус ножек у младенцев. Ребенка берут подмышки, придавая телу вертикальное положение, живот ровный, стопа должна опираться на горизонтальную твердую поверхность. При нормальном состоянии мускулатуры стопа полностью стоит на поверхности, пальцы выпрямлены. Стоит тело немного наклонить вперед, как малыш будет совершать движения, похожие на ходьбу. Согласно показателям, рефлекс исчезает к 1,5 месяцам после рождения. Если он сохраняется дольше, то это свидетельствует о перенапряжении мускулатуры тела (гипертонус). Когда движение происходит с опоры на носочки или пальцы стопы поджаты, ножки перекрещиваются, то это гипертония. Когда ребенок отказывается шагать, или двигается на согнутых в коленях ногах, тело прогибается в спине, то у него имеется гипотония.
Симметричный рефлекс – поза «лежа на спине», животом вверх. Ладонь подсовывают под тыльную часть шеи и бережно приподнимают голову, наклоняя ее к груди. При этом он сгибает верхние конечности и выпрямляет нижние.
Асимметричный рефлекс – ребеночка кладут на спину и осторожно поворачивают голову сначала к одному, а затем к другому плечу. В норме он должен принять характерную позу – вытянуть соответствующую стороне поворота головы ручку вперед, согнуть в колене ногу, противоположную стороне поворота и распрямит другую. Повторить тест в противоположную сторону, чтобы проверить рефлекс другой половины тела.
Тест на тонический рефлекс – если малыша положить навзничь на твердую поверхность, то он распрямит конечности, словно «раскроется». При выкладывании на живот происходит обратное движение – ребенок сгибает конечности, подбирая их под туловище. Рефлекс угасает к 2-2,5 месяцам после рождения. При мускульной гипертонии рефлекс отмечается и в 3 месяца, а при гипотонии – отсутствует.
Рефлекс Моро – следует наблюдать за поведением грудничка при воздействии на него раздражителей. Если приподнять тазовую часть тела за разогнутые ноги над столом или просто разогнуть нижние конечности, то младенец раскидывает ручки в стороны и распрямляет ладонь. Спустя секунду наступает вторая фаза рефлекса, и конечности занимают прежнее положение – сгибаются в локтях и сжимают ладонь. Если тонус рук у младенцев повышен, то рефлекс практически отсутствует. Тоже отмечается и при выраженном гипотонусе – дети только слегка разводят ручки. В норме рефлекс угасает к 4-5 месяцам после рождения.
Рефлекс Бабинского – при штриховом раздражении (щекотка, поглаживание, постукивание) наружного края стопы пальцы на ней распрямляются веером, а большой палец поднимается вертикально.
Перечисленные тесты легко провести самостоятельно или под наблюдением врача-педиатра, оценивая двигательную активность и зрелость ЦНС. При подозрении на развитие нарушений в тонусе педиатр назначает консультацию невролога и рекомендует инструментальные исследования (МРТ, КТ) головного и спинного мозга.
Как снять тонус мышц ног у ребенка помогут порекомендовать врачи – педиатр, невролог или мануальный терапевт.
Другие причины родовых травм
Вопреки расхожему мнению, что кесарево сечение – это наименее травматичный как для женщины, так и для ребенка, прием родоразрешения, это все-таки далекий от естественности процесс.
КС – это всегда проникающая операция со списком послеоперационных осложнений: боли, инфекции, спайки, воспаление и расхождения внешнего и внутренних швов, запоры, бесплодие, гинекологические болезни, реакции на общую или спинальную анестезию.
Но какую опасность кесарево несет ребенку? Кажется, для него это совершенно безобидно, однако есть перечень нюансов.
Во-первых, при доставании малыша его обычно довольно резко выдергивают. Плечики в среднем шире разреза, поэтому для их высвобождения приходится тянуть и вращать голову. Либо подталкивать ребенка изнутри под ягодицы, сдавливая позвоночный столб. При растяжении шейных позвонков отмечаются травмы позвоночника, позвоночных артерий, спинного канала.
Во-вторых, при плановом оперативном родоразрешении ребенок оказывается не готов ко внеутробному существованию. Он не успевает настроить свои дыхательную, кровеносную, нервную системы, что обычно происходит при плавных физиологичных родах.
В-третьих, к операции часто прибегают экстренно при проблемах в течении родов, когда схватки затихают, раскрытия нет, детская головка не вставляется в таз. Естественно, оперативное решение лучше агрессивных акушерских приемов, но ребенок к моменту спасения уже мог испытывать гипоксию.
К тому же при необходимости быстродействия хирург не раздумывает над бережностью извлечения маленького человечка и эстетикой шва, и его в критических случаях приходится делать вертикальным.
Еще одним источником родовых травм являются роды в ножном, ягодичном или тазовом предлежании. Далеко не все врачи рискуют вести такие роды и сразу направляют на плановую операцию. При отсутствии противопоказаний, желании роженицы и акушерском опыте роды имеют хорошие прогнозы, но существует высокая угроза
- застревания плода;
- выпадения и пережатия пуповины;
- несвоевременного отхождения вод;
- пережатия маточным зевом головы или позвоночника малыша;
- травмы поясничного отдела;
Нередко возникает родовая опухоль на ягодицах, ножках плода. У новорожденных мальчиков опухоль переходит на гениталии, они воспаляются и отекают, что в половозрелом возрасте может вызвать нарушение репродуктивных органов. Встречается и травма крестцово-поясничного сплетения у малыша.
При нахождении ребенка головкой вниз выделяют лобное и лицевое предлежание, когда голова сильно запрокидывается на движении к выходу, что создает проблемы в шейном отделе, отеки и кровоизлияния на лице и повышает риски прочих родовых травм.
К осложнениям может привести и пуповинное обвитие. Сами по себе петли вреда не приносят, при нетугом однократном обвитии они легко снимаются после прорезывания головки. Если же петля затягивается, это приводит к удушению и многочисленным родовым травмам плода.
Травмы провоцирует и принцип “родить любой ценой” наперекор здравому смыслу. Им руководствуются и сами будущие мамы, и медспециалисты, не умеющие оценить риски и вовремя отправить пациентку в операционную. Это не поздно сделать при активных схватках и при полном открытии – до того, как плод опустится и пройдет “точку невозврата”.
Ядерная желтуха
Ядерная желтуха является синдромом, который возникает на фоне острой билирубиновой энцефалопатии, и вызывает необратимое повреждение мозга.
Ядерная желтуха развивается у разных детей при разном уровне билирубина, но обычно цифры непрямого билирубина в крови должны превышать 400 мкмоль/л, чтобы билирубин начал пропитывать ядра мозга. При физиологической желтухе уровень непрямого билирубина обычно составляет от 100 до 200 мкмоль/л – если при этом цифры не нарастают день ото дня, такой уровень билирубина не требует активного лечения и безопасен. Норма непрямого билирубина у детей и взрослых (кроме периода новорожденности) не выше 20 мкмоль/л.
Последствия ядерной желтухи:
- Непроизвольные и неконтролируемые движения (атетоидный церебральный паралич)
- Неподвижный взгляд вверх
- Потеря слуха
- Неправильное развитие зубной эмали
Подготовка к визиту врача
Уровень билирубина в крови новорожденного ребенка, как правило, достигает пика в возрасте от трех до семи дней
Поэтому важно, чтобы Ваш врач наблюдал ребенка в эти дни.
После выписки из роддома, врач или медсестра будут контролировать уровень желтухи по внешнему виду и сопутствующим симптомам, и при подозрении на опасный уровень билирубина – назначат биохимический анализ крови.
Если у вашего ребенка есть желтуха, врач будет оценивать риск тяжелой желтухи и ее осложнений по следующим критериям:
- Уровень билирубина в крови на данный момент
- Наличие недоношенности у ребенка
- Аппетит ребенка, уровень лактации у матери
- Возраст ребенка
- Наличие кефалогематомы или других синяков
- Наличие тяжелой желтухи в анамнезе у старшего брата или сестры ребенка
Исходя из этих факторов, Ваш врач запланирует оптимальную кратность осмотров ребенка, чтобы не пропустить выраженное нарастание степени желтухи.
Во время осмотра ребенка, врач, скорее всего, будет задавать Вам следующие вопросы:
- Насколько хорошо Ваш ребенок сосет?
- Ваш ребенок получает грудное или искусственное вскармливание?
- Как часто он прикладывается к груди, как долго сосет?
- Как часто он мочит пеленки? (частота мочеиспусканий?)
- Как часто он пачкает пеленки (частота дефекаций?)
- Через какие промежутки времени он просыпается для следующего кормления? Он делает это сам, или Вам приходится его будить?
- Не кажется ли Вам ваш ребенок больным, или чрезмерно вялым?
- Температура тела ребенка является стабильной?
- Эта желтуха является опасной? Указывает ли она на другое заболевание?
- Нужны ли моему ребенку дополнительные анализы?
- Есть ли необходимость в лечении желтухи?
- Требуется ли моему ребенку госпитализация?
- Когда вы планируете осмотреть ребенка в следующий раз?
- Можете ли вы порекомендовать мне печатные материалы или сайты о желтухе и правильном вскармливании младенца?
- Мне следует внести какие-либо изменения в процесс кормления ребенка?
Не стесняйтесь задавать вопросы врачу.







