Прививки детям: делать или нет?
Нужно ли делать прививки? Пусть каждый решает этот вопрос самостоятельно. В наши дни никто не может принудить родителей проводить вакцинацию детям. Надо просто решить: чего вы боитесь больше – прививки или инфекции?
Вакцинация проводится против тех болезней, которые представляют наиболее серьезную опасность. Что будет если не делать прививки? Может быть, ничего. А может быть – тяжелое инфекционное заболевание с возможным летальным исходом. Например, корь. Ситуация с этой болезнью в последние годы в России ухудшилась. И подавляющее большинство заболевших, конечно, не были привиты. Ее осложнениями являются серозный менингит, пневмония и энцефалит.
А если все-таки настойчиво требуют сделать прививку?
Искренне рекомендуем договариваться по поводу детей мирным путем. Снова и снова беседовать. Постарайтесь убедить несговорчивого руководителя еще раз посоветоваться с его вышестоящим начальством перед окончательным решением.
Когда мирные способы исчерпаны, но не привели к желаемому результату, то подключайте «тяжелую артиллерию». Намекните, что вообще-то ваши права в данный момент нарушаются, а за этим делом тщательно следят органы прокуратуры. Расскажите про проверки, которые могут последовать со стороны надзорных органов и прокуратуры, если кто-то вздумает жаловаться. Да и судебные разбирательства с родителями «славы» образовательному учреждению и его руководству не добавят. Слова «Роспотребнадзор», «Рособрнадзор» (для детских садов и школ) и «Росздравнадзор» (для поликлиник и больниц) всегда действуют волшебным образом. Бывает, в этот момент руководители вдруг «идут на уступку» и ребенка зачисляют.
Желаем, чтобы все вопросы относительно здоровья и образования ребенка решались родителями и чиновниками путем переговоров и обсуждений, в полном соответствии с российским законодательством!
Материалы в тему:
- Практика вакцинопрофилактики осуществляется вне рамок правового поля
- Почему некоторые россияне выступают против обязательной вакцинации?
- Документы для отказывающихся от прививок
- Все серии фильма «ПРАВДА О ВАКЦИНАХ / Тhе Тruth Аbоut Vассinеs»
- “Расследование поствакцинальных осложнений” – официальный документ от Минздрава, который врачи вам никогда не покажут
- Фейковая наука: медицинским научным журналам платят за то, чтобы они продвигали ложь о «пользе» вакцин
- Все материалы сайта на тему “Вакцинация”
Шпаргалка по графику прививок: сколько можно ждать?
Если ревакцинация окажется проведена невовремя, скорее всего, организм будет недостаточно защищен. Но у каждой из вакцин особый антигенный состав, интенсивность провокации ответа и продолжительность действия. Приведем для ориентира общие рекомендации по основным вакцинам из Национального календаря.
Гепатит В
Максимальный интервал между первой и второй дозой 4 месяца. Чем меньше срок задержки, тем выше иммунная защита. Если срок между введением вакцин более 4-х месяцев, стоит сделать анализ на количество антител.
Между второй и третьей прививкой от гепатита В допустимый интервал – 18 месяцев.
АКДС
Нарушение графика вакцинации не требует повтора всего цикла прививок, иммунизацию продолжают так, как будто все шло по плану. Детям старше 6 лет вводят АДС без коклюшного компонента, хотя по новым исследованиям из-за этого растет количество случаев коклюша в возрасте 7-9 лет. Имеет смысл постараться успеть сделать весь цикл АКДС до шести лет или проконсультироваться о возможности введения трехвалентной вакцины.
Полиомиелит
Если после первого введения вакцины пропущены сроки второй, третьей и т. д. ревакцинации, цикл продолжают вне зависимости от интервала
Важно, чтобы до двух лет ребенок получил 5 доз живой вакцины (ОВП) или 4 инактивированной (ИВП).
Корь, краснуха, паротит
Почему повышается температура после прививки АКДС и полиомиелита
Медицинская практика подтверждает, что из всех вакцин именно АКДС переносится детьми тяжелее всего, этот факт тревожит родителей. Побочные эффекты появляются в течение первых суток после введения препарата и могут сохраняться до трех дней. Это нормальная реакция организма, который борется с попавшими в него патогенными организмами и вырабатывает иммунитет. Если после вакцинации совсем нет никаких изменений, то такое состояние считается аномальным и требует глубокого обследования организма ребенка.
Таблица. Функционально допустимые реакции на вакцину.
| Реакция ребенка | Краткое описание |
| Небольшое покраснение и опухание в месте введения вакцины | Кожа ребенка очень нежная и активно реагирует на различные повреждения. Во время укола игла раздражает покров, что неизбежно вызывает его покраснение. Такая же реакция кожи ребенка наблюдается и после обыкновенных царапин или иных повреждений – она немного опухает и краснеет. Симптом проходит самостоятельно к концу первых суток. Разумеется, во время вакцинации врач должен строго соблюдать правила дезинфекции и не заносить патогенные организмы. |
| Незначительное понижение аппетита, вялость и апатия | Внутренние силы организма брошены на борьбу с вирусами, что требует большого напряжения. Соответственно, ребенок чувствует себя некомфортно, меньше двигается, чаще спит. Может появляться жидкий стул. |
| Повышение температуры | Это следствие того, что вакцина начала работать, организм пытается справиться с возбудителями. Вполне закономерная реакция, но только в том случае, когда температура не выходит за пределы установленных норм. Каких именно – об этом более подробно поговорим ниже. |
Нагрузка на иммунную систему детей слишком велика
Родители считают, что детей, которым нет и годика, не стоит нагружать таким количеством прививок, которые якобы подрывают иммунитет. Они находятся дома, не контактирует особо с больными, и им не нужно такого количества вакцин. Но это неверно. Во-первых, даже без прививок в первые годы жизни иммунная система детей ежедневно знакомится с сотнями микробов, циркулирующих во внешней среде. Часть из них вызывает инфекции, часть проходит мимо. Сами родители могут стать источником инфекции для детей, и это не только банальные простуды, но и туберкулез, корь, коклюш и т. д. Да и поездки в транспорте до поликлиники или прогулки — это не гарантия того, что все окружающие здоровы. Внешне вполне крепкий и здоровый взрослый может быть кладезем опасных инфекций.
Без полиомиелита
Прививка от полиомиелита часто становится краеугольным камнем, о который разбиваются все планы на детский сад. Полная вакцинация занимает целых 3 месяца. Сначала вводят две дозы инактивированной вакцины, а затем третью дозу живой вакциной — в виде капель в рот. Интервалы между ними — 45 дней. По графику детей иммунизируют в возрасте 3, 4,5 и 6 месяцев. Однако в большинстве городов нашей страны существует дефицит инактивированной полиомиелитной вакцины. Поэтому ваш ребенок вполне может оказаться не привитым от полиомиелита к моменту определения в детский сад.
В этом случае вступает в силу СанПиН 3.1.2951–11 «Профилактика полиомиелита». Там написано, что невакцинированного ребенка необходимо разобщать с детьми, которые получили порцию капель живой вакцины менее 2 месяцев назад. То есть, отказать в приеме в сад вам не смогут, однако в группу к сверстникам, скорее всего не возьмут. Если там окажется хотя бы один ребенок, которому дали капли от полиомиелита, то на 60 дней вам придется забрать малыша домой или отправить в старшую группу, где дети уже полностью привиты.
Многие родители рады бы сделать прививку, но при каждом посещении поликлиники там разводят руками и говорят: «Вакцины давно нет, приходите завтра…» Как быть? Существует три отработанных на практике способа решения проблемы.
Первый вариант — обратиться к руководству поликлиники с убедительной просьбой о вакцинации. Скорее всего, вопрос будет решен в ближайшие дни. Если администрация поликлиники не сможет помочь, следующий шаг — обращение в региональный департамент здравоохранения.
Второй вариант — купить вакцину в аптеке за свои деньги, но сделать прививку бесплатно в участковой поликлинике. В среднем, ампула инактивированной полиовакцины стоит около 1800 рублей. В ней обычно содержится 5 доз. Если удастся договориться с непривитыми «соседями по песочнице» о совместной вакцинации, то выйдет дешевле. Перед покупкой нужно заручиться согласием администрации поликлиники на введение вакцины, которую вы самостоятельно приобретаете. Формально, вам имеют право отказать, но чаще соглашаются. Главное, соблюсти условия хранения ампулы при перевозке из аптеки в поликлинику.
Что искать в аптеках? В нашей стране зарегистрировано три инактивированные вакцины от полиомиелита:
- «Полимилекс» — Нанолек, Россия;
- «Имовакс полио» — Авентис Пастер, Франция;
- «Полиорикс» — ГлаксоСмитКляйн Трейдинг, Бельгия.
Можно сделать полиомиелит в составе комбинированных вакцин, если у ребенка нет и других прививок. Например: «Инфанрикс Пента», «Инфанрикс Гекса», «Пентаксим» и «Тетраксим».
После прививки
В первые 30 минут после прививки
Не забудьте и стесняйтесь задать ваши вопросы врачу. Обязательно спросите о том, какие и когда реакции на прививку могут возникнуть и в каких случаях обращаться за медицинской помощью.
Не торопитесь покинуть медицинский центр. Посидите в течение 20-30 минут неподалеку от кабинета. Во-первых, это поможет успокоиться, во вторых – позволит быстро оказать помощь в случае возникновения немедленных аллергических реакций на прививку.
Если ребенок находится на грудном вскармливании – дайте ему грудь, это поможет ему успокоиться.
Если ребенок достаточно взрослый, порадуйте его каким-нибудь приятным сюрпризом, наградите его чем-нибудь, похвалите. Скажите ему, что все в порядке.
По возвращении домой после прививки
В случае прививки АКДС-вакциной: если врачом не было предписано иначе, дайте ребенку дозу (свечку или сироп) жаропонижающего. Это позволит избежать неприятных реакций, возникающих в первые часы после прививки.
Первая ночь после прививки
Чаще всего, температурные реакции на инактивированные вакцины (АКДС и другие) возникают в первые сутки после прививки.
При возникновении сильных температурных реакций (37,5оС и выше) дайте однократно ребенку жаропонижающее, например свечи Цефекон или Нурофен в дозировке соответствующей возрасту.
При температурных реакциях не пренебрегайте обтиранием ребенка теплой водой. Не используйте для обтираний водку – она раздражает и сушит детскую кожу.
Не забывайте о том, что суточная дозировка парацетамола не безгранична. При передозировке возможны тяжелые осложнения. Внимательно прочтите инструкцию к препарату, которым пользуетесь (панадол, эффералган, тайленол, цефекон(свечи)).
Ни в коем случае не пользуйтесь аспирином. Его применение у детей младшего возраста чревато тяжелыми осложнениями.
Первые два дня после прививки
(инактивированные вакцины – АКДС, АДС, гепатит В, ХИБ-вакцина, ИПВ)
Принимайте те препараты для профилактики аллергических расстройств, которые назначил врач.
Продолжайте принимать жаропонижающие согласно инструкции к препаратам, если температура остается повышенной.
АКДС-вакцины. Следите за температурой тела ребенка. Старайтесь, чтобы она не поднималась выше 38,5оС (под мышкой). У части детей на фоне повышения температуры возможно появление т.н. фебрильных судорог. Принимайте жаропонижающие, не дожидаясь подъема температуры.
С ребенком можно и нужно гулять, можно и нужно купать его. Исключение составляют случаи, когда у ребенка повышена температура вследствие или независимо от прививки.
Если была проведена проба Манту – при купании старайтесь, чтобы вода не попадала на место постановки пробы. Не забывайте, что пот это тоже жидкость, поэтому следите за тем, чтобы ручка ребенка не потела.
Не вводите новых продуктов в рацион ребенка (и свой, если ребенок находится на грудном вскармливании). Это можно будет сделать на 3-и сутки после прививки и позже.
В случае АКДС-, АДС-, гепатитных В и АДС-М-вакцин. При появлении сильных реакций в месте укола (припухлость, уплотнение, покраснение) сделайте согревающий компресс или просто периодически прикладывайте смоченную водой ткань. Если противовоспалительные средства еще не принимаются, начните их давать.
Через 5-12 дней после прививки
В случае прививки живыми вакцинами (капли полиомиелитной вакцины ОПВ, коревая, паротитная, краснушная) побочные реакции обычно возникают на 5-12 сутки после прививки.
Если возникла какая-либо реакция, но прививка была сделана не живой вакциной, то вакцинация с 99% вероятностью здесь ни при чем. Наиболее частой причиной температурных и некоторых других реакций у детей младшего возраста являются режущиеся зубки, у детей старшего возраста – простудные инфекции.
Методы снижения температуры
Чтобы устранить повышение температуры, пользуются медикаментозными средствами или методами народной медицины.

Рекомендуется предварительно расспросить врача, какой прием лучше. Учитывается состояние здоровья ребенка, наличие аллергии, других хронических заболеваний.
Жаропонижающие средства
Препаратами для устранения лихорадки рекомендуется пользоваться только при гипертермии свыше +38…+39 °С. Состояние пациента ухудшается, повышается риск обезвоживания.
Педиатры советуют использовать лекарства в зависимости от возраста пациента:
дети до 3 лет – сиропы (Нурофен);
- дети после 3 лет, взрослые, лица, страдающие аллергией – таблетки (Ибуклин, Парацетамол).
Объем даваемого средства зависит от массы тела. Все дозировки расписаны на упаковке препарата.
При использовании таблеток или сиропа смотрят на упаковку, на ней должно быть указано, что доза применима для детей.
Если температура не сбивается более 4 часов, используют 2 метода:
- укол литической смесью;
- одновременный прием Супрастина, Но-шпы, жаропонижающего средства.
Эти способы устраняют спазм сосудов, поэтому действующие вещества лекарства быстро проникают в кровоток, достигая центра терморегуляции головного мозга.
Народные способы
Методами народной терапии пользуются при умеренно выраженной гипертермии.
Рекомендуется применять:
- проветривание помещения, чтобы снизить температуру окружающей среды;
- снятие одежды с ребенка, чтобы охладить тело;
- обильное отпаивание водой без газов;
- растирание рук и ног для восстановления кровотока.
Запрещено применять спиртовые растирания, этанол всасывается через кожу, проникая в кровь.
Особенности детской иммунной системы
Детский организм из-за недостаточно развитого иммунитета и низкой сопротивляемости к микробным атакам наиболее уязвим по отношению к опасным инфекционным болезням. Чем младше ребенок, тем больше риск заражения и развития тяжелых осложнений вплоть до летального исхода. Именно поэтому первые прививки детям делают еще в роддоме, через несколько часов после рождения.
До года у ребенка происходит формирование иммунной системы, которая обучается при помощи вакцин продуцировать защитные клетки против опасных инфекций. Исходя из этих принципов был разработан график прививок детям, большинство которых проводится на первом году жизни.
Перечень прививок, последовательность введения, комбинация, сроки, схемы, виды вакцинальных препаратов отражены в Национальном календаре профилактических прививок.
Вакцины обладают разной иммуногенностью – то есть способностью к формированию иммунитета. Одни вакцины более иммуногенны и их достаточно ввести только один раз, другие – менее, и для достижения стойкого иммунитета приходится ставить одну и ту же прививку несколько раз. Примером может служить полиомиелитная вакцина и АКДС.
Прививки младенцам необходимы как для защиты здоровья самого ребенка, так и для обеспечения инфекционной безопасности нации в целом.
Вакцинация и гетерологичный иммунитет
Неблагоприятное влияние на охват прививками оказывают и представления о возможном отрицательном их влиянии на общую инфекционную заболеваемость. Этот вопрос особенно муссируется в связи с расширением использования комбинированных вакцин, вопреки опубликованным данным 90-х гг., например, о снижении частоты инвазивных бактериальных инфекций у детей, получивших АКДС. Четкие данные получены и о снижение общей заболеваемости детей в течение первого месяца после прививки.
Тем не менее, в 2002 г. в обзоре Института Медицины США указывалось на наличие биологических механизмов, с помощью которых комбинированные вакцины могут повысить риск развития «нецелевых» инфекций. Это мнение, однако, не нашло подтверждения в исследовании, в которое были включены все дети Дании (более 805 тысяч) на протяжении 1990-2002 гг. (2 900 000 человеко-лет наблюдения). Учитывались все случаи госпитализации по поводу ОРЗ, вирусной и бактериальной пневмонии, ОКИ, сепсиса, бактериального менингита, вирусных поражений ЦНС. Полученные результаты показали, что введение вакцин, в т.ч. комбинированных (АДС-полио, АаКДС-попио, ММК) не только не повышает относительный риск госпитализации ребенка по поводу «нецелевой» инфекции, но и в отношении некоторых из них снижает этот риск. В отношении живых вакцин (БЦЖ, ЖКВ) стимуляция гетерологического иммунитета была продемонстрирована в нескольких исследованиях (в том числе слепых и близнецовых), проведенных в развивающихся странах. В группах привитых живыми вакцинами детей смертность была в 2,1-5,0 раз ниже, чем в контрольной группе, где вводились плацебо или инактивированные вакцины.
Эти наблюдения снимают проблему «снижения неспецифической реактивности» и повышения инфекционной заболеваемости под влиянием вакцин, которая пугает родителей и многих врачей.
Прививки детям: за и против
Некоторые мамы считают, что прививки детям, особенно первого года жизни, делать не обязательно, поскольку у ребенка сохранились материнские антитела, и он питается грудным молоком. Но во-первых, женщина сама сможет не иметь иммунитета против каких-то заболеваний. Например, если она последний раз прививалась от коклюша в возрасте 1,5-2 лет, то к моменту родов количество антител в ее крови уже ничтожно мало. А во вторых, циркуляция материнских антител (против бактериальных инфекций) в организме ребенка продолжается не более двух-трех месяцев. Грудное вскармливание обеспечивает только неспецифическую иммунную защиту. Антитела же против конкретных инфекций имеют крупные молекулы и не могут проникать в кровоток ребенка.
Эксперт: Как делают прививки ребенку первого года жизни? Вакцинация должна быть проведена не менее, чем через 2-4 недели после перенесенного инфекционного заболевания. Ребенок должен быть обязательно обследован педиатром и узкими специалистами. Перед прививкой не следует вводить новые продукты прикорма (на случай, если возникнет аллергическая реакция). Применять заранее антигистаминные препараты не обязательно. А противовоспалительные – даже нежелательно. Эти лекарственные средства имеют побочные эффекты, и их неоправданное применение принесет больше вреда, чем пользы. В день вакцинации ребенку необходимо измерить температуру. Врач осмотрит его, и родители получат необходимую информацию о возможных поствакцинальных реакциях. После прививки ребенок наблюдается в течение 30-40 минут.
Мнение родителей: после прививки болеют

Конечно, если прививку, а это немалая нагрузка на иммунитет, провести болеющему ребенку, он перенесет ее плохо. Поэтому важна правильная подготовка к вакцинации. Дети при введении вакцины имитируют болезнь, то есть их иммунитет напрягается, если в этот момент он занят «переработкой» вирусов ОРВИ или старается восстановить последствия, нанесенные аллергией или хронической инфекцией, введение прививки может привести к срыву. Но, в силах родителей правильно и полноценно подготовить детей к прививке — отказаться от гостей и посещения людных мест, укрепить иммунитет и правильно кормить, дабы не провоцировать аллергии. И тогда, на фоне полного здоровья ребенка, провести вакцинацию.
Какие прививки делают детям до года?
Первая прививка в жизни новорожденного — от гепатита В: вакцина вводится в первые сутки после появления на свет. Требуются повторные введения спустя месяц и полгода. Иммунитет сохраняется в течение пяти лет.
Гепатит В — вирусная инфекционная болезнь, воспаление печени, при котором поражаются ее клетки с угрозой развития цирроза, рака, острой печеночной недостаточности.
Активная специфическая профилактика туберкулеза (БЦЖ, BCG) — проводится в родильном доме в первые трое суток от рождения, место введения — левое плечо. Иммунная защита активна в течение семи последующих лет.
Туберкулез — очень заразное инфекционное заболевание, передается воздушным, пылевым и контактно-бытовым путем, вызывается микобактериями, поражающими легкие, суставы, кости.
Адсорбированная коклюшно-дифтерийно-столбнячная вакцина (АКДС) разработана для профилактики этих болезней. Рекомендовано трехэтапное ее введение с полуторамесячными интервалами. Иммунитет вырабатывается длительный: на 5-10 лет.
Коклюш — острая воздушно-капельная инфекция, характеризуется пароксизмами спазматического кашля, во время которых развивается гипоксия (кислородное голодание). Опасен коклюш тем, что на высоте приступа возникает угроза остановки дыхания.
Дифтерия — острая бактериальная воздушно-капельная инфекция, поражающая небные миндалины, верхние дыхательные пути, образующая плотный фибринозный налет. Угрожает развитием полной их обструкции (блокированием) с прекращением дыхания.
Столбняк — острая инфекционная патология с поражением нервной системы, путь передачи — контактный.
Выражается в появлении тонической напряженности скелетных мышц и генерализованных судорог.
Смерть может наступить от паралича дыхательной мускулатуры (остановка дыхания) или сердечной мышцы (остановка сердца).
Вакцина от полиомиелита. Практикуется трехэтапное прививание с полуторамесячными паузами. Иммунитет формируется длительный: до 10 лет.
Полиомиелит — острая вирусная пищевая инфекция. Страдает нервная система: поражается серое вещество спинного мозга с развитием необратимых параличей, парезов.
Комплексная вакцина MMR против кори, краснухи, эпидемического паротита (свинки, заушницы). Первичная иммунизация приходится на возраст 12 месяцев. Невосприимчивость к этим заболеваниям сохраняется в течение пяти лет.
Корь — очень заразная острая вирусная воздушно-капельная инфекция, протекающая с высокой температурой тела, катаральными явлениями, воспалением конъюнктив, сыпью. Опасность представляют осложнения кори, прежде всего поражение нервной системы.
Краснуха — вирусное острое заболевание, отличается мягким течением в детском возрасте, с реакцией лимфатических узлов и кожными высыпаниями. Однако представляет серьезную опасность при инфицировании во время беременности: возникает угроза появления тяжких пороков развития эмбриона, самопроизвольного аборта.
Эпидемический паротит — острая вирусная воздушно-капельная инфекция, поражающая железистую ткань (поджелудочную железу, слюнные железы, тестикулы у мальчиков) и нервную систему. Опасна осложнениями: мужским неплодием, глухотой, диабетом.
Прививка от пневмококковой инфекции, которая провоцирует возникновение гнойно-воспалительных процессов в легких, мозговых оболочках, суставах, сердце. Рекомендовано трехэтапное введение вакцины: в два и 4 с половиной месяца с ревакцинацией после года. Иммунитет начинает формироваться спустя пару недель после первой прививки и держится не менее пяти лет.
Прививка от гемофильной инфекции — на первом году жизни ставится трижды с полуторамесячным интервалом. При позднем начале вакцинации — после шестимесячного возраста — рекомендовано проводить ее в два этапа.
https://youtube.com/watch?v=XQSdpe_zJ7g
Гемофильная палочка является причиной гнойных воспалений, поражающих сердечную мышцу, суставы, мозговые оболочки (менингит), весь организм (сепсис).
Вакцинацию от гемофильной инфекции проводят младенцам из группы риска:
- недоношенным;
- находящимся на искусственном вскармливании;
- часто болеющим острыми респираторными инфекциями;
- страдающим иммунодефицитными состояниями;
- посещающим ясли-сад.
Многие обязательные прививки допустимо делать в один день, совместимые вакцины даже представлены в одном препарате: АКДС, MMR, Пентаксим.
Естественная защитная реакция организма
В качестве патогенов выступают бактерии, вирусы, паразиты или грибки. Все они различны, каждый патоген по-своему уникален. Это означает, что в структуре конкретного патогена есть особые, специфические элементы, которые могут быть распознаны защитной системой организма. Такие специфические элементы называются антигенами, на каждый антиген наша иммунная система вырабатывает свои антитела.
Антитела, выработкой которых организм отвечает на проникновение антигенов, являются важной частью иммунитета. Это своего рода солдаты, несущие службу по защите нашего организма
Каждый такой солдат (каждое антитело) обучен распознавать один конкретный антиген. Поскольку возможных антигенов множество, в нашем организме постоянно присутствуют тысячи различных антител. Но если организм ещё никогда не встречался с данным антигеном, у него нет соответствующих антител. Их ещё только предстоит выработать. Иммунной системе требуется время, чтобы отреагировать на новый антиген и начать производить новые специфические антитела.
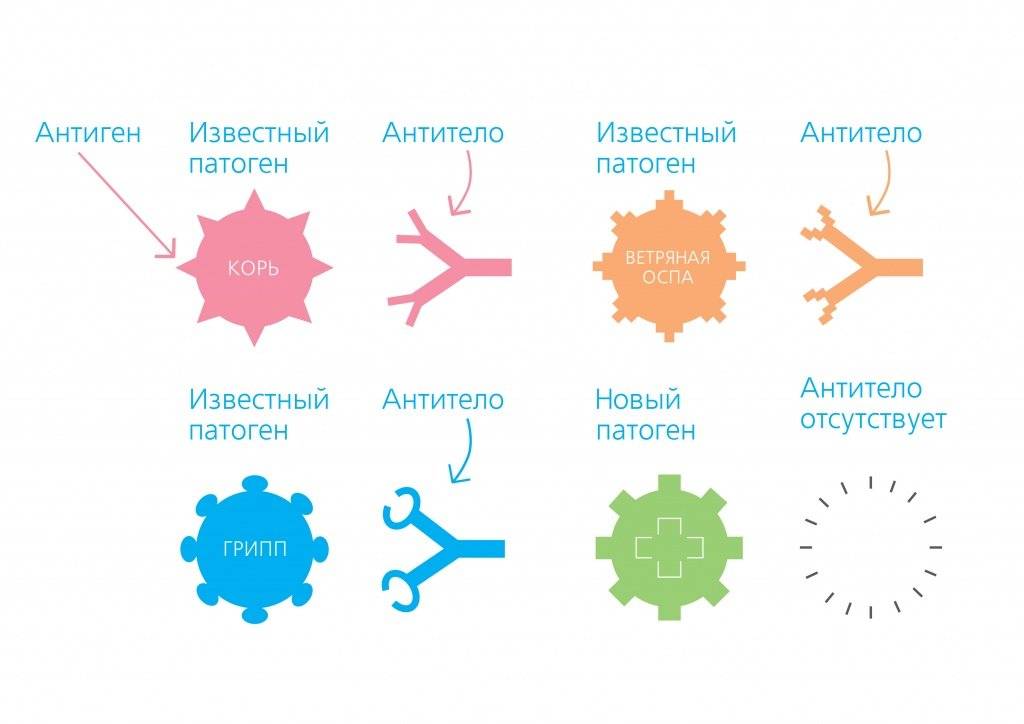
Это означает, что в этот момент человек уязвим и развитие болезни весьма вероятно.
Потом, когда антитела, специфические для данного антигена, выработаны, они включаются в борьбу, помогая иммунной системе уничтожить патоген и остановить болезнь.
Обычно антитела к одному патогену защитить организм от другого патогена не могут, – за исключением тех редких случаев, когда два патогена очень друг на друга похожи (обладают «семейным» сходством). Зато, переболев однажды, организм оказывается подготовленным к новым встречам с данным патогеном. Начав вырабатывать антитела в рамках первичной реакции на антиген, иммунная система создаёт клетки памяти, способные производить специфические антитела. Эти клетки памяти остаются живыми даже после того, как антитела уничтожают патоген, и при повторном контакте с патогеном сразу же начинают производить нужные антитела. Иммунная система получает возможность отреагировать незамедлительно и защитить человека от болезни.
Стали ли люди с прививками меньше болеть?
Нередко можно слышать миф о том, что даже с прививками люди не стали меньше болеть, они все также подвержены инфекциям. Однако стоит подумать о том, верно ли это. Сравнив уровень смертности и структуру заболеваемости до эры прививок и сейчас, объективно видно, что нет массовых эпидемий с летальными исходами от коклюша и кори, свинки, а также калечащих осложнений полиомиелита и туберкулеза. Чтобы сравнить ситуацию, стоит посетить беднейшие страны Африки, посмотреть на ситуацию у них, многое сразу станет понятным. У нас исчезли эпидемии оспы и чумы, выкашивающие половину населения городов, как это было в средние века, даже грипп стал не так опасен, как небезызвестная Испанка, «положившая» половину Европы.
И еще, сегодня противники вакцинации говорят о том, что они не прививались от кори или коклюша, но не болеют, и зачем тогда прививки? А дело в том, что единицы непривитых находятся в среде, где имеется высокая иммунная прослойка из привитых, то есть большинство окружающих имеет иммунитет к инфекции. Поэтому и распространяться болезни нет возможности. А вот если число иммунизированных резко снизится, вот тогда и начнутся вспышки и эпидемии. И страдать в основном будут именно непривитые, они будут иметь тяжелые и осложненные формы, а те, у кого прививки есть или не болеют вовсе, или переносят инфекцию в легком варианте.
Запрет посещать сад или школу будет считаться нарушением права ребенка на получение образования?
Отказ в допуске ребенка в образовательное учреждение или его разобщение с обследованными детьми не свидетельствуют о нарушении его права на получение образования. Поясним…
Обеспечение санитарно-эпидемиологического благополучия населения – одно из основных условий реализации конституционных прав граждан на охрану здоровья и благоприятную окружающую среду. В связи с этим на граждан возложена обязанность выполнять требования санитарного законодательства, заботиться о здоровье, гигиеническом воспитании и обучении своих детей, не осуществлять действия, влекущие за собой нарушение прав других граждан на охрану здоровья и благоприятную среду обитания.
Вместе с тем в России гарантируются общедоступность и бесплатность дошкольного, начального, основного и среднего общего образования. К компетенции образовательных организаций относится создание условий, необходимых для охраны и укрепления здоровья обучающихся и работников образовательной организации (п. 15 ст. 28 Федерального закона от 29 декабря 2012 г. № 273-ФЗ «Об образовании в Российской Федерации»). Кроме того, в организациях отдыха и оздоровления детей, образовательных организациях должны выполняться требования санитарного законодательства и осуществляться меры по профилактике заболеваний, сохранению и укреплению здоровья воспитанников и обучающихся.
Законом предусмотрены различные формы получения образования: очная, очно-заочная, заочная, семейное образование и самообразование (ст. 17 Закона об образовании). Если ребенок не прошел обследование на туберкулезную инфекцию, он может быть зачислен в образовательную организацию с последующим выбором форм и методов образовательного процесса, исключающих посещение здорового детского коллектива. И это не будет противоречить действующему законодательству: как указал Верховный Суд РФ, таким образом будет обеспечено право на общее образование детей, не прошедших иммунодиагностику, при соблюдении права каждого обучающегося на охрану здоровья.2
Следует учитывать, что в случае проведения массовой вакцинации для предотвращения заражения непривитого ребенка допускается его разобщение с остальной группой детей на определенный период. Так, при вакцинации против полиомиелита непривитых детей разобщают с привитыми на 60 дней (Постановление Главного государственного санитарного врача РФ от 28 июля 2011 г. № 107 «Об утверждении СП 3.1.2951-11 “Профилактика полиомиелита”»). При этом руководители образовательных учреждений обязаны организовать раздельное пребывание таких детей в стенах образовательного учреждения.
Энцефалопатия в поствакцинальном периоде
Природа энцефалопатии была недавно расшифрована: генетический анализ был проведен 14 больным с энцефалопатией в течение 72 ч после прививки вакциной с коклюшным компонентом (судороги, в половине случаев длительностью более 30 минут, в основном, клонические, в половине случаев на фоне температуры ниже 38°). В последующем у 8 детей была диагностирована тяжелая миоклоническая эпилепсия грудного возраста (ТМКЭ), у 4 – пограничная ее форма, у 2 – синдром Леннокса-Гасто.
Для ТМКЭ характерна мутация al в субъединице гена натриевого канала нейронов (SCN1A). Мутация была выявлена у 11 из 14 больных с энцефалопатией (у всех детей с ТМКЭ и у 3 из 4 детей с ее пограничной формой), причем генетический анализ родителей показал, что эти мутации были новыми в большинстве случаев
Эта работа показывает важность подобных исследований, поскольку они позволяют увидеть истинную причину развившейся патологии; введение вакцины и/или связанная с ней температурная реакция могут явиться триггером развития энцефалопатии у ребенка, имеющего генетическую предрасположенность к тяжелой эпилепсии
[], [], [], [], [], [], [], [], [], [], [], []
Ложные и истинные противопоказания
Помимо перечисленных выше объективных причин для полного или временного отказа от вакцинации, зачастую приводятся причины откровенно субъективные, которые не могут считаться основаниями с точки зрения медицины. Они обычно вызваны предубеждениями против вакцинации в целом или по поводу конкретного ребенка. Из врачебной практики можно вывести перечень типичных “причин”, на которые обычно ссылаются те, кто не хочет делать прививки себе или своему ребенку:
- недоношенность;
- анемия;
- болезни, протекающие в легкой форме, без температуры;
- дисбактериоз;
- стабильные невралгии;
- врождённые пороки, например, аллергии у родственников;
- осложнения после прививки у других членов семьи.
Мы привели лишь основные “отговорки”, в реальной практике их встречается гораздо больше. В принципе, часть из них может быть принята к сведению, и врач может отложить прививку, но каждый случай надо рассматривать по-отдельности. Хочется еще раз напомнить, что обязательные вакцины защищают вашего ребенка от очень серьезных заболеваний, и ваша нерешительность или “принципы” могут разрушить его жизнь.
В заключение резюмируем: истинными противопоказаниями к введению вакцин могут служить только те, которые указаны в официальных документах и инструкциях к вакцинам – только ими может и должен руководствоваться врач.







