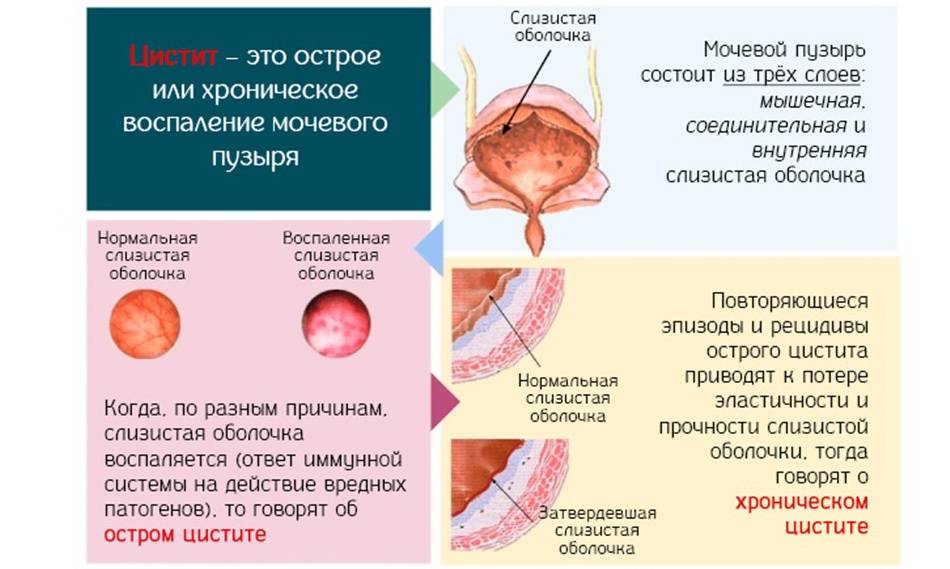
Хронический афтозный стоматит
Причины
Афтозный стоматит вызывается стафилококком, микроорганизмом, который в большом количестве содержится в зубном налете, живет в кариозных полостях. Этот микроб есть у каждого человека и обычно никак себя не проявляет, но на фоне расстройств иммунитета. Часто афтозный стоматит может развиваться на фоне аллергии, заболеваний ЖКТ или травм слизистой полости рта. Еще один фактор в развитии заболевания – грязные руки. Часто это заболевание связывают с тем, что дети тянут в рот немытые игрушки, тем самым повышая общее количество и разнообразие микробов во рту.
Симптомы
Чаще всего проявления хронического афтозного стоматита встречаются на губах, переходной складке, деснах, под языком и на языке – в местах, где слизистая может травмироваться зубами или острой пищей.
- Незначительное изменение общего состояния здоровья. Характерно увеличение подчелюстных лимфоузлов, повышение температуры и слабость.
- На внешне не измененной слизистой появляется афта – пятно размером 5-10мм, немного возвышающееся над поверхностью слизистой, покрытое плотно спаянной со слизистой белесоватой пленкой и окруженное ярко красным венчиком. Афты очень болезненны при прикасания к ним. Чаще всего бывает одна или две афты, реже – несколько.
Необходимо помнить! Нужно точно определить вид стоматита: герпетический или афтозный. При герпетическом стоматите много мелких пузырьков, переходящих в эрозии и иногда сливающихся между собой, возможны высыпания на губах. При афтозном высыпания более крупные, единичные, высыпания только во рту. При стоматите нужно обязательно обратиться к стоматологу, чтобы определить вид стоматита и выбрать правильную тактику лечения.
Устранение фактора, вызвавшего болезнь:
исключить все аллергены (цитрусовые, шоколад, яркие продукты….);
если ведется прием препаратов, способных вызвать аллергию, то тоже нужно это учитывать (сообщить врачу о том, что Вы принимаете и как давно);
исключить грубую, острую, соленую, кислую пищу;
если стоматит на фоне аллергии – назначаются антигистаминные препараты (супрастин, лоратадин);
если афта вследствие травм об острые края зуба или пломбы – необходимо привести в порядок зуб.
в первые 3-4 дня обработка афт производится исключительно антисептиками (полоскания, гели). Можно использовать хлоргексидин, ротокан, мирамистин, гивалекс, стоматидин, листерин, отвары ромашки и календулы – можно взять любой из этих препаратов (или любой другой аналог). Применять по инструкции (есть препараты в готовом виде, а есть такие, которые нужно еще разводить)
Полоскать (или протирать слизистую у маленьких детей) 3-4 раза в день.
через 3-4 дня добавляют эпителизирующие средства: растворы витаминов А и Е, масло шиповника или облепихи, солкосерил.
при частом появлении рецидивов стоит обратить внимание на общее состояние здоровья. В некоторых случаях только совместное лечение с иммунологом, гастроэнтерологом, эндокринологом и другими узкими специалистами может помочь справиться с заболеванием.
Необходимо помнить! Афтозный стоматит – это, прежде всего, микробное поражение. Гигиена полости рта, соблюдение правил личной гигиены, а так же своевременное лечение кариеса, осложнений кариеса, снятие зубного камня во многих случаях являются достаточными для того, чтобы избежать афтозного стоматита.
Проявление
Данная патология диагностируется как у мужчин (реже), так и у женщин, вне зависимости от возраста и прочих особенностей. В практической медицине чаще всего диагностируются следующие формы кандидоза:
Вагинальный — женская разновидность, которая может возникнуть в любом возрасте.
Оральный — в большинстве случаев выявляется у грудных детей.
Генерализованный — это самая сложная форма, при которой у больного наблюдается выраженная лихорадка, симптоматическое поражение центральной нервной системы, расстройство ЖКТ, изменение нормальных показателей крови (повышение лейкоцитов и нейтрофилов), нарушение гомеостаз. Она часто развивается у недоношенных, наркоманов, у недавно перенёсших хирургическое вмешательство, у получающихся химиотерапию и у тех, кто принимает глюкокортикостероиды или антибиотики.
Также выделяют следующие разновидности данной болезни:
Поверхностный: поражение слизистых оболочек, рта, кожных покровов. У взрослых чаще встречается генитальный кандидоз, а в детском возрасте — оральный.
Глубокий: распространение патологического процесса на органы пищеварительного тракта, мочевыделительной и легочной систем.
Кандидозный сепсис: генерализованное инфицирование органов.
Кандидоз раневых поверхностей.
Методы лечения лямблиоза
Лечение лямблиоза состоит из нескольких этапов:
Подготовительный этап
Цель подготовительного этапа – создать в организме среду, неблагоприятную для размножения лямблий, устранить эндотоксикоз (вывести токсины из организма), повысить защитные силы организма, механически удалить максимальное количество лямблий. На этом этапе используются желчегонные препараты, специальная диета (исключается пища со значительным содержанием углеводов), различные методы очистки кишечника.
Медикаментозное лечение
Данный этап предполагает приём противопаразитарных препаратов.
Восстановительный этап
Цель этапа – восстановить микрофлору кишечника, повысить иммунитет, создать условия, препятствующие размножению лямблий (так как возможны рецидивы, если в кишечнике осталось значимое количество жизнеспособных лямблий). На этом этапе также огромное значение имеет диета в сочетании с правильным режимом питания.
Не занимайтесь самолечением. Обратитесь к нашим специалистам, которые правильно поставят диагноз и назначат лечение.
Оцените, насколько был полезен материал
Спасибо за оценку
Какие тесты врачи используют для диагностики ИЦ?
Медицинский работник может использовать следующие тесты для исследования мочеиспускательного канала и мочевого пузыря и даже взять образец ткани изнутри мочевого пузыря. Медицинский работник будет использовать тесты для исключения определенных заболеваний и состояний, таких как ИМП и рак мочевого пузыря. Если результаты теста нормальные и все другие заболевания и состояния исключены, врач может поставить диагноз интерстициальный цистит
Анализ мочи и посев мочи
Медицинский работник даст вам инструкции по сбору мочи. Белые и красные кровяные клетки и бактерии в моче могут указывать на ИМП, который можно лечить с помощью антибиотика.
Цистоскопия
Врачи могут использовать цистоскопию, чтобы заглянуть внутрь мочеиспускательного канала и мочевого пузыря. Врачи используют цистоскоп, трубчатый инструмент для выявления язв мочевого пузыря, рака, отека, покраснения и признаков инфекции.
Лечение интерстициального цистита
Не найдено одного варианта лечения интерстициального цистита, которое подходит для всех. Врачи нацеливают текущее лечение на облегчение симптомов у каждого человека в индивидуальном порядке.
Медицинский работник будет работать с вами, чтобы найти план лечения, который соответствует вашим потребностям. Ваш план может включать
- изменения образа жизни
- тренировка мочевого пузыря
- физиотерапия
- медикаменты
- процедуры для мочевого пузыря
Некоторые процедуры могут работать лучше для вас, чем другие. Вам также может понадобиться комбинация этих методов лечения для облегчения симптомов.
Медицинский работник может попросить вас заполнить форму, называемую шкалой симптомов, с вопросами о том, как вы себя чувствуете. Шкала симптомов может позволить медицинскому работнику лучше понять, как вы реагируете на лечение.
Возможно, вам придется попробовать несколько различных процедур, прежде чем вы найдете тот метод, который работает для вас. Ваши симптомы могут исчезнуть с лечением, изменением того, что вы едите, или без четкой причины. Даже если ваши симптомы исчезнут, они могут вернуться через несколько дней, недель, месяцев или даже лет. Исследователи не знают почему. Со временем вы и ваш врач сможете найти лечение, которое даст вам некоторое облегчение и поможет вам справиться с болезнью.
Физиотерапия
Если у вас есть симптомы ИЦ или спазм мышц тазового дна, ваш врач может предложить вам обратиться к физиотерапевту, который специализируется на проблемах тазового дна. Физиотерапевт поможет растянуть мышцы тазового дна и поможет вам расслабиться.
Поговорите со своим врачом и семьей о возможных преимуществах и побочных эффектах операции на мочевом пузыре
Запись на консультацию:
8 (4852) 58-88-28
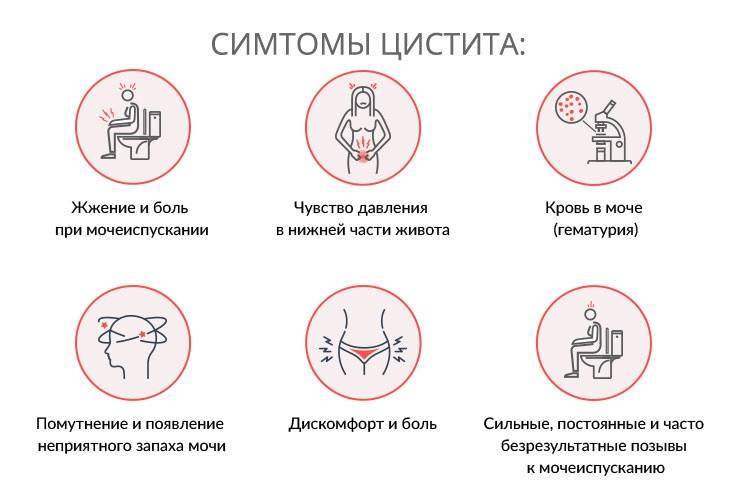
Признаки цистита у детей
Признаки цистита, в зависимости от возраста ребенка, могут различаться. Поскольку малыш до года еще не способен пожаловаться на появившийся дискомфорт, родителям следует очень внимательно наблюдать за изменениями в поведении младенца.
К числу наиболее распространенных симптомов, способных сигнализировать о развитии этого заболевания у детей грудного возраста, относятся:
- плаксивость, выраженное беспокойство;
- частые или, наоборот, редкие мочеиспускания;
- потемнение мочи.
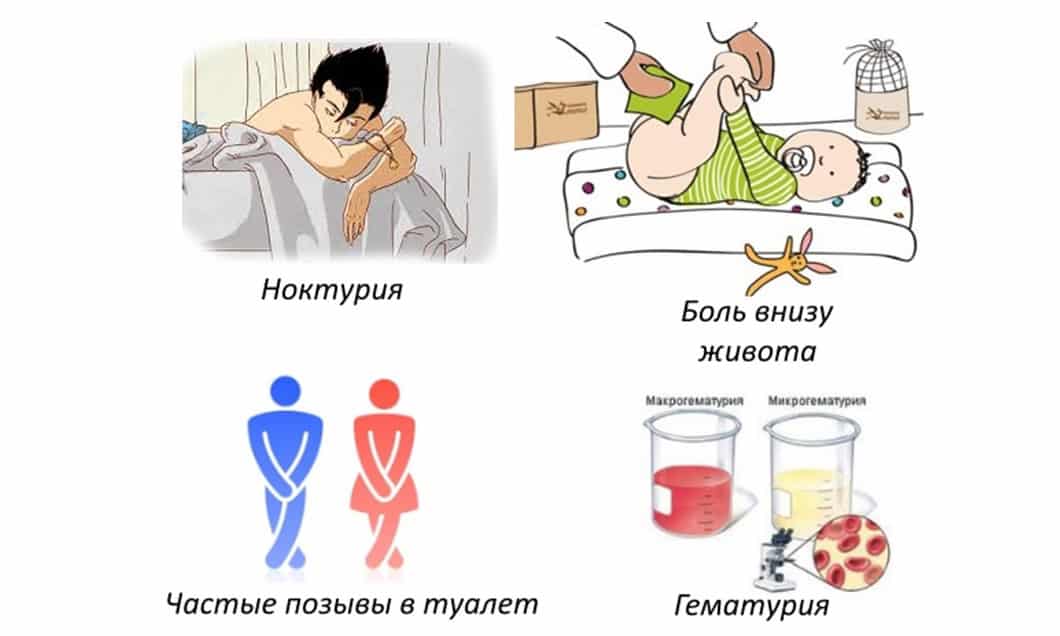
У детей старшего возраста признаки цистита обычно проявляются:
- учащенным мочеиспусканием, сопровождаемым болью и жжением в области мочеиспускательного канала;
- тянущими болевыми ощущениями внизу живота;
- помутнением мочи.
При таком заболевании, как цистит, у детей также могут отмечаться повышение температуры тела, недержание мочи, выраженный неприятный запах мочи и (или) наличие в ней посторонних примесей (крови, гноя, слизи).
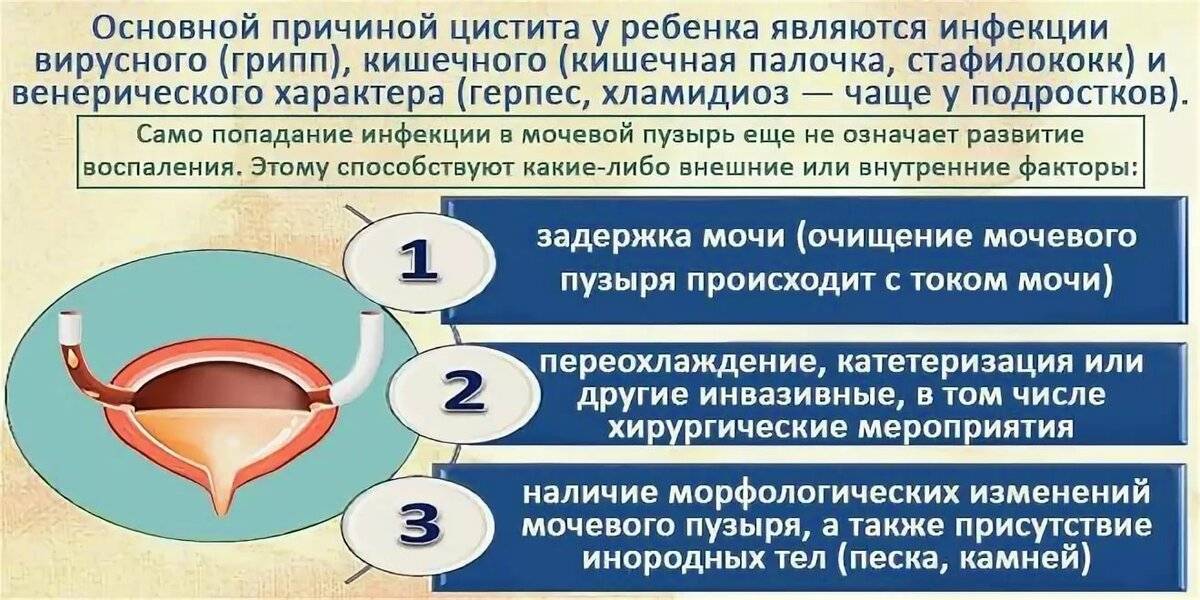
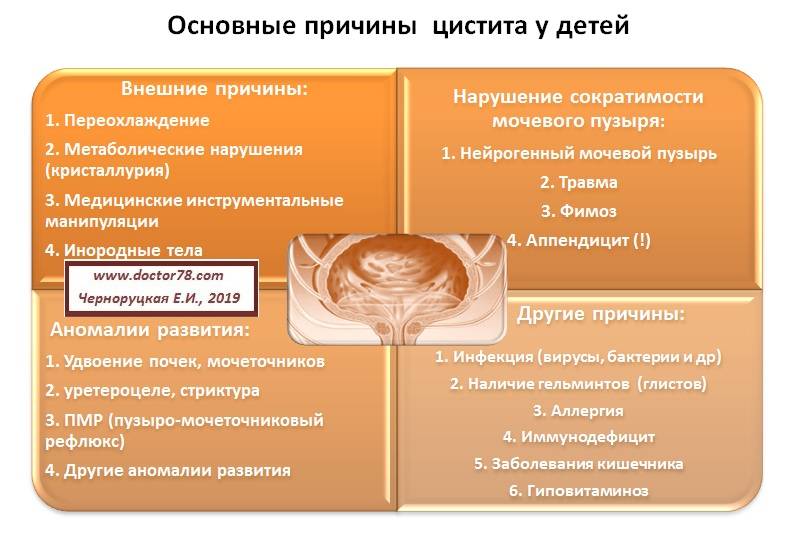
Цистит у детей: причины развития болезни

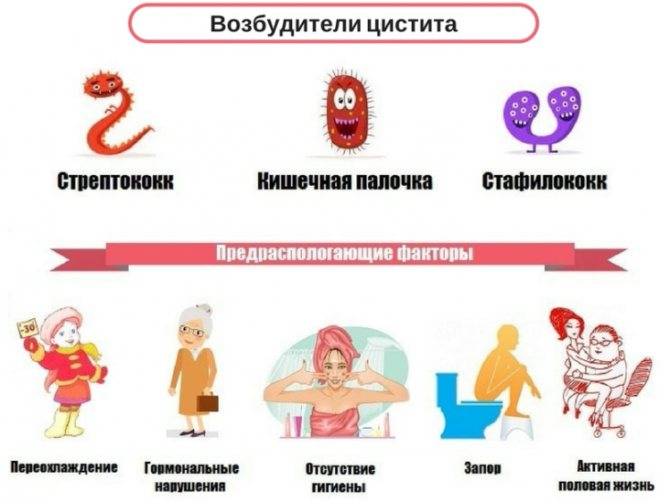
В большинстве случаев цистит у детей развивается на фоне проникновения патогенной флоры в полость мочевого пузыря через уретру. Возбудителем воспалительного процесса чаще всего становится кишечная палочка; заболевание также может быть вызвано многими другими микроорганизмами (стрептококками, стафилококками, хламидиями и т. д.).
К числу прочих факторов, предрасполагающих к развитию цистита у детей, относятся:
- пониженный иммунитет;
- авитаминоз;
- хронические заболевания органов пищеварения и мочеполовой системы;
- прием некоторых видов медикаментов (уротропин, сульфаниламиды);
- переохлаждение;
- частые запоры;
- перенесенные хирургические операции;
- аномалии развития органов мочеполовой системы;
- наследственная предрасположенность.
Правильная диагностика
Визуально и при осмотре оценить ситуацию и состояние малыша невозможно. Обязательно нужно сдать анализы, пройти аппаратное исследование. В комплекс диагностических мероприятий входят следующие процедуры:
Анализ мочи
Важно правильно собрать биологический материал, чтобы результаты были достоверными. Обязательно нужно подмыть малыша, для сбора использовать специальные мочеприемники, стерильный контейнер
Хранить биоматериал нужно не более 2-х часов в холодильнике. Наилучший вариант – сразу после сдачи анализа отправиться в поликлинику. Анализ мочи является одним из информативных, по данным определяются возможные воспалительные процессы, инфекционные возбудители.
Посев мочи, у девочек ¬ мазок из влагалища.
Анализ крови. Необходим для проверки общего состояния организма, исключения осложнений со стороны других органов.
УЗИ. Просматривается не только мочевой пузырь, но и остальные органы малого таза.
Цистоскопия. Для маленьких пациентов такая процедура проводится только под наркозом, так как по мочеиспускательному каналу вводиться специальное устройство. Цистоскопия позволяет визуально оценить состояние тканей мочевого пузыря, рассмотреть структуру и локализацию воспалительных очагов. Назначается в сложных или слишком запущенных случаях.
Своевременная и правильная диагностика помогает на ранних стадиях определить заболевание, подобрать правильное лечение, чем в кратчайшие сроки облегчить состояние малыша, предупредить осложнения.
Диагностика и лечение цистита
Диагностика заболевания обычно включает в себя:
- лабораторные исследования мочи;
- ультразвуковое исследование мочевого пузыря;
- цистографию (рентгенологическое исследование мочевого пузыря с контрастированием);
- цистоскопию (осмотр внутренней поверхности мочевого пузыря с помощью специального катетера).
Чтобы дифференцировать острый цистит с другими патологиями (пиелонефритом, новообразованиями мочевого пузыря и т. п.), ребенку требуются консультации детского хирурга и гинеколога.
Методы лечения подбираются с учетом главной причины и степени распространенности воспалительного процесса. В терапевтических целях ребенку могут быть показаны:
- соблюдение постельного режима;
- прием медикаментов (антибиотиков, уроантисептиков, обезболивающих средств);
- физиотерапевтические процедуры;
- теплые сидячие ванночки с отварами целебных трав;
- обильное питье;
- корректировка питания.
В случае, если воспаление мочевого пузыря возникло на фоне другой патологии, в первую очередь, лечение должно быть направлено на устранение ведущего заболевания.
Что вызывает ИЦ?
Исследователи работают, чтобы понять причины ИЦ и найти методы лечения, которые работают. Несмотря на то, что точная причина неизвестна, вы можете обнаружить, что определенные события или факторы провоцируют обострение ваших симптомов. Некоторые люди сообщают, что их симптомы обостряются, когда у них есть определенные эмоции, такие как гнев или грусть, кроме того обострению способствуют:
- Половая жизнь
- Менструация
- Инфекция мочевыводящих путей
- Длительное воздержание от мочеиспускания
- Обезвоживание
- Сезонные и климатические изменения
- Аллергия
- Прием определенных лекарств или пропуск в лечении
- Тесное белье и одежда
- Выполнять определенные физические упражнения, такие как толкание или подъем тяжелых предметов
- Длительное нахождение в положении стоя
- Мазок по Папаниколау
- Прием антидепрессантов или обезболивающих
Поговорите со своим лечащим врачом обострениях. Если вы знаете, какие факторы вызывают у вас симптомы, вы можете их избежать. Однако, если факторы, влияющие на ваше здоровье, такие как секс, мазок Папаниколау или прием определенных лекарств, вызывают обострение симптомов, немедленно поговорите со своим врачом.
Диагностика Интерстициального Цистита
Медицинские работники будут использовать вашу историю болезни, медицинский осмотр и лабораторные анализы для диагностики ИЦ.
Медицинский работник спросит, есть ли у вас в анамнезе проблемы со здоровьем, связанные с ИЦ. Он или она задаст вопросы о ваших симптомах и другие вопросы, чтобы помочь найти причину проблем с мочевым пузырем.
Врачи диагностируют IC на основе
· боль в мочевом пузыре или рядом с ним, обычно с учащенным мочеиспусканием и срочностью
· отсутствие других заболеваний и состояний, которые могут вызывать сходные симптомы, такие как инфекции мочевыводящих путей (ИМП), рак мочевого пузыря, эндометриоз у женщин или простатит — инфекция или воспаление простаты — у мужчин.
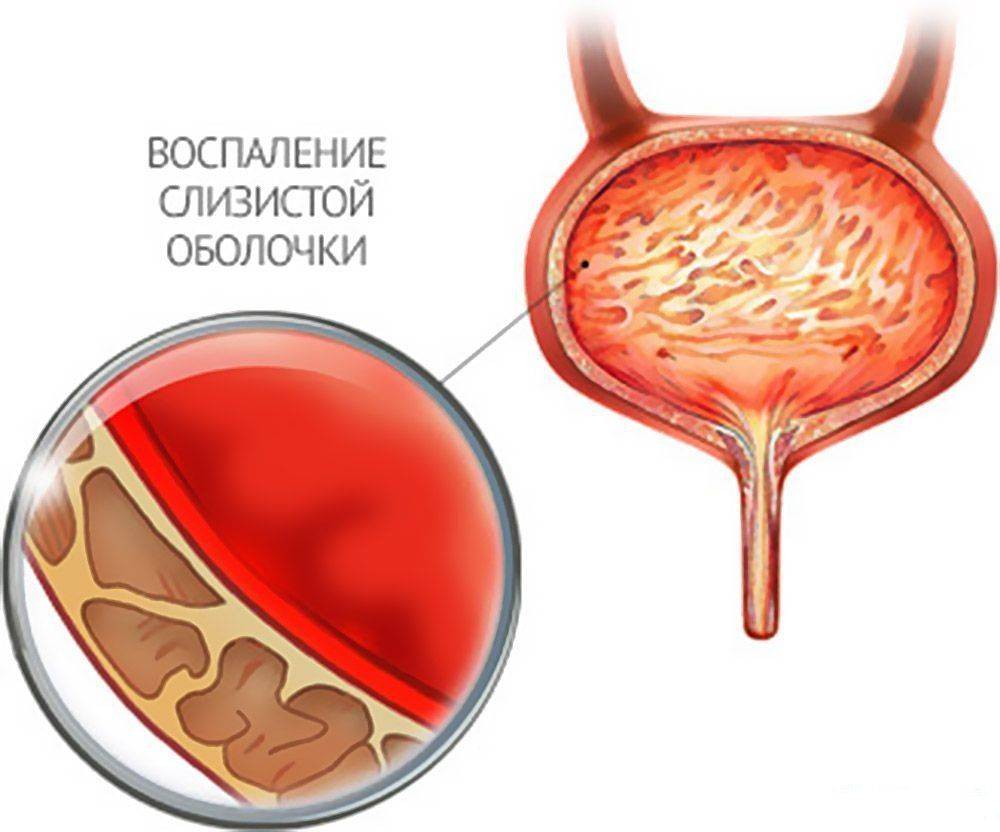
Что такое Цистит у детей –
Цистит у детей – это воспаление слизистой оболочки мочевого пузыря, которое чаще всего бывает у детей до 9 лет, в особенности у девочек от 4 до 7 лет и у грудничков.
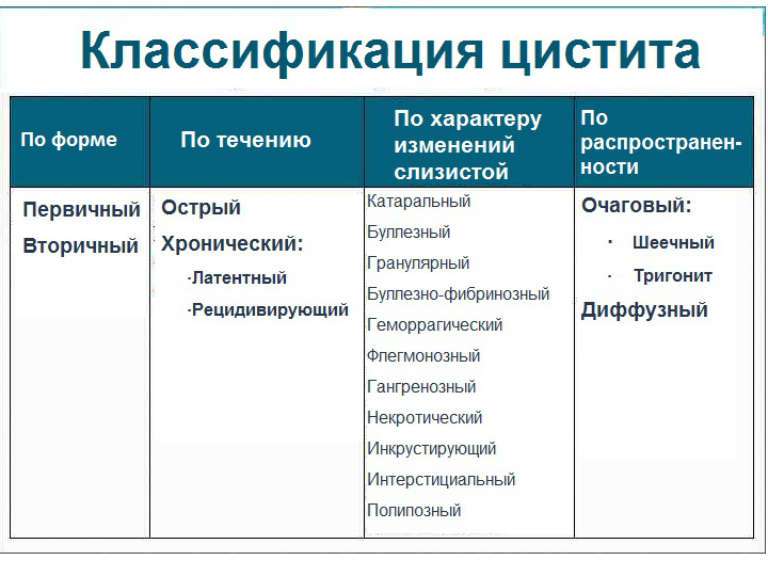
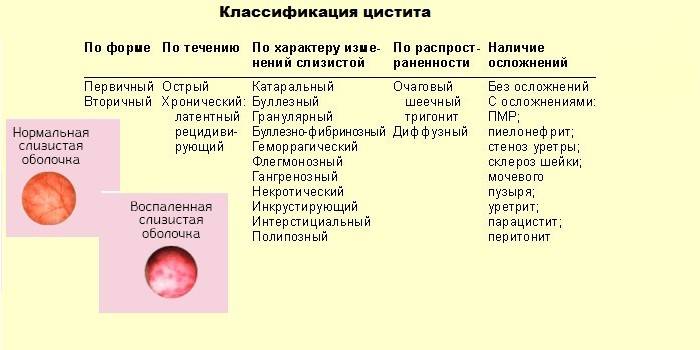
Виды цистита:
- очаговый
- диффузный
- шеечный
- тригонит
- интерстициальный
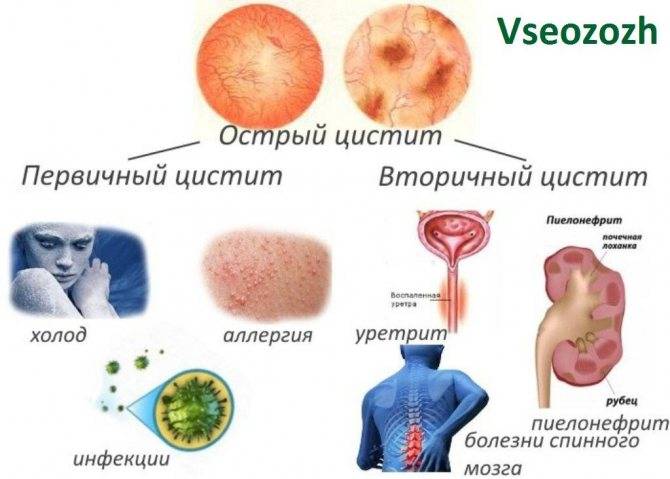
Согласно Г.И. Гольдину, циститы можно поделить на первичные и вторичные, цисталгию и редкие формы. К первичным относят острые (инфекционные, термические, химические, алиментарные, лекарственные, нейрогенные), хронические (лучевые, инфекционные, лейкоплакия, инкрустирующие, посттравматические, нейротрофическая язва мочевого пузыря, инволюционные), паразитарные.
Вторичные циститы могут быть пузырного и внепузырного происхождения.
Пузырного происхождения:
- при повреждениях и ранениях;
- при камнях и инородных телах;
- при аномалиях развития;
- при опухолях;
- после операции на мочевом пузыре.
Внепузырного происхождения:
- при заболеваниях и травмах позвоночника;
- при аденоме предстательной железы;
- при беременности, родах и послеродовые;
- при стриктурах уретры;
- при заболеваниях органов таза.
К редким формам исследователь относит бильгарциоз, пурпуру, актиномикоз, малакоплакию и другие.
Другой исследователь – О.Л. Тиктинский – классифицирует цистит так:
1. По происхождению
- первичный
- вторичный
2. По течению
– острый
– хронический
3. По локализации и распространенности воспалительного процесса
- шеечный
- диффузный
- тригонит
4. По этиологии и патогенезу
– химический
– инфекционный
– лучевой
– у спинальных больных
– при сахарном диабете
– обменный
– аллергический
– цистит после аденомэктомии
– ятрогенный
– нейрогенный
5. По характеру морфологических изменений
- геморрагический
- катаральный
- фиброзно-язвенный
- язвенный
- инкрустирующий
- гангренозный
- интерстициальный
- опухолевый
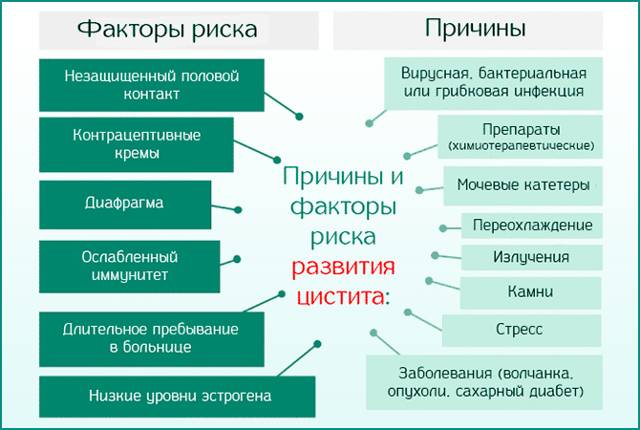
Причины заболевания
Цистит у женщин возникает как правило из-за попадания в мочеиспускательный канал агрессивного условно – патогенного возбудителя заболевания, так и восходящими инфекциями, передающимися половым путем : хламидиями, уреаплазмами (Ureaplasma), грибковыми инфекциями рода Candida и т.д. Короткий и широкий канал мочеиспускания часто оказывается уязвимым перед такими инфекциями. Возникновение цистита у женщин также может происходить вследствие продвижения болезнетворных организмов по кровеносному руслу. Этот путь развития болезни называется гематогенным.
Еще один вариант заражения – попадание бактерий в мочевой пузырь при патологиях почек и мочеточиников. Обычно такое развитие событий можно наблюдать при пиелонефрите.
Причины возникновения цистита
Нельзя не отметить менее распространенный, однако все же встречающийся вариант развития заболевания, спровоцированный аномалиями в развитии мочевыводящей системы. Также к циститу может привести снижение сократительных способностей мышц мочевого пузыря.
Стоит также выделить цистит в период менопаузы при атрофических процессах в слизистой.
Признаки инфицирования могут проявиться особенно активно при наличии предрасполагающих факторов. К ним относятся:
Сидячая работа. Нахождение в сидячем положении дольше трех часов подряд, моча застаивается, что приводит к возможному инфицированию мочевого пузыря. Поэтому если ваша работа предполагает долгое сидение на одном месте, необходимо каждый час вставать, а раз в три часа делать небольшую разминку.
Запоры.
Наличие песка и камней в мочевом пузыре.
Тесное белье, способное нарушить нормальное кровообращение в органах малого таза.
Частые переохлаждения организма.
Травмы нижнего отдела спины, травмы спинного мозга.
Раннее начало половой жизни.
Нарушения обмена веществ, гормональные перестройки в организме (например, состояние менопаузы или беременность). Во время гормональных всплесков иммунная система организма может давать сбои
Обратите внимание: при вынашивании ребенка будущая мать подвергается особой опасности в случае инфицирования и развития цистита. Поэтому при беременности необходимо тщательно следить за состоянием собственного здоровья и обращаться к врачу при первых признаках заболевания
Сахарный диабет (Diabetes mellītus).
Терапия с применением иммуносупрессивных препаратов.
Онкологические заболевания.
Несбалансированное и нерегулярное питание: злоупотребление острой и жареной пищей, алкоголем.
Неправильное проведение гигиенических процедур (в частности – неправильное подмывание по направлению от заднего прохода к влагалищу).
Шанс инфицирования мочевого пузыря велик при недостаточно тщательном соблюдении личной гигиены (длительном ношении одной и той же прокладки или тампона в период менструации, несвоевременная смена нательного белья, постоянное использование ежедневных прокладок).
Стрессы, хроническое недосыпание, что оказывает серьезное влияние на состояние иммунитета.
Общее снижение иммунитета, вызванное наличием хронического очага воспаления в организме (стоматита (Stomatitis), кариеса (Caries), ринита (Rhinitis), тонзиллита (Tonsillitis). В результате это может привести к нарушению стерильности мочеиспускательного канала
Отдельно стоит выделить такую форму воспаления мочевого пузыря, как интерстициальный цистит, который является следствием серьезных нарушений в работе иммунитета и представляет собой тяжелое хроническое заболевание.
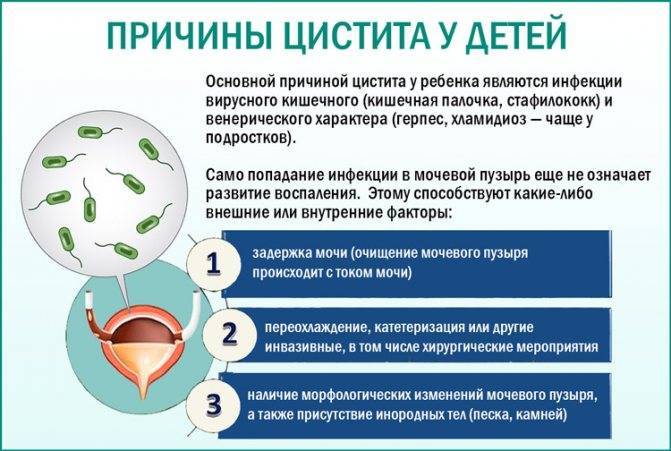
Причины цистита у маленьких пациентов
Спровоцировать цистит у грудничка могут различные факторы, так как еще не созревшая иммунная система не способна бороться со многими возбудителями. В основном это инфицирование тканей в связи с такими явлениями, как:
- Недостаточная гигиена ребенка, особенно у девочек. В половые органы попадают бактерии, например, из-за продолжительного контакта «полного» подгузника.
- Диарея. Расстройство ЖКТ может быть связано с бактериальным дисбалансом, что может спровоцировать инфицирование мочеполовой системы.
- Простудные заболевания, вирусные патологии.
- Развитие бактерий, грибков на слизистой внутренних органов. Это кандидозы, стафилококки, уреаплазмы, стрептококки и так далее.
В основном цистит развивается из-за попадания инфекции, которая провоцирует воспаления, болезненные ощущения, проблемы с мочеиспусканием.
Диагностика Цистита у детей:
Если вы заметили у ребенка признаки цистита, которые указаны выше, срочно обратитесь к врачу! Диагностируют цистит при помощи проведения общего анализа крови и общего анализа мочи. Обязательно проводится посев мочи с антибиотикограммой, УЗИ почек и мочевого пузыря, биохимический анализ мочи.
Мочу для сдачи на анализ собирают в небольшие стерильные контейнеры. Это могут быть как небольшие баночки, обработанные кипятком, так и специальные контейнеры для анализов, которые продаются в аптеке. Собирают мочу у ребенка утром. Первую порцию мочи нужно слить, собрать только среднюю. Перед тем, как писать, ребенок должен подмыться. После сбора на протяжении часа вы должны доставить мочу в лабораторию.
Цистит у ребенка: профилактические мероприятия
Чтобы предупредить развитие цистита у ребенка или минимизировать возможность рецидива болезни, воспользуйтесь следующими рекомендациями:
Тщательно следите за гигиеной ребенка. Регулярно купайте малыша в теплой воде, после чего вытирайте его кожу чистым мягким полотенцем, отведенным специально для этих целей. Цистит у детей грудного возраста нередко развивается вследствие попадания в мочеиспускательный канал микробов из толстой кишки, поэтому менять подгузники маленьким детям следует как можно чаще; детям старшего возраста необходимо каждый день надевать чистое нижнее белье, изготовленное из натуральных материалов.
Не допускайте переохлаждения. Если во время прогулок или купания ребенок замерз, наденьте на него теплую одежду и как можно скорее отведите малыша в сухое теплое место.
Для поддержания нормальной работы желудочно-кишечного тракта обеспечьте малышу правильное сбалансированное питание, включив в его ежедневный рацион злаковые каши, кисломолочные продукты, хлеб из муки грубого помола, свежие овощи и некислые фрукты.
Предоставьте ребенку обильное питье и старайтесь приучать его посещать туалет не реже, чем через каждые 60-90 минут. Некоторые дети намеренно сдерживают позывы к мочеиспусканию (особенно если оно сопровождается неприятными ощущениями), в результате чего проникшие в мочевой пузырь бактерии задерживаются вместе с мочой, активно размножаясь и провоцируя воспаление.
Укрепляйте иммунитет малыша. Для повышения иммунной сопротивляемости ребенку следует регулярно заниматься спортом (при отсутствии противопоказаний), чаще пребывать на свежем воздухе и своевременно лечить другие заболевания
Выполнение этих мероприятий особенно важно, если цистит у ребенка имеет хроническое течение. Для того, чтобы помочь организму малыша справляться с инфекциями, по согласованию с врачом можно использовать детские витаминные комплексы и отвары из целебных трав, обладающих мочегонным действием.
Причины шеечного цистита
Шеечный цистит имеет инфекционную и неинфекционную природу. Воспаление может развиваться при попадании бактерий на слизистую мочевого пузыря при несоблюдении гигиенических норм, переохлажении, при наличии других воспалительных процессов в организме. Отличительной особенностью шеечного цистита является то, что особенности строения мочевого пузыря способствуют локализации цистита в области шейки. Основными возбудителями инфекции являются кишечная палочка, а также грибы Сandida, простейшие и некоторые вирусы.
Попасть в мочевой пузырь возбудитель может:
- из почек, при пиелонефрите;
- из кишечника и половых органов;
- с током крови при наличии отдаленных очагов воспаления в организме;
- при медицинских манипуляциях, например, при введении катетера или стента.
Попадание болезнетворных микроорганизмов в уретру и мочевой пузырь не обязательно сопровождается развитием воспаления, иногда для начала цистита требуются дополнительные условия:
- снижение иммунитета;
- сильный стресс;
- половой акт;
- необходимость длительно терпеть и откладывать мочеиспускание;
- отсутствие возможности совершить привычные гигиенические процедуры;
- переохлаждение.
Виды цистита
Следует отличать виды заболевания, различающихся по способу возникновения, течению, морфологическим изменениям и характеру распространения.
Все разновидности цистита делятся по характеру течения на острые и хронические. Мы рассмотрим оба варианта течения болезни.
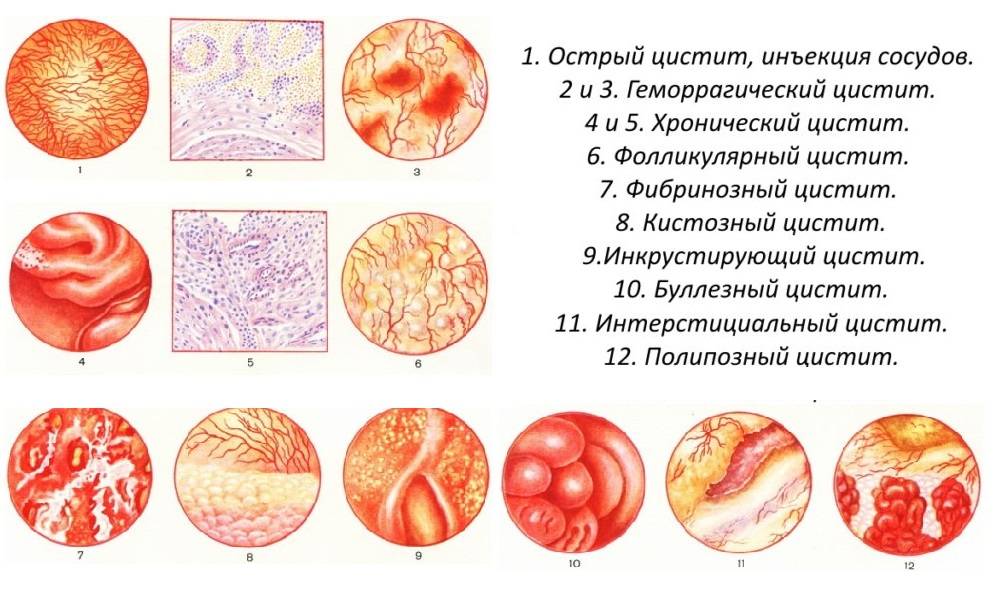
Острый цистит
На фоне проявления описанных выше симптомов острый цистит дает субфебрильную температуру, общее недомогание. Кровеносные сосуды мочевого пузыря расширяются, что приводит к отечности стенок органа. При этом наблюдаются точечные кровоизлияния и гиперемия (Hyperaemia). При острой фазе болезни обычно страдает слизистая и подслизистая оболочки мочевого пузыря, а их эпителий местами отторгается, может появляться примесь крови в моче. Цвет мочи при геморрагической форме заболевания может варьироваться от светло-розового до мутно-бурого.
Хронический цистит
Когда болезнь переходит в хроническую фазу, воспаление расширяется и переходит со слизистой и подслизистой оболочек на мышечный слой мочевого пузыря. При этом цвет слизистой приобретает белесый или сероватый оттенок. Если болезнь не подвергается лечению в течение длительного периода времени, наблюдается появление склеротических процессов в органе, за счет чего его объем может сократиться.
При хронической форме все указанные ранее признаки могут быть «смазаны» и неярко выражены, что затрудняет диагностику. При подозрении на хронический цистит необходимо ориентироваться на данные анамнеза, макро- и микроскопии мочи, цистоскопии, бактериологического исследования. Особенно важным при выявлении хронического цистита является параллельное гинекологическое обследование, так как часто именно генитальные инфекции становятся причиной появления хронических форм цистита.
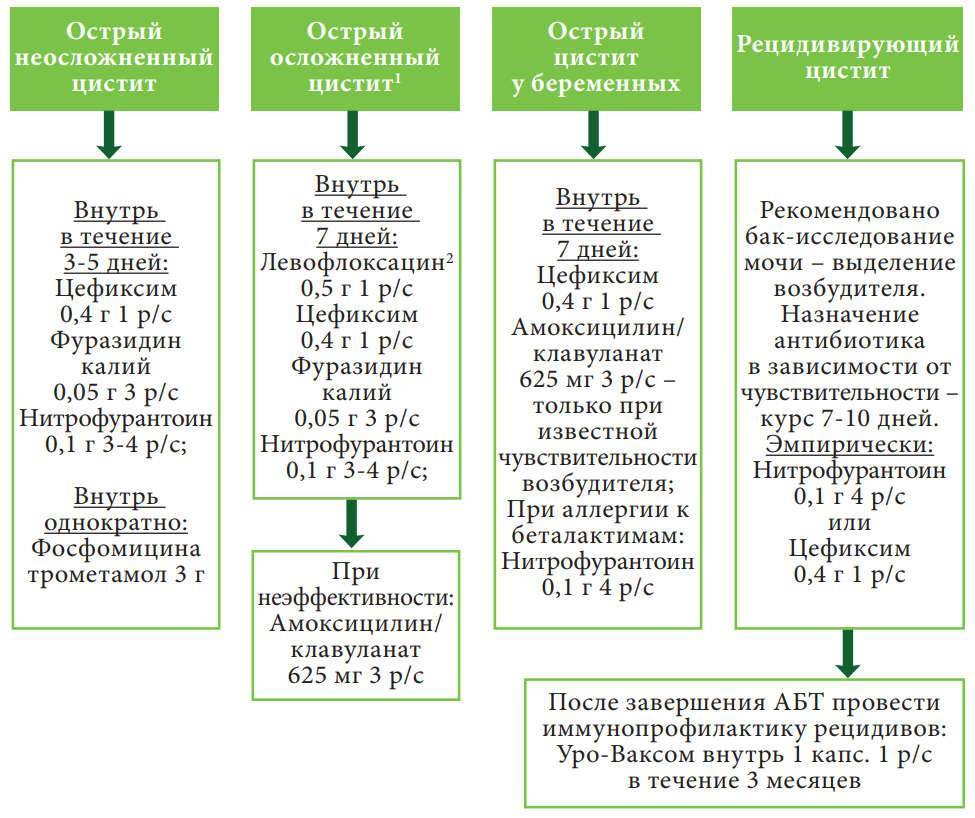
Острый и хронический цистит: к какому врачу обращаться?
Стандартные анализы для диагностики цистита у пожилых женщин, зрелых, девушек и девочек – это общий анализ мочи, посев мочи на выявление патологической флоры (бактериурия), анализ по Нечипоренко. В качестве дополнительных мер, современные клиники часто предлагают пройти УЗИ мочевого пузыря и почек, цистоскопию, обследования на ИППП. В некоторых случаях врач может назначить забор мочи для анализа не стандартным методом, а при помощи катетера. Это бывает необходимо для предотвращения попадания в мочу выделений из влагалища.
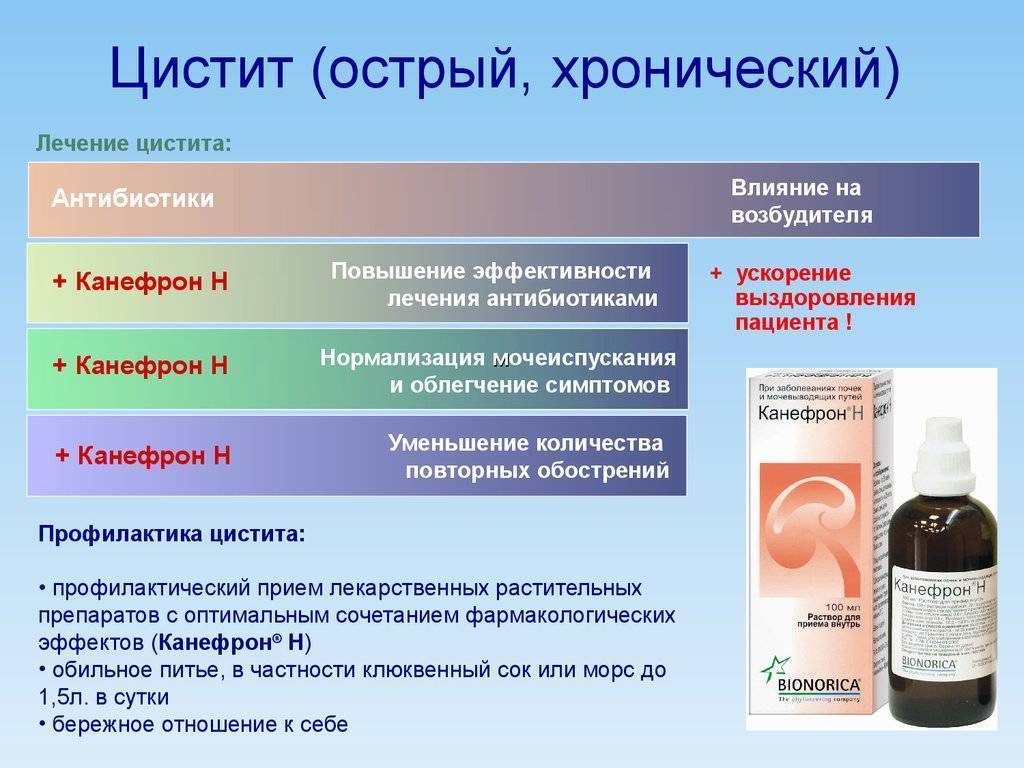
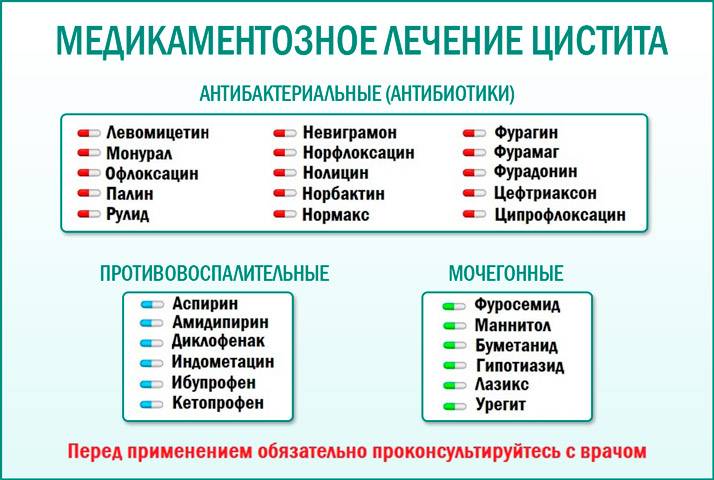
Лечение
Современная медицина предполагает консервативный метод лечения цистита у мальчиков и девочек. Для этого используются следующие методы воздействия:
Специфическая медикаментозная терапия, направленная на снятие воспаления. У детей чаще всего используются паротивоспалительные медикаменты, в тяжелых случаях показан прием антибиотиков широкого спектра.
Оптимизация питьевого режима. Для быстрой эвакуации возбудителя и его токсинов из мочевыделительного тракта требуется увеличение порции отделяемой мочи, поэтому маленьким пациентам показано увеличение принимаемой жидкости за счет питьевой воды, компотов, растворов для дегидратации, морсов и пр.
Соблюдение постельного режима.
Диетическое питания. Наиболее рациональна при цистите у детей молочно-растительная диета. Из рациона питания необходимо исключить жареные, соленые и копченые блюда
Кроме этого, важно ограничить потребление сахара.
В большинстве случаев цистит у детей лечится в амбулаторных условиях, только пациентам грудного возраста может быть показана экстренная госпитализация в профильное отделение. Улучшение общего самочувствия наблюдается уже через 2-3 дня, но процесс восстановления слизистой носит достаточно продолжительный характер. Для предотвращения перехода цистита в хроническую форму необходимо строго соблюдать все врачебные рекомендации и пройти полный курс лечения.
Профилактика Цистита у детей:
Цистит у детей лучше предупреждать, чем потом лечить. Правило номер один – у ребенка должен быть регулярный стул. Запоры приводят к тому, что в толстой кишке нарушается кровообращение, также оно нарушается в мочевом пузыре. Если ребенок долгое время не ходит в туалет, в его рацион можно включить кисломолочные продукты, отвар из чернослива, вареную свеклу, хлеб из муки грубого помола.
Следите за гигиеной ребенка. Для младших детей актуально регулярное подмывание, не вытирайте его после памперсов влажными салфетками, а помойте. вытирать ребенка нужно только его личным полотенцем. Следите за тем, чтобы у ребенка не было переохлаждения. Дети часто не знают меры в играх на улице. Если в зимнее время ребенок долгое время играет на улице, предложите ему и его друзьям зайти домой, выпить горячего чаю, перекусить, а затем снова отправляться играть. Плохой признак – синева на губах. Если вы видите, что у ребенка посинели губы, срочно ведите его домой.
Вовремя лечите все болезни малыша. Всё в организме связано. Потому даже затянувшаяся простуда может вызвать цистит и другие опасные заболевания. В осеннее-зимний период проконсультируйтесь у врача по поводу приема витаминов.
К каким докторам следует обращаться если у Вас Цистит у детей:
Педиатр
Нефролог
Детский уролог
Вас что-то беспокоит? Вы хотите узнать более детальную информацию о Цистита у детей, ее причинах, симптомах, методах лечения и профилактики, ходе течения болезни и соблюдении диеты после нее? Или же Вам необходим осмотр? Вы можете записаться на прием к доктору – клиника Eurolab всегда к Вашим услугам! Лучшие врачи осмотрят Вас, изучат внешние признаки и помогут определить болезнь по симптомам, проконсультируют Вас и окажут необходимую помощь и поставят диагноз. Вы также можете вызвать врача на дом. Клиника Eurolab открыта для Вас круглосуточно.
Как обратиться в клинику:
Телефон нашей клиники в Киеве: (+38 044) 206-20-00 (многоканальный). Секретарь клиники подберет Вам удобный день и час визита к врачу. Наши координаты и схема проезда указаны здесь. Посмотрите детальнее о всех услугах клиники на ее персональной странице.
Механизм развития шеечного цистита
Шейка мочевого пузыря представляет собой мышечное кольцо, состоящее из трех слоев, образующих сфинктер, который расслабляется и сжимается усилием воли. Находится он в точке перехода тела мочевого пузыря в уретру и входит в область пузырного треугольника, который отличается от остальной слизистой отсутствием складчатой структуры. Когда в мочевом пузыре накапливается моча, его стенки постепенно расправляются, за исключением зоны пузырного треугольника.
Локализация воспаления в области шейки мочевого пузыря приводит к болезненным ощущениям в момент расслабления и сжатия сфинктера. Мышечное кольцо, пораженное бактериальной инфекцией, становится более чувствительным, что приводит к учащению позывов к мочеиспусканию, и постепенно начинает расслабляться даже при минимальном давлении.
В отсутствие терапии мышцы сфинктер постепенно слабеет, допуская подтекание мочи при небольших нагрузках, смехе, чихании, кашле, резких движениях.