Что нельзя делать, если у ребенка ночью заложен нос?
Многие родители не могут сидеть сложа руки, пока их дети болеют. Часто мамы обращаются к народным рецептам в надежде, что они помогут маленькому пациенту скорее пойти на поправку. Но то, что полезно для взрослых, может оказаться опасным для ребенка. Мы собрали несколько предупреждений для заботливых родителей.
- Грудничкам нельзя закапывать в нос соки алоэ, лука, чеснока, календулы и других растений.
- Малышам нельзя самостоятельно делать промывания из-за высокого риска повреждения слизистой оболочки.
- Новорожденным нельзя закапывать в нос грудное молоко — это прекрасная среда для размножения бактерий.
- Маленьким детям нельзя применять сосудосуживающие средства более 3 дней.
Соблюдайте меры профилактики, вовремя обращайтесь к врачам и не экспериментируйте с бабушкиными рецептами. Не болейте и будьте здоровы!
Полезные статьи:
Преимущества детской серии Аквалор Беби
Для ухода за полостью носа новорожденного желательно использовать готовые препараты, стерильность которых гарантирована. Капли и спрей с насадкой «мягкий душ» Аквалор беби содержат натуральную морскую воду, в их состав не входят искусственные добавки, поэтому они без вреда могут применяться с первых дней жизни как для гигиенической процедуры, так и для лечения ринитов различной этиологии.
Природные микроэлементы морской воды стимулируют процессы формирования местного иммунитета, повышая резистентность назальной слизистой к микроорганизмам.
Как промыть нос ребенку солевым раствором? При использовании капель малыша укладывают на спину и, не погружая глубоко в нос наконечник флакона, выдавливают 2-3 капли в каждую ноздрю. При использовании спрея раствор вводят ребенку в полость носа при вертикальном положении тела, лучше сидя на руках у взрослого (если ребенок уже умеет сидеть). При этом голова ребенка должна располагаться прямо и быть несколько наклонена вперед. Наконечник баллона вставляют в одну из половин носа, нажимают на распылитель и удерживают в течение нескольких секунд, таким образом промывая данную половину носа. Затем повторяют процедуру с другой половиной носа.
Процедура может предшествовать аспирации либо проводиться утром и вечером в порядке ежедневной гигиены. В условиях сухого, разогретого воздуха целесообразно периодически орошать носовые ходы с помощью спрея.
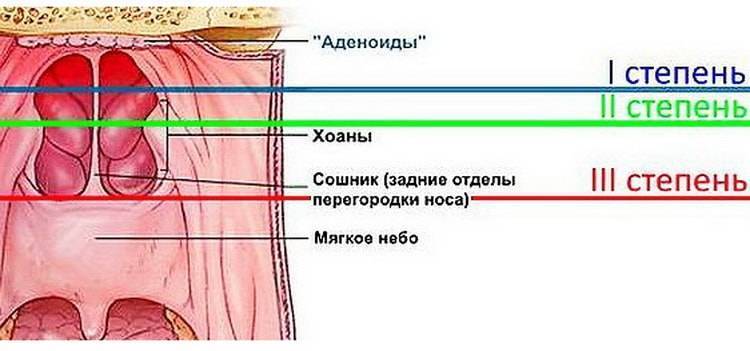
Классификация аденоидов
Аденоиды I степени: начальная стадия, характеризующаяся небольшим размером вегетаций. На этой стадии перекрывается верхняя часть сошника (задний отдел носовой перегородки). Ребенку некомфортно только ночью, когда во время сна дыхание становится затрудненным.
У детей с аденоидами II степени вегетации закрывают больше половины сошника. Они среднего размера. Отличительные черты этой стадии: ребенок ночью постоянно храпит, а днем дышит с открытым ртом.
На III стадии разрастания достигают своего максимального размера: они занимают большую часть промежутка между языком и нёбом. Дышать через нос становится невозможным. Дети с воспаленными аденоидами III степени дышат исключительно только ртом.
Кровь из носа: причины переднего кровотечения
Подавляющее большинство кровотечений из носа являются передними, то есть их источник находится в передних отделах полости носа — в области носовой перегородки между двумя ноздрями. Эта часть носа, известная как зона Киссельбаха, содержит множество тонких и хрупких кровеносных сосудов, которые могут быть легко повреждены.
Не всегда удается понять, почему идет кровь из носа, поэтому носовые кровотечения часто называют спонтанными. Переднее носовое кровотечение может быть следующими причинами:
- ковыряние в носу, особенно ногтями или острыми предметами;
- интенсивные попытки высморкаться;
- легкая травма носа;
- деформации носа, например, искривление носовой перегородки как врожденное, так и в результате травмы;
- синусит — воспаление носовых пазух;
- заложенность носа под влиянием инфекции, например, гриппа;
- чрезмерная сухость слизистой оболочки носа, например, в жаркую погоду или в сильно отапливаемом помещении;
- сенная лихорадка или другая аллергия;
- нахождение на большой высоте над уровнем моря;
- злоупотребление средствами против заложенности носа — сосудосуживающими препаратами (деконгестантами);
- употребление вдыхаемых наркотиков, например, кокаина.
Заложенность ушей при простуде
Простуда представляет собой заболевание, вызываемое более чем 200 респираторных вирусов. Она проявляется болью в горле, насморком, усиленным слезотечением, кашлем, повышенной температурой тела, головными болями, общей усталостью. Для нее характерно постепенное развитие с нарастающей симптоматикой. Именно из-за этого первые симптомы остаются без должного внимания и болезнь прогрессирует.
Заложенность ушей при простуде вызвана воспалительным поражением горла и носа. Все три органа взаимосвязаны.
- Внешний слуховой проход уха заканчивается барабанной перепонкой. С обратной стороны перепонки расположено среднее ухо.
- Давление во всех частях органа должно быть одинаковым. Оно контролируется слуховой трубой, которая соединяет воздушную камеру среднего уха с глоткой.
- Если слуховая труба неправильно функционирует, то это вызывает нарушение восприятия звуковой информации.
Перекрытие слухового канала очень часто возникает на фоне длительного насморка. В носовых ходах скапливается слизь, которая нарушая циркуляцию воздуха. Во время высмаркивания давление в барабанной полости повышается и закладывает ухо.
Для того чтобы устранить дискомфорт следует вылечить простуду. Также рекомендуется промывать каждый носовой проход изотоническим раствором и использовать сосудосуживающие капли (только по назначению врача). Не лишним будет массаж внешнего уха. При этом противопоказано прогревать пораженную область или ковырять ушной палочкой. Правильное лечение простуды позволит предупредить начальную стадию среднего отита – евстахиит.
[]
Что делать с заложенным носом в течение дня?
Первое желание при заложенном носе – высморкаться и вздохнуть свободно и полной грудью. Но это именно то, чего делать не следует. При высмаркивании в носовой полости создается избыточное давление, и слизь из нее попадает в лицевые пазухи. Это плохой вариант событий, потому что ведет к синуситу. Поэтому при заложенном носе лучше промакивать вытекающую слизь салфеткой. Если же высморкаться очень надо – делать это следует сначала с одной ноздрей, зажав вторую, потом с другой.
Больше пить!
Зимой в наших квартирах часто царит великая сушь на фоне жгущих во всю батарей. Носовая слизь сохнет, становится вязкой и густой – и хуже вытекает из носа, забивая его. Поэтому надо больше пить: врачи рекомендуют во время насморка женщинам выпивать до 11,5 стакана воды, а мужчинам и того больше – до 15,5 стакана. Дефицит жидкости усиливается, если у человека высокая температура, рвота или понос.
Использовать увлажнитель воздуха
Как было сказано выше, в сухом воздухе слизь загустевает, повышая риск развития заложенности носа. Увлажнитель воздуха поможет справиться с этой проблемой.
Съесть остренькое
Капсаицин – вещество, которое содержится в перце чили, разжижает слизь и усиливает ее выделение. Он входит в состав различных острых соусов. Но следует помнить: если у человека есть проблемы с желудочно-кишечным трактом, то острая пища усилит их проявления.
Отказаться от алкоголя
Спиртное нежелательно пить сразу по ряду причин. У 3,4% людей оно может вызывать негативные эффекты – в виде чихания, насморка и увеличения заложенности носа. Алкоголь также активизирует процессы образования мочи, то есть повышает риск обезвоживания. Носовая слизь густеет, заложенность носа усиливается. Наконец, алкоголь ухудшает качество сна.
Отказаться от кофе
Кофе – почти как алкоголь: он также обладает некоторым мочегонным эффектом, повышая риск дегидратации и загустения носовой слизи, а также приводит к нарушениям сна.
Принять антиконгестант
Заложенность носа у детей
Дети, страдающие от заложенности носа, испытывают затруднения при дыхании, что может быть следствием простуд, переохлаждений, инфекций верхних дыхательных путей, или аллергических реакций как поллиноз.
Схожие симптомы:
- Нарушение проходимости воздуха обе ноздри;
- Затруднённое дыхание;
- Повышение общей температуры тела;
- Капризное состояние у ребенка, раздражительность;
- Хлюпанье носом и сопение;
- Нарушение сна;
- Ребёнок часто трёт нос;
- Прочие симптомы простуды: першение в горле, кашель.
Проблема заложенности носа у детей, если верить данным мировой литературы, за прошлый век увеличилась в несколько раз — с 10% до 30%, и ведёт к значительному снижению качества жизни, а в тяжёлых случаях затруднение носового дыхания создаёт проблемы при обучении ребёнка.
Главная причина заложенности носа у детей — это искривление носовой перегородки и воспаление слизистой. Также инициатором появления симптома могут быть аллергии и вирусно-бактериальные инфекции. Постоянно заложенный нос вызывает чувство дискомфорта, а также может провоцировать разные осложнения, к примеру, нарушение слуховой активности. Причина хронической заложенности носа у детей — это аденоиды, острое и хроническое воспаление в околоносовых пазухах (синусит).
Причин для возникновения затруднения носового дыхания у детей может быть много, и в каждом индивидуальном случае ЛОР-врачу приходится выявлять факторы, которые вызывают постоянную или же периодическую заложенность у ребёнка. В первую очередь стоит устранить наиболее возможные и значимые причины заложенности носа у детей, а именно: аллергический ринит, ринит, синусит и гипертрофия аденоидов.
Симптомы заболевания
Болезнь, вызванная инфекцией, имеет следующие признаки:
- чихание;
- общая слабость;
- повышенная температура;
- обильные выделения из носа и глаз;
- затрудненное носовое дыхание.
Микробы любой этиологии опасны для будущего ребенка. Вызовите врача на дом, чтобы ограничить контакты с другими больными людьми в поликлинике. Не принимая лекарства, не избавляясь от очага инфекции, лучше ребенку вы не сделаете. Ринит перейдет в гайморит и начнутся гнойные процессы.
Если при беременности заложен нос из-за перестройки гормонального фона, то возникают следующие симптомы:
- скачки артериального давления;
- трудно дышать, появилась одышка;
- чихание, слезная жидкость;
- кожная сыпь.
Аллергические проявления не менее вредны, чем инфекционные. Помните, что вы теперь несете ответственность не только за себя, но и за жизнь и здоровье своего ребенка.
Как лечить апноэ сна у ребенка?
увулопалатофарингопластика
Начинайте, лечение с первичного обследования ребенка у врача оториноларинголога. Оно может включать не только осмотр, но и проведение более углубленной диагностики, например эндоскопию ЛОР-органов – которая является достаточно щадящим и эффективным методом.
Далее после выявления причины будет предложена схема лечения данного состояния. Которая возможно будет и консервативным, например в случае аденоидов 1-2 степени, или ожирения.
Курс терапевтического лечения может включать:
- Антибактериальную терапию – например, в случае аденоидита.
- Применение гормональных препаратов – в большей степени в виде назальных капель.
- Антисептические и противовоспалительные назальные орошения или промывания полости носа.
- Физиотерапевтическое лечение – вариаций достаточно много, особенно при увеличенных аденоидах.
- Изменение рациона питания и ЛФК при ожирении.
В случае когда консервативные методы оказываются малоэффективными, или когда причину апноэ нельзя устранить данными способами, показано хирургическое лечение.
В большей степени это аденотомия и тонзиллэктомия
К проведению септопластики (при деформации перегородки) у детей младшего возраста необходимо подходить осторожно. И хотя, последние исследования, доказывают отсутствие противопоказаний для ее проведения у всех возрастных групп – все же из-за несформированности лицевого скелета у детей этот вид операции имеет ограничения
Если же говорить об аденоидах – как причине детского апноэ, то наиболее щадящим методом хирургического лечения является эндоскопическая аденотомия. Операция не проводится более 30 минут, а период первичного восстановления и выписки из стационара сокращен до 1-2 суток.
Что скрывается под диагнозом «аденоиды у детей»?
В отдельных случаях лимфоидная ткань начинает разрастаться и превращается из барьера для бактерий в очаг хронической инфекции. Такое состояние врачи называют «аденоидит» или «аденоидные вегетации». Это достаточно серьезный диагноз, требующий своевременной и квалифицированной медицинской помощи.
Чаще всего аденоиды проявляют себя у детей в возрасте от трех до семи лет, однако, в целом возрастной диапазон несколько шире – от года до пятнадцати лет. У взрослых это заболевание практически не встречается – с возрастом происходит инволюция (уменьшение в размерах) самой миндалины.
Как появляются аденоиды в носу?
Современные врачи склонны считать, что аденоиды у детей разрастаются по следующим причинам:
- Перенесенные ОРЗ или вирусные респираторные заболевания. Слабый иммунитет или отсутствие своевременного лечения создают предпосылки для распространения инфекции в носовые пазухи и нижние дыхательные пути. Слизистая отекает и дренаж жидкости практически прекращается. Застой лимфы в миндалине способствует ее увеличению в размерах, что еще более затрудняет циркуляцию воздуха и слизистого отделяемого. Образуется порочный круг, вызывающий аденоидит.
- Заболевания аллергической природы. В этом случае все происходит по аналогичной схеме, только отек слизистой вызывают аллергены, а не бактерии и вирусы.
Важным фактором, значительно усугубляющим течение заболевания, является наследственность. Генетически обусловленное строение и расположение носоглоточной миндалины может благоприятствовать развитию в ней воспалительных процессов.
Как распознать аденоиды у детей?
Основным симптомом, указывающим на наличие патологии, является постоянно открытый рот. Это происходит потому, что из-за аденоидов не дышит нос, и ребенок принимает вынужденное положение. Особенно это становится заметно во время сна.
При длительном течении заболевания у ребенка может развиться отит и тугоухость из-за нарушения эластичности барабанной перепонки. Это происходит вследствие нарушения оттока слизи из носовых пазух, которые сообщаются со слуховым аппаратом.
Косвенными симптомами аденоидов являются беспричинный кашель в отсутствие признаков бронхита и начинающиеся нервные расстройства, полностью проходящие после эффективного устранения причины.
Легкая простуда или хронические аденоиды – как разобраться?
Врачи выделяют 3 степени аденоидов, лечение каждой из которых требует особого подхода.
- Аденоиды 1 степени – затрудненное носовое дыхание наблюдается только ночью. Днем ребенок активен, не кашляет, не жалуется на боль в ушах или не испытывает иного дискомфорта, связанного с проблемой.
- Аденоиды 2 степени – дыхание через нос практически не осуществляется ни днем, ни ночью. Ребенок храпит и часто болеет ангинами, фарингитами, тонзиллитами и другими заболеваниями, связанными с постоянным попаданием холодного воздуха, вирусов и бактерий непосредственно в глотку.
- Аденоиды 3 степени – миндалина разрастается до критических размеров, полностью перекрывая воздушные ходы. К постоянным простудам присоединяются симптомы неврологического характера.
Чем опасны аденоиды в носу?
У детей, страдающих разрастанием носоглоточной миндалины, чаще отмечаются:
- тонзиллиты;
- фарингиты;
- отиты;
- бронхиты;
- неврологические нарушения, связанные с повышением нервозности, невозможностью сосредоточиться и ухудшением концентрации внимания. Отсутствие своевременной, а главное, адекватной терапии может привести к тому, что ребенок начнет отставать в развитии от своих сверстников.
Лечим аденоиды самостоятельно – рецепты народных средств
См. такжеЛечение ЛОР-заболеванийЛечение аденоидовЛазерное удаление аденоидов – редукцияЛазерная редукция аденоидов
Народная медицина рекомендует в качестве лечения промывания носовых ходов, закапывание натуральных капель и ингаляции. Для этого чаще всего используются:
- зверобой, мята, цикламен;
- эфирные масла хвойных растений;
- слабые растворы пряных специй;
- растворы морской соли.
Из всех перечисленных средств лечения аденоидов у детей врачи рекомендуют к использованию только растворы соли, однако, и они применяются не для непосредственно лечения, а для промывания носовых ходов с целью улучшить дренаж.
К сожалению, ни один из народных рецептов не в состоянии уменьшить размеры миндалины, которая мешает нормальной циркуляции воздуха. Применение домашних средств возможно лишь на стадии легкой простуды в качестве вспомогательной терапии и обязательно после консультации с врачом. Родителям также стоит запомнить, что чем меньше возраст ребенка, тем быстрее необходимо обращаться за квалифицированной медицинской помощью.
Аллергический ринит при беременности
Во время беременности любое заболевание может быть крайне опасным как для будущей матери, так и для еще нерожденного ребенка (именно поэтому врачи рекомендуют вылечить или хотя бы довести все хронические заболевания до стадии ремиссии еще до зачатия). Аллергический ринит — не исключение.
Главная опасность аллергического ринита заключается в том, что на плод крайне негативно влияет то, чем можно лечить заболевание. А именно:
- Антигистаминные препараты;
- сосудосуживающие препараты;
- глюкокортикостероиды.
Они могут угнетать центральную нервную систему будущего малыша, вызывать брадикардию и стать причиной развития различных патологий (например, волчьей пасти). Кроме того, лекарственные средства могут повлиять на развитие беспокойства и повышенной возбудимости у младенца.
Особенно опасен аллергический ринит в первый триместр беременности — в это время организм матери и сам плод являются крайне уязвимыми. И хотя будущий ребенок надежно защищен от аллергических реакций будущей мамы плацентой, но избавиться от влияния лекарственных средств, которыми стараются вылечить заболевание, никак не получится.
Как же быть, если еще до беременности была проблема с аллергическим ринитом и с аллергией в принципе? Как избавиться от возможности её проявления?
Необходимо тщательно следить за своим здоровьем. Нужно заранее (до беременности) пройти тест на аллергические пробы, чтобы выявить конкретную группу веществ, вызывающую заболевание. Во время беременности желательно исключить аллергенные продукты питания и контакты с раздражающими веществами.
Если выполнять все эти нехитрые правила, то аллергического ринита можно избежать во время беременности.
Однако если всё-таки заболевание проявило себя, то ни в коем случае нельзя заниматься самолечением! Это крайне опасно в первую очередь для будущего ребенка. Вылечить может только врач!
При аллергической форме насморка следует обязательно обратиться в ЛОР-клинику, где специалисты назначат лечение, безопасное для матери и будущего ребенка.
От назначений ни в коем случае нельзя отступать, иначе это может привести к серьезным последствиям, вплоть до выкидыша.
Чем помочь грудничку?
Интенсивность и продолжительность физиологического насморка зависит от условий, в которых живет ребенок, а также от качественной гигиены носовой полости.
Нормализация микроклимата помещения
Научно установлено, что состояние слизистых респираторного тракта во многом определяется тем, каким воздухом дышит ребенок. Сухой, чересчур теплый, насыщенный пылевыми частицами воздух провоцирует гиперсекрецию. В связи с этим необходимо:
- Обеспечить влажность воздуха в помещении на уровне 60-70 %. С этой целью можно приобрести увлажнитель с устройством, позволяющим задавать необходимые параметры. Если нет такой возможности, то вблизи рефлектора и детской кроватки развешивают мокрые полотенца.
- Регулярно проветривать помещение. Желательно, чтобы температура в детской была не выше 22 &grad;С. Слишком теплый воздух сушит слизистые и способствует размножению бактерий.
- Регулярно проводить влажную уборку комнаты, удалить «пылесборники» (шерстяные пледы, мягкие игрушки, книги и пр.), не допускать к грудничку домашних животных. Однако ежедневно протирать поверхности дезраствором не стоит: чрезмерная стерильность негативно сказывается на формировании иммунной системы малыша.
Кроме того, необходимо 1-2 раза в день гулять с ребенком в парке; помнить о том, что грудничок должен получать необходимое количество жидкости — молока и воды; по возможности не отказываться от грудного вскармливания: содержащиеся в молоке матери иммуноглобулины повышают устойчивость детского организма к инфекциям. Полезно проводить закаливающие процедуры, например, воздушные ванны, протирание ручек водой.
Заложенность ушей при ВСД
Вегетососудистая дистония – это комплекс нарушений и расстройств, вызванных патологиями вегетативной нервной системы. Вегетативная нервная система отвечает за работу внутренних функций и поддерживает внутреннее динамическое равновесие. Проявляется шумом и заложенностью ушей, головными болями, учащенным сердцебиением, паническими атаками.
Поскольку нарушение восприятия звуковой информации является одним из признаков ВСД, то выделяют такие причины неприятного симптома:
- Панические атаки – в период адреналинового криза сосуды сильно сжаты и нервная система очень активна. Из-за этого возникает шум в ушах, который приводит к тому, что уши закладывает. Если человек с всд имеет проблемы с кровообращением, то нарушение слуха возникает на регулярной основе.
- Гипертензия – при повышенном давлении сосуды спазмированы. Ушные артерии теряют тонус и не пропускают достаточное количество крови к голове. Из-за этого появляются боли, шум.
- Заболевания ЦНС – повышенная чувствительность нервных окончаний остро реагирует на любое раздражение, вызывая различные патологические симптомы.
Исходя из этого, закапывание ушей при заложенности из-за всд не эффективно. Для нормализации слуха следует устранить вредные привычки, сбалансировать питание, избегать стрессовых ситуаций, своевременно лечить любые нарушения в организме.
[], []
Что делать, если во время сна нос перестает дышать?
Первое, что нужно сделать, если нос начинает хуже дышать во время сна, обратиться к врачу-оториноларингологу. Необходимо провести эндоскопический осмотр лор-органов и выявить возможную причину. Далее в зависимости от причины врач предложит возможные методы лечения.
Главное, чего не следует делать в данной ситуации – это использовать сосудосуживающие капли без их назначения врачом. Так как лечебного эффекта они не приносят, а дают лишь кратковременное сужение сети сосудов под слизистой оболочкой нижних носовых раковин, вследствие чего, полость носа становится более свободной для прохождения воздуха. Неконтролируемое длительное использование сосудосуживающих капель ведет к лекарственной зависимости и развитию медикаментозного ринита.
Методы лечения могут быть медикаментозными и хирургическими. Выбор метода лечения зависит от причины, от состояния здоровья пациента (наличие сопутствующих заболеваний), а также по желанию самого пациента.
Хирургическое лечение
В особых ситуациях оториноларинголог может назначить аденотомию — операцию по удалению вегетаций. Существует ряд показаний к аденотомии:
- когда не удается эффективно лечить ребенка консервативными способами;
- невозможность полноценно дышать носом приводит к частым болезням: ангина, фарингит и т.д.
- повторяющиеся воспаления в ушах;
- ребенок храпит, возникают остановки дыхания во сне (апноэ).
Вмешательство противопоказано при болезнях крови, в период обострения инфекционных заболеваний и детям младше двух лет.
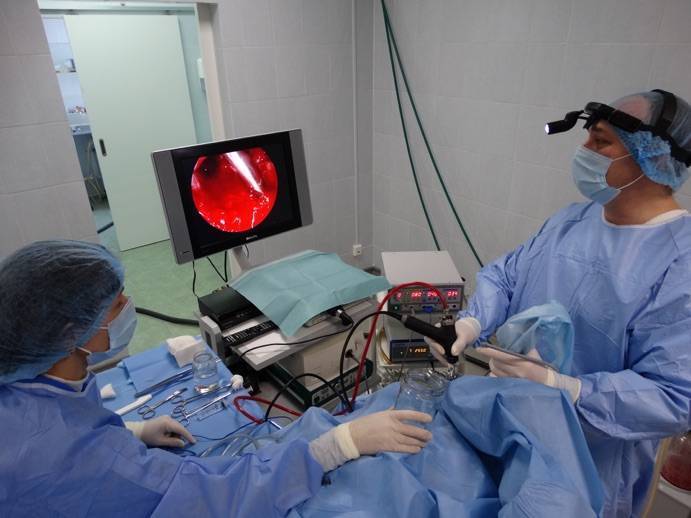
Перед аденотомией нужно убрать воспаление, вылечив аденоидные вегетации. Сама операция длится всего 15-20 минут и проходит под местным наркозом. Пациент во время манипуляции располагается в кресле, немного запрокинув голову, а ЛОР-врач с помощью особого инструмента — аденотома — захватывает ткань вегетаций и отрезает ее резким движением руки. После манипуляции возможно небольшое кровотечение. Если операция прошла успешно и осложнений не выявлено, пациента отпускают домой.
Альтернатива стандартной операции, более современное вмешательство, – эндоскопическая аденотомия. Проводится с помощью эндоскопа. Этот способ значительно увеличивает процент проведенных операций без осложнений.
После вмешательства нужно сутки соблюдать постельный режим и пару недель ограничить себя в физических нагрузках и активности. Следует уменьшить время нахождения на солнце, противопоказаны горячие ванны. Оториноларинголог посоветует курс дыхательной гимнастики, который непременно поможет пациенту восстановиться и вернуться к нормальному образу жизни.