Лечение бактериального вагинита у женщин
Лечение бактериального вагинита зависит от причины, вызвавшей заболевание. После получения результатов лабораторного исследования врач подберет противомикробную терапию с учетом вида возбудителя. Назначаются препараты системного действия и лекарственные формы для местного применения (растворы, свечи, кремы, вагинальные таблетки). Антибактериальное лечение назначается курсом на 7-14 дней.
После лечения антибиотиками показано использование препаратов, восстанавливающих бактериальный баланс. С этой целью назначаются лекарства, содержащие лакто- и бифидобактерии и препараты, обеспечивающие среду для их размножения – пребиотики и пробиотики. Восстановление микрофлоры после бактериального вагинита – это длительный процесс, требующий не только лекарственной терапии, но и соблюдения диеты.
При атрофическом вагините необходима коррекция гормонального фона организма. Атрофический тип чаще формируется у женщин в период климакса. Это связано с резким снижением в крови эстрогенов. Назначаются гормональные препараты в качестве заместительного лечения – это замедляет процессы дегенерации слизистой оболочки.
Лечение кольпита при беременности
Диагностика заболевания предполагает стандартный гинекологический осмотр и проведение кольпоскопии. Этот метод исследования дает возможность визуализировать поверхность слизистой оболочки стенок влагалища и оценить их состояние. В ходе осмотра врач берет мазок на анализ. Исследование биологического материала проводится бактериоскопическим и бактериологическим способом.
Лечение кольпита у беременных требует рационального подхода к назначению антибиотиков. Врач подбирает антибактериальный препарат, способный подавлять выявленного в мазке возбудителя, и при этом не оказывающий негативного воздействия на плод. Часто предпочтение отдается местным формам антибиотиков – суппозиториям, мазям и тампонам. Лечение дополняют общеукрепляющей терапией и безопасными физиотерапевтическими процедурами.
Симптомы заболевания
В результате размножения и жизнедеятельности болезнетворные микроорганизмы выделяют много токсинов. Для их выведения железы половых органов начинают работать активнее, что приводит к появлению обильных выделений (их цвет определяется конкретным возбудителем, он может быть зеленоватым, желтоватым). Они раздражают наружные половые органы, поэтому кольпит или вагинит сопровождается воспалением вульвы.
К другим симптомам относят:
Раздражение, отек, покраснение половых органов;
Боль в нижней части живота;
Сильный зуд, жжение, усиливающиеся при ходьбе, мочеиспускании;
Болезненность мочеиспускания и частые позывы;
Появление беловатого, желтоватого налета на стенках влагалища.
При отсутствии лечения отечная и рыхлая слизистая оболочка может начать изъязвляться (появляются небольшие эрозии), что приводит к появлению дополнительных признаков: кровяных сгустков, нарастании болевых ощущений.
В редких случаях симптомов может не наблюдаться вовсе, а кольпит выявляет специалист на плановом приеме по беременности. Отказываться от лечения в таком случае не стоит.
Лечение кольпита при беременности
Тактика лечения кольпита при беременности зависит от срока беременности, индивидуальных особенностей пациентки, ее состояния, наличия или отсутствия сопутствующих заболеваний и патологий. Без внимания оставить заболевание нельзя, поэтому врач подберет щадящие способы терапии, которые не оказывают вреда для плода.
Лечение включает в себя системное и местное воздействие на возбудителя заболевания. В зависимости от того, какие микроорганизмы спровоцировали воспалительный процесс во влагалище, могут применяться:
Антибактериальные препараты;
Противогрибковые средства;
Противовирусные лекарства системного действия.
Местные средства также широко применяются для лечения при беременности в составе комплексной терапии, это безопасно для плода. Кроме того, в некоторых случаях целесообразно назначение только местной терапии. Дополнением к основному курсу лечения могут служить витаминно-минеральные комплексы, общеукрепляющие средства, разрешенные к применению у беременных пациенток. Также следует соблюдать рекомендации специалиста — отказаться от половых контактов, лечиться одновременно с половым партнером, если это необходимо.
От спринцевания многие специалисты рекомендуют отказаться, лучше отдать предпочтение орошению наружных половых органов назначенными врачом средствами. Допускаются теплые ванночки с растворами.
Как правило, курс терапии занимает от 7 до 14 дней. После обязателен контроль: врач-гинеколог сообщит дату осмотра и повторного забора мазков для оценки эффективности лечения.
Обратитесь в клинику «Семейный доктор», чтобы пройти обследование и лечение кольпита: опытные специалисты, современное диагностическое оборудование, возможность сдать все необходимые анализы в одном месте.
+7 (495) 775 75 66
Обследование в клинике на Барклая
Чем раньше женщина обратится к гинекологу, тем дешевле и быстрее будет лечение. Клиника на Барклая предлагает такие медицинские услуги при этом заболевании:
- полное лабораторное обследование, выявление возбудителя болезни, определение его чувствительности к антимикробным лекарствам;
- подбор наиболее эффективного препарата исходя из данных о чувствительности и финансовых возможностей пациентки;
- контроль эффективности лечения;
- терапия при хроническом кольпите, его последствиях и сопутствующих заболеваниях;
- доступные цены на услуги.
Диагностика и лечение проводятся в комфортных условиях для максимального удобства пациенток.
Для записи на прием позвоните по телефону клиники. Будьте уверены, что наши специалисты помогут быстро и навсегда избавиться от кольпита.
Почему болит желудок
Боль в желудке может быть вызвана ситуационными причинами, не угрожающими здоровью человека, и очень серьезными патологиями внутренних органов.
К ситуационным факторам относятся:
- Метеоризм (вздутие живота) — состояние, при котором в желудке скапливаются газы, распирающие орган изнутри и вызывающие болезненные ощущения. Скопление газов обычно связано с неправильным питанием, малоподвижным образом жизни.
- Запор. Причины запоров в основном связаны с употреблением большого количества жирной еды и сдобы, недостатком в рационе свежих фруктов и овощей, гиподинамией.
- Предменструальный синдром часто вызывает боли, по характеру и локализации напоминающие желудочные.
- Синдром раздраженного кишечника и другие функциональные нарушения работы пищеварительного тракта.
- Растяжение связок во время беременности.
Боли, вызванные ситуационными факторами, носят временный характер и достаточно быстро проходят без помощи врача и приема лекарственных препаратов. Длительные боли — сигнал, говорящий о серьезных проблемах со здоровьем.
Заболевания, вызывающие боль в желудке:
- Гастрит — острое или хроническое воспаление слизистой оболочки желудка, самая частая причина боли. Заболевание в большинстве случаев вызывает бактерия Helicobacter pylori. Обострение патологии и сильная боль в желудке могут быть связаны с неправильным пищевым поведением, нервным перенапряжением, приемом некоторых лекарств.
- Язва желудка и двенадцатиперстной кишки возникает на фоне хронического гастрита, проблем с кровоснабжением слизистой оболочки желудка и некоторых других заболеваний. Язва проявляется болями в желудке при больших перерывах между едой и в ночное время (голодные боли).
- Панкреатит — воспаление поджелудочной железы. Панкреатический сок, выделяемый железой, нейтрализует соляную кислоту. При недостаточной выработке сока кислота раздражает слизистую оболочку желудка, вызывая боль.
- Болезнь Крона — хронический воспалительный процесс во всех отделах кишечника.
- Холецистит — воспаление желчного пузыря. Нарушение процесса оттока желчи — одна из причин воспаления слизистой желудка и боли.
- Поражение слизистой оболочки желудка бактерией Helicobacter pylori и другими видами патогенной микрофлоры. Гастрит и язва желудка часто развиваются вследствие инфекционных заболеваний органов пищеварения.
- Опухоли желудка любой этиологии. Сильная боль — один из симптомов рака желудка, но она может быть вызвана и доброкачественными образованиями — полипами, липомами, невриномами и другими.
Боль может быть вызвана и заболеваниями, не связанными с самим желудком: острым аппендицитом, колитом, спазмом диафрагмы, тромбозом сосудов кишечника, ишемической болезнью сердца и другими (рис. 3).
Боли в желудке у женщин
Женщины часто испытывают боль в желудке во время беременности по разным причинам. Во-первых, из-за повышения уровня прогестерона расслабляются мышцы кишечника, и время прохождения через него пищи увеличивается, что ведет к метеоризму. Во-вторых, матка, увеличиваясь в размерах, давит на органы пищеварения, замедляя процесс переваривания пищи.
Во время беременности боли в желудке могут быть связаны и с запорами, причины которых — колебания гормонального фона, недостаточная физическая активность, нервное напряжение, особенности питания.
Острая боль в области желудка у женщин может быть сигналом к немедленному вызову скорой помощи, так как ее причиной может быть внематочная беременность, преэклампсия, выкидыш и отслойка плаценты.
1.Общие сведения
Вульвовагинальная атрофия – процесс «усыхания», т.е. отмирания, сокращения в объеме и утраты природных функциональных свойств тканями влагалища и наружных половых органов. Среди женщин в период постменопаузы данная проблема (которой на нашем сайте посвящена отдельная статья, см.) широко распространена, остро актуальна, но пока не имеет эффективного этиопатогенетического решения.
Иногда термин «постменопаузальный атрофический вагинит (вагиноз)» употребляется как синоним вульвовагинальной атрофии, – что является не вполне корректным.
Атрофический вагинит сопровождает вульвовагинальную атрофию почти всегда, но, по определению, представляет собой лишь ее воспалительный компонент.
Первые клинические проявления, как правило, манифестируют после 40 лет. В выборках с продолжительностью постменопаузального периода свыше 5 лет атрофический вагинит выявляется, как минимум, у половины обследованных, а после 10 лет в постменопаузе – у трех четвертей.
Трихомониаз при беременности
При беременности иммунитет будущей мамы от природы ослабляется для того, чтобы плод успешно прикреплен и смог полноценно развиваться. Из-за ослабления иммунной системы обостряются хронические заболевания и возможность инфицирования другими паразитами сильно возрастает.
Трихомониаз не несет непосредственной угрозы плоду, но может ослабить иммунитет женщины и организм становится подверженным другим заболеванием (гонорея, герпес и др. ЗППП), что может привести к преждевременным родам, замершей беременности, заражению младенца во время родов (особенно у только что родившихся девочек, которые проходя через родовые пути, соприкоснулись с жидкостями из влагалища зараженной трихомонадой мамы), к выкидышу и т.п. Иногда трихомонада может негативно повлиять на внутриутробное развитие плода. Поэтому у беременных обязательно берут анализы для диагностики трихомоноза.
Вопросы пациентов
Может ли возникнуть кольпит по применения местных противозачаточных средств?
Галина
Есть намерение поставить ВМС. Однако слышала, что внутриматочные спирали могут вызывать воспаление, кольпит. Это правда? Может заменить спираль другими противозачаточными средствами?
Ответ
Добрый день, Галина! В числе прочих провоцирующих развитие кольпита факторов – противозачаточные средства различного принципа действия. Действительно, ВМС и другие средства предотвращения беременности способны вызывать нарушения в балансе физиологической микрофлоры и создавать очаги воспаления, что неминуемо сопровождается заселением патогенных микробов. Чаще всего противозачаточные средства провоцируют кольпит у женщин, еще не рожавших детей. Хотя и для тех, кто уже стал матерью, спирали, и прочие местные контрацептивы могут представлять риск появления кольпита. Рекомендуем проконсультироваться у наших специалистов!
Какие препараты принимают при лечении кольпита?
Гость
Часто стала проявляться «молочница», или как говорят врачи – «кольпит». Хотелось бы избавиться от этого недуга раз и навсегда. Есть ли какие-то эффективные препараты?
Ответ
Добрый день! Эффективное лечение кольпита возможно только комплексными методами, предполагающими устранение причин воспаления, уничтожение патогенной микрофлоры, восстановление структуры тканей влагалища. С этими целями применяются антибиотики, противовоспалительные препараты, противогрибковые средства. Также необходимо этиотропное и гормональное лечение, восстановление баланса активной физиологической микрофлоры. Рекомендуются такие препараты, как Тержинан, Полижинакс, Нистатин, Клотримазол в свечах, Метронидазол, Ацикловир, Бонафтон.
Методы лечения
Оптимальный вариант лечения кандидозного кольпита у женщин – системная терапия. В этом случае появляется уверенность в том, что после курса не возникнет рецидива из-за активизации скрытых возбудителей. Кроме того, кандидоз в ряде случаев является не половым заболеванием, а «звоночком» о серьёзных проблемах с иммунитетом.
Народные средства при лечении грибковой инфекции применяются только как вспомогательные, и подбирать их нужно совместно с гинекологом. В основной курс включаются две группы препаратов: местного и общего действия.
Местная терапия
- Свечи и мази противогрибкового действия – Клотримазол, Натамицин, Пимафуцин.
- Спринцевание антисептическими растворами для снятия грибкового налёта. Препятствуют прикреплению грибов к слизистой – Генцианвиолет, Тетраборат. При беременности предпочтение отдаётся растворам, настоянным на лекарственных травах – цветках ромашки, тысячелистника, эвкалипта.
Общая терапия
Назначаются препараты антимикотического действия, которые характеризуются не только специфичностью – уничтожают споры Кандида, но и высокой активностью по отношению к другим инфекционным агентам. Наиболее эффективным считается Нистатин, который назначается внутривенно 4 раза в сутки. Курс лечения кандидоза – не менее 2-х недель.
В качестве поддерживающей терапии при выраженном воспалении можно использовать мази, содержащие глюкокортикоиды (стероидные гормоны) – Дексофтан, Акридерм. Для восстановления микрофлоры кишечника – Лактобактерин.
При первых признаках кандидозного кольпита обратитесь к врачу. Чем раньше начнётся лечение, тем скорее и легче наступит выздоровление.
Диагностика и лечение кольпита
Важнейшим условием эффективного лечения кольпита является грамотная диагностика. Это необходимо для определения типа возбудителя. Схема терапии разрабатывается индивидуально с учетом возраста, особенностей здоровья пациентки. На первом приеме врач проведет осмотр и заберет материалы — мазки из влагалища, на дальнейшее изучение в лабораторию.
По результатам обследования может быть назначена соответствующая терапия:
- антибактериальная;
- противовирусная;
- противогрибковая.
Стоит отметить, что наиболее эффективны схемы лечения, сочетающие в себе системное и местное воздействие: прием препаратов внутрь и местно. Дополнением к терапии могут служить обработки наружных половых органов назначенными растворами, ванночки, спринцевания.
Гормональные препараты чаще назначаются женщинам в период климакса: они позволяют поддержать структуру слизистой оболочки влагалища в нормальном состоянии и предупредить рецидив
При наличии других сопутствующих заболеваний важно проконсультироваться со специалистом другого профиля: эндокринологом, терапевтом и др.. При лечении вагинального кольпита следует внимательно отнестись к рекомендациям врача:
При лечении вагинального кольпита следует внимательно отнестись к рекомендациям врача:
- отказаться от половой жизни на весь период терапии;
- проводить лечение одновременно с половым партнером, чтобы не допустить повторного заражения;
- тщательно соблюдать гигиену — подмываться дважды в день с раствором антисептических средств, назначенных доктором;
- использовать белье из натуральных тканей, отказаться от ароматизированных средств женской гигиены;
- желательно соблюдать диету — не есть соленой, острой, сладкой пищи, отдать предпочтение крупам, кисломолочным продуктам;
- отказаться от спиртного, курения.
Записаться на консультацию к врачу на удобное время и задать интересующие вопросы вы можете по телефону контакт-центра +7 (495) 775 75 66, через форму и в регистратуре клиники.
Лечение кольпита
Лечение кольпита назначается с учетом выявленного в ходе обследования патогена. Оно направлено на устранение факторов, которые располагают к развитию вагинита, лечение сопутствующих нарушений.
Лечение кольпита включает:
- применение антисептических средств вагинально и наружно;
- антибиотикотерапию в сочетании с местным применением препаратов широкого спектра действий, которые не всасываются в кровь и не разрушают здоровые микроорганизмы;
- физиотерапию (при необходимости);
- прием иммуноукрепляющих препаратов;
- соблюдение рекомендованного режима питания (регулярность приема пищи, баланс белков, жиров, углеводов).
Для местной терапии назначают:
- влагалищные противомикробные препараты;
- мазевые аппликации, мази и свечи;
- гормональные препараты для местного применения (по показаниям).
Провоцирующие факторы
Кроме причин, вызывающих воспалительный процесс, существуют факторы, способствующие формированию вагинита. К ним относятся:
- Использование высоких дозировок оральных контрацептивных препаратов. Гормональный контрацептив подбирает врач с учетом возраста, гинекологического анамнеза, сопутствующей патологии. Самостоятельное лечение гормонами может привести к проблемам со здоровьем, включая развитие бактериального вагинита.
- Длительное лечение антибактериальными средствами приводит к дисбактериозу организма в целом. Что провоцирует и дисбиоз половых органов.
- Хронический бактериальный вагинит провоцируется нарушением правил интимной гигиены, использованием тампонов, ношением нижнего белья из синтетических тканей.
- Состояния, связанные со снижением иммунитета – ионизирующее излучение, несбалансированное питание, стрессовые ситуации, прием цитостатиков, глюкокортикоидов.
- Злоупотребление местными антисептиками в виде спринцеваний. Нормальная флора погибает, активно развиваются условно-патогенные организмы. Также истончается слизистая и формируются атрофические очаги.
- Попадание бактерий при использовании оро- или аногенитальных способов в интимных отношениях.
- Гормональный сбой в определенные возрастные периоды – подростковый, климактерический, а также в период беременности и после родов. Бактериальный вагинит при беременности может проявиться в любой триместр, но чаще возникает в первой половине.
- Частые самопроизвольные и медицинские прерывания беременности.
- Беспорядочная половая жизнь с частой сменой партнеров без использования барьерных методов контрацепции.
В совокупности причины и факторы приводят к болезненному состоянию, которое требует медицинского вмешательства. При возникновении симптоматики необходимо обратиться к специалисту.
Чем опасно самолечение кольпита
Существует несколько видов кольпита, которые требуют разного лечения. Если же женщина пытается лечиться без посещения гинеколога и принимает медицинские препараты, руководствуясь статьями в Сети или рассказом подруги, которой «эта таблетка помогла в точно такой же ситуации» – есть риск, что со временем вагинит станет хроническим.
Кроме того, неправильное лечение может привести к распространению воспаления выше, в область матки и придатков. А это становится причиной эндометрита, эрозии шейки матки, бесплодия и других серьезных последствий, которые могут быть непоправимыми.
Никакие разрекламированные препараты против молочницы, аппликации, настойки, спринцевания и отвары из трав, рецептами которых богат любой сайт о народной медицине, не способны гарантированно помочь избавиться от кольпита. К выздоровлению приведут только помощь опытного врача, своевременная диагностика и лечение с обязательным учетом возбудителя заболевания.
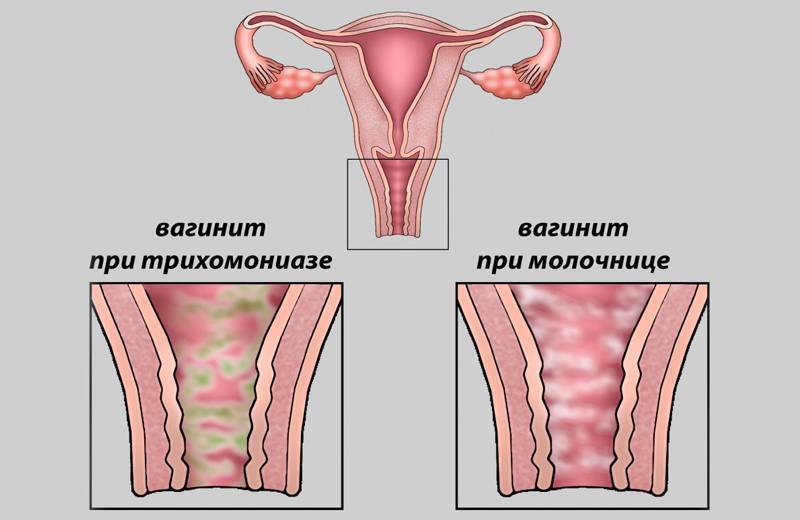
Причины кольпита
Причины кольпита зависят от возраста женщины.
Кольпит у детей
Кольпит у детей возникает чаще всего при попадании на слизистую влагалища бактерий, населяющих в норме желудочно –кишечный тракт. Чаще всего это случается из-за несоблюдения гигиенических правил. Средства для личной гигиены-мыло и шампуни могут вызвать раздражение слизистой. Иногда кольпит может быть вызван наличием инородного тела влагалища. В редких случаях возможно развитие заболевания из-за гельминтов (острицы). Кольпит у детей может быть вызван и такими патогенными бактериями как стрептококки, стафилококки и грибки рода Candida (молочница).
Кольпит у женщин репродуктивного возраста
Наиболее частые разновидности в этом возрасте это бактериальный вагиноз, кандидоз влагалища (молочница) и трихомонадный кольпит, являющийся болезнью, передающейся половым путем. В нормальных условиях основными бактериями, которые заселяют влагалище, являются молочнокислые бактерии. Они поддерживают оптимальную кислотность – 3.8-4.2 рН, сдерживая тем самым рост других, условно патогенных бактерий. Также нормальный уровень эстрадиола (один из женских половых гормонов) поддерживает условия слизистой влагалища, которые благоприятно влияют на существование молочнокислых бактерий. Факторы, снижающие сопротивляемость росту патогенных бактерий во влагалище: увеличение рН (сдвиг среды влагалища в щелочную сторону) при менструации, при попадании спермы; частые подмывания с использованием душа, нарушение правил личной гигиены.
Кольпит у женщин в постменопаузе
В постменопаузальном периоде у женщин падает уровень эстрадиола. Слизистая влагалища становится тонкой, легко ранимой. Нарушается кислотность влагалища. Эти факторы ведут к снижению защитных свойств слизистой и уменьшению колонизации молочнокислыми бактериями. Вследствие этих изменений может легко наступить кольпит, вызванных условно патогенными бактериями. Снижение уровня эстогенов может быть в случае удаления яичников, после химиотерапии и при приеме некоторых лекарств.Также в пожилом возрасте часто возникает недержание мочи, что приводит к химическому раздражению влагалища.
Кольпиты, которые могут возникать у женщин всех возрастов
В некоторых случаях микрофлора кишечника может заселят влагалище. Это такие состояния, как влагалищно-прямокишечные свищи, проникновение опухолей малого таза на стенки влагалища. Около 30% всех случаев кольпита вызывается неинфекционными причинами. Вагинит может быть вызван гиперчувствительностью (аллергией) и раздражением от средств личной гигиены, мыла, стирального порошка, отбеливателей, синтетических тканей, пены для ванн, прокладок,латексных презервативов и спермицидов.
Виды кольпита
Виды кольпита различают в зависимости от его причины, локализации, степени протекания, поэтому вагинит бывает:
- Бактериальный.
- Грибковый (молочница).
- Аллергический кольпит.
- Хронический.
- Специфический.
- Атрофический.
- Кольпит при беременности.
В связи с чем, кольпит бывает специфический и неспецифический.
Изначально патология развивается непосредственно во влагалище, которую сопровождают небольшие водянистые выделения и слабовыраженный запах. Безусловно, исходя из этиологии кольпита, симптоматика может разниться.
Обратите внимание!
Во время беременности вагинит – это особо опасное заболевание, так как даже незначительные выделения могут инфицировать околоплодные воды, что отразится на развитии ребенка или приведет к выкидышу.
Поэтому, если какая-то симптоматика покажется вам «нормой» при беременности, получить консультацию гинеколога, необходимо в любом случае.
Вагинит может развиваться и у девочек в возрасте от 2 лет. Причины кольпита у детей раннего возраста: нарушение нормальной микрофлоры кишечника, несоблюдение правил интимной гигиены, неправильно вытирание после стула (от ануса к вульве), частое использование пены для ванной и т.д.
Поэтому, отбросьте стереотипы, что гинеколог девочкам нужен только после 18 лет.
Девочка должна систематически наблюдаться у гинеколога с самого рождения. При отсутствии жалоб посещать детского гинеколога нужно минимум 1 раз в год, если в анамнезе есть гинекологические патологии – 1 раз в 6 месяцев.